حدقة آدي
الآفة: العقدة الهدبية (محيطية)
قطر الحدقة: توسع متوسط، غير دائري
الجانبية: غالباً أحادية الجانب (حوالي 80%)
التوتر: موجود (تقبض الحدقة يستمر لفترة طويلة)
استجابة البيلوكاربين: تقبض الحدقة بتركيز منخفض

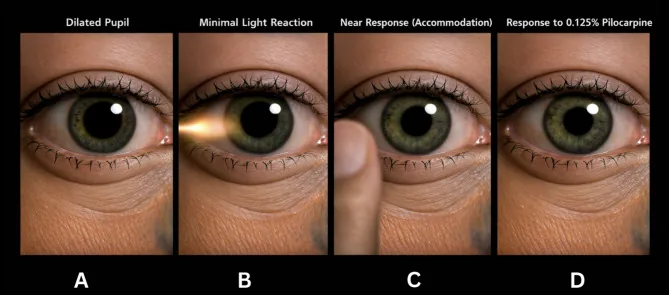
حدقة آدي التوترية (Adie tonic pupil) هي مرض يحدث بسبب إزالة التعصيب نظير الودي، مما يؤدي إلى فقدان أو ضعف منعكس الضوء في الحدقة المصابة، بينما يظهر منعكس التقريب (القريب) تقبضًا جيدًا وتوتريًا.
سُمي المرض على اسم ويليام جون آدي، وتم الإبلاغ عنه بشكل مستقل في وقت واحد تقريبًا في عام 1931 بواسطة آدي ومورغان وسيمونز وهولمز. معدل الانتشار هو 2 لكل 1000 شخص، ونسبة الجنس 2.6:1 لصالح الإناث (حوالي 70% إناث)، ومتوسط عمر البداية 32 عامًا. حوالي 80% من الحالات أحادية الجانب، والتطور إلى ثنائي الجانب يحدث بمعدل 4% سنويًا.
المتلازمات المرتبطة التالية مهمة:
حوالي 80% من الحالات تكون أحادية الجانب. ومع ذلك، يحدث تطور إلى الحالة الثنائية بنسبة 4% سنويًا، لذلك يجب الانتباه إلى تغيرات حدقة العين المقابلة أثناء المتابعة.
في البداية، تتوسع حدقة العين المصابة ويكون تفاوت الحدقتين واضحًا، ولكن في المسار المزمن، تميل حدقة العين المصابة إلى الانكماش بالعكس. يُعتقد أن هذا يرجع إلى أن الألياف العصبية نظيرة الودية القادمة من الجسم الهدبي تسيطر على العضلة العاصرة للحدقة بسبب التجديد غير الطبيعي.
معظم الحالات تكون مجهولة السبب، وتكون الآفة المسؤولة في العقدة الهدبية الطرفية والأعصاب الهدبية القصيرة الخلفية.
الأسباب المحددة تشمل ما يلي:
فيما يتعلق بمسببات متلازمة روس، تم اقتراح نظرية مفادها أن الاستعداد الوراثي بالإضافة إلى العوامل البيئية (مثل العدوى الفيروسية) تساهم في ذلك. هناك تقارير عن متلازمة روس في توائم متطابقة وحالات ظهور بعد عدوى الفيروس المضخم للخلايا، مما يشير إلى أن العوامل الوراثية والمعدية قد تشارك 3).
بخصوص الحدقة التوترية بعد عدوى كوفيد-19، تم الإبلاغ عن عدة حالات ظهور بآلية مناعية بعد جائحة كوفيد-19، ويتم التعرف عليها كمضاعفات عصبية عينية بعد العدوى 1, 2).
إذا تواجدت الأعراض النمطية (الشلل القطعي، الحركة الدودية، تفارق حدقة الضوء والقرب) يكون التشخيص سهلاً.
اختبار تقطير البيلوكاربين منخفض التركيز هو الأكثر استخداماً.
يجب التفريق بين الأمراض التي تظهر تفارق حدقة الضوء والقرب.
حدقة آدي
الآفة: العقدة الهدبية (محيطية)
قطر الحدقة: توسع متوسط، غير دائري
الجانبية: غالباً أحادية الجانب (حوالي 80%)
التوتر: موجود (تقبض الحدقة يستمر لفترة طويلة)
استجابة البيلوكاربين: تقبض الحدقة بتركيز منخفض
حدقة أرغيل روبرتسون
الآفة: المنطقة السقيفية أمام الدماغ المتوسط (الزهري)
قطر الحدقة: تقبض شديد ثنائي الجانب
الجانبية: ثنائية الجانب
التوتر: غير موجود
استجابة البيلوكاربين: لا استجابة بتركيز منخفض
حدقة السقيفة
الآفة: ظهر الدماغ المتوسط (ورم الغدة الصنوبرية إلخ)
قطر الحدقة: توسع متوسط
الجانبية: ثنائية الجانب
متلازمة بارينو: غالبًا ما تكون مصاحبة
التوتر: غير موجود
تشمل التشخيصات التفريقية الأخرى: إعادة التعصيب الشاذة بعد شلل العصب المحرك للعين، إصابة أو ورم في الحجاج، عدوى فيروس الحماق النطاقي، متلازمة فيشر، مرض شاركو-ماري-توث، الساركويد العصبي.
يساعد اختبار التفاعل البلازمي السريع (RPR) لمرض الزهري، والتحقق من تاريخ مرض السكري أو الصدمات أو الأمراض العصبية في التشخيص. في حالة الاشتباه بمتلازمة روس، يُستخدم اختبار مينور (اختبار اليود والنشا) للكشف عن مناطق انعدام التعرق 3).
لا يمكن الاستبعاد. في المرحلة الحادة، قد تكون النتيجة سلبية لأن فرط الحساسية للتعصيب لم تتأسس بعد. إذا كانت العلامات السريرية (الحركة الدودية، الشلل القطعي) نموذجية، يمكن تشخيص حدقة آدي سريريًا حتى مع نتيجة اختبار سلبية. كما أن إعادة الاختبار بشكل دوري مفيدة.
حدقة آدي مرض حميد المسار، وبالنسبة لغالبية المرضى، يكون الأساس هو شرح أنه مرض حميد والمتابعة.
حول المسار: قد يتحسن شلل التكيف في غضون أشهر إلى سنوات. من ناحية أخرى، فإن استجابة الحدقة للضوء (المنعكس الضوئي) لا تتعافى عادةً. إن التشخيص في حالة وجود مرض جهازي ليس جيدًا بالضرورة، وتكون إدارة المرض الأساسي مهمة.
علاج فرط التعرق التعويضي في متلازمة روس: يُستخدم الجليكوبيرولات موضعيًا، كريم كلوريد الألومنيوم، وحقن توكسين البوتولينوم. بالنسبة للمرضى الذين يعانون من حالات شديدة ويرغبون في الجراحة، فإن استئصال العصب الودي الصدري هو خيار أيضًا 3).
قد يتحسن تشوش الرؤية وصعوبة الرؤية القريبة الناتجة عن شلل التكيف في غضون أشهر إلى سنوات. ومع ذلك، فإن المنعكس الضوئي لا يتعافى عادةً، لذلك لا يمكن توقع عودة استجابة الحدقة للضوء إلى طبيعتها. غالبًا لا يؤدي إلى ضعف بصري شديد، وهو مرض حميد يمكن متابعته بأمان.
تلعب آليتان رئيسيتان دورًا في حدوث حدقة آدي: “فرط الحساسية بعد التعصيب” و”التجديد غير الطبيعي”.
الخلفية التشريحية للجهاز العصبي نظير الودي: 95% من الألياف العصبية نظيرة الودية الصادرة من نواة إيدنجر-ويستفال (EW) للعصب المحرك للعين تذهب إلى العضلة الهدبية (المسؤولة عن التكيف)، و5% إلى العضلة العاصرة للحدقة (المسؤولة عن منعكس الضوء). تبلغ نسبة الخلايا العصبية المشاركة في منعكس الضوء والتكيف في العقدة الهدبية 3:97، مما يميز وجود عدد قليل من الألياف المشاركة في منعكس الضوء.
يتطور مسار الحدوث بالترتيب التالي:
الشرح التشريحي العصبي لتفارق منعكس الضوء والتكيف: تسير الألياف فوق النووية لنواة إيدنجر-ويستفال الخاصة بمنعكس التكيف في مسار بطني أكثر من الألياف الواردة لمنعكس الضوء التي تمر عبر المنطقة السقيفية أمامية للدماغ المتوسط والصوار الخلفي. لذلك، يمكن أن يحدث نفس التفارق مع آفات المنطقة السقيفية أمامية (مركزية)، ولكن في حدقة آدي، تكون الآفة في العقدة الهدبية (محيطية)، وهو مفتاح التمييز.
الآلية المرتبطة بكوفيد-19: في حالات الحدقة التوترية بعد الإصابة بـ SARS-CoV-2، تم اقتراح ثلاث آليات: الغزو العصبي المباشر للفيروس، الخلل الوظيفي البطاني، والسمية العصبية الناتجة عن الالتهاب المفرط وإطلاق السيتوكينات1).
فيزيولوجيا مرض متلازمة روس: يُعتقد أن الخلايا العصبية للعقدة الجذرية الظهرية والجهاز العصبي نظير الودي تشتركان في أصل مشترك من خلايا العرف العصبي، مما يفسر فقدان المنعكسات الوترية في متلازمة روس3).
منذ جائحة كوفيد-19، تتابعت تقارير حالات حدوث حدقة توترية كمضاعفات عصبية عينية بعد العدوى.
أبلغ Quijano-Nieto وزملاؤه (2021) عن حالة امرأة تبلغ من العمر 36 عامًا أصيبت بحدقة توترية ثنائية بعد 17 يومًا من الإصابة بكوفيد-19 (إيجابية PCR)1). كانت نتائج التصوير بالرنين المغناطيسي للدماغ واختبارات الدم وفحص السائل النخاعي طبيعية تمامًا. تم تأكيد انقباض حدقة قوي في كلتا العينين باستخدام قطرات بيلوكاربين 0.125%. يُفترض وجود آلية مناعية.
أبلغ Gopal وزملاؤه (2021) عن حالة امرأة تبلغ من العمر 37 عامًا أصيبت بحدقة توترية في العين اليمنى بعد 3 أسابيع من الإصابة بكوفيد-192). كان قطر حدقة العين اليمنى 5.5 مم، ولوحظت حركات دودية وتقلصات قطعية. تم تأكيد انقباض الحدقة باستخدام قطرات بيلوكاربين 0.1%. لم يُظهر التصوير بالرنين المغناطيسي للدماغ والمحجر أي نتائج مهمة، ويُعتقد أن الاستجابة المناعية بعد العدوى هي السبب.
أبلغ Ahmad وزملاؤه (2022) عن حالتين من متلازمة روس تم تشخيصهما في نفس المنشأة خلال شهر واحد3). أظهرت الحالة الأولى (امرأة تبلغ من العمر 24 عامًا) الثالوث: حدقة توترية يسرى، فقدان منعكس وتر العرقوب الأيمن، وفقدان التعرق القطعي حتى مستوى T4. الحالة الثانية (امرأة تبلغ من العمر 42 عامًا) كانت “متلازمة روس بلس” مع حدقة توترية ثنائية، فقدان منعكسات الأطراف السفلية، ومتلازمة هورنر المصاحبة.
يُقترح أن متلازمة روس قد تكون اعتلال سينوكلين مثل مرض باركنسون، خرف أجسام ليوي، والضمور الجهازي المتعدد3). كما يُشير البعض إلى أن متلازمة روس، متلازمة هولمز-أدي، ومتلازمة هارليكوين قد تكون أنماطًا ظاهرية مختلفة لنفس العملية المرضية، مما يفتح الباب لتوحيد المفاهيم المرضية في المستقبل.
Quijano-Nieto BA, Córdoba-Ortega CM. Tonic pupil after COVID-19 infection. Arch Soc Esp Oftalmol. 2021;96(7):353-355.
Gopal M, Ambika S, Padmalakshmi K. Tonic Pupil Following COVID-19. J Neuroophthalmol. 2021;41:e764-e766.
Ahmad R, Saurabh K. Two Cases of Tonic Pupil: Ross and Ross Syndrome Plus. Cureus. 2022;14(2):e22305.