Зрачок Эди
Очаг поражения: цилиарный ганглий (периферический)
Диаметр зрачка: умеренный мидриаз, неправильная форма
Сторонность: чаще односторонний (около 80%)
Тонический : да (длительный миоз)
Реакция на пилокарпин : миоз при низкой концентрации

Тонический зрачок Эди (Adie tonic pupil) — это заболевание, при котором из-за парасимпатической денервации зрачковый рефлекс на свет пораженного зрачка отсутствует или ослаблен, в то время как реакция на близкое расстояние (аккомодация) проявляет хороший и тонический миоз.
Название заболевания происходит от Уильяма Джона Эди, и оно было независимо описано Эди, Морганом, Саймонсом и Холмсом примерно в одно и то же время в 1931 году. Распространенность составляет 2 на 1000 человек, соотношение женщин и мужчин 2,6:1 (около 70% женщин), средний возраст начала — 32 года. Примерно 80% случаев односторонние, двустороннее поражение развивается со скоростью 4% в год.
Связанные синдромы: следующие два важны.
Примерно 80% случаев являются односторонними. Однако двустороннее развитие происходит с частотой 4% в год, поэтому при наблюдении необходимо обращать внимание на изменения зрачка на противоположном глазу.
Вначале пораженный глаз расширен, и анизокория по сравнению с противоположной стороной выражена, но при хроническом течении пораженный зрачок имеет тенденцию к сужению. Считается, что это связано с аномальной регенерацией парасимпатических нервных волокон из цилиарного тела, которые начинают иннервировать сфинктер зрачка.
Большинство случаев являются идиопатическими (причина неизвестна), а ответственное поражение находится в периферическом цилиарном ганглии и коротких задних цилиарных нервах.
К идентифицируемым причинам относятся следующие:
Что касается этиологии синдрома Росса, выдвигается теория, что генетическая предрасположенность сочетается с факторами окружающей среды (например, вирусной инфекцией). Имеются сообщения о синдроме Росса у однояйцевых близнецов и случаях после инфекции цитомегаловирусом, что предполагает участие как генетических, так и инфекционных факторов3).
Что касается тонического зрачка после инфекции COVID-19, после пандемии COVID-19 было зарегистрировано несколько случаев с иммуноопосредованным механизмом, и это все чаще признается нейроофтальмологическим осложнением после инфекции1, 2).
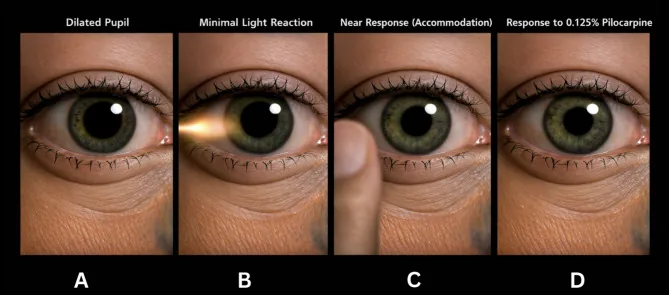
Диагноз легко поставить при наличии типичных симптомов (сегментарный паралич, червеобразные движения, диссоциация реакции на свет и конвергенцию).
Наиболее широко используется тест с инстилляцией пилокарпина низкой концентрации.
Необходима дифференциальная диагностика, в первую очередь с заболеваниями, проявляющимися диссоциацией реакции на свет и конвергенцию.
Зрачок Эди
Очаг поражения: цилиарный ганглий (периферический)
Диаметр зрачка: умеренный мидриаз, неправильная форма
Сторонность: чаще односторонний (около 80%)
Тонический : да (длительный миоз)
Реакция на пилокарпин : миоз при низкой концентрации
Зрачок Аргайла Робертсона
Очаг : претектальная область среднего мозга (сифилис)
Диаметр зрачка : двусторонний выраженный миоз
Латеральность : двусторонний
Тонический : нет
Реакция на пилокарпин : отсутствие реакции при низкой концентрации
Тектальный зрачок
Очаг : дорсальная часть среднего мозга (опухоль шишковидной железы и др.)
Диаметр зрачка : умеренный мидриаз
Латеральность : двусторонний
Синдром Парино : часто сочетается
Тонический : нет
Другие дифференциальные диагнозы включают аберрантную регенерацию нерва после паралича глазодвигательного нерва, орбитальную травму или опухоль, инфекцию вирусом ветряной оспы, синдром Фишера, болезнь Шарко-Мари-Тута и нейросаркоидоз.
Серологический тест на сифилис (RPR), проверка анамнеза диабета, травм и неврологических заболеваний помогают в диагностике. При подозрении на синдром Росса проводится проба Минора (йод-крахмальный тест) для выявления участков ангидроза 3).
Исключить нельзя. В острой фазе денервационная гиперчувствительность еще не установлена, поэтому тест может быть отрицательным. Если клинические признаки (червеобразные движения, сегментарный паралич) типичны, клинический диагноз зрачка Эди возможен даже при отрицательном тесте. Также полезно регулярно повторять тест.
Зрачок Эди — доброкачественное заболевание. Для большинства пациентов основная стратегия — объяснить, что это доброкачественное заболевание, и проводить наблюдение.
Течение: Паралич аккомодации может улучшиться в течение нескольких месяцев или лет. Однако зрачковая реакция на свет (световой рефлекс) обычно не восстанавливается. Прогноз при сопутствующем системном заболевании не всегда благоприятен; важно лечение основного заболевания.
Лечение компенсаторного гипергидроза при синдроме Росса: Используются местный гликопирролат, крем с хлоридом алюминия и инъекции ботулинического токсина. Для тяжелых пациентов, желающих хирургического вмешательства, также возможна торакальная симпатэктомия 3).
Затуманивание зрения и нарушения ближнего зрения из-за паралича аккомодации могут улучшиться в течение нескольких месяцев или лет. Однако световой рефлекс обычно не восстанавливается, поэтому нормализации зрачковой реакции на свет ожидать не следует. Часто это доброкачественное заболевание, не приводящее к тяжелым нарушениям зрения, и его можно спокойно наблюдать.
Два основных механизма играют центральную роль в патогенезе зрачка Эди: «денервационная гиперчувствительность» и «аберрантная регенерация».
Парасимпатический анатомический фон: 95% парасимпатических волокон, выходящих из ядра Эдингера-Вестфаля (EW) глазодвигательного нерва, достигают цилиарной мышцы (участвует в аккомодации), 5% — сфинктера зрачка (участвует в световом рефлексе). Соотношение нейронов, участвующих в световом рефлексе и аккомодационной реакции в цилиарном ганглии, составляет 3:97, что означает, что волокна, участвующие в световом рефлексе, изначально немногочисленны.
Течение заболевания прогрессирует в следующем порядке:
Нейроанатомическое объяснение диссоциации света и близи: Супрануклеарные волокна для реакции на ближнее зрение к ядру EW проходят вентральнее от тектума среднего мозга и задней спайки, через которые проходят афферентные волокна светового рефлекса. Поэтому поражение тектума (центральное) также может вызвать аналогичную диссоциацию, но при зрачке Эди поражение находится в цилиарном ганглии (периферическое), что является ключевым моментом для дифференциальной диагностики.
Механизм, связанный с COVID-19: При тоническом зрачке после инфекции SARS-CoV-2 были предложены три механизма: прямое вирусное проникновение в нерв, эндотелиальная дисфункция и нейротоксичность из-за чрезмерного воспаления/высвобождения цитокинов1).
Патология синдрома Росса: Считается, что нейроны спинномозговых ганглиев и парасимпатическая нервная система имеют общее происхождение из клеток нервного гребня, и это предлагается в качестве гипотезы, объясняющей потерю сухожильных рефлексов при синдроме Росса3).
После пандемии COVID-19 участились сообщения о случаях тонического зрачка как нейроофтальмологического осложнения после инфекции.
Quijano-Nieto и соавт. (2021) сообщили о случае 36-летней женщины, у которой через 17 дней после заражения COVID-19 (ПЦР-положительный) развился двусторонний тонический зрачок1). МРТ головного мозга, анализы крови и исследование спинномозговой жидкости были в норме. Инстилляция 0,125% пилокарпина вызвала выраженный миоз в обоих глазах. Предполагается иммуноопосредованный механизм.
Gopal и соавт. (2021) сообщили о случае 37-летней женщины, у которой через три недели после заражения COVID-19 развился тонический зрачок правого глаза2). Диаметр правого зрачка составил 5,5 мм, наблюдались червеобразные движения и сегментарное сокращение. Инстилляция 0,1% пилокарпина вызвала миоз. МРТ головного мозга и орбит не выявила значимых изменений, причиной предположительно является постинфекционный иммунный ответ.
Ahmad и соавт. (2022) сообщили о двух случаях синдрома Росса, диагностированных в одном учреждении в течение месяца3). Случай 1 (24-летняя женщина) демонстрировал триаду: левый тонический зрачок, отсутствие ахиллова рефлекса справа и сегментарный ангидроз до уровня T4. Случай 2 (42-летняя женщина) представлял собой «синдром Росса плюс» с двусторонним тоническим зрачком, отсутствием сухожильных рефлексов нижних конечностей и синдромом Горнера.
Было высказано предположение, что синдром Росса может быть синуклеинопатией, как и болезнь Паркинсона, деменция с тельцами Леви и мультисистемная атрофия3). Также предполагается, что синдром Росса, синдром Холмса-Эди и синдром Арлекина могут быть разными фенотипами одного патологического процесса, и ожидается будущее объединение этих концепций заболеваний.
Quijano-Nieto BA, Córdoba-Ortega CM. Tonic pupil after COVID-19 infection. Arch Soc Esp Oftalmol. 2021;96(7):353-355.
Gopal M, Ambika S, Padmalakshmi K. Tonic Pupil Following COVID-19. J Neuroophthalmol. 2021;41:e764-e766.
Ahmad R, Saurabh K. Two Cases of Tonic Pupil: Ross and Ross Syndrome Plus. Cureus. 2022;14(2):e22305.