Pupilla di Adie
Lesione: ganglio ciliare (periferico)
Diametro pupillare: midriasi moderata, forma irregolare
Lateralità: per lo più unilaterale (circa 80%)
Tonico : sì (miosi prolungata)
Risposta alla pilocarpina : miosi a bassa concentrazione

La pupilla tonica di Adie (Adie tonic pupil) è una malattia in cui, a causa di una denervazione parasimpatica, il riflesso fotomotore della pupilla colpita è assente o ridotto, mentre la risposta di vicinanza (accomodazione) mostra una buona e tonica miosi.
Il nome della malattia deriva da William John Adie, ed è stata riportata indipendentemente da Adie, Morgan, Symons e Holmes quasi contemporaneamente nel 1931. La prevalenza è di 2 per 1000 abitanti, con un rapporto donne-uomini di 2,6:1 (circa il 70% donne), e l’età media di insorgenza è di 32 anni. Circa l’80% dei casi è unilaterale, e la progressione verso la bilateralità avviene a un tasso del 4% all’anno.
Sindromi associate: le seguenti due sono importanti.
Circa l’80% dei casi è unilaterale. Tuttavia, l’evoluzione verso la bilateralità si verifica con un tasso del 4% all’anno, quindi durante il follow-up è necessario prestare attenzione anche ai cambiamenti pupillari dell’occhio controlaterale.
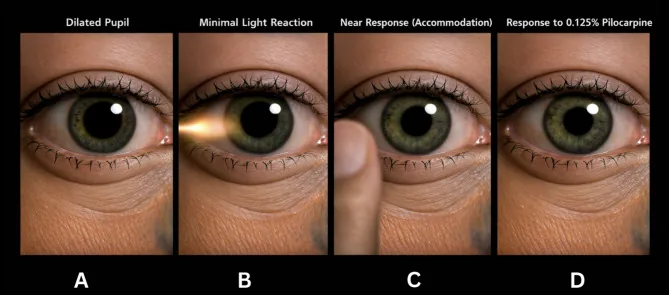
Inizialmente l’occhio affetto presenta midriasi e l’anisocoria rispetto al lato controlaterale è marcata, ma nel decorso cronico la pupilla affetta tende a restringersi. Si ritiene che ciò sia dovuto alla rigenerazione anomala delle fibre nervose parasimpatiche provenienti dal corpo ciliare che innervano lo sfintere pupillare.
La maggior parte dei casi è idiopatica (causa sconosciuta) e la lesione responsabile si trova nel ganglio ciliare periferico e nei nervi ciliari brevi posteriori.
Le cause identificabili includono:
Per quanto riguarda l’eziologia della sindrome di Ross, è stata proposta la teoria che una predisposizione genetica si combini con fattori ambientali (come infezioni virali). Sono stati riportati casi di sindrome di Ross in gemelli monozigoti e casi dopo infezione da citomegalovirus, suggerendo il coinvolgimento di fattori sia genetici che infettivi3).
Per quanto riguarda la pupilla tonica dopo infezione da COVID-19, dalla pandemia di COVID-19 sono stati riportati diversi casi con meccanismo immuno-mediato, ed è sempre più riconosciuta come complicanza neuro-oftalmologica post-infettiva1, 2).
La diagnosi è facile quando sono presenti i sintomi tipici (paralisi segmentale, movimenti vermicolari, dissociazione luce-vicinanza).
Il test di instillazione di pilocarpina a bassa concentrazione è il più ampiamente utilizzato.
È necessaria una diagnosi differenziale, principalmente per le malattie che presentano dissociazione luce-vicinanza.
Pupilla di Adie
Lesione: ganglio ciliare (periferico)
Diametro pupillare: midriasi moderata, forma irregolare
Lateralità: per lo più unilaterale (circa 80%)
Tonico : sì (miosi prolungata)
Risposta alla pilocarpina : miosi a bassa concentrazione
Pupilla di Argyll Robertson
Lesione : area pretettale del mesencefalo (sifilide)
Diametro pupillare : miosi grave bilaterale
Lateralità : bilaterale
Tonico : no
Risposta alla pilocarpina : nessuna risposta a bassa concentrazione
Pupilla tetta
Lesione : mesencefalo dorsale (tumore pineale, ecc.)
Diametro pupillare : midriasi moderata
Lateralità : bilaterale
Sindrome di Parinaud : spesso associata
Tonico : no
Altre diagnosi differenziali includono la rigenerazione aberrante del nervo dopo paralisi del nervo oculomotore, trauma o tumore orbitario, infezione da varicella-zoster, sindrome di Fisher, malattia di Charcot-Marie-Tooth e neurosarcoidosi.
Il test sierologico per la sifilide (RPR), la verifica dell’anamnesi di diabete, traumi e malattie neurologiche aiutano nella diagnosi. In caso di sospetta sindrome di Ross, il test di Minor (test iodio-amido) rileva le aree di anidrosi 3).
Non si può escludere. Nella fase acuta, l’ipersensibilità da denervazione non è ancora stabilita, quindi il test può essere negativo. Se i reperti clinici (movimento vermicolare, paralisi segmentale) sono tipici, è possibile diagnosticare clinicamente la pupilla di Adie anche con test negativo. È utile anche ripetere il test regolarmente.
La pupilla di Adie è una malattia benigna. Per la maggior parte dei pazienti, la strategia di base consiste nello spiegare che si tratta di una malattia benigna e nell’effettuare un follow-up.
Decorso: La paralisi accomodativa può migliorare in alcuni mesi o anni. D’altra parte, il riflesso pupillare alla luce di solito non si riprende. La prognosi in caso di malattia sistemica associata non è sempre favorevole; è importante la gestione della malattia di base.
Trattamento dell’iperidrosi compensatoria nella sindrome di Ross: Si utilizzano glicopirrolato topico, crema al cloruro di alluminio e iniezioni di tossina botulinica. Per i pazienti gravi che desiderano un intervento chirurgico, anche la simpaticectomia toracica è un’opzione 3).
La visione offuscata e i disturbi della visione da vicino dovuti alla paralisi accomodativa possono migliorare in alcuni mesi o anni. Tuttavia, il riflesso pupillare alla luce di solito non si riprende, quindi non ci si può aspettare una normalizzazione della reazione pupillare alla luce. Spesso non porta a gravi deficit visivi ed è una malattia benigna che può essere monitorata con tranquillità.
Due meccanismi principali svolgono un ruolo centrale nella patogenesi della pupilla di Adie: la “ipersensibilità da denervazione” e la “rigenerazione aberrante”.
Contesto anatomico parasimpatico: Il 95% delle fibre parasimpatiche che originano dal nucleo di Edinger-Westphal (EW) del nervo oculomotore raggiunge il muscolo ciliare (coinvolto nell’accomodazione), il 5% lo sfintere pupillare (coinvolto nel riflesso fotomotore). Il rapporto tra neuroni coinvolti nel riflesso fotomotore e quelli coinvolti nella risposta accomodativa nel ganglio ciliare è 3:97, il che significa che le fibre del riflesso fotomotore sono originariamente in minoranza.
Il decorso della malattia procede nel seguente ordine:
Spiegazione neuroanatomica della dissociazione luce-vicino: Le fibre sopranucleari per la risposta da vicino al nucleo EW decorrono ventralmente al tetto mesencefalico e alla commessura posteriore, attraverso cui passano le fibre afferenti del riflesso fotomotore. Pertanto, una lesione del tetto (centrale) può causare una dissociazione simile, ma nella pupilla di Adie la lesione è nel ganglio ciliare (periferico), che è un punto chiave per la diagnosi differenziale.
Meccanismo correlato al COVID-19: Nella pupilla tonica dopo infezione da SARS-CoV-2, sono stati proposti tre meccanismi: invasione nervosa diretta del virus, disfunzione endoteliale e neurotossicità dovuta a infiammazione eccessiva/rilascio di citochine1).
Patologia della sindrome di Ross: Si ritiene che i neuroni dei gangli spinali posteriori e il sistema parasimpatico abbiano un’origine comune dalle cellule della cresta neurale, e questo è proposto come ipotesi per spiegare la perdita dei riflessi tendinei nella sindrome di Ross3).
Dopo la pandemia di COVID-19, sono stati riportati numerosi casi di pupilla tonica come complicanza neuro-oftalmologica post-infezione.
Quijano-Nieto et al. (2021) hanno riportato il caso di una donna di 36 anni che ha sviluppato una pupilla tonica bilaterale 17 giorni dopo un’infezione da COVID-19 (PCR positiva)1). La risonanza magnetica cerebrale, gli esami del sangue e l’esame del liquido cerebrospinale erano normali. L’instillazione di pilocarpina allo 0,125% ha provocato una forte miosi in entrambi gli occhi. Si sospetta un meccanismo immuno-mediato.
Gopal et al. (2021) hanno riportato il caso di una donna di 37 anni che ha sviluppato una pupilla tonica dell’occhio destro tre settimane dopo un’infezione da COVID-192). La pupilla destra misurava 5,5 mm, con movimenti vermicolari e contrazione segmentale. L’instillazione di pilocarpina allo 0,1% ha provocato miosi. La risonanza magnetica cerebrale e orbitaria non ha mostrato reperti significativi, e si ipotizza una risposta immunitaria post-infettiva come causa.
Ahmad et al. (2022) hanno riportato due casi di sindrome di Ross diagnosticati nella stessa struttura entro un mese3). Il caso 1 (donna di 24 anni) presentava la triade: pupilla tonica sinistra, areflessia del tendine d’Achille destro e anidrosi segmentale fino al livello T4. Il caso 2 (donna di 42 anni) era una ‘sindrome di Ross plus’ con pupilla tonica bilaterale, areflessia dei tendini degli arti inferiori e sindrome di Horner associata.
È stato proposto che la sindrome di Ross possa essere una sinucleinopatia, al pari del morbo di Parkinson, della demenza a corpi di Lewy e dell’atrofia multisistemica3). È stato anche suggerito che la sindrome di Ross, la sindrome di Holmes-Adie e la sindrome di Arlecchino potrebbero essere fenotipi diversi dello stesso processo patologico, e si prevede una futura unificazione di questi concetti di malattia.
Quijano-Nieto BA, Córdoba-Ortega CM. Tonic pupil after COVID-19 infection. Arch Soc Esp Oftalmol. 2021;96(7):353-355.
Gopal M, Ambika S, Padmalakshmi K. Tonic Pupil Following COVID-19. J Neuroophthalmol. 2021;41:e764-e766.
Ahmad R, Saurabh K. Two Cases of Tonic Pupil: Ross and Ross Syndrome Plus. Cureus. 2022;14(2):e22305.