静脉闭塞引起的原因

上巩膜静脉压升高相关性青光眼
1. 什么是与上巩膜静脉压升高相关的青光眼
Section titled “1. 什么是与上巩膜静脉压升高相关的青光眼”上巩膜静脉压(EVP)升高是由于房水流出通路下游静脉压异常升高导致眼压升高,从而引起继发性开角型青光眼的病理状态3)。在青光眼分类中,它被归类为继发性开角型青光眼,其主要房水流出阻力位于Schlemm管后方4)。房角基本呈开放状态。
EVP的正常值和Goldmann公式
Section titled “EVP的正常值和Goldmann公式”EVP的正常值约为8~11.5 mmHg,并随体位变化。临床上没有测量EVP的仪器,通常通过临床发现和影像学检查间接推断EVP升高。根据Goldmann公式,眼压由以下关系式表示:
IOP = (F / C) + EVP
其中F是房水生成率(μL/min),C是房水流出易度(μL/min/mmHg),EVP是上巩膜静脉压(mmHg)。从该公式可以明显看出,EVP升高直接导致眼压升高。实测数据显示,EVP每升高1 mmHg,IOP约升高0.83±0.21 mmHg,两者呈线性关系。正常眼中EVP的正常值因文献而异,从“8~10 mmHg”到“8~11.5 mmHg”不等,但无论如何,EVP作为房水流出通路的下游压力,在决定眼压方面起着重要作用。
房水流出通路的解剖
Section titled “房水流出通路的解剖”在房水的传统流出通路中,房水从Schlemm管经集合管、深层巩膜静脉丛、巩膜内静脉丛和上巩膜静脉丛汇入上眼静脉。上眼静脉流入海绵窦,再经颈内静脉和上腔静脉到达右心房。该通路中任何部位的阻塞或压力升高都可能导致EVP升高3)。
当眼压高于8 mmHg(相当于上巩膜静脉压)时,房水流入Schlemm管的量随眼压线性增加。
仰卧位与EVP
Section titled “仰卧位与EVP”夜间睡眠仰卧位时,EVP升高。这是睡眠时眼压升高的主要机制之一。从坐位变为仰卧位时,头部静脉回流减少,上巩膜静脉压升高。即使在正常人,卧位时眼压也会升高1~6 mmHg,但在有EVP升高基础疾病的患者中,这种波动会进一步放大。体位变化引起的眼压波动也可作为EVP升高的辅助诊断手段。
特发性EVP升高(Radius-Maumenee综合征)
Section titled “特发性EVP升高(Radius-Maumenee综合征)”当排除所有其他原因后,诊断为特发性(Radius-Maumenee综合征)1)。该病于1968年由Minas和Podos首次描述,1978年Radius和Maumenee报告了4例,因此得名1)。文献报道约60例,极为罕见1)。
根据Goldmann公式,眼压由房水生成量、流出阻力以及上巩膜静脉压(EVP)决定。房水从Schlemm管经集合管和上巩膜静脉排入体循环。当这条流出通路下游的静脉压升高时,房水从Schlemm管流出的阻力增加。结果,房水在眼内积聚,导致眼压升高。存在线性关系:EVP每升高1 mmHg,眼压约升高0.83 mmHg。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”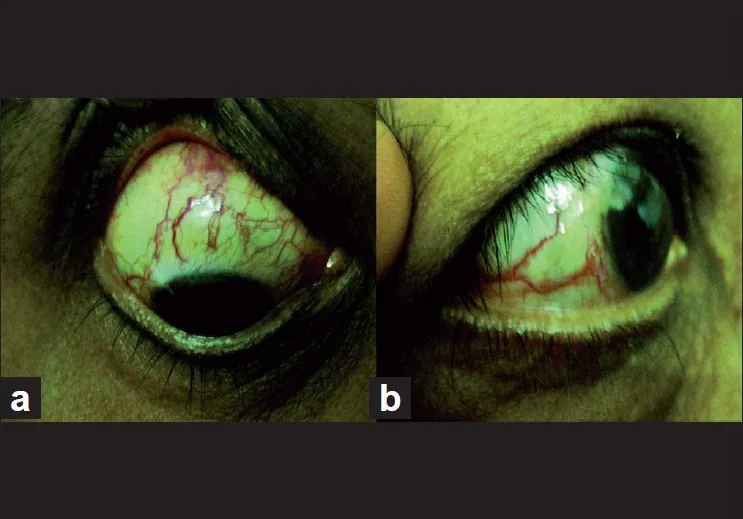
EVP升高的患者常因常规治疗无效的慢性眼充血就诊。常被误诊为慢性结膜炎3)。通常很少有疼痛或刺激感的主诉。
急性病例(如颈动脉海绵窦瘘)可能出现眼刺激症状和眼痛3)。CCF患者可自觉颅内与脉搏同步的杂音(bruit)。也可能伴有因眼球运动障碍引起的复视。
临床所见(医生检查确认的所见)
Section titled “临床所见(医生检查确认的所见)”| 所见 | 特征 |
|---|---|
| 上巩膜血管 | 螺旋状(开瓶器样)非炎性扩张 |
| 房角镜 | 开角 + Schlemm管血液反流 |
| 眼压 | 慢性病例中持续升高 |
| 眼球突出 | CCF中呈搏动性 |
| 体位变化 | 卧位时EVP升高→眼压升高 |
特征性表现是无炎症的螺旋状巩膜表层血管扩张,房角镜检查可见开放房角和Schlemm管血液反流1, 2)。慢性病例中也可能出现Schlemm管壁玻璃样变性。
CCF的临床所见
Section titled “CCF的临床所见”CCF的三主征如下:
- 搏动性眼球突出:由于海绵窦至眼眶的动脉血流所致
- 血管杂音:听诊器在眼眶上或颞部可闻及
- 结膜充血水肿:迂曲怒张的结膜血管称为“美杜莎头”
其他表现包括眼运动神经(动眼、外展、滑车神经)麻痹导致的眼球运动障碍和复视、视网膜出血、静脉迂曲扩张、脉络膜脱离、眼痛、头痛和耳鸣。
- 直接型CCF:颈内动脉主干直接流入海绵窦。分流量大,症状严重。75%由头部外伤引起,但近年有报告称特发性比例增加。
- 硬脑膜颈动脉海绵窦瘘(硬脑膜瘘):血液从颈内动脉或颈外动脉的硬脑膜穿通支流入海绵窦。先天性动静脉畸形、高血压和糖尿病可能是诱因。分流量小,病程慢性。在主要引流至岩下窦且上眼静脉反流少的病例中,可能不出现特征性眼部症状,需注意。
海绵窦血栓形成的临床特征
Section titled “海绵窦血栓形成的临床特征”继发于面部、眼眶、咽部或鼻窦的感染。最常见的致病菌是葡萄球菌。急性起病,出现发热、眼睑明显肿胀、眼球突出、眼外肌麻痹导致的复视。结膜血管怒张迂曲、视力下降,视乳头水肿是其特点。可累及对侧而呈双侧性。必须迅速使用抗生素治疗,延误会导致严重并发症。
Sturge-Weber综合征的临床所见
Section titled “Sturge-Weber综合征的临床所见”以面部血管瘤(葡萄酒色斑)、同侧软脑膜血管瘤和青光眼三联征为特征的局限性斑痣性错构瘤病。多为散发,病因被认为是胚胎期交感神经功能障碍导致的血管发育异常。出生时在三叉神经第1、2支分布区可见特征性火焰状痣(通常单侧)。
眼部表现中青光眼最为重要,伴有以下所见:
- 结膜和上巩膜血管扩张迂曲:反映EVP升高
- 脉络膜血管瘤:眼底呈弥漫性红色。荧光眼底造影早期显示大型脉络膜血管模式,晚期肿瘤整体呈强荧光。
- 视网膜血管迂曲:反映脉络膜血管瘤相关的循环障碍
- 渗出性视网膜脱离:脉络膜血管瘤增大时可能发生
同侧软脑膜血管瘤导致大脑皮质萎缩和钙化进展,3岁前常出现癫痫发作(多为难治性)。可合并精神发育迟缓、偏瘫和同向偏盲。
甲状腺眼病的临床所见
Section titled “甲状腺眼病的临床所见”眼睑症状如上眼睑肿胀和上眼睑退缩早期出现。可见眼球突出、复视和视力障碍。眼外肌肥大导致眶内压升高,引起静脉淤滞,这是EVP升高的机制。常伴有甲状腺功能亢进,但也可作为甲状腺功能正常眼病发生。
Radius-Maumenee综合征的临床所见
Section titled “Radius-Maumenee综合征的临床所见”常单侧或双侧不对称发病1, 2)。一例38岁女性患者,主诉右眼充血持续3年以上,可见弥漫性上巩膜血管怒张,眼压22 mmHg(使用噻吗洛尔),眼底所见正常1)。
3. 原因和风险因素
Section titled “3. 原因和风险因素”EVP升高的原因大致分为三类:静脉闭塞、动静脉异常和特发性3)。
| 分类 | 主要疾病 |
|---|---|
| 静脉闭塞 | 上腔静脉综合征、海绵窦血栓形成、颈静脉闭塞 |
| 动静脉异常 | CCF(直接/硬脑膜)、硬脑膜瘘、Sturge-Weber综合征 |
| 特发性 | Radius-Maumenee综合征 |
动静脉异常与特发性
EGS对EVP升高的病因进行了更详细的分类3)。
- 眼眶/巩膜表层疾病:化学烧伤或放射线导致的巩膜表层静脉障碍、Sturge-Weber综合征、太田痣、内分泌性眼眶疾病(甲状腺眼病)、眼眶肿瘤/假瘤、眼眶静脉炎。
- 神经系统疾病:硬脑膜分流、海绵窦血栓形成。
- 全身性原因:上腔静脉阻塞、颈静脉阻塞(颈部清扫术后)、肺静脉阻塞。
- 特发性
在CCF中,持续的眼缺血可导致虹膜和房角新生血管形成,有发生新生血管性青光眼的风险。若不处理,血液可能逆流至脑静脉系统,导致海绵窦破裂、脑出血或蛛网膜下腔出血,直接型CCF尤其需要注意。可能直接危及生命。
在巩膜炎或巩膜表层炎中,炎症波及巩膜表层静脉可导致房水流出受阻,引起眼压升高10)。
Sturge-Weber综合征的发病时间与病因
Section titled “Sturge-Weber综合征的发病时间与病因”- 早发型(出生后至4岁):约占60%。主要原因为房角发育异常。
- 晚发型(幼儿期以后):涉及EVP升高和脉络膜血管瘤
4. 诊断和检查方法
Section titled “4. 诊断和检查方法”EVP升高的诊断中,确定病因最为重要。
确认开放房角和Schlemm管血液反流1)。这是提示EVP升高最简单的发现。
- CT/MRI:评估海绵窦扩大、眼上静脉扩张、眼外肌肥大。轻度CCF时CT/MRI可能无明显发现1)
- MRI特有表现:正常海绵窦在MRI上显示强化,但CCF因血流速度快,表现为流空(无信号区)
- MRA:有助于显示眼上静脉扩张、海绵窦及异常血管
- 确诊:需要脑血管造影(确认颈内动脉和颈外动脉的动静脉短路)。硬脑膜型CCF需行双侧颈内动脉和颈外动脉的四血管造影
- CT血管造影:有助于评估眼眶和颅内的血管异常
- 眼眶多普勒超声:用于无创确认上眼静脉扩张
EVP测量方法
Section titled “EVP测量方法”存在直接穿刺法(最准确)和间接法(静脉压力计、空气喷射等),但尚未用于日常临床常规2)。临床上没有测量EVP的设备。
甲状腺功能检查
Section titled “甲状腺功能检查”所有EVP升高的病例都应进行1)。当TSH受体抗体(TRAb、TSAb)、抗TG抗体(TgAb)或抗TPO抗体(TPOAb)中任何一项阳性时,诊断为甲状腺眼病。
Sturge-Weber综合征的诊断
Section titled “Sturge-Weber综合征的诊断”根据皮肤表现+癫痫发作+头部CT显示脑皮质钙化来诊断。即使在钙化出现之前,也可以通过增强MRI和SPECT检测到脑病变。儿童必须在全身麻醉下进行精确的眼压测量、前节、房角和眼底检查。荧光眼底血管造影对诊断脉络膜血管瘤有用,早期显示大的脉络膜血管模式,晚期整个肿瘤呈强荧光。
与表现为慢性眼充血的疾病进行鉴别很重要。
- 上巩膜炎/巩膜炎:炎症性血管扩张,压迫时褪色。常伴有疼痛10)
- 慢性结膜炎:结膜弥漫性充血。与EVP升高的螺旋状血管扩张分布不同
- 急性闭角型青光眼:伴有房角关闭,与EVP升高的病理生理不同
- 酒渣鼻:伴有面部潮红和毛细血管扩张
- 真性红细胞增多症:伴有结膜血管怒张,但背景是全身性红细胞增多
在Radius-Maumenee综合征病例中,据报道颅内MRI血管造影、甲状腺功能检查和脑血管造影均正常1)。只有当这些检查未发现异常时,才诊断为特发性。
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗的基础是原发病的治疗,需要与神经外科等其他科室协作3)。通过治疗原发病使EVP正常化后,眼压会改善,但有些病例在原发病治疗后高眼压仍持续存在。采用类似于原发性开角型青光眼的药物治疗,但仅通过药物治疗即可控制眼压而无需手术的情况也很多。
房水生成抑制剂(一线用药)
Rho激酶抑制剂及其他
奈他舒地尔0.02%:增加小梁网流出 + 降低EVP作用。眼压下降率20~25%。滴眼后EVP平均降低0.79 mmHg3)
利帕舒地尔0.4%:增加小梁网流出。眼压下降率约20%。滴眼8小时后巩膜表层静脉房水柱宽度显著增加3)
前列腺素相关药物:由于扩张整个巩膜表层血管,效果有限。通过促进旁路流出有一定效果
在6只Sturge-Weber综合征相关青光眼眼中,添加奈他舒地尔后报告有显著眼压降低。
按病因的特殊治疗
Section titled “按病因的特殊治疗”- 海绵窦血栓形成:抗生素治疗是核心
- CCF:分流量小则观察(数月内可能自行闭合)。手术适应症包括分流量大、持续性眼压升高、视力下降、复视、有脑出血或蛛网膜下腔出血风险、以及预期不能自行闭合的情况。外科治疗由神经外科进行血管内手术(以闭合瘘口)
- 甲状腺眼病:纠正甲状腺功能是基础。有时需要眼眶减压手术。
- 巩膜炎/表层巩膜炎:通过治疗原发病(如自身免疫性疾病)控制炎症。
- 小梁切除术:合适的手术选择,但在眼表静脉压升高的眼中,脉络膜渗漏的风险很高。建议使用可调节缝线以防止术中眼压快速下降 2)。
- 青光眼引流装置(GDD):Ahmed阀或Baerveldt植入物用于难治性病例。五年结果显示,在再次手术病例中GDD优于小梁切除术 2)。
- XEN45凝胶支架:微创替代方案。可保留结膜组织 2)。
- 激光小梁成形术:对眼表静脉压升高的证据有限 2)。
在Radius-Maumenee综合征的三例长期随访中,进行了小梁切除术、XEN45、Ahmed阀、Baerveldt植入物和睫状体光凝术 2)。所有病例至少有一只眼接受了小梁切除术,但常需要再次手术,两例发生脉络膜渗漏(无低眼压)2)。病例1中,XEN45在73个月的长期随访中提供了良好的眼压控制 2)。
Sturge-Weber综合征的年龄特异性治疗算法
Section titled “Sturge-Weber综合征的年龄特异性治疗算法”- 先天性/婴儿期发病:适用小梁切开术或房角切开术 4, 6, 7)。
- 年长儿童(以眼表静脉压升高为主):药物治疗是首选 4)。如果药物治疗或流出道重建失败,考虑小梁切除术或带板的引流管分流手术 4, 8)。
- 手术并发症:如果存在同侧脉络膜血管瘤,有发生脉络膜上腔出血或视网膜脱离等严重并发症的风险 4, 5)。
- 如果脉络膜血管瘤增大并引起渗出性视网膜脱离,则适用冷冻疗法。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”房水流出通道与眼压调节
Section titled “房水流出通道与眼压调节”房水通过两条途径排出眼外:主通道(占总流出量的80-95%)和副通道(5-20%)9)。主通道中,房水依次流经小梁网→Schlemm管→集合管→房水静脉→上巩膜静脉→眼上静脉→海绵窦→颈内静脉→上腔静脉。
主通道的房水流出是眼压依赖性的,随着眼压升高而增加。然而,在EVP升高的情况下,仅靠这种代偿机制不足以使眼压恢复正常。
EVP升高的病理状态
Section titled “EVP升高的病理状态”当上巩膜吻合口下游的静脉压升高时,房水从Schlemm管流向上巩膜静脉的阻力增加3)。慢性病例中,血液反流入Schlemm管,导致通过小梁网的房水流出减少。结果,眼压慢性升高,导致青光眼性视神经病变3)。
副通道(葡萄膜巩膜途径)的流出是非眼压依赖性的,受EVP升高的影响较小。这一特性为前列腺素相关药物通过副通道促进流出具有一定效果提供了依据。
CCF的眼缺血与新生血管性青光眼
Section titled “CCF的眼缺血与新生血管性青光眼”在CCF中,长期EVP升高损害眼部血流,导致眼缺血。由于动脉血分流至海绵窦,眼动脉系统的灌注压降低。慢性眼缺血持续存在,通过视网膜缺血诱导血管内皮生长因子(VEGF)产生,导致虹膜和房角新生血管形成,从而发生新生血管性青光眼。一旦发展到这一阶段,开角被阻塞,治疗变得更加困难。CCF的治疗(瘘口闭合)可改善眼缺血,有望使新生血管消退,但进展期病例可能留下不可逆的房角损伤。
Sturge-Weber综合征的眼压升高:多因素机制
Section titled “Sturge-Weber综合征的眼压升高:多因素机制”Sturge-Weber综合征的眼压升高并非单一机制,而是涉及多种因素4)。
- 原发性房角发育异常:早发型的主要原因
- Schlemm管萎缩:房水流出通道的结构性障碍
- 上巩膜静脉压升高:由上巩膜血管瘤引起
- 周边虹膜前粘连(PAS)形成:房角的慢性改变
- 脉络膜血管瘤相关的通透性增加:从变薄的血管壁渗漏
由于这些多因素复合,Sturge-Weber综合征的青光眼比发育性青光眼更难治疗。然而,如果早期实现良好的眼压控制,可以保留视力。
Sturge-Weber综合征的眼压升高并非单一机制,而是由原发性房角发育异常、Schlemm管萎缩、EVP升高、PAS形成和脉络膜血管瘤相关的通透性增加这五个因素共同作用所致。因此,仅靠药物治疗往往难以控制眼压。此外,手术治疗也存在同侧脉络膜血管瘤引起的脉络膜上腔出血和视网膜脱离的风险,需要谨慎选择治疗方案。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”Rho激酶抑制剂对上巩膜静脉流出的影响
Section titled “Rho激酶抑制剂对上巩膜静脉流出的影响”一项使用自动静脉压计的研究报告称,滴用奈他舒地尔0.02%后,EVP平均降低0.79 mmHg。红细胞介导的血管造影也证实上巩膜静脉流出显著增加。对于利帕舒地尔,滴眼8小时后上巩膜静脉内的房水柱宽度显著增加,提示上巩膜静脉流出增强。
前房内贝美前列素植入物
Section titled “前房内贝美前列素植入物”前房内给予的贝美前列素选择性扩张上巩膜静脉系统并增强流出。与局部滴眼的前列腺素类似物扩张整个上巩膜血管不同,前房内给药仅作用于静脉系统。
QLS-111
Section titled “QLS-111”一种新型局部滴眼液,选择性靶向上巩膜血管并降低EVP。具有通过ATP敏感性钾通道调节介导的血管扩张作用。目前正在开发中,初步数据显示显著的降眼压效果且无严重副作用。
Radius-Maumenee综合征的长期手术结果
Section titled “Radius-Maumenee综合征的长期手术结果”Elksne等人(2023)报告了3例患者的长期随访。病例1左眼植入XEN45凝胶支架,73个月的长期随访中眼压控制良好。术后脉络膜渗漏和囊样黄斑水肿等并发症的管理仍是挑战2)。
8. 参考文献
Section titled “8. 参考文献”
- Estacia CT, Gameiro Filho AR, da Silveira IBE, et al. Radius-Maumenee syndrome (idiopathic dilated episcleral vessels). GMS Ophthalmol Cases. 2024;14:Doc15.
- Elksne E, Steiner V, Hohensinn M, et al. Radius-Maumenee syndrome: A case series with a long-term follow-up. Clin Case Rep. 2023;11:e06918.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Addison PK, et al. Serous retinal detachment induced by topical bimatoprost in a patient with Sturge-Weber syndrome. Eye (Lond). 2011;31:124-125.
- Olsen KE, et al. The efficacy of goniotomy/trabeculotomy in early-onset glaucoma associated with the Sturge-Weber syndrome. J AAPOS. 1998;2:365-368.
- Iwach AG, et al. Analysis of surgical and medical management of glaucoma in Sturge-Weber syndrome. Ophthalmology. 1990;97:904-909.
- Budenz DL, et al. Two-staged Baerveldt glaucoma implant for childhood glaucoma associated with Sturge-Weber syndrome. Ophthalmology. 2000;107(11):2105-2110.
- Acott TS, et al. Normal and glaucomatous outflow regulation. Prog Retin Eye Res. 2014;44:46-84.
- Bodh SA, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
