皮肤所见
色素斑:三叉神经V1/V2分布区出现青灰色至褐色的扁平色素斑。颜色因深度而异:浅层较深,深层较浅。
分布:累及眼睑、前额、颊部、鼻翼和颞部。90%为单侧1)。
腭黏膜:罕见情况下,腭部可出现色素沉着。

眼皮肤黑素细胞增多症(oculodermal melanocytosis, ODM)是一种良性真皮黑素细胞增多症,发生于三叉神经第一支(眼神经)和第二支(上颌神经)的分布区域。也称为太田痣,表现为皮肤、巩膜和葡萄膜的蓝灰色至褐色色素沉着。被归类为斑痣性错构瘤病之一。
1939年由太田和谷野首次报道,他们根据皮肤病变范围提出了四种亚型分类:眶型、颧型、额型和鼻翼型;中等型;重型;双侧型1)。
这是一种先天性、非遗传性的痣,但色素可能在青春期、妊娠期或随年龄增长而加深1)。90%为单侧,约66%的病例累及眼部组织1)。男女比例为1:5,女性多见,提示激素刺激可能起作用1)。
亚洲人群发病率为1/1000至2/10001)。白人中罕见,但白人患者发生与本病相关的恶性黑色素瘤的风险最高。在日本人群中最为常见,但在印度人和白人中也有报道。
这是一种先天性痣,但非遗传性。常在出生时即存在,但也可在青春期或妊娠期新出现或加重1)。家族性发病罕见。
太田痣通常无症状。就诊的主要原因是面部皮肤色素沉着引起的美容问题。若合并青光眼,可能自觉视野缺损。
皮肤所见
色素斑:三叉神经V1/V2分布区出现青灰色至褐色的扁平色素斑。颜色因深度而异:浅层较深,深层较浅。
分布:累及眼睑、前额、颊部、鼻翼和颞部。90%为单侧1)。
腭黏膜:罕见情况下,腭部可出现色素沉着。
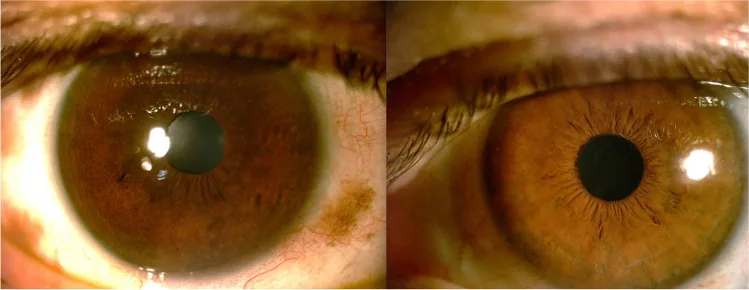
眼部所见
上巩膜和巩膜色素沉着:最常见的表现。好发于颞上象限,也可见于鼻下象限1)。
虹膜异色:患侧虹膜颜色较健侧深。可伴有虹膜乳头状瘤(小的色素性均匀结节)1)。
眼底:患侧脉络膜较健侧颜色深,可见色素性斑点1)。
在结膜色素沉着中,结膜黑变病(结膜上皮内色素沉着)具有活动性,而包括太田痣在内的先天性眼黑素细胞增多症由于是结膜下深层至巩膜上的色素沉着,因此没有活动性。活动性的有无是鉴别的重要要点。
虹膜乳头状瘤与眼压升高和眼内黑色素瘤的易感性相关,因此需要与神经纤维瘤病1型的Lisch结节进行鉴别1)。Lisch结节具有多形性、色调较淡、双侧性的特点,可与之区分1)。
太田痣的发生被认为是在胚胎第2至8周,源自神经嵴的黑色素母细胞未能通过背外侧途径正常迁移至表皮基底层,而停留在真皮上层所致1)。
太田痣的主要并发症风险如下所示。
| 风险 | 频率/特征 |
|---|---|
| 青光眼 | 约10%的患者1) |
| 葡萄膜黑色素瘤 | 白种人中1/4001) |
| 黑色素瘤转移 | ODM合并病例风险增加2倍1) |
ODM在葡萄膜黑色素瘤患者中的发生率高达35倍,也是双侧、多发性非典型黑色素瘤的风险因素1)。
在白人患者中,约每400人中有1人一生中会患葡萄膜黑色素瘤1)。此外,合并ODM的葡萄膜黑色素瘤的转移风险是非合并病例的2倍1)。定期眼科检查早期发现至关重要。
太田痣的诊断基于临床特征。根据三叉神经V1/V2区域的典型皮肤色素沉着以及巩膜和虹膜的色素沉着进行临床诊断。评估眼部并发症需要多方面的检查。
主要鉴别诊断如下。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 眼黑变病 | 无眼睑皮肤受累 |
| 伊藤痣 | 分布于颈部、肩部、腋窝 |
| 堀母斑 | 发病时即为双侧性 |
此外,与结膜痣(局限性、黑褐色、边界清晰)和良性获得性结膜黑变病(PAM:中年后出现、单眼斑片状色素沉着)的鉴别也很重要。伴有非典型增生的PAM约50%在5年内恶变,因此需要进行组织病理学诊断。
为早期发现青光眼和恶性黑色素瘤,建议每6个月进行一次裂隙灯显微镜检查和散瞳眼底检查1)。即使眼压正常,也可能发生开角型青光眼,因此定期检查很重要。
太田痣本身是良性疾病,无症状时无需积极治疗。治疗对象是并发症(青光眼、恶性黑色素瘤)和美容性皮肤色素沉着。
眼科治疗
青光眼治疗:前列腺素类似物和α受体激动剂是一线药物。β受体阻滞剂和碳酸酐酶抑制剂是二线药物1)。
选择性激光小梁成形术(SLT):可用于开角型青光眼,单独使用或与药物联合使用1)。
黑色素瘤监测:必须每6个月进行一次裂隙灯检查和散瞳眼底检查的定期筛查1)。
皮肤科治疗
Q开关激光:对皮肤色素沉着最有效的治疗方法。短脉冲可减少炎症后色素异常的副作用1)。
Q开关翠绿宝石激光:755nm,能量密度4.75–7.0 J/cm²,每8-12周进行一次。50%的病例平均2次治疗后改善。
其他:使用遮瑕膏和化学剥脱等方法也可使色素沉着不那么明显。
发现黑色素瘤后的治疗与非ODM病例相同1)。
约50%的葡萄膜黑色素瘤患者在诊断后15年内发生转移,因此早期发现和治疗直接关系到生命预后1)。
出于美容目的,已有以下术式报道1)。
Q开关翠绿宝石激光最有效,50%的参与者平均经过两次治疗后出现临床改善。7名患者中有5名平均经过五次治疗后达到完全清除,未观察到复发、瘢痕或炎症后色素异常。
太田痣源于神经嵴来源的黑素母细胞发育异常。胚胎期黑素母细胞从神经嵴经背外侧途径迁移至表皮基底层,此过程受阻会导致黑素细胞滞留于真皮上层1)。滞留的黑素细胞产生的黑色素表现为青灰至褐色色素沉着。
色调取决于色素存在的深度。浅层黑素细胞呈褐色,深层由于光散射效应(丁达尔效应)呈蓝色1)。
开角型青光眼是由于黑素细胞异常积聚累及小梁网和施莱姆管,机械性阻碍房水流出所致1)。青光眼与色素沉着同侧发生,约10%的患者出现1)。与色素播散综合征相关的青光眼通常为双侧性,而ODM相关的青光眼通常为单侧性,这一点有助于鉴别1)。
GNAQ的体细胞激活突变被认为是ODM和葡萄膜黑色素瘤的共同分子基础。该突变激活GTPase RAS通路,增强细胞增殖信号1)。BAP1突变参与转移性肿瘤进展,与GNAQ突变共存是预后不良因素1)。
Abdolrahimzadeh等人(2023)报告称,EDI-SDOCT与眼底自发荧光相结合在鉴别脉络膜痣和小型黑色素瘤方面具有补充传统超声检查的价值。EDI-SDOCT能够诊断超声难以检测的亚毫米级脉络膜黑色素瘤,并可捕捉视网膜下液、shaggy光感受器和RPE异常等细微变化1)。
OCT血管成像(OCTA)可无创显示视网膜和脉络膜微血管,有助于评估黑色素瘤的微血管结构。FAZ扩大和脉络膜新生血管的定量评估正逐渐成为可能1)。
Pan等人(2019)对3例合并ODM的脉络膜黑色素瘤中国患者进行基因组分析,报告了FAM111B和DSC2基因突变与肿瘤发生的关联1)。
Mularoni等人(2021)报告了ASOCT引导下的手术:术前用ASOCT测量巩膜色素沉着的深度,然后使用校准的钻石刀在精确深度进行浅层巩膜切除术。这有望降低术中巩膜变薄的风险1)。