肿瘤性疾病
葡萄膜黑色素瘤:成人最常见的眼内原发性恶性肿瘤。当眼球保留疗法成功率低时适用。必须评估视神经浸润的有无。
视网膜母细胞瘤:由RB1基因异常引起的儿童视网膜恶性肿瘤。怀疑视神经浸润时适用摘除术。

针对眼球的手术方式有摘除术、剜除术和眼眶内容剜除术三种。准确理解各自的定义非常重要。
| 术式 | 摘除范围 | 主要适应症 | 特点 |
|---|---|---|---|
| 眼球摘除术(enucleation) | 整个眼球 + 视神经切断 | 恶性肿瘤、疼痛性盲眼 | 可进行病理诊断。降低肿瘤眼外转移风险 |
| 眼球内容物剜除术(evisceration) | 仅眼球内容物(巩膜保留) | 疼痛性盲眼、眼内炎 | 保留巩膜和眼外肌。义眼活动良好 |
| 眼眶内容物剜除术(exenteration) | 眼球 + 整个眼眶软组织 | 眼眶恶性肿瘤浸润 | 最广泛的手术方式 |
**眼球摘除术(enucleation)**是一种切除整个眼球及其眼内内容物,同时保留眼外肌、眼睑和眼眶脂肪等眼眶周围结构的外科手术。可以对摘除的眼球进行组织学检查,对于眼内恶性肿瘤,可以病理学确认有无眼外浸润。
**眼球内容剜除术(evisceration)**是一种保留巩膜壳、眼外肌附着点和眼眶附属器,同时切除所有眼球内容物(葡萄膜、晶状体、玻璃体、视网膜)的手术技术。切除后在空腔内植入眼眶植入物以维持眼眶容积。
眼球摘除术在16世纪首次报道为“摘除(extirpation)”,当时未保留结膜和眼外肌。19世纪中期,文献记载了无植入物的摘除术,1886-1887年首次报道了植入物插入。真皮脂肪移植(DFG)于1978年引入。
眼球内容剜除术于1817年由James Bear首次报道,作为驱逐性出血后的处理。19世纪后期,Noyes将其发展为眼内感染的治疗方法,Mules确立了眼眶植入物的植入。
在日本,尚无获得厚生劳动省批准的义眼台,期待早日批准引入。
眼球摘除术是摘除整个眼球并切断视神经。眼球内容剜除术是保留巩膜和眼外肌,仅切除眼球内容物。剜除术在义眼活动度和美容方面更有利,但怀疑恶性肿瘤时禁忌,应选择摘除术。摘除术还可以对摘除的眼球进行病理组织学检查。
眼球摘除术和眼球内容剜除术都是“手术”而非“疾病”,因此这里描述这些术式的适应临床状况。
肿瘤性疾病
葡萄膜黑色素瘤:成人最常见的眼内原发性恶性肿瘤。当眼球保留疗法成功率低时适用。必须评估视神经浸润的有无。
视网膜母细胞瘤:由RB1基因异常引起的儿童视网膜恶性肿瘤。怀疑视神经浸润时适用摘除术。
外伤与疼痛眼
其他
眼球内容物剜除术的主要适应证包括疼痛性盲眼、眼内炎和外伤眼。而已知或怀疑眼内恶性肿瘤是绝对禁忌证。
主要适应证疾病:
禁忌症:
许多外科医生建议首先进行开放性眼球外伤的一期缝合,仅在持续无光感时考虑摘除。先行一期修复可使患者在初期外伤后有时间权衡利弊。
经典的“14天规则”(外伤后14天内摘除可预防交感性眼炎)已被证明是武断的,缺乏科学依据。
特殊适应症包括自伤性眼球损伤(Oedipism)。该病每年约发生500例,精神分裂症和慢性抑郁症各占约50%,好发于40-50岁人群5),精神科、眼科和警方等多学科协作至关重要。
不一定。许多外科医生首先进行一期缝合,术后持续无光感时才考虑摘除。急性外伤后,重要的是让患者有时间权衡利弊。经典的“14天规则”(14天内摘除可预防交感性眼炎)已被证明缺乏科学依据。
眼外伤是眼球摘除和内容物剜除术的主要原因之一。全球每年发生5500万例眼外伤,其中约90%是可预防的。眼外伤致盲率估计约为1/10万人年5)。
眼球内容物剜除术中偶然发现眼内肿瘤也是一个问题。对剜除的眼球内容物进行病理检查,13591例中有1.95%发现了眼内恶性肿瘤。这也说明术前排除恶性肿瘤以及提交摘除物进行病理检查是必要的。
自伤性眼球损伤(Oedipism)罕见,每年约发生500例,精神分裂症和慢性抑郁症各占约50%,好发于40-50岁人群5)。
对于恶性肿瘤的眼球摘除术,通过快速病理检查确认摘除眼球的视神经断端无肿瘤细胞浸润。断端阴性确认意味着治疗完成。
眼球内容物剜除术必须将去除的眼内内容物送病理检查。因为可能偶然发现眼内恶性肿瘤(13,591例中占1.95%),省略送检是禁忌的。
当眼底无法窥见时,通过B型超声检查和CT排除恶性肿瘤。若无法排除,则推荐眼球摘除术。
| 临床情况 | 推荐术式 |
|---|---|
| 眼内恶性肿瘤 | 摘除术(必须) |
| 眼内炎 | 剜除术优先 |
| 穿通性外伤(早期、可修复范围) | 眼球内容物剜除术 |
| 穿通性外伤(严重巩膜损伤) | 眼球摘除术 |
| 疼痛性盲眼(已排除肿瘤) | 两者均可 |
通常在全身麻醉下进行。
麻醉与切口:全身麻醉下。在角膜缘做360°结膜环形切开,暴露巩膜至赤道部附近。
眼外肌的处理:用5-0 PGA等可吸收缝线套住四条直肌,切断肌腱使其与巩膜分离。内直肌和外直肌保留足以抓持眼球的肌腱残端后切断。切断上斜肌腱和下斜肌,充分止血断端。
眼球半脱位与视神经切断:将后部Tenon囊与巩膜分离后,轻轻提起眼球并旋转使其半脱位。闭合眼球摘除剪,沿巩膜向后插入。当剪刀尖端触及索条状的视神经时,稍张开剪刀,尽可能靠后一次性切断视神经。对于恶性肿瘤,应尽量更靠后切断视神经。
止血、病理检查与植入物置入:切断后立即用手指压迫止血(通常3-5分钟)。对于恶性肿瘤,送检视神经断端行快速病理检查以判断有无肿瘤细胞浸润。在肌锥内置入球形植入物,将上下直肌和内外直肌在植入物前方重叠缝合。
关闭切口:分别缝合前部Tenon囊和结膜。结膜囊内涂抗生素眼膏,放入眼模,轻压包扎。
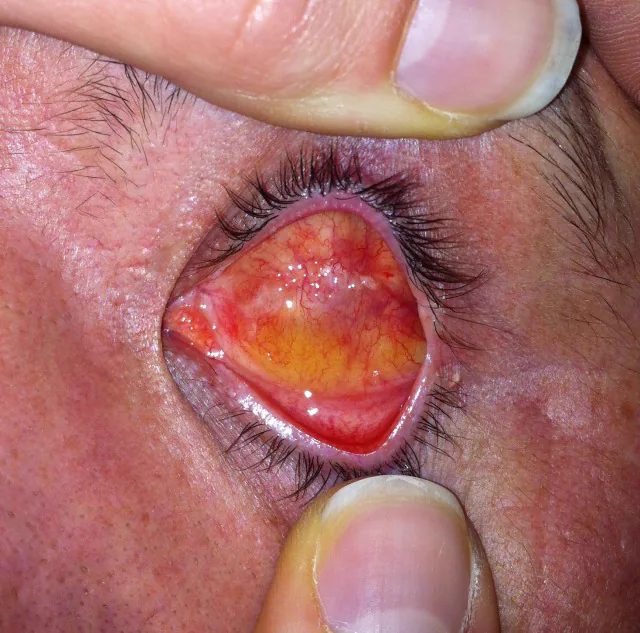
可在全身麻醉或局部麻醉下进行。球后注射含肾上腺素的麻醉药可减少出血。也可使用结膜下注射局部麻醉药或术前滴用10%去氧肾上腺素滴眼液。
角膜切除:在角膜缘360°切开结膜,剥离至直肌附着点。在角膜缘切开并切除角膜(也有保留的方法)。
眼球内容物剜除:将弯剪刀插入葡萄膜和巩膜之间,进行全周剥离。在角膜缘断端做4个放射状切口。用棉签和锐匙刮出内容物,用手术刀和纱布去除残留的葡萄膜组织。用双极电凝止血。
无水酒精处理:有时用于使残留的葡萄膜组织和微生物变性并去除。但由于过度刺激和水肿的风险,一些术者避免使用。使用时注意将其保留在巩膜内,避免接触结膜。
减张切口:在赤道部后方的巩膜壁上做两个较长的减张切口。这有助于防止渗出液和血液积聚,并便于缝合。
植入物置入与闭合:重叠巩膜瓣并缝合以充分覆盖植入物。分层闭合前部巩膜、Tenon囊和结膜。放置眼模后,必要时进行临时性眼睑缝合术。
摘除术的特点
可进行病理诊断:可以对整个摘除的眼球进行组织学检查。对于恶性肿瘤,这是唯一的选择。
交感性眼炎风险较低:完全消除了葡萄膜抗原的暴露(经典观点)。
易发生眼球凹陷:美国调查中,94%的义眼师回答“摘除术后眼球凹陷和深上眼睑沟更常见”。
内容剜除术的特点
美容方面略占优势:因保留巩膜和外眼肌,义眼活动性良好。美国认证义眼师调查中,82%回答“内容剜除术能带来最佳美容效果”。
植入物暴露率低:摘除术后为1.5%~21.6%,而内容剜除术后为0%~3.3%6)。
有禁忌症:怀疑恶性肿瘤的病例不能施行。
植入义眼台可保持眼眶容积,减轻眼球凹陷。
| 种类 | 代表材料 | 特点 |
|---|---|---|
| 多孔植入物 | 羟基磷灰石、多孔聚乙烯 | 促进纤维血管组织长入。可固定外眼肌。 |
| 非多孔植入物 | 玻璃、硅胶、丙烯酸、PMMA | 在感染风险高的情况下有利。日本以PMMA树脂球为代表。 |
真皮脂肪移植(DFG)用于一期或二期眼眶重建7)。DFG由真皮(提供刚性、缝合基质、促进血管化)和脂肪(填充容积)组成。标准的前面真皮直径为20-25mm,脂肪直径为20-35mm7)。
一期DFG的适应症: 有放疗史、严重感染后或多次手术史的眼眶的一期重建7)。
二期DFG的适应症: 处理义眼台暴露、脱位、容积不足或眼眶收缩7)。
在儿童(尤其是5岁以下)中,DFG具有促进眼眶生长并随生长增大的优点7)。总并发症率为58.8%,但大部分为轻度。一期DFG中良好眼睑位置的比例为83.3%,而二期DFG为37.5%(p=0.07)7)。
术后短期管理:
眼模(Conformer):对于防止结膜囊粘连和收缩至关重要。术后立即佩戴,避免长期不戴。
开始佩戴义眼:术后2-4周,疼痛和炎症消退后开始制作义眼。义眼的调整应在术后6-8周由义眼师进行。定制义眼的费用为8-10万日元(可能适用疗养费支付)。
儿童处理:尽早佩戴义眼,以促进眼睑和眼眶发育(5岁以下尤其重要)。
义眼床凹陷的矫正:对于眼眶凹陷,使用自体组织(骨、软骨、真皮脂肪)或人工材料(硅胶块、羟基磷灰石)进行抬高。
需要扩大结膜囊时:将取自腹股沟或下腹部的全层植皮片反向包裹在标准薄义眼上插入。结膜囊应牢固地固定在眼眶下缘骨膜深处。
眼模(临时义眼)术后立即佩戴。最终义眼的调整在术后6-8周由义眼师进行。定制义眼在结膜囊稳定后制作。一般建议在术后2-4周疼痛和炎症消退后开始。长期不佩戴会导致结膜囊显著收缩,因此早期佩戴眼模很重要。
并非必须,但植入有助于维持眼眶容积并减少眼部凹陷。在日本,由于没有厚生劳动省批准的义眼台,因此属于超说明书使用。无植入物时,将外眼肌折叠成球形,用Tenon囊和结膜覆盖。
眼球摘除术优点的依据:通过摘除整个眼球和视神经,可以组织学评估肿瘤浸润深度、视神经断端肿瘤细胞残留以及有无眼外浸润。眼球内容物剜除术无法进行整个眼球的组织评估。
交感性眼炎的风险:理论上担心葡萄膜抗原暴露可能引起对侧眼的自身免疫反应(交感性眼炎)。然而,一项880例的调查显示,眼球内容物剜除术后没有交感性眼炎的确切记录。“14天规则”被认为缺乏科学依据。
术后伤口愈合中,羊膜成分备受关注。脐带羊膜中丰富的HC-HA/PTX3复合物上调IL-10,下调IL-12,诱导巨噬细胞向M2(抗炎)表型转化,促进抗炎、抗瘢痕和组织再生6)。
多孔植入物因其多孔结构促进纤维血管组织向内生长(fibrovascular ingrowth),通过组织整合提高活动性。与外眼肌的固定也更好。非多孔植入物缺乏组织向内生长,可能导致活动性降低和植入物移位的风险。
眼球摘除后,眼眶容积丧失导致上眼睑沟凹陷、眼球内陷(enophthalmos)和上睑下垂。这种状况称为“无眼球腔综合征(post-enucleation socket syndrome)”。外眼肌与植入物固定不充分会导致植入物移位,加重症状。选择合适的植入物尺寸并牢固缝合外眼肌是预防的关键。
5岁时眼眶容积达到成人(14-15岁完成)的80%,从出生到青春期眼球容积增加3倍。由于机械刺激对眼眶生长至关重要,儿童期选择合适的植入物和长期随访非常重要。
眼球摘除后可能出现称为“Charles Bonnet综合征(CBS)”的视幻觉。传统认为CBS需要双眼视力丧失60%以上才会发生,但研究表明单眼视力丧失也可能引发。
Forte等人(2025)报告了一名67岁女性因脉络膜黑色素瘤行眼球摘除术后出现CBS1)。术后次日出现视幻觉,持续两年。文献综述发现单眼视力丧失后CBS有9例,诊断时平均年龄69.4岁(范围52-82岁),8/9例在视力丧失后数小时至2天内出现幻觉1)。
建议对所有接受眼球摘除术的患者提前告知CBS的可能性,并进行术后筛查。
是的。可能出现称为Charles Bonnet综合征(CBS)的视幻觉。幻觉多种多样,包括移动的图案、颜色和人物形象,患者本人意识到幻觉并非真实(自知力保留)。有报道称仅单眼视力丧失也可发病1),因此术前向患者解释这一点很重要。
精神疾病患者自伤性眼球损伤(Oedipism)导致眼球完全脱出时,视神经断裂可引起蛛网膜下腔出血(SAH)。由于眼动脉从颈内动脉C6段分出并走行于蛛网膜下腔,断裂可能导致SAH和颈内动脉夹层。
Flippin等人(2023)报告了一例精神疾病患者双侧自伤性眼球摘除的病例2)。双侧眼球完全剥离,头部CTA显示鞍上SAH合并脑室内出血。在眼球完全摘除和视神经断裂的病例中,需要进行头部CT(最好CTA)评估颅内出血。
阻塞性睡眠呼吸暂停(OSA)引起的日间过度嗜睡可能导致严重的眼外伤和眼球摘除。Baker等人(2024)报告了一例OSA患者因突然入睡导致右眼球脱出(视神经断裂约5cm)的病例3)。台湾全国队列数据(6,915例)显示,OSA患者的总体外伤风险比非OSA患者增加83.1%4)。
作为眼球内容物剜除术后创口裂开的新重建方法,已有使用脐带羊膜的报道。脐带羊膜厚度约为普通羊膜的10倍,富含HC-HA/PTX3。
Bunin(2022)对一例因增殖性糖尿病视网膜病变导致疼痛性失明眼行内容物剜除术后出现缝线裂开的患者,使用供体巩膜壳和2.5×2.0cm AmnioGuard进行了重建6)。术后8个月仍保持良好的美容效果。
对于有放射治疗史或复杂眼眶的病例,一期DFG移植被认为很有前景。Jovanovic等人(2020)对143篇文献综述加34例病例的大规模分析显示,DFG并发症率为58.8%,但大部分为轻度7)。一期DFG相比二期DFG在达到良好眼睑位置方面有更高的成功率趋势(83.3% vs 37.5%,p=0.07)7)。