การตัดลูกตาออก (enucleation) คือการนำลูกตาทั้งหมดออกพร้อมเส้นประสาทตา ส่วนหนึ่ง ส่วนการเอาส่วนในลูกตาออก (evisceration) คือการนำเฉพาะเนื้อเยื่อภายในลูกตาออก โดยคงไว้ซึ่งตาขาว และกล้ามเนื้อนอกลูกตา
ข้อบ่งชี้หลัก: เนื้องอกร้ายภายในลูกตา (มะเร็งผิวหนังคอรอยด์ , เรติโนบลาสโตมา), การบาดเจ็บที่ตาโดยไม่มีความหวังในการฟื้นฟูการมองเห็น , และตาบอดที่เจ็บปวด
หากทราบหรือสงสัยว่ามีเนื้องอกร้ายภายในลูกตา ห้ามทำการเอาส่วนในลูกตาออก และต้องเลือกตัดลูกตาออก
หลังผ่าตัด ปริมาตรเบ้าตา จะคงไว้ด้วยการฝังลูกตาเทียม และเริ่มใส่ตาเทียม หลังจาก 6-8 สัปดาห์
อัตราการโผล่ของลูกตาเทียม คือ 1.5-21.6% หลังตัดลูกตาออก และ 0-3.3% หลังเอาส่วนในลูกตาออก ซึ่งต่ำกว่าในวิธีเอาส่วนในลูกตาออก
การปลูกถ่ายไขมันผิวหนังแท้ (DFG) เป็นทางเลือกที่ดีเยี่ยม โดยเฉพาะในเด็ก เบ้าตา ที่ซับซ้อน และกรณีที่ลูกตาเทียม โผล่
มีขั้นตอนการผ่าตัดตา 3 ประเภท ได้แก่ การตัดลูกตาออก การเอาส่วนในลูกตาออก และการเอาส่วนในเบ้าตา ออก สิ่งสำคัญคือต้องเข้าใจคำจำกัดความของแต่ละประเภทอย่างถูกต้อง
วิธีการผ่าตัด ขอบเขตการนำออก ข้อบ่งชี้หลัก ลักษณะเฉพาะ การตัดลูกตาออก (enucleation) ลูกตาทั้งหมด + ตัดเส้นประสาทตา เนื้องอกมะเร็ง, ตาบอดที่เจ็บปวด สามารถวินิจฉัยทางพยาธิวิทยาได้ ลดความเสี่ยงของการแพร่กระจายนอกลูกตา การควักลูกตา (evisceration) เฉพาะเนื้อในลูกตา (เหลือตาขาว ) ตาบอดที่เจ็บปวด, เยื่อบุตาอักเสบ ภายใน รักษาตาขาว และกล้ามเนื้อนอกตาไว้ การเคลื่อนไหวของตาเทียม ดี การตัดเบ้าตา ออก (exenteration) ลูกตา + เนื้อเยื่ออ่อนในเบ้าตา ทั้งหมด เนื้องอกมะเร็งลุกลามเข้าเบ้าตา วิธีการผ่าตัดที่กว้างขวางที่สุด
การตัดลูกตาออก (enucleation) เป็นขั้นตอนการผ่าตัดที่นำลูกตาทั้งหมดและเนื้อหาภายในลูกตาออก โดยคงโครงสร้างรอบเบ้าตา เช่น กล้ามเนื้อนอกลูกตา เปลือกตา และไขมันในเบ้าตา สามารถตรวจทางจุลพยาธิวิทยาของลูกตาที่ถูกตัดออกได้ และในกรณีเนื้องอกร้ายภายในลูกตา สามารถยืนยันทางพยาธิวิทยาได้ว่ามีการลุกลามนอกลูกตาหรือไม่
การควักเนื้อลูกตาออก (evisceration) เป็นเทคนิคการผ่าตัดที่นำเนื้อหาทั้งหมดของลูกตา (ยูเวีย เลนส์ แก้วตา จอประสาทตา ) ออก ในขณะที่คงตาขาว จุดเกาะของกล้ามเนื้อนอกลูกตา และอวัยวะรอบเบ้าตา ไว้ หลังจากนำออกแล้ว จะฝังวัสดุทดแทนเบ้าตา เข้าไปในโพรงเพื่อรักษาปริมาตรของเบ้าตา
การตัดลูกตาออกได้รับการรายงานครั้งแรกในปี ค.ศ. 1500 ว่าเป็น “การตัดออกทั้งหมด” ซึ่งในขณะนั้นไม่ได้คงเยื่อบุตา หรือกล้ามเนื้อนอกลูกตา ไว้ ในกลางปี ค.ศ. 1800 มีการบันทึกการตัดลูกตาโดยไม่มีการฝังวัสดุ และรายงานแรกของการฝังวัสดุเกิดขึ้นในปี ค.ศ. 1886-1887 การปลูกถ่ายไขมันผิวหนัง (DFG) ถูกนำมาใช้ในปี ค.ศ. 1978
การควักเนื้อลูกตาออกได้รับการรายงานครั้งแรกโดย James Bear ในปี ค.ศ. 1817 เพื่อรักษาภาวะเลือดออกแบบพุ่ง ในปลายศตวรรษที่ 19 Noyes ได้พัฒนาให้เป็นการรักษาการติดเชื้อภายในลูกตา และ Mules ได้กำหนดการฝังวัสดุทดแทนเบ้าตา
ควรสังเกตว่าในญี่ปุ่น ไม่มีวัสดุทดแทนลูกตาที่ได้รับการอนุมัติจากกระทรวงสาธารณสุข แรงงาน และสวัสดิการ และหวังว่าจะมีการนำการอนุมัติมาใช้โดยเร็ว
Q
การตัดลูกตาออกและการควักเนื้อลูกตาออกแตกต่างกันอย่างไร?
A
การตัดลูกตาออกจะนำลูกตาทั้งหมดออกและตัดเส้นประสาทตา การควักเนื้อลูกตาออกจะคงตาขาว และกล้ามเนื้อนอกลูกตา ไว้ โดยนำเฉพาะเนื้อหาของลูกตาออก การควักเนื้อให้การเคลื่อนไหวของตาเทียม ที่ดีกว่าและข้อดีด้านความสวยงาม แต่ห้ามใช้เมื่อสงสัยว่าเป็นเนื้องอกร้าย ซึ่งในกรณีนั้นจะเลือกการตัดลูกตา การตัดลูกตายังช่วยให้สามารถตรวจทางจุลพยาธิวิทยาของลูกตาที่ถูกนำออกได้
เนื่องจากการตัดลูกตาออกและการควักเนื้อลูกตาออกไม่ใช่ “โรค” แต่เป็น “การผ่าตัด” ดังนั้นที่นี่จึงอธิบายถึงภาวะทางคลินิกที่เป็นข้อบ่งชี้ของหัตถการเหล่านี้
โรคเนื้องอก
มะเร็งผิวหนังยูเวีย : เนื้องอกร้ายภายในลูกตาปฐมภูมิที่พบบ่อยที่สุดในผู้ใหญ่ ข้อบ่งชี้เมื่ออัตราความสำเร็จของการรักษาแบบถนอมลูกตาต่ำ การประเมินว่ามีการลุกลามของเส้นประสาทตา หรือไม่เป็นสิ่งจำเป็น
เรติโนบลาสโตมา : เนื้องอกร้ายของจอประสาทตา ในเด็กเนื่องจากการกลายพันธุ์ของยีน RB1 การตัดลูกตาจะบ่งชี้เมื่อสงสัยว่ามีการลุกลามของเส้นประสาทตา
การบาดเจ็บและตาที่เจ็บปวด
การบาดเจ็บทางตาที่ไม่สามารถซ่อมแซมได้ : การฉีกขาดของตาขาว หรือการยื่นของยูเวียอย่างรุนแรง หรือระยะเวลานานระหว่างการบาดเจ็บและการตรวจ
ตาเสียบวมเจ็บปวด : เฉพาะเมื่อไม่พบเนื้องอกในลูกตา
ต้อหิน ระยะสุดท้ายต้อหิน ระยะสุดท้ายที่ดื้อต่อยาและการผ่าตัด
อื่นๆ
การป้องกันตาอักเสบจากความเห็นอกเห็นใจ : ในกรณีที่มีการฉีกขาดหรือแตกของลูกตาอย่างรุนแรงซึ่งประเมินว่าไม่สามารถซ่อมแซมได้
การติดเชื้อรุนแรง : เยื่อบุตาอักเสบ ภายในลูกตาขั้นสูงที่ไม่มีความหวังในการฟื้นฟูการมองเห็น
ตาเล็ก : อาจเป็นข้อบ่งชี้เพื่อการใส่ตาเทียม
ข้อบ่งชี้ของการผ่าตัดเอาส่วนในลูกตาออกส่วนใหญ่คือ ตาบอดเจ็บปวด เยื่อบุตาอักเสบ ภายในลูกตา และตาที่ได้รับบาดเจ็บ ในทางกลับกัน เนื้องอกร้ายภายในลูกตาที่ทราบหรือสงสัยเป็นข้อห้ามเด็ดขาด
โรคที่เป็นข้อบ่งชี้หลัก:
เยื่อบุตาอักเสบ ภายในลูกตา (การติดเชื้อภายในลูกตาอย่างรุนแรงจากแบคทีเรียหรือเชื้อรา)การบาดเจ็บทะลุลูกตา (การบาดเจ็บรุนแรงที่ประเมินว่าไม่สามารถซ่อมแซมได้ภายใต้กล้องจุลทรรศน์ผ่าตัดทันทีหลังการบาดเจ็บ)
ตาบอดเจ็บปวด (ตาบอดที่มีอาการปวดดื้อต่อยาแก้ปวดเสพติด)
ตาเสียบวมเจ็บปวด (เฉพาะเมื่อไม่พบเนื้องอกในลูกตา)
ต้อหิน ระยะสุดท้าย (ระยะสุดท้ายที่ดื้อต่อยาและการผ่าตัด)
ข้อห้าม:
เนื้องอกร้ายภายในลูกตา (ที่ทราบหรือสงสัย): ข้อห้ามเด็ดขาดเนื่องจากเสี่ยงต่อการแพร่กระจายของเซลล์เนื้องอกจากเนื้อเยื่อยูเวียที่เหลืออยู่
ลูกตาฝ่อ หรือลูกตาเล็ก (ข้อห้ามสัมพัทธ์): อาจมีปริมาณตาขาว ไม่เพียงพอที่จะหุ้มวัสดุปลูกฝัง
ศัลยแพทย์ส่วนใหญ่แนะนำให้ปิดแผลเปิดของลูกตาก่อนเป็นอันดับแรก และพิจารณาควักลูกตาหากยังไม่มีการรับรู้แสง การซ่อมแซมในระยะแรกทำให้ผู้ป่วยมีเวลาพิจารณาข้อดีข้อเสียหลังการบาดเจ็บครั้งแรก
“กฎ 14 วัน” แบบดั้งเดิม (ที่ว่าการควักลูกตาภายใน 14 วันหลังการบาดเจ็บป้องกันตาอักเสบจากข้ามข้าง) ได้รับการพิสูจน์แล้วว่าเป็นไปตามอำเภอใจและขาดหลักฐานทางวิทยาศาสตร์
ข้อบ่งชี้พิเศษคือการทำร้ายลูกตาด้วยตนเอง (Oedipism) อุบัติการณ์รายปีประมาณ 500 ราย โดยโรคจิตเภทและโรคซึมเศร้าเรื้อรังประมาณอย่างละ 50% พบมากในช่วงอายุ 40-50 ปี5) และการทำงานร่วมกันแบบสหสาขาวิชาชีพระหว่างจิตเวช จักษุวิทยา และตำรวจมีความสำคัญ
Q
ลูกตาที่ได้รับบาดเจ็บจำเป็นต้องควักออกเสมอหรือไม่?
A
ไม่เสมอไป ศัลยแพทย์ส่วนใหญ่แนะนำให้ปิดแผลในระยะแรกก่อน และพิจารณาควักลูกตาหากยังไม่มีการรับรู้แสงหลังการผ่าตัด สิ่งสำคัญคือต้องให้ผู้ป่วยมีเวลาพิจารณาข้อดีข้อเสียหลังการบาดเจ็บเฉียบพลัน “กฎ 14 วัน” แบบดั้งเดิม (ที่ว่าการควักลูกตาภายใน 14 วันป้องกันตาอักเสบจากข้ามข้าง) ก็ได้รับการพิสูจน์แล้วว่าขาดหลักฐานทางวิทยาศาสตร์
การบาดเจ็บที่ตาเป็นสาเหตุหลักประการหนึ่งของการควักลูกตาและการตัดลูกตา ทั่วโลกมีผู้ได้รับบาดเจ็บที่ตาประมาณ 55 ล้านรายต่อปี โดยประมาณ 90% สามารถป้องกันได้ การตาบอดจากการบาดเจ็บที่ตาประมาณ 1/100,000 คนต่อปี5)
นอกจากนี้ยังมีปัญหาเนื้องอกร้ายภายในลูกตาที่พบโดยบังเอิญเป็นสาเหตุของการควักลูกตา การศึกษาหนึ่งรายงานว่าการตรวจทางพยาธิวิทยาของเนื้อหาลูกตาที่ควักออกพบเนื้องอกร้ายภายในลูกตาใน 1.95% ของ 13,591 ราย ซึ่งเน้นย้ำถึงความจำเป็นในการแยกเนื้องอกร้ายก่อนผ่าตัดและส่งชิ้นเนื้อตรวจทางพยาธิวิทยา
การทำร้ายลูกตาด้วยตนเอง (Oedipism) พบได้น้อยแต่ประมาณ 500 รายต่อปี โดยโรคจิตเภทและโรคซึมเศร้าเรื้อรังประมาณอย่างละ 50% และพบมากในช่วงอายุ 40-50 ปี5)
การตรวจอัลตราซาวนด์แบบ B-mode : ยืนยันลักษณะเฉพาะของมะเร็งเมลาโนมาชนิดร้ายของคอรอยด์ (choroidal excavation, mushroom shape) ใช้ในการประเมินการกลายเป็นปูนในเรติโนบลาสโตมาหรือตาแข็งที่เจ็บปวดMRI ฉีดสารทึบแสง (หรือ CT ฉีดสารทึบแสงหากไม่เหมาะกับ MRI) : ประเมินการมีอยู่ ขนาด และการลุกลามนอกตาของเนื้องอก จำเป็นสำหรับการยืนยันเนื้องอกร้ายภายในตาการตรวจ CT (ในกรณีบาดเจ็บ) : ในลูกตาทะลุ ยืนยันการผิดรูปของลูกตา เลือดออกแบบขับออก และลูกตาเล็ก ในบาดเจ็บทะลุ ตรวจสอบสิ่งแปลกปลอมภายในตา5)
ในการตัดลูกตาสำหรับเนื้องอกร้าย ปลายเส้นประสาทตา ของลูกตาที่ตัดออกจะถูกตรวจด้วยพยาธิวิทยาด่วนเพื่อยืนยันว่าไม่มีการแทรกซึมของเซลล์เนื้องอก การยืนยันขอบลบหมายถึงการรักษาสมบูรณ์
ในการควักลูกตา ต้องส่งเนื้อหาที่ควักออกไปตรวจทางพยาธิวิทยาเสมอ เนื่องจากอาจพบเนื้องอกร้ายภายในตาโดยบังเอิญ (1.95% จาก 13,591 ราย) การละเลยเป็นข้อห้าม
เมื่อไม่สามารถมองเห็นจอตาได้ ให้แยกเนื้องอกร้ายด้วยอัลตราซาวนด์ B-mode และ CT หากไม่สามารถแยกออกได้ แนะนำให้ตัดลูกตา
สถานการณ์ทางคลินิก วิธีการผ่าตัดที่แนะนำ เนื้องอกร้ายภายในตา การตัดลูกตา (จำเป็น) เยื่อบุตาอักเสบ ภายในการควักลูกตาเป็นที่นิยม การบาดเจ็บทะลุ (ระยะแรก / ขอบเขตที่ซ่อมแซมได้) การนำเอาส่วนในลูกตาออก การบาดเจ็บทะลุ (การบาดเจ็บตาขาว รุนแรง) การตัดลูกตาออก ตาบอดที่เจ็บปวด (ไม่พบเนื้องอก) ทำได้ทั้งสองวิธี
มักทำภายใต้การดมยาสลบ
การดมยาสลบและการกรีด : ภายใต้การดมยาสลบ กรีดเยื่อบุตา วนรอบที่ลิมบัส เปิดเผยตาขาว จนถึงใกล้เส้นศูนย์สูตร
การจัดการกล้ามเนื้อนอกลูกตา : ใส่ไหมละลาย เช่น PGA 5-0 ที่กล้ามเนื้อเรกตัสทั้งสี่ จากนั้นตัดและแยกออกจากตาขาว กล้ามเนื้อเรกตัสด้านในและด้านนอกตัดโดยเหลือเอ็นไว้พอจับลูกตา ตัดเอ็นกล้ามเนื้อเฉียงบนและกล้ามเนื้อเฉียงล่าง ห้ามเลือดที่ปลายตัดให้ดี
การเคลื่อนลูกตาออกบางส่วนและการตัดเส้นประสาทตา : หลังจากแยกถุงเทนอน ส่วนหลังออกจากตาขาว ยกลูกตาขึ้นเบาๆ และหมุนเพื่อเคลื่อนออกบางส่วน ใส่กรรไกรตัดลูกตาในลักษณะปิดตามแนวตาขาว ไปทางด้านหลัง เมื่อคลำเส้นประสาทตา เป็นโครงสร้างคล้ายเชือกด้วยปลายกรรไกร ให้เปิดกรรไกรเล็กน้อยและตัดเส้นประสาทตา ครั้งเดียวให้ไกลที่สุดเท่าที่เป็นไปได้ ในเนื้องอกร้าย พยายามตัดเส้นประสาทตา ให้ยาวขึ้น
การห้ามเลือด การตรวจทางพยาธิวิทยา และการใส่วัสดุเสริม : ทันทีหลังตัด กดด้วยนิ้วเพื่อห้ามเลือด (ปกติ 3-5 นาที) ในเนื้องอกร้าย ตรวจปลายเส้นประสาทตา ทางพยาธิวิทยาอย่างรวดเร็วเพื่อดูการแทรกซึมของเซลล์เนื้องอก ใส่วัสดุเสริมทรงกลมเข้าไปในกรวยกล้ามเนื้อ และเย็บกล้ามเนื้อเรกตัสบน ล่าง ด้านใน และด้านนอกซ้อนทับกันด้านหน้าวัสดุเสริม
การปิดแผล : เย็บถุงเทนอน ส่วนหน้าและเยื่อบุตา แยกกัน ใส่ยาปฏิชีวนะชนิดครีมในถุงเยื่อบุตา ใส่คอนฟอร์เมอร์ และปิดผ้าพันแผลกดเบาๆ
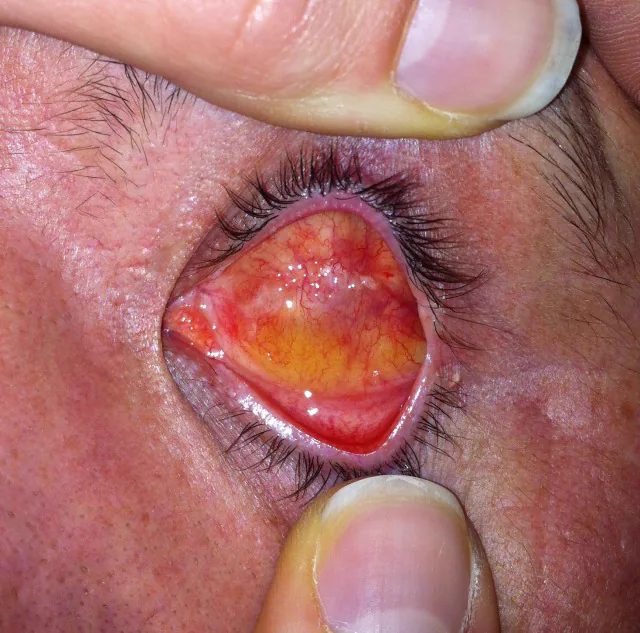
เบ้าตาหลังการใส่ลูกแก้วเมทิลเมทาคริเลตภายในเปลือกตาขาวหลังการนำเอาส่วนในลูกตาออก Schmitzer S, Simionescu C, Alexandrescu C, Burcea M. The Anophthalmic Socket - Reconstruction Options. J Med Life. 2014;7(Spec Iss 4):23-29. Figure 1a. PM
CI D: PMC4962761. License: CC BY.
ในเบ้าตา หลังการผ่าเอาส่วนในลูกตาออก เมื่อเปิดเปลือกตาจะเห็นขอบนอกของตาขาว (ขอบเยื่อบุตา ) ถูกเก็บรักษาไว้ และภายในโพรงมีลูกแก้วเมทิลเมทาคริเลตวางอยู่ ซึ่งสอดคล้องกับการรักษาตาขาว และการฝังวัสดุเทียมในขั้นตอนการผ่าเอาส่วนในลูกตาออกที่กล่าวถึงในหัวข้อ “5. การรักษามาตรฐาน”
สามารถทำได้ภายใต้การดมยาสลบหรือการฉีดยาชาเฉพาะที่ การฉีดยาชาผสมอะดรีนาลีนเข้าหลังลูกตาสามารถลดเลือดออกได้ การฉีดยาชาใต้เยื่อบุตา หรือหยอดฟีนิลเอฟริน 10% ก่อนผ่าตัดก็ใช้เช่นกัน
การตัดกระจกตา : กรีดเยื่อบุตา 360 องศาที่ลิมบัส และเลาะไปจนถึงจุดเกาะของกล้ามเนื้อเรกตัส กรีดและตัดกระจกตา ที่ลิมบัส (มีวิธีที่เก็บรักษาไว้)
การผ่าเอาส่วนในลูกตาออก : ใส่กรรไกรโค้งระหว่างยูเวียและตาขาว และเลาะรอบวง ทำแผลรัศมี 4 แผลที่ขอบลิมบัส ขูดเนื้อหาออกด้วยสำลีและช้อนคม เอาส่วนที่เหลือของยูเวียออกด้วยมีดและผ้าก๊อซ ห้ามเลือดด้วยไบโพลาร์
การใช้อัลกอฮอล์สัมบูรณ์ : บางครั้งใช้เพื่อทำให้เนื้อเยื่อยูเวียที่เหลือและจุลินทรีย์เสื่อมสภาพ อย่างไรก็ตาม ศัลยแพทย์บางคนหลีกเลี่ยงเนื่องจากเสี่ยงต่อการระคายเคืองและบวมมากเกินไป เมื่อใช้ ต้องให้อยู่ภายในตาขาว หลีกเลี่ยงการสัมผัสเยื่อบุตา
แผลคลายความตึง : ทำแผลคลายความตึงยาว 2 แผลที่ผนังตาขาว ด้านหลังเส้นศูนย์ตา เพื่อป้องกันการสะสมของสารคัดหลั่งและเลือด และทำให้เย็บง่ายขึ้น
การฝังวัสดุเทียมและปิด : เย็บแผ่นตาขาว ซ้อนทับกันเพื่อปิดคลุมวัสดุเทียมอย่างเพียงพอ ปิดตาขาว ส่วนหน้า แคปซูลเทนอน และเยื่อบุตา เป็นชั้นๆ หลังจากใส่คอนฟอร์เมอร์ ทำการเย็บเปลือกตาชั่วคราว (tarsorrhaphy) หากจำเป็น
ก่อนทำการผ่าเอาส่วนในลูกตาออก ต้องแยกเนื้องอกร้ายในลูกตาออกก่อน ในกรณีที่ไม่สามารถมองเห็นจอตาได้ ให้ยืนยันด้วยอัลตราซาวนด์ B-mode หรือ CT; หากไม่สามารถแยกออกได้ ให้เลือกการเอาลูกตาออก
ในกรณีติดเชื้อรุนแรง อาจเลื่อนการฝังวัสดุเทียมในครั้งแรก และฝังในการผ่าตัดครั้งที่สอง
ในกรณีที่เอาลูกตาออกในวัยเด็ก (โดยเฉพาะเรติโนบลาสโตมา + การฉายรังสี) การฝ่อของถุงเยื่อบุตา เป็นสิ่งที่หลีกเลี่ยงไม่ได้และรุนแรง อาจต้องผ่าตัดสร้างเบ้าตา เทียมหลายครั้ง
ลักษณะของการเอาลูกตาออก
สามารถวินิจฉัยทางพยาธิวิทยาได้ : สามารถตรวจเนื้อเยื่อวิทยาของลูกตาทั้งลูกได้ เป็นทางเลือกเดียวสำหรับเนื้องอกร้าย
ความเสี่ยงของตาเห็นใจต่ำ : การสัมผัสกับแอนติเจนของยูเวียถูกกำจัดอย่างสมบูรณ์ (มุมมองดั้งเดิม)
อาจเกิดเบ้าตา ลึก : การสำรวจในสหรัฐฯ พบว่า 94% ของนักทำตาเทียม ตอบว่าภาวะเบ้าตา ลึกและร่องเปลือกตาบนลึกพบได้บ่อยกว่าหลังการผ่าตัดเอาลูกตาออก
ลักษณะของการผ่าตัดเอาส่วนในลูกตาออก
ได้เปรียบด้านความสวยงามเล็กน้อย : เนื่องจากการรักษาตาขาว และกล้ามเนื้อนอกลูกตา ไว้ การเคลื่อนไหวของตาเทียม จึงดีกว่า นักทำตาเทียม ที่ได้รับการรับรองในสหรัฐฯ 82% ตอบว่าการผ่าตัดเอาส่วนในลูกตาออกให้ผลลัพธ์ด้านความสวยงามดีที่สุด
อัตราการโผล่ของรากเทียมต่ำกว่า : หลังการผ่าตัดเอาลูกตาออก 1.5–21.6% เทียบกับหลังการผ่าตัดเอาส่วนในลูกตาออก 0–3.3%6)
มีข้อห้าม : ไม่สามารถทำได้ในกรณีที่สงสัยว่าเป็นเนื้องอกมะเร็ง
การฝังรากเทียม (ตาเทียม ) ช่วยรักษาปริมาตรเบ้าตา และลดภาวะเบ้าตา ลึก
ชนิด วัสดุตัวแทน ลักษณะ รากเทียมแบบมีรูพรุน ไฮดรอกซีอะพาไทต์, โพลีเอทิลีนมีรูพรุน กระตุ้นการเจริญของเนื้อเยื่อเส้นใยหลอดเลือด สามารถยึดกล้ามเนื้อนอกลูกตา ได้ รากเทียมแบบไม่มีรูพรุน แก้ว, ซิลิโคน, อะคริลิก, PMMA มีข้อดีในสถานการณ์ที่มีความเสี่ยงติดเชื้อสูง ในญี่ปุ่น ลูกบอลเรซิน PMMA เป็นที่นิยมมากที่สุด
โพลีเอทิลีนที่มีรูพรุน : ผิวเรียบ ไม่ต้องหุ้ม เย็บกล้ามเนื้อนอกลูกตา ได้โดยตรง ราคาถูกกว่าไฮดรอกซีอะพาไทต์ไฮดรอกซีอะพาไทต์ : เปิดตัวในปี 1989 ผิวขรุขระ จึงต้องหุ้มด้วยตาขาว ผู้บริจาค ผิวหนังเทียม หรือเยื่อหุ้มหัวใจการสำรวจ ASOPRS ปี 2004 : โพลีเอทิลีนที่มีรูพรุน 43%, ไฮดรอกซีอะพาไทต์ 27%, ไม่มีรูพรุน 20%สถานการณ์ปัจจุบันในญี่ปุ่น : ไม่มีลูกตาเทียม ที่ได้รับการอนุมัติจากกระทรวงสาธารณสุข แรงงาน และสวัสดิการ; ลูกตาพลาสติก PMMA เป็นตัวแทน ใช้แบบนอกข้อบ่งชี้ขนาดลูกตาเทียม : แนะนำขั้นต่ำ 20 มม. สูตร “ความยาวแกนตา ลบ 2 มม.” มีประสิทธิภาพในการเติมปริมาตรเบ้าตา
การปลูกถ่ายผิวหนังและไขมัน (DFG) ใช้ในการสร้างเบ้าตา ใหม่แบบปฐมภูมิหรือทุติยภูมิ 7) DFG ประกอบด้วยผิวหนัง (ความแข็งแกร่ง, เมทริกซ์สำหรับเย็บ, ส่งเสริมการสร้างหลอดเลือด) และไขมัน (เติมปริมาตร) เส้นผ่านศูนย์กลางผิวหนังด้านหน้า 20-25 มม. เส้นผ่านศูนย์กลางไขมัน 20-35 มม. เป็นมาตรฐาน 7)
ข้อบ่งชี้ DFG ปฐมภูมิ : การสร้างใหม่ปฐมภูมิในเบ้าตา ที่มีประวัติการฉายรังสี การติดเชื้อรุนแรง หรือการผ่าตัดหลายครั้งก่อนหน้านี้ 7)
ข้อบ่งชี้ DFG ทุติยภูมิ : จัดการกับลูกตาเทียม โผล่ หลุด ปริมาตรไม่พอ หรือเบ้าตา หดตัว 7)
ในเด็ก (โดยเฉพาะอายุต่ำกว่า 5 ปี) ข้อดีคือ DFG จะเติบโตตามการพัฒนาของเบ้าตา 7) อัตราภาวะแทรกซ้อนโดยรวมรายงาน 58.8% แต่ส่วนใหญ่ไม่รุนแรง DFG ปฐมภูมิได้ตำแหน่งเปลือกตาที่ดีใน 83.3% ในขณะที่ DFG ทุติยภูมิได้ 37.5% (p=0.07) 7)
การดูแลระยะสั้นหลังผ่าตัด :
คงผ้าปิดตากดไว้ประมาณ 5 วัน
ยาปฏิชีวนะสำคัญโดยเฉพาะในกรณีเยื่อบุตาอักเสบ (ระยะเวลาให้ยา 10 วันถึงหลายสัปดาห์)
สั่งยาแก้ปวดและยาแก้อาเจียน
คอนฟอร์เมอร์ เยื่อบุตา ใส่ทันทีหลังผ่าตัดและหลีกเลี่ยงการทิ้งไว้นาน
เริ่มใช้ตาเทียม : การทำตาเทียม เริ่มต้น 2-4 สัปดาห์หลังผ่าตัดเมื่ออาการปวดและการอักเสบทุเลาลง การปรับตาเทียม ทำโดยไปพบผู้เชี่ยวชาญด้านตาเทียม 6-8 สัปดาห์หลังผ่าตัด ค่าใช้จ่ายของตาเทียม ที่ทำเฉพาะบุคคลอยู่ที่ 80,000-100,000 เยน (อาจมีสิทธิ์ได้รับการชดใช้ค่าใช้จ่ายทางการแพทย์)
การดูแลในเด็ก : ควรใช้ตาเทียม โดยเร็วที่สุดเพื่อส่งเสริมการเจริญเติบโตของเปลือกตาและเบ้าตา (สำคัญโดยเฉพาะในเด็กอายุต่ำกว่า 5 ปี)
การแก้ไขเบ้าตา บุ๋ม : เบ้าตา ที่บุ๋มถูกยกขึ้นโดยใช้เนื้อเยื่อตนเอง (กระดูก กระดูกอ่อน ไขมันผิวหนัง) หรือวัสดุสังเคราะห์ (ซิลิโคนบล็อก ไฮดรอกซีอะพาไทต์)
กระดูกเชิงกราน: เหมาะกับกระดูกเบ้าตา ฝ่อ
ไขมันผิวหนัง: นุ่ม สวมใส่ตาเทียม ง่าย สามารถปลูกถ่ายซ้ำได้หากฝ่ออีก
ไฮดรอกซีอะพาไทต์: เสี่ยงต่อการโผล่ใกล้ผิว
ซิลิโคนบล็อก: ต้องใส่ลึกจึงสำคัญ
เมื่อจำเป็นต้องขยายถุงเยื่อบุตา : นำแผ่นผิวหนังหนาเต็มความหนาจากบริเวณขาหนีบหรือหน้าท้องส่วนล่างมาพันรอบตาเทียม บางมาตรฐานแล้วสอดกลับด้าน ควรยึดถุงเยื่อบุตา ให้ลึกและแน่นกับเยื่อหุ้มกระดูกของขอบล่างเบ้าตา
Q
หลังผ่าตัดนานแค่ไหนจึงจะใส่ตาเทียมได้?
A
คอนฟอร์เมอร์ (ตาเทียม ชั่วคราว) ใส่ทันทีหลังผ่าตัด การปรับตาเทียม ถาวรทำโดยไปพบผู้เชี่ยวชาญด้านตาเทียม 6-8 สัปดาห์หลังผ่าตัด ตาเทียม เฉพาะบุคคลทำขึ้นหลังจากถุงเยื่อบุตา คงที่แล้ว แนวทางคือเริ่ม 2-4 สัปดาห์หลังผ่าตัดเมื่ออาการปวดและการอักเสบทุเลาลง เนื่องจากถุงเยื่อบุตา หดตัวอย่างมากหากปล่อยทิ้งไว้นานหลังผ่าตัด การใส่คอนฟอร์เมอร์ ตั้งแต่เนิ่นๆ จึงสำคัญ
Q
จำเป็นต้องใส่รากเทียม (ตาเทียมภายใน) เสมอหรือไม่?
A
ไม่จำเป็น แต่การใส่รากเทียมช่วยรักษาปริมาตรเบ้าตา และลดอาการตาบุ๋ม ในญี่ปุ่นไม่มีรากเทียมตาที่ได้รับการอนุมัติจากกระทรวงสาธารณสุข แรงงาน และสวัสดิการ จึงใช้แบบนอกเหนือข้อบ่งชี้ หากไม่มีรากเทียม กล้ามเนื้อนอกลูกตา จะถูกพับเป็นรูปทรงกลมและปิดด้วยแคปซูลเทนอนและเยื่อบุตา
พื้นฐานของข้อดีของการผ่าตัดเอาลูกตาออก : โดยการเอาลูกตาทั้งหมดและเส้นประสาทตา ออก สามารถประเมินความลึกของการแทรกซึมของเนื้องอก การคงอยู่ของเซลล์เนื้องอกที่ขอบเส้นประสาทตา และการลุกลามนอกลูกตาได้ทางจุลพยาธิวิทยา ในการผ่าตัดเอาสิ่งในลูกตาออก ไม่สามารถประเมินเนื้อเยื่อทั้งหมดของลูกตาได้
ความเสี่ยงของโรคตาอักเสบจากภูมิคุ้มกันร่วม : ในทางทฤษฎี มีความกังวลว่าการสัมผัสกับแอนติเจนของยูเวียอาจทำให้เกิดปฏิกิริยาภูมิต้านตนเอง (โรคตาอักเสบจากภูมิคุ้มกันร่วม) ในตาอีกข้างหนึ่ง อย่างไรก็ตาม ในการสำรวจ 880 ราย ไม่มีบันทึกที่แน่ชัดของการเกิดโรคตาอักเสบจากภูมิคุ้มกันร่วมหลังการผ่าตัดเอาสิ่งในลูกตาออก “กฎ 14 วัน” ถือว่าไม่มีพื้นฐานทางวิทยาศาสตร์
ในการสมานแผลหลังผ่าตัด ส่วนประกอบของเยื่อหุ้มน้ำคร่ำกำลังได้รับความสนใจ สารเชิงซ้อน HC-HA/PTX3 ที่อุดมสมบูรณ์ในเยื่อหุ้มน้ำคร่ำของสายสะดือจะควบคุม IL-10 ให้สูงขึ้นและ IL-12 ให้ต่ำลง ชักนำแมคโครฟาจไปสู่ฟีโนไทป์ M2 (ต้านการอักเสบ) ส่งเสริมการต้านการอักเสบ การต้านแผลเป็น และการสร้างเนื้อเยื่อใหม่ 6)
รากฟันเทียมที่มีรูพรุนจะกระตุ้นการเจริญเติบโตภายในของเนื้อเยื่อเส้นใยหลอดเลือด (fibrovascular ingrowth) เข้าไปในโครงสร้างที่มีรูพรุน ช่วยเพิ่มการเคลื่อนไหวผ่านการรวมตัวของเนื้อเยื่อ การยึดกล้ามเนื้อนอกลูกตา ก็ดีขึ้นเช่นกัน รากฟันเทียมที่ไม่มีรูพรุนไม่มีการเจริญเติบโตภายในของเนื้อเยื่อ ดังนั้นจึงอาจทำให้การเคลื่อนไหวลดลงและมีความเสี่ยงต่อการเคลื่อนย้ายของรากฟันเทียม
หลังการผ่าตัดเอาลูกตาออก การสูญเสียปริมาตรเบ้าตา ทำให้เกิดร่องเปลือกตาบนบุ๋ม ตาลึก (enophthalmos) และหนังตาตก ภาวะนี้เรียกว่า “กลุ่มอาการเบ้าตา หลังการเอาลูกตาออก (post-enucleation socket syndrome)” การยึดกล้ามเนื้อนอกลูกตา กับรากฟันเทียมที่ไม่เพียงพอทำให้รากฟันเทียมเคลื่อนและอาการแย่ลง การเลือกรากฟันเทียมขนาดที่เหมาะสมและการเย็บยึดกล้ามเนื้อนอกลูกตา อย่างแน่นหนาเป็นกุญแจสำคัญในการป้องกัน
เมื่ออายุ 5 ปี ปริมาตรเบ้าตา จะถึง 80% ของปริมาตรผู้ใหญ่ (สมบูรณ์เมื่ออายุ 14-15 ปี) และปริมาตรลูกตาจะเพิ่มขึ้นสามเท่าตั้งแต่แรกเกิดถึงวัยรุ่น เนื่องจากการกระตุ้นเชิงกลต่อกระดูกมีความจำเป็นต่อการเจริญเติบโตของเบ้าตา การเลือกรากฟันเทียมที่เหมาะสมและการติดตามผลระยะยาวจึงมีความสำคัญในเด็ก
หลังการผ่าตัดเอาลูกตาออก อาจเกิดภาพหลอนทางสายตาที่เรียกว่า “กลุ่มอาการ Charles Bonnet (CBS)” ก่อนหน้านี้เชื่อว่า CBS ต้องสูญเสียการมองเห็น สองตามากกว่า 60% จึงจะเกิด แต่ได้รับการพิสูจน์แล้วว่าสามารถเกิดขึ้นได้แม้สูญเสียการมองเห็น เพียงตาเดียว
Forte et al. (2025) รายงานผู้หญิงอายุ 67 ปีที่เป็นโรค Charles Bonnet syndrome (CBS) หลังการตัดลูกตาออกเนื่องจากมะเร็งเมลาโนมาของคอรอยด์ 1) ภาพหลอนทางสายตาปรากฏในวันถัดจากการผ่าตัดและคงอยู่นาน 2 ปี การทบทวนวรรณกรรมพบผู้ป่วย CBS หลังสูญเสียการมองเห็น ข้างเดียว 9 ราย อายุเฉลี่ยเมื่อวินิจฉัย 69.4 ปี (ช่วง 52–82 ปี) และใน 8/9 ราย ภาพหลอนปรากฏภายในไม่กี่ชั่วโมงถึง 2 วันหลังสูญเสียการมองเห็น 1)
แนะนำให้แจ้งผู้ป่วยทุกรายที่เข้ารับการตัดลูกตาทราบถึงความเป็นไปได้ของ CBS ก่อนการผ่าตัด และทำการคัดกรองหลังผ่าตัด
Q
เป็นไปได้หรือไม่ที่จะเห็นภาพหลอนหลังการตัดลูกตา?
A
ใช่ อาจเกิดภาพหลอนทางสายตาที่เรียกว่า Charles Bonnet syndrome (CBS) ภาพหลอนมีหลากหลาย เช่น ลวดลายเคลื่อนไหว สี และรูปร่างคน และผู้ป่วยตระหนักว่าภาพหลอนนั้นไม่มีจริง (การรับรู้ยังคงอยู่) มีรายงานว่าสามารถเกิดขึ้นได้แม้สูญเสียการมองเห็น เพียงข้างเดียว 1) และสิ่งสำคัญคือต้องอธิบายเรื่องนี้ให้ผู้ป่วยทราบก่อนการผ่าตัด
ในกรณีที่ลูกตาหลุดออกทั้งหมดจากการทำร้ายตนเองในผู้ป่วยจิตเวช (Oedipism) การฉีกขาดของเส้นประสาทตา อาจทำให้เกิดเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง (SAH) เนื่องจากหลอดเลือดแดงจอตาจะแยกจากส่วน C6 ของหลอดเลือดแดงคาโรติดภายในและวิ่งในช่องใต้เยื่อหุ้มสมองชั้นกลาง การฉีกขาดอาจทำให้เกิด SAH และการฉีกขาดของหลอดเลือดแดงคาโรติดภายใน
Flippin et al. (2023) รายงานกรณีผู้ป่วยจิตเวชที่ตัดลูกตาทั้งสองข้างด้วยตนเอง 2) ลูกตาทั้งสองข้างหลุดออกทั้งหมด และ CTA ศีรษะพบ SAH บนต่อมใต้สมอง + เลือดออกในโพรงสมอง ในกรณีที่มีลูกตาหลุดออกทั้งหมดและเส้นประสาทตา ฉีกขาด จำเป็นต้องประเมินเลือดออกในกะโหลกศีรษะด้วย CT ศีรษะ (ควรเป็น CTA)
อาการง่วงนอนตอนกลางวันมากเกินไปจากภาวะหยุดหายใจขณะหลับจากการอุดกั้น (OSA) อาจทำให้เกิดการบาดเจ็บตาอย่างรุนแรงและการตัดลูกตา Baker et al. (2024) รายงานกรณีลูกตาขวาหลุด (เส้นประสาทตา ฉีกขาดประมาณ 5 ซม.) จากการหลับกะทันหันในผู้ป่วย OSA 3) ข้อมูลกลุ่มประชากรระดับชาติของไต้หวัน (6,915 ราย) แสดงให้เห็นว่าความเสี่ยงต่อการบาดเจ็บโดยรวมในผู้ป่วย OSA เพิ่มขึ้น 83.1% เมื่อเทียบกับผู้ที่ไม่ใช่ OSA 4)
มีการรายงานการใช้เยื่อหุ้มสายสะดือเป็นวิธีการสร้างใหม่สำหรับแผลแยกหลังการผ่าตัดเอาส่วนในลูกตาออก เยื่อหุ้มสายสะดือมีความหนาประมาณ 10 เท่าของเยื่อหุ้มสายสะดือทั่วไป และอุดมไปด้วย HC-HA/PTX3
Bunin (2022) ทำการสร้างใหม่โดยใช้เปลือกตาขาว ผู้บริจาคและ AmnioGuard ขนาด 2.5 × 2.0 ซม. สำหรับแผลแยกที่รอยเย็บหลังการผ่าตัดเอาส่วนในลูกตาออกในตาบอดที่เจ็บปวดจากจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative 6) ผลลัพธ์ด้านความสวยงามที่ดีคงอยู่นาน 8 เดือนหลังผ่าตัด
การปลูกถ่าย DFG ระยะแรกถือว่ามีแนวโน้มดีในผู้ป่วยที่มีประวัติการฉายรังสีหรือเบ้าตา ที่ซับซ้อน ในการทบทวนวรรณกรรมขนาดใหญ่โดย Jovanovic et al. (2020) ซึ่งรวม 143 เอกสารอ้างอิงและ 34 ราย พบว่าอัตราภาวะแทรกซ้อนของ DFG อยู่ที่ 58.8% แต่ส่วนใหญ่ไม่รุนแรง 7) DFG ระยะแรกมีอัตราความสำเร็จในการได้ตำแหน่งเปลือกตาที่ดีกว่าการปลูกถ่าย DFG ระยะที่สอง (83.3% เทียบกับ 37.5%) โดยมีค่า p=0.07 7)
Forte G, Assaf N, Forte P, Jolly JK. Charles Bonnet syndrome associated with unilateral vision loss: a new diagnostic perspective. Ophthalmic Physiol Opt. 2025;45:681-688. PMID: 40099782.
Flippin JA, Truong E, Kishawi S, Allan A, Ho VP. Traumatic bilateral self-enucleation with subarachnoid hemorrhage. Am Surg. 2023;89(11):4905-4907. PMID: 34459279. doi:10.1177/00031348211038507.
Baker N, Schenck CH, Golden E, Varghese R. A case of accidental self-enucleation caused by obstructive sleep apnea. J Clin Sleep Med. 2024;20(8):1395-1397. PMID: 38752810. doi:10.5664/jcsm.11218.
Cheng AC, Wu GJ, Chung CH, et al. Effect of obstructive sleep apnea on the risk of injuries: a nationwide population-based cohort study. Int J Environ Res Public Health. 2021;18(24):13416. doi:10.3390/ijerph182413416.
Narang U, Maubon L, Shah V, Wagh V. Ocular trauma or oedipism: completing the evisceration. GMS Ophthalmol Cases. 2021;11:Doc13. PMID: 34540525. PMCI D: PMC8437244. doi:10.3205/oc000181.
Bunin LS. Reconstruction with umbilical amnion following ocular evisceration: a case study. Am J Ophthalmol Case Rep. 2022;26:101462. PMID: 35414929. PMCI D: PMC8994015. doi:10.1016/j.ajoc.2022.101462.
Jovanovic N, Carniciu AL, Russell WW, Jarocki A, Kahana A. Reconstruction of the orbit and anophthalmic socket using the dermis fat graft: a major review. Ophthalmic Plast Reconstr Surg. 2020;36(6):529-543. PMID: 32569017. doi:10.1097/IOP .0000000000001684.