การบาดเจ็บทางตาทำให้เกิดการเข้ารับการรักษาในแผนกฉุกเฉินประมาณ 640,000 ครั้งต่อปีในสหรัฐอเมริกา โดย 44.6% เกิดขึ้นในบ้าน
ในการคัดกรองเบื้องต้น ให้จัดลำดับความสำคัญของภาวะที่คุกคามชีวิตก่อน จากนั้นจึงจัดการกับภาวะที่คุกคามการมองเห็น
หากสงสัยว่ามีการบาดเจ็บของลูกตาชนิดเปิด หลีกเลี่ยงการเพิ่มความดันในลูกตา ป้องกันด้วยแผ่นปิดตา และส่งต่อไปยังจักษุแพทย์โดยเร็ว
กลุ่มอาการช่องเบ้าตา เป็นภาวะฉุกเฉินทางจักษุที่อาจทำให้สูญเสียการมองเห็น ถาวรภายใน 90 นาที
ในการบาดเจ็บจากสารเคมี การล้างตาอย่างต่อเนื่องทันทีหลังได้รับบาดเจ็บเป็นขั้นตอนที่สำคัญที่สุดที่กำหนดผลการรักษา
การซ่อมแซมเบื้องต้นสำหรับการบาดเจ็บของลูกตาชนิดเปิดภายใน 24 ชั่วโมงช่วยลดความเสี่ยงของเยื่อบุตาอักเสบ ภายในลูกตา
การตรวจหาความบกพร่องของรูม่านตา ชนิดรับแสงสัมพัทธ์ (rAPD) มีความจำเป็นต่อการตรวจพบความเสียหายของเส้นประสาทตา และโรคภายในลูกตาที่รุนแรงได้ตั้งแต่เนิ่นๆ
การประเมินเบื้องต้นของการบาดเจ็บทางตามักดำเนินการโดยแพทย์ที่ไม่ใช่จักษุแพทย์ เช่น แพทย์ฉุกเฉิน อายุรแพทย์ทั่วไป และแพทย์ปฐมภูมิ การใช้แนวทางที่เป็นระบบจะช่วยระบุภาวะที่คุกคามการมองเห็น ได้ตั้งแต่เนิ่นๆ และเพิ่มประสิทธิภาพผลการรักษา
หลักการพื้นฐานของการคัดกรองคือสองขั้นตอน: ขั้นแรก จัดการกับภาวะที่คุกคามชีวิต (เช่น การบาดเจ็บในกะโหลกศีรษะ การอุดกั้นทางเดินหายใจ) จากนั้นจัดการกับภาวะที่คุกคามการมองเห็น การดำเนินการเบื้องต้นที่เหมาะสมก่อนการส่งต่อจักษุแพทย์ส่งผลโดยตรงต่อผลลัพธ์ทางการมองเห็น
ลักษณะทางระบาดวิทยาของการบาดเจ็บทางตามีดังนี้:
จากสถิติของสหรัฐอเมริกาในปี 2008 การเข้ารับการรักษาในแผนกฉุกเฉินเนื่องจากการบาดเจ็บทางตามีประมาณ 640,000 ราย (209 ต่อ 100,000 คน)
44.6% ของการบาดเจ็บเกิดขึ้นในบ้าน และ 44.4% เป็นรอยฟกช้ำหรือรอยถลอกที่กระจกตา
อัตราการเกิดสูงในเด็ก สูงสุดในช่วงอายุ 20 ปี จากนั้นลดลงตามอายุ
อายุน้อยและเพศชายเป็นปัจจัยเสี่ยงหลัก
อัตราการเกิดการบาดเจ็บลูกตาทะลุ ทั่วโลกอยู่ที่ 3.5 ถึง 4.5 ต่อ 100,000 คน 1)
การบาดเจ็บทางตาแบ่งออกเป็นการบาดเจ็บเชิงกลและไม่ใช่เชิงกล การบาดเจ็บเชิงกลยังจำแนกเป็นการบาดเจ็บแบบเปิดและปิด การตรวจสัญญาณชีพ (ความรู้สึกตัว การหายใจ ความดันโลหิต ชีพจร อุณหภูมิร่างกาย) เป็นส่วนจำเป็นของการประเมินเบื้องต้น
Q
การบาดเจ็บทางตาพบได้บ่อยแค่ไหนในห้องฉุกเฉิน?
A
ในสหรัฐอเมริกา ปี 2008 มีผู้มาแผนกฉุกเฉินประมาณ 640,000 รายเนื่องจากการบาดเจ็บทางตา (209 ต่อ 100,000 คน) 44.6% ของการบาดเจ็บเกิดขึ้นในบ้าน และรอยฟกช้ำหรือรอยถลอกที่กระจกตา คิดเป็น 44.4% ของทั้งหมด
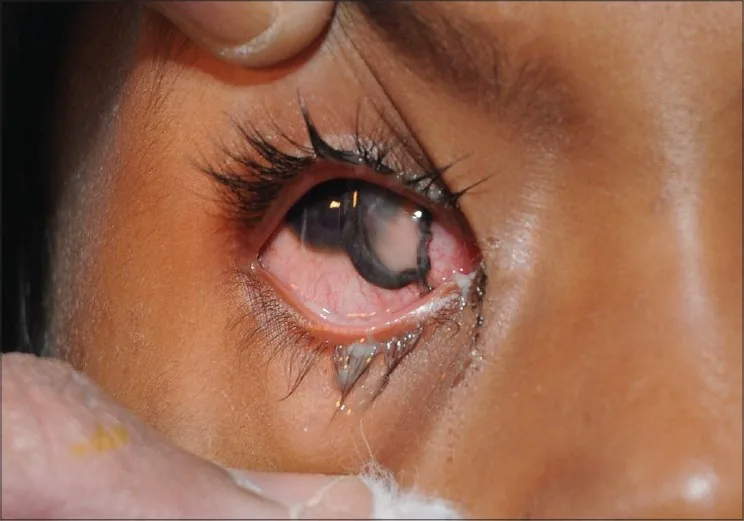
ภาพถ่ายทางคลินิกของการบาดเจ็บลูกตาทะลุจากประทัด Kumar R, Puttanna M, Sriprakash KS, et al. Firecracker eye injuries during Deepavali festival: A case series. Indian J Ophthalmol. 2010;58(2):157. Figure 5. PM
CI D: PMC2854452. License: CC BY.
ภาพถ่ายทางคลินิกของ
การบาดเจ็บลูกตาทะลุ แบบทะลุทะลวงที่เกิดจากประทัด มีประโยชน์ในการสื่อถึงความรุนแรงของการบาดเจ็บทางตาที่ควรส่งต่อจักษุแพทย์อย่างเร่งด่วน
ปวดตา ลูกตาทะลุ จะมีอาการปวดรุนแรงเฉียบพลันการมองเห็น ลดลงหรือสูญเสียเห็นแสงวาบ จุดลอย ข้อบกพร่องของลานสายตา : อาการเหล่านี้บ่งชี้ถึงจอประสาทตาลอก ภาพซ้อน กล้ามเนื้อนอกลูกตา ถูกกักขังเนื่องจากกระดูกเบ้าตา หักน้ำตาไหล : เด่นชัดในสิ่งแปลกปลอมหรือการบาดเจ็บจากสารเคมี
ต่อไปนี้คืออาการแสดงทางคลินิกหลักที่ควรยืนยันในการประเมินเบื้องต้น
อาการแสดงของการบาดเจ็บลูกตาแบบเปิด
รูม่านตา ผิดรูปรูม่านตา ไม่กลมเนื่องจากม่านตา ยื่นหรือถูกหนีบช่องหน้าม่านตา ลึกขึ้นหรือตื้นขึ้น : บ่งชี้ถึงการรั่วของเนื้อหาในช่องหน้าม่านตา หรือการฉีกขาดของมุมตาวุ้นตา เคลื่อนความดันลูกตาต่ำ ความดันลูกตาต่ำ ร่วมกับเลือดออกใต้เยื่อบุตา บวมน้ำ เลือดในช่องหน้าม่านตา หรือเลือดออกในวุ้นตา ให้สงสัยการบาดเจ็บลูกตาแบบเปิด
อาการแสดงของการบาดเจ็บลูกตาแบบปิด
เลือดในช่องหน้าม่านตา : เกิดจากความเสียหายต่อหลอดเลือดของม่านตา หรือซิลิอารีบอดี
ภาวะแทรกซ้อนร่วม: ม่านตาฉีกขาด , มุมตาถอยร่น, กระจกตา เปื้อนเลือด, เลือดออกในวุ้นตา , เลนส์เคลื่อนหลุดบางส่วนหรือทั้งหมด
การถลอกของเยื่อบุกระจกตา : หนึ่งในอาการแสดงที่พบบ่อยที่สุดในการบาดเจ็บแบบทื่อ
อาการแสดงทางระบบประสาท
rAPD (ความบกพร่องของรูม่านตา ต่อแสงสัมพัทธ์) : รูม่านตา ข้างที่ได้รับบาดเจ็บขยายในทดสอบแสงสวิง อาการแสดงสำคัญที่บ่งชี้ถึงความเสียหายของเส้นประสาทตา เลือดออกในวุ้นตา หรือจอประสาทตาลอก แสงสลัวเช่นแสงไฟฉายจะดีกว่าในการตรวจหารูม่านตา Marcus-Gunnเส้นประสาทตา ข้างเดียวการหายไปของรีเฟล็กซ์แดง : บ่งชี้ถึงจอประสาทตาลอก
อาการทางเบ้าตา
กระดูกเบ้าตา หัก : จำกัดการเคลื่อนไหวของลูกตาในแนวตั้ง (กล้ามเนื้อเรคตัสส่วนล่างถูกกัก), เห็นภาพซ้อน , ชาบริเวณเส้นประสาทใต้เบ้าตา การกักของกล้ามเนื้อเรคตัสส่วนในทำให้เกิดการจำกัดการเคลื่อนไหวในแนวนอน อาจพบกลุ่มอาการดูเอนเทียม (ลูกตาถอยร่นและรอยแยกเปลือกตาแคบลงเมื่อพยายามกางตาในกรณีกระดูกผนังด้านในหัก)กลุ่มอาการ compartment เบ้าตา : ตาโปน, อัมพาตของกล้ามเนื้อตา, บวมรอบเปลือกตา, และเปลือกตาแข็งเป็นอาการที่พบได้ characteristic
อาการสำคัญอื่นๆ
สัญญาณ Schaefer (ฝุ่นยาสูบ) : เซลล์เม็ดสีน้ำตาลในน้ำวุ้นตา ส่วนหน้า บ่งชี้ถึงจอประสาทตาฉีกขาด สายตาเริ่มต้นน้อยกว่า 5/200 : ปัจจัยพยากรณ์โรคเชิงลบที่สำคัญที่สุดในบาดแผลเปิดของลูกตา
กลไกการเกิดบาดเจ็บทางตานั้นหลากหลาย และพยาธิสภาพและการพยากรณ์โรคแตกต่างกันอย่างมากตามชนิดของการบาดเจ็บ
บาดแผลเปิด
คำจำกัดความ : การบาดเจ็บทะลุความหนาทั้งหมดของกระจกตา หรือตาขาว
บาดแผลฉีกขาด (แรงกดจากภายนอกที่คม) : สามประเภท: บาดแผลทะลุ (แผลฉีกขาดเดียว), บาดแผลทะลุเข้า-ออก (ทางเข้า + ทางออก), สิ่งแปลกปลอมในลูกตา (IOFB )
ลูกตาแตก (แรงกดจากภายนอกที่ทื่อ)ตาขาว ขนานกับลิมบัส และอาจถูกปกคลุมด้วยเยื่อบุตา และแคปซูลเทนอน ทำให้วินิจฉัยล่าช้า
บาดแผลปิด
คำจำกัดความ : การบาดเจ็บที่ไม่มีการบาดเจ็บทะลุความหนาทั้งหมด
รอยฟกช้ำ : การบาดเจ็บของลูกตาและเนื้อเยื่อรอบข้างจากแรงทื่อ อาจทำให้เกิดเลือดออกในช่องหน้าลูกตา เลนส์เคลื่อนบางส่วน และจอประสาทตาลอก
แผลฉีกขาดบางส่วน : การฉีกขาดของกระจกตา หรือตาขาว เพียงบางชั้น ไม่ทะลุตลอดความหนา
ระบบการจำแนกที่ใช้คือ Birmingham Eye Trauma Terminology (BETT) และ Globe and Adnexal Trauma Terminology 1)
ตำแหน่งที่บาดเจ็บแบ่งออกเป็น 3 โซน (Zone) 1)
โซน ขอบเขต ลักษณะ โซน I กระจกตา ถึงขอบกระจกตา จำกัดเฉพาะกระจกตา โซน II จากขอบกระจกตา ถึง 5 มม. ด้านหลังตาขาว รวมตาขาว ส่วนหน้า โซน III มากกว่า 5 มม. ด้านหลังตาขาว ตาขาว ส่วนหลังและรอบเส้นประสาทตา
สาเหตุหลักของการบาดเจ็บแบบทื่อ : กีฬา (เบสบอล กอล์ฟ มวย ฟุตบอล ฯลฯ) อุบัติเหตุจราจร (ถุงลมนิรภัย) การตกหล่น ดอกไม้ไฟ
สารที่ทำให้เกิดการบาดเจ็บทางเคมีและกลไก : ด่างจะทำให้กรดไขมันเกิดการสะพอนิฟิเคชันและทำให้เกิดเนื้อตายแบบเหลว (liquefactive necrosis) และแทรกซึมลึก เมื่อถึงเซลล์ต้นกำเนิดที่ลิมบัส ของกระจกตา การหายจะถูกขัดขวางอย่างมาก กรดทำให้เกิดเนื้อตายแบบแข็ง (coagulative necrosis) เนื่องจากการเสียสภาพของโปรตีน ก่อตัวเป็นเกราะป้องกันการแทรกซึมลึก ดังนั้น การบาดเจ็บจากด่าง จึงมักรุนแรงกว่า
ความเสี่ยงกระดูกเบ้าตา แตกในผู้ป่วยอายุน้อย : ในเด็กที่มีความยืดหยุ่นของกระดูกสูง ความเสี่ยงของการติดค้างของกล้ามเนื้อนอกลูกตา สูง มักกลายเป็นภาวะฉุกเฉินทางศัลยกรรม
Q
ในการบาดเจ็บทางเคมี ชนิดใดรุนแรงกว่ากันระหว่างด่างกับกรด?
A
โดยทั่วไปด่างจะรุนแรงกว่า ด่างทำให้เกิดเนื้อตายแบบเหลวและแทรกซึมลึก ถึงเซลล์ต้นกำเนิดที่ลิมบัส ของกระจกตา และขัดขวางการหาย กรดก่อตัวเป็นเกราะเนื้อตายแบบแข็งที่จำกัดการแทรกซึม แต่ที่ความเข้มข้นสูงก็ทำให้เกิดความเสียหายรุนแรงเช่นเดียวกัน
การประเมินเบื้องต้นอย่างเป็นระบบกำหนดพยากรณ์โรคทางสายตา
การวัดความชัดเจนในการมองเห็น : ต้องวัดทั้งสองข้าง ความชัดเจนในการมองเห็น น้อยกว่า 5/200 ในการตรวจครั้งแรกเป็นปัจจัยพยากรณ์โรคที่ไม่ดีที่สำคัญที่สุดในการบาดเจ็บลูกตาทะลุ การตรวจ rAPD : ทำการทดสอบ swinging flashlight แสงสลัวเช่นแสงจากปากกามีอัตราการตรวจพบผลบวกสูงการตรวจลานสายตา แบบ confrontationความบกพร่องของลานสายตา อย่างหยาบได้ง่าย
ทำได้หลังจากแยกการบาดเจ็บลูกตาทะลุ ออกแล้วเท่านั้น ค่าปกติคือ 11-21 มิลลิเมตรปรอท
เพื่อการวินิจฉัย จะทำการตรวจร่วมกันดังต่อไปนี้
ซักประวัติ ตรวจวัดสายตา ปฏิกิริยารีเฟล็กซ์ของรูม่านตา วัดความดันลูกตา ตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp)
การทดสอบไซเดล (Seidel test)ฟลูออเรสซีน ประเมินว่ามีการทะลุของกระจกตา หรือไม่กล้องจุลทรรศน์อัลตราซาวนด์ (UBM ) และ OCT ส่วนหน้า : สามารถสังเกตการแยกตัวของมุมตา (angle recession ) การแยกตัวของซิลิอารีบอดี และอาการบวมน้ำของซิลิอารีบอดี อย่างไรก็ตาม UBM มีข้อห้ามใช้ในบาดแผลทะลุลูกตาเนื่องจากเสี่ยงต่อการติดเชื้อและการกดทับลูกตาการตรวจโกนิโอสโคป (Gonioscopy) : หลีกเลี่ยงเป็นเวลา 1-2 สัปดาห์หลังการบาดเจ็บเนื่องจากเสี่ยงต่อการมีเลือดออกซ้ำ
การตรวจซีทีสแกน (CT scan) (แนวตัดแกนและโคโรนัล) : วิธีการถ่ายภาพทางรังสีอันดับแรกสำหรับกระดูกเบ้าตา แตก เลือดออกในเบ้าตา การติดของกล้ามเนื้อเรกตัส และการตรวจหาสิ่งแปลกปลอม ห้ามใช้ MRI หากสงสัยสิ่งแปลกปลอมที่เป็นโลหะการตรวจเอกซเรย์ (X-ray) : มีประโยชน์ในการตรวจหาโลหะภายในลูกตาหรือเบ้าตา ใช้วิธีการฉายภาพแบบ Waters, การฉายภาพเบ้าตา และ Combergการตรวจอัลตราซาวนด์ (B-mode) : มีประโยชน์ในการประเมินจอประสาทตาลอก และเลือดออกใต้คอรอยด์ เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตาได้POCUS (อัลตราซาวนด์ ณ จุดดูแล) : ในบาดแผลปิดที่สังเกตจอประสาทตา ได้ยาก สามารถวินิจฉัยจอประสาทตาลอก ได้ด้วยความไวและความจำเพาะสูง
การทดสอบ forced duction test : ใช้เพื่อระบุการติดของกล้ามเนื้อนอกลูกตา หากมีการจำกัดการเงยขึ้น ควรสงสัยว่ามีการติดของกล้ามเนื้อแม้ว่า CT จะไม่ยืนยันก็ตามการตรวจวัดค่า pH สำหรับบาดแผลจากสารเคมี : วัดค่า pH ที่บริเวณฟอร์นิกซ์ของเยื่อบุตา ด้วยกระดาษลิตมัส ค่าเป้าหมายคือ pH 7.0–7.4
แสดงประเด็นการจำแนกและการจัดการเบื้องต้นตามระดับความเร่งด่วน
กลุ่มอาการ compartment เบ้าตา
ระดับความเร่งด่วน : เร่งด่วนสูงสุด (สูญเสียการมองเห็น ถาวรภายใน 90 นาที)
หัตถการ : ลดความดันฉุกเฉินโดยการผ่าหัวตาด้านข้าง (lateral canthotomy) และตัดเอ็นหัวตาด้านล่าง (inferior cantholysis) การวินิจฉัยทางคลินิกและต้องดำเนินการทันที
การบาดเจ็บลูกตาเปิด
ระดับความเร่งด่วน : ฉุกเฉิน (ส่งต่อจักษุแพทย์โดยเร็ว)
หัตถการ : หลีกเลี่ยงหัตถการที่เพิ่มความดันลูกตา ป้องกันด้วยแผ่นครอบตา (ไม่กดลูกตา) เลื่อนการนำสิ่งแปลกปลอมออก ให้ยาแก้อาเจียนและยาแก้ปวด, NPO, ยกศีรษะสูง 30 องศา Midazolam สามารถใช้ระงับประสาทโดยไม่เพิ่มความดันลูกตา ให้ยาปฏิชีวนะครอบคลุมกว้างและตรวจภูมิคุ้มกันบาดทะยัก
การบาดเจ็บจากสารเคมี
ระดับความเร่งด่วน : กึ่งฉุกเฉิน (เริ่มล้างตาทันที)
หัตถการ : แนะนำให้ผู้ป่วยล้างตาด้วยน้ำไหล ≥500 มล. ก่อนมาโรงพยาบาล หลังจากมาแล้ว ให้ล้างต่อด้วยน้ำเกลือ isotonic หรือ Ringer lactate จน pH 7.0–7.4 หากมีภาวะหนังตากระตุก ให้ใช้ Morgan lens สิ่งแปลกปลอมที่ตกค้างใน fornix อาจขัดขวางการคงที่ของ pH จึงต้องนำออก
เลือดออกในช่องหน้าลูกตา
ระดับความเร่งด่วน : กึ่งฉุกเฉิน (ต้องประเมินโดยจักษุแพทย์)
หัตถการ : ยกหัวเตียง 30–45 องศา สวมแผ่นครอบตา พักผ่อน หลีกเลี่ยง NSAIDs และ aspirin เพราะเพิ่มความเสี่ยงเลือดออกจากฤทธิ์ยับยั้งเกล็ดเลือด ปรึกษาแพทย์อายุรกรรมเกี่ยวกับความเสี่ยงและประโยชน์ของการหยุดยาต้านการแข็งตัวของเลือด
การจัดการในระยะเฉียบพลันและข้อบ่งชี้ในการผ่าตัดมีดังนี้
การจัดการแบบอนุรักษ์ในระยะเฉียบพลัน : ห้ามสั่งน้ำมูก (ป้องกันภาวะถุงลมในเบ้าตา ) ใช้สเตียรอยด์ เพื่อลดอาการบวมน้ำในเบ้าตา ใช้ยาปฏิชีวนะเพื่อป้องกันเซลลูไลติสในเบ้าตา หากมีโรคโพรงจมูกที่ชัดเจนข้อบ่งชี้ในการผ่าตัด : หากเข้าเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้
ภาพซ้อน แบบถาวรหลักฐานทางคลินิกของการติดขัด (การทดสอบการเคลื่อนไหวตาอย่างแรงให้ผลบวก หรือรีเฟล็กซ์หัวใจ-ตา )
ลูกตาจมมากกว่า 2 มม. หลังจากได้รับบาดเจ็บ 14 วัน
กระดูกพื้นเบ้าตา หัก 50% ขึ้นไป
การอาเจียนหรือหัวใจเต้นช้าในกระดูกพื้นเบ้าตา หักอาจต้องประสานงานกับแผนกอื่น
ในญี่ปุ่น หลักการพื้นฐานคือรอให้เลือดดูดซึมเองโดยการพักผ่อน แนะนำให้รับไว้ในโรงพยาบาลสำหรับเด็กหรือเมื่อระดับเลือดในช่องหน้าตาเกิน 1/3 ถึง 1/2
ยา วิธีใช้ ยาหยอดตา Atropine (1%) วันละ 1 ครั้งก่อนนอน ยาหยอดตา Rinderon (0.1%) วันละ 4 ครั้ง ยาเม็ด Adona (30 มก.) 3 เม็ด แบ่งรับประทาน 3 ครั้ง หลังอาหาร ยาหยอดตา Timoptol (0.5%)* วันละ 2 ครั้ง (เมื่อความดันลูกตา สูง)
กรณีที่ต้องส่งต่อจักษุแพทย์ : บาดแผลฉีกขาดตลอดความหนา, ไขมันในเบ้าตา โผล่, เกี่ยวข้องกับขอบเปลือกตาหรือระบบท่อน้ำตา, การบาดเจ็บที่มีการฉีกขาดหลุดออกบาดแผลฉีกขาดที่หัวตา : หากสงสัยว่าท่อน้ำตาฉีกขาด ห้ามเย็บและให้ขอผ่าตัดโดยเร็วบาดแผลฉีกขาดตื้น (น้อยกว่า 25%) : สามารถเย็บต่อกันได้ด้วยไหม silk 6-0 หรือ plain gut บาดแผลฉีกขาดที่เปลือกตาเย็บแบบปลายต่อปลายด้วยไหม nylon 6-0 การซ่อมแซมที่ดีที่สุดภายใน 12-36 ชั่วโมงหลังได้รับบาดเจ็บสุนัขกัด : ต้องล้างด้วยน้ำปริมาณมาก, ตัดเนื้อตายออก, ให้ยาปฏิชีวนะที่ครอบคลุมทั้งแบคทีเรียชนิดใช้ออกซิเจนและไม่ใช้ออกซิเจน, และให้การป้องกันหลังสัมผัสโรคพิษสุนัขบ้าและบาดทะยัก
การวินิจฉัยทำภายใน 24-48 ชั่วโมงหลังได้รับบาดเจ็บ ประสิทธิผลของทางเลือกในการรักษายังเป็นที่ถกเถียง
การให้สเตียรอยด์ แบบ pulse : เพรดนิโซนเทียบเท่า 1,000 มก. นาน 2-3 วัน หรือสเตียรอยด์ ขนาดสูง (เพรดนิโซโลนเทียบเท่า 80-100 มก.) ร่วมกับยาออสโมติกความเข้มข้นสูง (กลีเซอรอล, D-แมนนิทอล 300-500 มล.) นาน 3-7 วันข้อห้ามใช้สเตียรอยด์ ขนาดสูง : ห้ามใช้ในผู้ป่วยที่มีเลือดออกในกะโหลกศีรษะการผ่าตัดเปิดคลองประสาทตา : ข้อบ่งชี้ยังเป็นที่ถกเถียง ประโยชน์ไม่ชัดเจน ยกเว้นในกรณีที่คลองประสาทตาผิดรูปอย่างชัดเจนหรือมีชิ้นกระดูกเคลื่อนหากการรับรู้แสงหายไปหลังได้รับบาดเจ็บและไม่กลับมาภายในระยะเวลาสั้น การตอบสนองต่อการรักษาจะไม่ดี
ส่งต่อไปยังจักษุแพทย์ทันที
จอประสาทตาลอก ร่วมกับการบาดเจ็บลูกตาชนิดเปิดการผ่าตัดน้ำวุ้นตา เป็นการรักษาหลักในกรณีการบาดเจ็บลูกตาชนิดปิดที่มองเห็นได้ชัดเจน : พิจารณาการผ่าตัดเสริมตาขาว (scleral buckling)
Q
เหตุใดภาวะ Orbital Compartment Syndrome จึงต้องได้รับการดูแลฉุกเฉิน?
A
เบ้าตา เป็นพื้นที่ปิด การมีเลือดออกเฉียบพลันหรืออาการบวมของเนื้อเยื่ออ่อนทำให้ความดันในเบ้าตา และความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว หากเกินความดันเลือดที่ไปเลี้ยงเส้นประสาทตา อาจทำให้สูญเสียการมองเห็น ถาวรภายใน 90 นาที วิธีการรักษาที่มีประสิทธิภาพเพียงอย่างเดียวคือการลดความดันฉุกเฉินโดยการผ่าตัดเปิดหัวตาด้านข้าง (Lateral Canthotomy) และตัดเอ็นหัวตาด้านข้างส่วนล่าง (Inferior Lateral Cantholysis)
Q
เหตุใดจึงควรหลีกเลี่ยงยาแอสไพรินและ NSAIDs ในภาวะเลือดออกในช่องหน้าลูกตา?
A
ยาแอสไพรินและ NSAIDs ยับยั้งการทำงานของเกล็ดเลือดและเพิ่มความเสี่ยงต่อการมีเลือดออกซ้ำ ในระยะเฉียบพลันของเลือดออกในช่องหน้าลูกตา ต้องหลีกเลี่ยงยาเหล่านี้ หากต้องการยาแก้ปวด ให้เลือกใช้ acetaminophen
ด่างจะทำให้กรดไขมันเกิดการสะพอนิฟิเคชัน ทำให้เกิดเนื้อตายแบบเหลวและแทรกซึมลึกเข้าไปในกระจกตา เมื่อไปถึงสเต็มเซลล์ที่ลิมบัส ของกระจกตา การสร้างเยื่อบุผิวใหม่จะถูกขัดขวาง กรดจะสร้างสิ่งกีดขวางโดยการทำให้โปรตีนเสียสภาพเกิดเนื้อตายแบบแข็งตัว ซึ่งจำกัดการแทรกซึมลึกได้เอง
การกระแทกอย่างทื่อต่อลูกตาทำให้เกิดการกดในแนวหน้าหลังและการยืดในแนวเส้นศูนย์สูตร ทำให้เกิดความเสียหายต่อ “วงแหวนเจ็ดวงของการบาดเจ็บ” เมื่อแรงกระแทกทื่อเพิ่มความดันในลูกตาและยืดลิมบัส กระจกตา อารมณ์ขันที่เป็นน้ำจะเคลื่อนไปทางด้านหลังและไปยังมุมของช่องหน้าลูกตา ทำให้เกิดการฉีกขาดและเลือดออกของหลอดเลือดม่านตา และซิลิอารีบอดี
การตกเลือดเฉียบพลันหรือการบวมของเนื้อเยื่ออ่อนภายในเบ้าตา ซึ่งเป็นพื้นที่ปิด ทำให้ความดันในเบ้าตา และความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว เมื่อเกินความดันเลือดไปเลี้ยงเส้นประสาทตา จะทำให้สูญเสียการมองเห็น ถาวรภายใน 90 นาที
มีสองกลไกร่วมกัน ทฤษฎีการโก่งงอ เป็นกลไกที่แรงส่งผ่านกระดูกทำให้ผนังกระดูกพังทลาย ในขณะที่ ทฤษฎีไฮดรอลิก เป็นกลไกที่แรงส่งผ่านลูกตาทำให้ความดันในลูกตาเพิ่มขึ้นและผนังกระดูกพังทลาย ในผู้ป่วยอายุน้อย กระดูกมีความยืดหยุ่นสูงและแตกหักยากกว่า ดังนั้นการติดของกล้ามเนื้อนอกลูกตา (แบบ greenstick fracture) จึงเกิดขึ้นบ่อยกว่าการแตกหักแบบเปิด
การกระแทกอย่างทื่อต่อลูกตาทำให้เกิดการกดตามด้วยการคลายแรงดีดกลับในแนวหน้าหลัง ทำให้วุ้นตา เกิดการดึงจอประสาทตา และเกิดรอยฉีกขาด การบาดเจ็บทำให้วุ้นตา กลายเป็นของเหลว และวุ้นตา ที่เป็นของเหลวจะสะสมใต้จอประสาทตา ผ่านรอยฉีกขาดของจอประสาทตา นำไปสู่การลอก ในบาดแผลเปิดของลูกตา กลไกหลักคือการฉีกขาดของจอประสาทตา โดยตรง หรือการดึงทุติยภูมิจากวุ้นตา ที่ถูกกัก ในบาดแผลไม่เปิดของลูกตา รอยฉีกขาดขนาดใหญ่ของจอประสาทตา ที่ฐานของวุ้นตา เป็นลักษณะเฉพาะของการกระแทกอย่างทื่อ
โรคเส้นประสาทตา จากการบาดเจ็บโดยตรงเส้นประสาทตา โดยตรง โรคเส้นประสาทตา จากการบาดเจ็บทางอ้อมเส้นประสาทตา จากการกระแทกทื่อ → การเฉือนของเส้นประสาทตา → บวม → กดทับมัดประสาทหลอดเลือด → ภาวะขาดเลือดแย่ลง
ภาวะแทรกซ้อนที่พบได้ยากแต่รุนแรง ซึ่งเกิดจากการสัมผัสกับนีโอแอนติเจนหลังการบาดเจ็บ ทำให้เกิดม่านตาอักเสบ แบบ granulomatous ทั้งสองข้าง
McMaster และคณะ (2025) ได้ดำเนินการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานจาก 16 การศึกษาและ 10,874 ตา 1) การซ่อมแซมครั้งแรกภายใน 24 ชั่วโมงแสดงให้เห็นว่าลดความเสี่ยงของการติดเชื้อในลูกตา เมื่อเทียบกับหลัง 24 ชั่วโมง หลักฐานมีความแข็งแกร่งเป็นพิเศษสำหรับการบาดเจ็บแบบทะลุและการบาดเจ็บจากสิ่งแปลกปลอมในลูกตา (IOFB ) สำหรับการพยากรณ์การมองเห็น ความแตกต่างระหว่างการศึกษาสูงและระดับหลักฐานถูกลดระดับเป็น “ต่ำมาก” สำหรับผลของระยะเวลาในการนำ IOFB ออกต่ออัตราการติดเชื้อในลูกตา มีการวิเคราะห์ 4 การศึกษาและ 2,216 ราย แต่มีเพียงการศึกษาเดียวที่รายงานความสัมพันธ์ที่มีนัยสำคัญ
Kheir และคณะ (2021) รายงานการบาดเจ็บทางตาในผู้ป่วย 39 ราย (48 ตา) จากเหตุระเบิดที่ท่าเรือเบรุต 2) การบาดเจ็บส่วนใหญ่เกิดจากเศษกระสุน (shrapnel) และ 53.8% ต้องได้รับการผ่าตัด กรณีที่มีค่าการมองเห็น ที่ดีที่สุดที่แก้ไขแล้วต่ำกว่า 20/200 คิดเป็น 14.5% (7 ตา) และทั้งสี่ตาที่ไม่มีการรับรู้แสงต้องได้รับการตัดลูกตาหรือการควักลูกตา การศึกษาเน้นย้ำถึงความสำคัญของกลยุทธ์การจัดการการบาดเจ็บทางตาที่ครอบคลุมในภัยพิบัติขนาดใหญ่
McMaster JD, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury. Ophthalmology. 2025;132:431-441.
Kheir WJ, Alameddine RM, et al. Ophthalmic Injuries After the Port of Beirut Nonnuclear Explosion. JAMA Ophthalmol. 2021;139(9):937-944.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต