開放性損傷

眼科就診前的眼外傷處理
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是眼科醫師就診前的眼外傷管理?
Section titled “1. 什麼是眼科醫師就診前的眼外傷管理?”眼外傷的初始評估通常由急診醫師、一般內科醫師或基層醫療醫師等非眼科醫師進行。採用系統性方法可以早期識別威脅視功能的病變,並優化預後。
檢傷分類的基本原則分為兩步:首先優先處理危及生命的情況(如顱內損傷、氣道阻塞等),然後處理威脅視功能的情況。在轉診至眼科醫師前進行適當的初始處理直接關係到視力預後。
眼外傷的流行病學特徵如下:
- 2008年美國統計數據顯示,急診就診的眼損傷約為64萬例(每10萬人209例)。
- 44.6%的眼外傷發生在家中,44.4%為挫傷或角膜上皮剝離。
- 發生率在兒童中較高,20多歲時達到高峰,之後隨年齡增長而下降。
- 年輕和男性是主要風險因子。
- 全球開放性眼球損傷的發生率為每10萬人3.5至4.5例。1)
眼外傷大致分為力學性外傷和非力學性外傷。力學性外傷進一步分為機械性損傷(開放性與閉合性)。檢查生命徵象(意識、呼吸、血壓、脈搏、體溫)是初始評估的必要項目。
在美國,2008年約有64萬次急診就診(每10萬人209次)是由於眼損傷。44.6%的損傷發生在家中,挫傷或角膜上皮剝離佔所有病例的44.4%。
2. 主要症狀與臨床發現
Section titled “2. 主要症狀與臨床發現”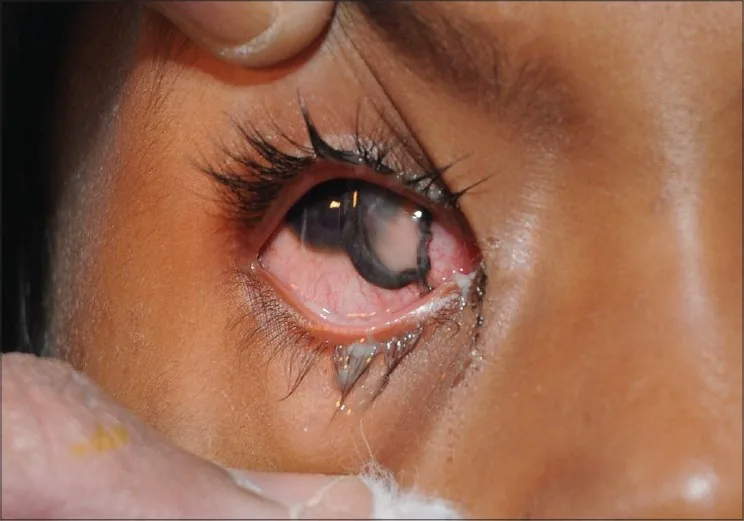
- 眼痛:開放性眼球損傷時出現突然劇烈疼痛。
- 視力下降或視力喪失:開放性損傷中突然出現時緊急程度高。
- 閃光感、飛蚊症、視野缺損:這些症狀提示視網膜剝離。
- 複視:由於眼眶骨折導致眼外肌嵌頓引起。
- 流淚:異物或化學外傷時明顯。
初次評估時應確認的主要臨床所見如下所示。
開放性眼球損傷的所見
- 瞳孔變形:因虹膜脫出或嵌頓導致的不規則瞳孔。
- 前房加深或變淺:提示眼內容物脫出或隅角破壞。
- 玻璃體脫出:嚴重開放性損傷的所見。
- 低眼壓:開放性損傷的重要提示性所見。即使鈍挫傷,若出現低眼壓、結膜出血、水腫、前房積血、玻璃體積血,也應懷疑開放性眼外傷。
閉合性眼球損傷的所見
神經學所見
- rAPD(相對性傳入瞳孔障礙):擺動光試驗(交替閃光瞳孔反應試驗)中患眼瞳孔散大。提示視神經損傷、玻璃體積血或視網膜剝離的重要所見。使用筆燈等弱光更易檢測。
- Marcus-Gunn瞳孔:單側視神經功能障礙的所見。
- 紅色反射消失:暗示視網膜剝離。
眼眶徵象
- 眼眶骨折:垂直方向眼球運動受限(下直肌嵌頓)、複視、眶下神經區域感覺異常。內直肌嵌頓導致水平方向運動受限。也可能出現假性Duane後退症候群(內側壁骨折時外展嘗試時眼球後退和眼瞼裂縮小)。
- 眼眶間隔症候群:特徵性表現包括眼球突出、眼肌麻痺、眼瞼周圍水腫和眼瞼堅硬。
其他重要徵象
- Shafer徵(菸草塵):前部玻璃體內的棕色色素細胞。暗示視網膜裂孔。
- 初診視力低於5/200:開放性眼球損傷最重要的負面預後因子。
3. 原因和風險因素
Section titled “3. 原因和風險因素”眼外傷的發生機制多樣,根據損傷類型的不同,病理和預後差異很大。
閉合性損傷
分類體系採用伯明罕眼外傷術語(BETT)和眼球及附屬器外傷術語。1)
損傷部位分為以下三個區域。1)
| 區域 | 範圍 | 特徵 |
|---|---|---|
| I區 | 角膜至角膜緣 | 局限於角膜 |
| II區 | 角膜緣至鞏膜後方5mm | 包括前部鞏膜 |
| III區 | 鞏膜後方5mm以後 | 後部鞏膜及視神經周圍 |
鈍性外傷的主要原因:運動(棒球、高爾夫、拳擊、足球等)、交通事故(安全氣囊)、墜落、煙火。
化學外傷的致病物質與機制:鹼類使脂肪酸皂化,引起液化性壞死並滲透至深層。到達角膜緣幹細胞時,癒合嚴重受阻。酸類通過蛋白質變性引起凝固性壞死,形成屏障限制深層滲透。因此,鹼類外傷通常更嚴重。
年輕患者眼眶骨折的風險:在骨骼彈性較高的兒童中,眼外肌嵌頓的風險較高,容易成為外科急症。
通常鹼更嚴重。鹼引起液化性壞死,滲透至深層,到達角膜緣幹細胞時癒合受阻。酸通過凝固性壞死形成屏障限制滲透,但高濃度時同樣會造成嚴重損傷。
4. 診斷與檢查方法(初期評估)
Section titled “4. 診斷與檢查方法(初期評估)”系統的初期評估決定視覺功能預後。
基本視覺功能檢查
Section titled “基本視覺功能檢查”- 視力測量:務必測量雙眼。初診視力低於5/200是眼球開放性損傷最重要的負面預後因素。
- rAPD檢查:進行擺動閃光試驗。使用筆燈等弱光時陽性檢出率高。
- 面對面視野檢查:可簡易確認粗大的視野缺損。
眼壓(IOP)測量
Section titled “眼壓(IOP)測量”僅在排除眼球開放性損傷後進行。正常值為11–21 mmHg。
前房積血的檢查
Section titled “前房積血的檢查”診斷需結合以下檢查。
- 問診、視力檢查、對光反射、眼壓測量、裂隙燈顯微鏡檢查。
- Seidel試驗:螢光素染色下檢查房水滲漏。評估有無角膜穿孔。
- 超音波生物顯微鏡(UBM)及前段OCT:可觀察隅角後退、睫狀體分離、睫狀體水腫。但UBM在穿通性眼外傷中因感染和眼球壓迫風險而禁忌。
- 隅角鏡檢查:因再出血風險,傷後1~2週內避免。
- CT檢查(軸位及冠狀位):眼眶骨折、眶內出血、直肌嵌頓、異物檢測的首選影像學方法。懷疑金屬異物時禁忌MRI。
- X光檢查:有助於檢測眼內或眶內金屬。常用Waters位、眼眶投影位及Comberg法。
- 超音波檢查(B模式):在眼底無法看清時,有助於發現視網膜剝離和脈絡膜出血。
- POCUS(床邊超音波):在閉合性損傷中視網膜觀察困難時,可高敏感度、高特異度診斷視網膜剝離。
- 強制眼球運動試驗(forced duction test):用於識別眼外肌嵌頓。如上轉受限,即使CT未確認也應懷疑嵌頓。
- 化學傷pH檢查:用石蕊試紙測量結膜穹窿部pH。目標值為pH 7.0~7.4。
5. 標準治療方法(眼科就診前的初步處理)
Section titled “5. 標準治療方法(眼科就診前的初步處理)”根據緊急程度的分類和初步管理要點。
眼眶腔室症候群
緊急程度:超緊急(90分鐘內永久性視力喪失)
處置:透過外眥切開術和下外眥韌帶切斷術進行緊急減壓。根據臨床診斷判斷,需立即處置。
眼球開放性損傷
緊急程度:緊急(儘快轉診眼科)
處置:避免升高眼壓的操作。使用眼罩保護(不可壓迫眼球)。延後異物取出。給予止吐藥和鎮痛藥,禁食禁水,床頭抬高30度。咪達唑侖可在不升高眼壓的情況下鎮靜。給予廣譜抗生素並確認破傷風免疫狀態。
化學傷
緊急程度:次緊急(立即開始沖洗)
處置:來院前指導用至少500毫升流水沖洗。來院後用等滲生理食鹽水或乳酸林格氏液持續沖洗,直至pH達到7.0-7.4。眼瞼痙攣時使用摩根透鏡。穹窿部殘留異物可能妨礙pH穩定,需清除。
前房積血
緊急程度:次緊急(需要眼科評估)
處置:床頭抬高30-45度,佩戴眼罩,休息。避免使用非類固醇抗發炎藥和阿斯匹靈,因其抑制血小板可能增加出血風險。與內科醫師討論停用抗凝血藥的利弊。
眼眶骨折的管理
Section titled “眼眶骨折的管理”急性期管理和手術適應症如下。
- 急性期保守管理:禁止擤鼻(預防眼眶氣腫)。使用類固醇減輕眼眶水腫。如果鼻竇疾病明顯,使用抗生素預防眼眶蜂窩性組織炎。
- 手術適應症:滿足以下任一條件時。
- 持續性複視
- 嵌頓的臨床證據(被動牽拉試驗陽性或眼心反射)
- 受傷14天後眼球內陷超過2毫米
- 眼眶底骨折面積超過50%
- 眼眶底骨折時出現嘔吐或心搏過緩可能需要與其他科室協作。
外傷性前房積血的藥物治療(日本處方)
Section titled “外傷性前房積血的藥物治療(日本處方)”在日本,基本方針是透過休息等待自然吸收。兒童或前房積血水平超過前房1/3至1/2時建議住院。
| 藥物 | 用法 |
|---|---|
| 阿托品點眼液(1%) | 每日一次睡前 |
| 林得龍點眼液(0.1%) | 每日四次 |
| 阿多那錠(30mg) | 3錠,每日3次,飯後服用 |
| 蒂莫特眼藥水(0.5%)※ | 每日2次(眼壓升高時) |
眼瞼裂傷的處理
Section titled “眼瞼裂傷的處理”- 需要眼科轉診的情況:全層裂傷、眼眶脂肪脫出、累及眼瞼緣或淚道系統、撕脫傷。
- 內眥部裂傷:懷疑淚小管斷裂時,不要縫合,應儘早手術。
- 表淺裂傷(25%以內):可用6-0絲線或普通腸線縫合。眼瞼緣裂傷用6-0尼龍線間斷縫合。最佳修復時間為傷後12~36小時內。
- 犬咬傷:需要大量沖洗、清創壞死組織、使用覆蓋需氧和厭氧菌的抗生素,以及狂犬病和破傷風的暴露後預防。
外傷性視神經病變的處理
Section titled “外傷性視神經病變的處理”診斷應在傷後24~48小時內進行。治療方案的有效性存在爭議。
- 類固醇脈衝療法:普賴鬆等效劑量1000mg,持續2~3天;或大劑量類固醇(普賴蘇龍等效劑量80~100mg)聯合高滲藥物(甘油或D-甘露醇300~500mL),持續3~7天。
- 大劑量類固醇禁忌:伴有顱內出血的患者禁用。
- 視神經管減壓術:適應症存在爭議,除視神經管明顯變形或骨片移位的情況外,療效不明確。
- 傷後光感喪失且短時間內未恢復的病例對治療反應較差。
視網膜剝離的管理
Section titled “視網膜剝離的管理”立即轉診至眼科醫師。
眼眶是一個封閉空間;急性出血或軟組織腫脹可迅速升高眶內壓和眼壓。一旦超過視神經的動脈灌注壓,可在90分鐘內導致永久性視力喪失。外眥切開合併下外眥韌帶切斷術是唯一有效的緊急減壓方法。
阿斯匹靈和非類固醇抗發炎藥抑制血小板功能,增加再出血風險。在前房積血的急性期必須避免使用這些藥物;如需鎮痛,應選擇乙醯胺酚。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”化學外傷的機制
Section titled “化學外傷的機制”鹼類物質皂化脂肪酸,引起液化性壞死,並滲透到角膜深層。當到達角膜緣幹細胞時,上皮再生受損。酸類通過蛋白質變性引起凝固性壞死形成屏障,自我限制深層滲透。
前房積血的機制
Section titled “前房積血的機制”眼球挫傷導致前後方向壓縮和赤道方向伸展,損傷「創傷的七個環」。鈍性外力使前房內壓升高,角膜緣伸展,房水向後房和隅角移動,虹膜和睫狀體血管受損出血。
眼眶間隔症候群的機制
Section titled “眼眶間隔症候群的機制”封閉的眼眶內急性出血或軟組織腫脹導致眶內壓和眼壓迅速升高。當超過視神經的動脈灌注壓時,90分鐘內可導致永久性視力喪失。
眼眶骨折的機制
Section titled “眼眶骨折的機制”兩種機制複合。屈曲理論是力通過骨骼傳導導致骨壁破裂;液壓理論是力通過眼球傳導,眼內壓升高導致骨壁破裂。年輕患者骨骼彈性高,眶壁不易骨折,因此外眼肌嵌頓(青枝骨折型)比開放性骨折更常見。
視網膜剝離的機制
Section titled “視網膜剝離的機制”眼球挫傷導致壓縮→前後方向反彈減壓,玻璃體牽拉視網膜形成裂孔。創傷使玻璃體液化,液化玻璃體通過視網膜裂孔積聚在視網膜下導致剝離。開放性眼外傷中,直接視網膜裂傷或嵌頓玻璃體凝膠的繼發性牽拉是主要機制。閉合性眼外傷中,鈍性壓力導致的玻璃體基底部大裂孔是特徵。
外傷性視神經病變的機制
Section titled “外傷性視神經病變的機制”直接外傷性視神經病變(罕見):穿通物直接損傷視神經。間接外傷性視神經病變:鈍性外傷導致視神經管變形→視神經剪切→腫脹→神經血管束壓迫→缺血惡化。
創傷後新抗原暴露導致雙側肉芽腫性葡萄膜炎的罕見但嚴重的併發症。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”一期修復時機與眼內炎風險
Section titled “一期修復時機與眼內炎風險”McMaster等人(2025年)對16項研究、10,874隻眼進行了系統性回顧和統合分析。1) 結果顯示,24小時內進行一期修復與24小時後相比可降低眼內炎風險,尤其在穿通性損傷和眼內異物(IOFB)損傷方面證據較強。關於視力預後,研究間異質性高,證據等級降為「極低」。關於IOFB取出時機對眼內炎發生率的影響,分析了4項研究共2,216例,但僅有一項研究報告了顯著關聯。
大規模災害中的眼外傷應對
Section titled “大規模災害中的眼外傷應對”Kheir等人(2021年)報告了貝魯特港口爆炸事故中39名患者48隻眼的眼外傷情況。2) 損傷以彈片傷為主,53.8%需要手術介入。最終最佳矯正視力低於20/200的病例占14.5%(7隻眼),所有4隻無光感眼均需進行眼球摘除或眼內容物剜除術。該研究強調了大規模災害中制定全面眼外傷應對策略的重要性。
8. 參考文獻
Section titled “8. 參考文獻”- McMaster JD, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury. Ophthalmology. 2025;132:431-441.
- Kheir WJ, Alameddine RM, et al. Ophthalmic Injuries After the Port of Beirut Nonnuclear Explosion. JAMA Ophthalmol. 2021;139(9):937-944.
