外路途徑
冷凍凝固術:適用於3小時以內較小的剝離。在-85°C下進行2-3次凍融循環。初次成功率36-50%。
透熱療法:在部分厚度鞏膜瓣下應用透熱針。治療範圍不超過4小時。

睫狀體分離(cyclodialysis cleft)是指睫狀肌的縱行纖維從鞏膜突分離,在前房與脈絡膜上腔之間形成直接通道的狀態。房水通過該通道過度流入脈絡膜上腔,導致眼壓降低。
多數情況下可自然閉合,但若不閉合,則會導致慢性低眼壓。持續低眼壓可引起低眼壓黃斑病變、視神經乳頭水腫和視力下降。
最常見的原因是鈍挫傷,但也可能發生在小樑切除術、隅角切開術、白內障手術和MIGS(微創青光眼手術)等眼內手術後1)。即使在鈍挫傷後,發生率也很低,容易被忽視。
過去曾有意製造睫狀體分離作為開角型青光眼的治療方法,但現在幾乎不再進行。
睫狀體分離是指睫狀體從鞏膜突(隅角骨骼結構)剝離,導致前房與脈絡膜上腔直接相通的狀態。因此,房水不是經由正常路徑而是過度流入脈絡膜上腔,造成眼壓顯著下降。主要原因是眼睛受到嚴重鈍挫傷或眼內手術。多數情況下會自然閉合,但若不閉合,則需要治療以防止低眼壓引起的視力障礙。
以低眼壓伴隨的症狀為主。
當眼壓降至4 mmHg以下時,高度視力下降(0.2以下)的發生頻率很高。
根據定義,分離部位房水流出增加會導致脈絡膜上腔積液,但可見的脈絡膜剝離或前房變淺並非常見所見。遠期的眼外傷史也很重要,因為以前閉合的分離部位可能在手術中重新開放。
睫狀體解離的原因大致分為外傷性與醫源性。
外傷時,睫狀肌縱走纖維與環狀纖維之間發生斷裂,睫狀體與虹膜一起向後移動。損傷部位從虹膜根部(虹膜斷裂)、睫狀體內(隅角後退)到睫狀體-鞏膜之間(睫狀體解離)逐步向鞏膜側移行。
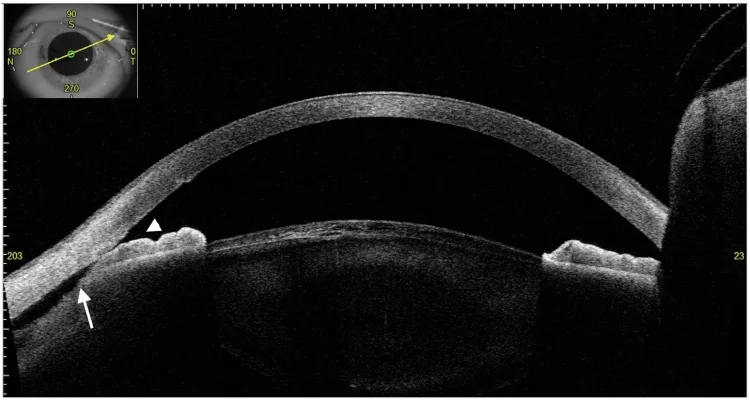
在隅角鏡檢查中,睫狀體分離表現為鞏膜突後方異常深的區域。虹膜根部與睫狀體向後移位。分離區域呈白色(鞏膜樣)、黑色或灰色。
然而,在低眼壓導致淺前房或前房消失的眼睛,或存在角膜水腫、前房出血時,隅角評估困難。向前房內注入黏彈劑可能提高可見性。分離部可能隱藏在廣泛的周邊虹膜前粘連旁邊,需要仔細搜尋。
超音波生物顯微鏡使用高頻B模式換能器(50–100 MHz),以25–50 μm的高解析度對眼前段結構成像。它是確定睫狀體分離是否存在、大小及相關脈絡膜上腔積液的最佳檢查方法。
隅角鏡無法檢測到的分離也可通過超音波生物顯微鏡識別,在創傷後低眼壓懷疑睫狀體分離時,作為輔助診斷有用1)。即使在角膜混濁的情況下也可使用。
AS-OCT具有非接觸、快速獲取的優點,但虹膜後面的色素沉著阻礙光線穿透,因此難以充分顯示睫狀體和脈絡膜上腔。角膜混濁也會降低影像品質。其在評估睫狀體分離方面的實用性有限。
| 檢查方法 | 解析度 | 優點 |
|---|---|---|
| 隅角鏡 | 肉眼 | 簡便、可即時評估 |
| 超音波生物顯微鏡 | 25–50 μm | 最佳檢測能力 |
| AS-OCT | 18~100 μm | 非接觸、快速 |
睫狀肌麻痺劑是首選。透過放鬆睫狀肌、擴大睫狀環,使分離的肌纖維緊貼鞏膜。
如果睫狀體分離在1~2週內未改善,則進入下一步。許多病例僅透過保守治療即可改善。但如果眼壓低於4 mmHg,則需在2個月內恢復眼壓。
適用於藥物治療無法閉合的情況。透過誘發局部發炎,促進脈絡膜與鞏膜沾黏,封閉分離部位。
使用綠色或黃色波長雷射進行凝固,使睫狀體輕微收縮並析出少量纖維蛋白。
| 雷射 | 功率 | 照射時間 |
|---|---|---|
| 氬雷射 | 0.3~3W | 500ms |
| 二極體雷射 | 1500~2500mW | 1500~2000ms |
| 眼內雷射 | 3W | 1000ms |
外路途徑
冷凍凝固術:適用於3小時以內較小的剝離。在-85°C下進行2-3次凍融循環。初次成功率36-50%。
透熱療法:在部分厚度鞏膜瓣下應用透熱針。治療範圍不超過4小時。
內路途徑
直接睫狀體固定術(cyclopexy):研究最充分的方法。在鞏膜瓣下直視睫狀體,用8-0至9-0尼龍線縫合到鞏膜上。初次成功率67-96%,第二次手術幾乎100%。
經前房睫狀體固定術:適用於人工水晶體眼和無水晶體眼。無需鞏膜瓣,操作簡便。
其他報導的方法包括SF6氣體注入、聯合玻璃體切除術的氣體注入、臨時鞏膜扣帶術、IOL支撐腳置於睫狀溝、以及縫合囊袋張力環(CTR)等。
剝離閉合後可能出現眼壓升高,通常是暫時的。多數情況下可用局部降眼壓藥、口服碳酸酐酶抑制劑和高滲劑控制,但少數需要濾過手術1,2)。
有報導一例MIGS術後發生兩個睫狀體剝離,依次閉合後連續出現兩次相等的眼壓峰值,分別為55 mmHg和54 mmHg3)。傳統的代償機制(房水生成增加或小樑網流出減少)難以解釋,因為第一次閉合後部分正常化,第二次峰值本應較小。這表明可能是對閉合本身的直接反應3)。
確切機制尚不清楚,主要有兩種假說:(1) 剝離時睫狀體代償性增加房水生成以對抗過多流出,閉合後這種增加暫時持續;(2) 剝離開放期間小樑網和Schlemm管流出功能下降(塌陷、纖維化),需要時間恢復正常。最近的病例報告也提示可能是對閉合本身的直接反應。
睫狀肌由三層構成:縱走肌(Brücke肌)、斜走肌和環狀肌(Müller肌),它們均在前方附著於鞏膜突。鈍挫傷時,前房內壓力急劇升高導致角膜緣伸展,房水向後房和隅角移動,對虹膜和睫狀體施加機械應力。
損傷從輕度到重度呈階段性進展,依序為虹膜根部斷裂(虹膜離斷)→睫狀體內裂隙形成(隅角後退)→睫狀體從鞏膜完全剝離(睫狀體分離)。
睫狀體分離導致前房與脈絡膜上腔直接相通時,房水不經過正常的葡萄膜鞏膜流出通道而大量流入脈絡膜上腔。此外,受損睫狀體導致的房水生成減少也可能參與其中。
顯著的低眼壓會導致眼球後部向前塌陷,黃斑形成皺褶。眼壓低於10 mmHg時可能發生,但低於5 mmHg時發生率升高。低於4 mmHg持續2-3個月時,視力恢復不良,易殘留視物變形和相對中心暗點。年輕人和高度近視眼是發病危險因子。
睫狀體分離裂隙閉合後眼壓升高有多種推測機轉1,2)。
一例MIGS術後兩個睫狀體分離裂隙依次閉合,各自產生同等眼壓 spikes(55/54 mmHg)的病例報告提出了傳統代償性增加假說無法完全解釋的現象3)。提示裂隙閉合本身可能直接誘發眼壓升高,闡明其機轉是未來的重要課題3)。
一般建議在3個月內進行介入,但也有報告指出在低眼壓持續數月至數年後視力恢復的病例。即使長期存在的睫狀體分離,也不應猶豫治療。如果眼壓持續低於4 mmHg,最好在2個月內恢復眼壓。
由於睫狀體分離消退的眼睛至少伴有某種程度的隅角後退,因此需要長期追蹤,注意未來發生隅角後退性青光眼的風險。