超音波生物顯微鏡(UBM)
原理:使用50-100 MHz的高頻超音波進行B型超音波,獲得眼前段的斷層影像3)。為接觸式檢查,需要點眼麻醉。
優點:不使用光線,因此可在暗室散瞳狀態下進行隅角攝影。可顯示虹膜背面和睫狀體,對診斷高原虹膜和睫狀體腫瘤有用3)。
定量參數:隅角開放距離(AOD)、小梁虹膜角(TIA)、小梁睫狀突距離(TCPD)
限制:接觸式,需要檢查者熟練。解析度不如AS-OCT。照明條件和調節影響影像品質。

青光眼是全球不可逆視力障礙的主要原因。眼壓升高是青光眼最重要的風險因子,房水流出障礙是其主因4)。
房水由睫狀體產生,通過主流出道(小樑網→Schlemm管→集合管→房水靜脈→上鞏膜靜脈)和副流出道(葡萄膜鞏膜流出道)排出。主流出道佔總流出量的80%以上4)。近小管結締組織(JCT)和Schlemm管是房水流出阻力的主要部位1)4)。
隨著近年來MIGS的興起,對房水流出通道影像診斷的興趣日益增加。流出通道的術前評估可能有助於確定最佳治療靶點,並有助於個性化手術方式的選擇。
隅角鏡檢查是評估前房角的黃金標準2)。補充的影像診斷方法包括超音波生物顯微鏡、AS-OCT和隅角照相。
超音波生物顯微鏡(UBM)
原理:使用50-100 MHz的高頻超音波進行B型超音波,獲得眼前段的斷層影像3)。為接觸式檢查,需要點眼麻醉。
優點:不使用光線,因此可在暗室散瞳狀態下進行隅角攝影。可顯示虹膜背面和睫狀體,對診斷高原虹膜和睫狀體腫瘤有用3)。
定量參數:隅角開放距離(AOD)、小梁虹膜角(TIA)、小梁睫狀突距離(TCPD)
限制:接觸式,需要檢查者熟練。解析度不如AS-OCT。照明條件和調節影響影像品質。
前眼部OCT(AS-OCT)
原理:利用低同調干涉法獲得前眼部結構的高解析度斷層影像3)。非接觸、非侵入性,可在短時間內完成拍攝。
優點:解析度和定量性優異,可一次掃描四個象限。SS-OCT可實現360度評估和隅角閉塞範圍的定量。
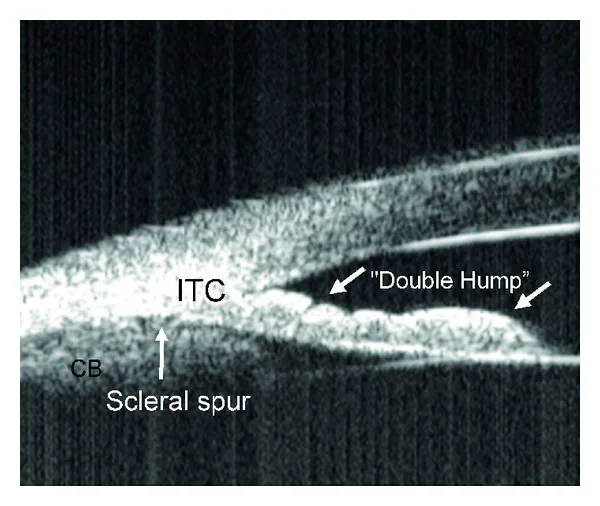
定量參數:AOD、小梁虹膜空間面積(TISA)、虹膜小梁接觸(ITC)指數。AOD750每減少0.1 mm,隅角閉塞的機率增加3.27倍。
限制:無法評估色素或新生血管3)。難以鑑別器質性隅角閉塞。15–28%的病例無法識別鞏膜突。
AS-OCT比隅角鏡檢查更容易檢測到隅角閉塞2)。Nolan等人對342隻眼的研究中,AS-OCT診斷66.7%為閉塞,隅角鏡檢查為44.4%。這被認為是因為AS-OCT使用紅外線,不受隅角鏡檢查中無意壓迫導致隅角開放的影響。但AS-OCT不應取代隅角鏡檢查,而應互補使用2)。
| 檢查方式 | 接觸 | 睫狀體顯示 | 定量性 | 色素評估 |
|---|---|---|---|---|
| 超音波生物顯微鏡 | 需要 | 可 | 可 | 不可 |
| AS-OCT | 不需要 | 不可行 | 優 | 不可行 |
| 隅角鏡檢查 | 需要 | 不可行 | 有限 | 可行 |
EyeCam(Clarity Medical Systems公司)是一種接觸式手持設備,可在超過98%的患者中獲得清晰的隅角影像。與隅角鏡檢查的一致性良好(κ=0.72~0.76),但隅角閉鎖的檢出率EyeCam(27%)高於隅角鏡檢查(13.8%)。缺點是無法進行壓迫(indentation)。
NGS-1自動隅角鏡可提供360度全景隅角影像。它拍攝多焦點高解析度照片,但22.5%的影像品質較低,據報導其敏感度低於隅角鏡檢查。
Schlemm管(SC)的評估
治療引起的SC變化
關於集合管(CC)的活體影像評估的報告很少。Li等人使用增強深度成像OCT顯示,鼻側(5.5±1.4個)的集合管數量顯著多於顳側(3.3±1.1個)。SC橫截面積在集合管較多的區域顯著更大(r=0.6)。
前眼部OCT血管攝影(AS-OCTA)可評估結膜血管及深層鞏膜內血管。在深層血管層(相當於上鞏膜靜脈及房水靜脈),血管密度、血管長度密度、直徑指數及碎形維度在不同象限間有所差異。
房水靜脈的觀察可能有助於預測MIGS的效果。據報導,iStent術後眼壓下降率與房水靜脈血流等級相關。
主流出道遵循以下路徑:前房→小樑網→Schlemm管→集合管→房水靜脈→上鞏膜靜脈→體循環。小樑網從前房側分為三部分:葡萄膜小樑網、角鞏膜小樑網及近小管結締組織(JCT)1)。
大部分房水流出阻力存在於JCT與Schlemm管內皮(SCE)之間1)。房水通過SCE基底膜的微小不連續處,經巨大空泡及孔隙流入Schlemm管腔1)。房水流出並非均勻,存在高流量及低流量的節段性區域1)。青光眼眼中低流量區域較多1)。
青光眼眼JCT的細胞外基質硬度約為正常眼的20倍1)。小樑網細胞的喪失導致眼壓恆定反應消失,而補充細胞可恢復反應1)。
在副流出道中,房水從睫狀體前端的細胞間隙進入睫狀體實質,沿葡萄膜向後,經鞏膜流出眼外。流出量約為0.2–0.4 μL/分鐘。主流出道為壓力依賴性,而副流出道為壓力非依賴性4)。
大部分房水流出阻力位於近小管結締組織(JCT)的最深層,即由Schlemm管內皮(SCE)及其基底膜組成的1–2 μm厚的區域1)。在葡萄膜小樑網及角鞏膜小樑網的小樑間隙中,房水幾乎不受阻力。青光眼眼中該區域細胞外基質的硬度增加至正常的約20倍,這被認為是流出阻力增加的原因之一1)。
已開發出從AS-OCT影像自動檢測隅角閉塞的深度學習系統。Fu等人的模型報告了曲線下面積(AUC)0.96、敏感度0.9、特異度0.92。預計將用於篩檢隅角閉塞高風險患者。
AS-OCTA無需顯影劑即可對眼前節微血管進行成像。透過深層血管的顯示,逐漸能夠評估集合管之後的通路(鞏膜上靜脈、房水靜脈)。未來,預計將探討其在MIGS術前流出道評估和術後效果預測中的實用性。
OCT技術的進步使得Schlemm管的活體內測量成為可能,從而能夠監測藥物、雷射和手術對SC形態的變化。在預測SLT成功率和評估房水流出通道成形術等臨床應用方面正在取得進展。
Acott TS, Vranka JA, Keller KE, Raghunathan V, Kelley MJ. Normal and glaucomatous outflow regulation. Prog Retin Eye Res. 2021;82:100897.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
De Groef L, Bhatt DK. The role of the visual system in glaucoma. Annu Rev Vis Sci. 2024.