โรคต้อหิน เป็นสาเหตุหลักของการสูญเสียการมองเห็น ที่ไม่สามารถฟื้นคืนได้ทั่วโลก ความดันลูกตา ที่สูงขึ้น (IOP ) เป็นปัจจัยเสี่ยงที่สำคัญที่สุดของโรคต้อหิน และการอุดตันของการระบายอารมณ์ขันเป็นสาเหตุหลัก 4)
อารมณ์ขันถูกผลิตโดยซิลิอารีบอดี และระบายผ่านทางเดินหลัก (เนื้อเยื่อตาข่าย → คลองชเลมม์ → ท่อรวบรวม → เส้นเลือดดำอารมณ์ขัน → เส้นเลือดดำเอพิสเกลอรัล) และทางเดินรอง (ทางเดินยูวีโอสเกลอรัล) ทางเดินหลักมีสัดส่วนมากกว่า 80% ของการระบายทั้งหมด 4) เนื้อเยื่อเกี่ยวพันข้างคลองชเลมม์ (JCT) และคลองชเลมม์ เป็นตำแหน่งหลักของความต้านทานการไหลของอารมณ์ขัน 1) 4)
ด้วยการเกิดขึ้นของ MIGS ในช่วงไม่กี่ปีที่ผ่านมา ความสนใจในการวินิจฉัยภาพทางเดินระบายอารมณ์ขันจึงเพิ่มขึ้น การประเมินภาพก่อนผ่าตัดทางเดินระบายอาจช่วยระบุเป้าหมายการรักษาที่เหมาะสมที่สุด ซึ่งอาจมีส่วนช่วยในการเลือกเทคนิคการผ่าตัดเฉพาะบุคคล
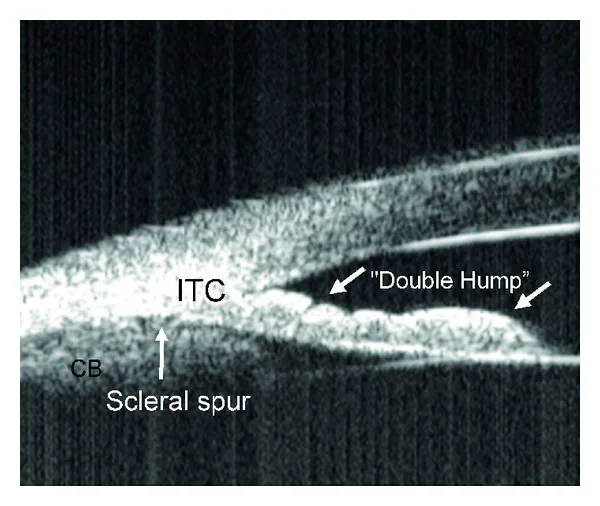
เครื่องหมาย double-hump ในการตรวจ UBM ของทางเดินระบาย Syril Dorairaj; James C Tsai; Tomas M Grippo. Changing Trends of Imaging in Angle Closure Evaluation. ISRN Ophthalmol. 2012;2012:597124. Figure 3. PM
CI D: PMC3914273. License: CC BY.
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพแสดงเครื่องหมาย double-hump ที่เป็นลักษณะเฉพาะของ plateau iris configuration ภาพตัดขวางแสดงการเบี่ยงเบนไปข้างหน้าของม่านตา ส่วนปลายและความสัมพันธ์เชิงตำแหน่งกับซิลิอารีโพรเซส
การตรวจ gonioscopy เป็นมาตรฐานทองคำในการประเมินมุมช่องหน้าม่านตา 2) วิธีการตรวจภาพเสริม ได้แก่ กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ AS-OCT และการถ่ายภาพมุม
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM)
หลักการ : ใช้อัลตราซาวนด์ความถี่สูง (50-100 MHz) โหมด B เพื่อให้ได้ภาพตัดขวางของส่วนหน้าของลูกตา 3) เป็นการตรวจแบบสัมผัสที่ต้องใช้ยาชาเฉพาะที่แบบหยดตา
ข้อดี : ไม่ใช้แสง จึงสามารถถ่ายภาพมุมในสภาพห้องมืดและม่านตา ขยายได้ สามารถเห็นผิวด้านหลังของม่านตา และซิลิอารีบอดี มีประโยชน์ในการวินิจฉัยม่านตา แบบที่ราบสูงและเนื้องอกซิลิอารีบอดี 3)
พารามิเตอร์เชิงปริมาณ : ระยะเปิดมุม (AO D), มุมม่านตา กับทrabeculum (TIA), ระยะระหว่างทrabeculum กับซิลิอารี โพรเซส (TCPD)
ข้อจำกัด : ต้องสัมผัสและต้องอาศัยความชำนาญของผู้ตรวจ ความละเอียดต่ำกว่า AS-OCT สภาพแสงและการปรับโฟกัสมีผลต่อคุณภาพภาพ
OCT ส่วนหน้าตา (AS-OCT)
หลักการ : ใช้การแทรกสอดแบบความสอดคล้องต่ำเพื่อให้ได้ภาพตัดขวางความละเอียดสูงของโครงสร้างส่วนหน้าตา 3) ไม่สัมผัส ไม่รุกราน และถ่ายภาพได้ในเวลาสั้น
ข้อดี : ความละเอียดและปริมาณดีเยี่ยม สามารถสแกนสี่จตุภาคได้ในครั้งเดียว ใน SS-OCT สามารถประเมิน 360 องศาและวัดปริมาณการปิดมุมได้
พารามิเตอร์เชิงปริมาณ : AO D, พื้นที่ช่องว่างม่านตา กับทrabeculum (TISA), ดัชนีการสัมผัสม่านตา กับทrabeculum (ITC) ทุกครั้งที่ AO D750 ลดลง 0.1 มม. ความเสี่ยงของการปิดมุมเพิ่มขึ้น 3.27 เท่า
ข้อจำกัด : ไม่สามารถประเมินเม็ดสีหรือเส้นเลือดใหม่ 3) การแยกแยะการปิดมุมแบบออร์แกนิกทำได้ยาก การระบุสเคลอรัล สเปอร์ เป็นไปไม่ได้ใน 15-28% ของกรณี
AS-OCT มีแนวโน้มตรวจพบการปิดมุมมากกว่าการตรวจ gonioscopy 2) ในการศึกษาของ Nolan ใน 342 ตา พบว่า 66.7% ถูกวินิจฉัยว่าปิดมุมด้วย AS-OCT และ 44.4% ด้วย gonioscopy เชื่อว่าเป็นเพราะ AS-OCT ใช้แสงอินฟราเรดและไม่ได้รับผลกระทบจากการเปิดมุมโดยไม่ตั้งใจระหว่าง gonioscopy อย่างไรก็ตาม AS-OCT ไม่ได้แทนที่ gonioscopy ควรใช้เสริมกัน 2) .
วิธีการ สัมผัส การเห็นซิลิอารีบอดี เชิงปริมาณ การประเมินเม็ดสี กล้องจุลทรรศน์ชีวภาพอัลตราซาวด์ ต้อง ได้ ได้ ไม่ได้ AS-OCT ไม่จำเป็น ไม่สามารถ ดีเยี่ยม ไม่สามารถ การส่องกล้องตรวจมุมตา จำเป็น ไม่สามารถ จำกัด สามารถ
EyeCam (บริษัท Clarity Medical Systems) เป็นอุปกรณ์มือถือแบบสัมผัส สามารถเก็บภาพมุมตาที่ชัดเจนได้ในผู้ป่วยมากกว่า 98% ความสอดคล้องกับการส่องกล้องตรวจมุมตา อยู่ในระดับดี (κ=0.72-0.76) แต่อัตราการตรวจพบการปิดของมุมตาด้วย EyeCam (27%) สูงกว่าการส่องกล้องตรวจมุมตา (13.8%) ข้อเสียคือไม่สามารถกด (indentation) ได้
กล้องส่องมุมตาอัตโนมัติ NGS-1 ให้ภาพมุมตาแบบ 360 องศาเต็ม ถ่ายภาพความละเอียดสูงแบบหลายโฟกัส แต่รายงานว่า 22.5% มีคุณภาพต่ำ และความไวต่ำกว่าการส่องกล้องตรวจมุมตา
Q
AS-OCT และกล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ อันไหนดีกว่ากัน?
A
ทั้งสองอย่างเสริมกันและไม่สามารถเปรียบเทียบได้อย่างเด็ดขาด AS-OCT ไม่ต้องสัมผัส มีความละเอียดและความสามารถในการวัดปริมาณที่ดีเยี่ยม ใช้งานง่ายในเวชปฏิบัติประจำวัน 3) ในทางกลับกัน กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ สามารถแสดงภาพพื้นผิวด้านหลังของม่านตา และเลนส์ปรับเลนส์ตา และจำเป็นสำหรับการวินิจฉัยม่านตา แบบราบ (plateau iris) และเนื้องอกของเลนส์ปรับเลนส์ตา 3) มีรายงานว่าค่าเฉลี่ย ความสามารถในการทำซ้ำ ความไว และความจำเพาะของทั้งสองวิธีในการตรวจหามุมตาแคบนั้นใกล้เคียงกัน
การประเมินคลองชเลมม์ (SC)
การประเมินด้วยกล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ : ในตาที่เป็นโรคต้อหินมุมเปิดปฐมภูมิ เส้นผ่านศูนย์กลางตามแนวเมริเดียนและแนวโคโรนาของ SC และความหนาของ TM มีขนาดเล็กกว่าอย่างมีนัยสำคัญเมื่อเทียบกับตาปกติ ในโรคต้อหิน ในเด็ก เส้นผ่านศูนย์กลาง SC ในตาที่เป็นต้อหิน (64.9 ไมครอน) ก็เล็กกว่าอย่างมีนัยสำคัญเมื่อเทียบกับตาที่ไม่เป็นต้อหิน (142 ไมครอน)
การประเมินด้วย AS-OCT : สามารถวัดพื้นที่หน้าตัดของ SC (CSA) ได้ พื้นที่ SC ในตาที่เป็นโรคต้อหินมุมเปิดปฐมภูมิ (11,332 ตร.ไมครอน) เล็กกว่าอย่างมีนัยสำคัญเมื่อเทียบกับตาปกติ (13,991 ตร.ไมครอน) พื้นที่ SC มีความสัมพันธ์อย่างมีนัยสำคัญกับความดันลูกตา
การเปลี่ยนแปลงตามอายุ : ขนาดของ SC และอัตราการตรวจพบลดลงอย่างมีนัยสำคัญตามอายุที่เพิ่มขึ้น ความหนาของ TM เพิ่มขึ้นตามอายุ
ความแตกต่างระหว่างเครื่องมือ : CSA แตกต่างกันไปตามรุ่นของ OCT CSA ที่วัดด้วย SD-OCT มีค่ามากกว่า SS-OCT
การเปลี่ยนแปลงของ SC หลังการรักษา
ยาหยอดตา : 8 ชั่วโมงหลังจากหยอด travoprost 0.004% พื้นที่ SC เฉลี่ยเพิ่มขึ้นมากกว่า 90% Pilocarpine ก็ทำให้ SC ขยายตัวเช่นกัน ยาผสม timolol และ dorzolamide ไม่ทำให้ SC เปลี่ยนแปลง
หลัง SLT : พื้นที่หน้าตัดและปริมาตรของ SC เพิ่มขึ้นอย่างมีนัยสำคัญ มีความสัมพันธ์เชิงบวกอย่างมีนัยสำคัญระหว่างการเพิ่มขึ้นของพื้นที่ SC และการลดลงของความดันลูกตา ในโรคต้อหินมุมเปิด ในวัยรุ่น การระบุ SC เป็นปัจจัยทำนายที่แข็งแกร่งสำหรับความสำเร็จของ SLT
หลัง canaloplasty : ความสูงของ SC เพิ่มขึ้น +351% ความกว้างเพิ่มขึ้น +144%
หลัง trabeculectomy : ในตา PACG เส้นผ่านศูนย์กลางและพื้นที่ของ SC เพิ่มขึ้นอย่างมีนัยสำคัญ การเปลี่ยนแปลงของ SC สัมพันธ์กับอัตราการลดลงของความดันลูกตา
รายงานการประเมินภาพในร่างกายของท่อรวบรวม (CC) ยังมีน้อย Li และคณะใช้ OCT ที่เพิ่มความลึกของภาพแสดงให้เห็นว่าจำนวน CC ทางด้านจมูก (5.5±1.4) มากกว่าทางด้านขมับ (3.3±1.1) อย่างมีนัยสำคัญ พื้นที่หน้าตัดของ SC มีขนาดใหญ่กว่าอย่างมีนัยสำคัญในบริเวณที่มี CC จำนวนมาก (r=0.6)
Q
การถ่ายภาพคลองชเลมม์สามารถใช้ในทางคลินิกได้หรือไม่?
A
ยังอยู่ในขั้นตอนการวิจัย แต่ความเป็นไปได้ในการประยุกต์ใช้ทางคลินิกกำลังขยายออกไป พื้นที่ SC สัมพันธ์กับความดันลูกตา และมีการรายงานการเปลี่ยนแปลงรูปร่างของ SC จากการใช้ยาหยอดตาและการผ่าตัด สิ่งสำคัญทางคลินิกคือการระบุ SC ก่อน SLT อาจเป็นปัจจัยทำนายความสำเร็จของ SLT อย่างไรก็ตาม อัตราการระบุ SC แตกต่างกันไปตามอายุ (73.8% ในอายุ ≥15 ปี เทียบกับ 53.6% ในอายุ ≤7 ปี) และควรสังเกตว่า CSA แตกต่างกันระหว่างเครื่องมือ
การตรวจหลอดเลือดด้วย OCT ส่วนหน้า (AS-OCT A) ช่วยให้สามารถประเมินหลอดเลือดเยื่อบุตา และหลอดเลือดในชั้นตาขาว ส่วนลึกได้ ในชั้นหลอดเลือดลึก (ซึ่งเทียบเท่ากับหลอดเลือดดำอีพิสเกลอรัลและหลอดเลือดดำอควีอัส) ความหนาแน่นของหลอดเลือด ความหนาแน่นของความยาว ดัชนีเส้นผ่านศูนย์กลาง และมิติแฟร็กทัลจะแตกต่างกันระหว่างจตุภาค
การสังเกตหลอดเลือดดำอควีอัสอาจมีประโยชน์ในการทำนายประสิทธิภาพของ MIGS มีรายงานว่าอัตราการลดความดันลูกตา หลังการปลูกถ่าย iStent สัมพันธ์กับเกรดการไหลของหลอดเลือดดำอควีอัส
ทางหลักดำเนินไป: ช่องหน้าม่านตา → ทราเบคิวลา → คลองชเลมม์ → ท่อรวบรวม → หลอดเลือดดำอควีอัส → หลอดเลือดดำอีพิสเกลอรัล → การไหลเวียนทั่วร่างกาย ทราเบคิวลาแบ่งจากด้านช่องหน้าม่านตา ออกเป็นสามส่วน: ทราเบคิวลายูเวียล, ทราเบคิวลากระจกตา -ตาขาว และเนื้อเยื่อเกี่ยวพันข้างคลอง (JCT) 1)
ความต้านทานการไหลออกของอารมณ์ขันน้ำส่วนใหญ่อยู่ระหว่าง JCT และเยื่อบุผนังด้านในของคลองชเลมม์ (SCE) 1) ผ่านจุดขาดเล็กๆ ในเยื่อฐานของ SCE อารมณ์ขันน้ำจะไหลผ่านแวคิวโอลขนาดใหญ่และรูพรุนเข้าไปในลูเมนของคลองชเลมม์ 1) การไหลของอารมณ์ขันน้ำไม่สม่ำเสมอ มีบริเวณที่มีการไหลสูงและต่ำแบบเป็นส่วนๆ 1) ในตาที่เป็นต้อหิน บริเวณที่มีการไหลต่ำจะมีมากกว่า 1)
เมทริกซ์นอกเซลล์ของ JCT ในตาที่เป็นต้อหิน มีความแข็งประมาณ 20 เท่าของตาปกติ 1) การสูญเสียเซลล์ทราเบคิวลาทำให้สูญเสียการตอบสนองต่อการรักษาสมดุลของความดันลูกตา และการเติมเซลล์จะฟื้นฟูการตอบสนอง 1)
ในทางรอง อารมณ์ขันน้ำจะเข้าสู่เนื้อเยื่อซิลิอารีจากช่องว่างระหว่างเซลล์ที่ปลายด้านหน้าของซิลิอารีบอดี เคลื่อนที่ไปทางด้านหลังตามยูเวีย และออกจากตาผ่านตาขาว อัตราการไหลประมาณ 0.2–0.4 ไมโครลิตร/นาที ในขณะที่ทางหลักขึ้นอยู่กับความดัน ทางรองไม่ขึ้นอยู่กับความดัน 4)
Q
ความต้านทานการไหลออกของอารมณ์ขันน้ำอยู่ที่ไหน?
A
ความต้านทานการไหลออกของอารมณ์ขันน้ำส่วนใหญ่อยู่ในส่วนที่ลึกที่สุดของ JCT นั่นคือบริเวณหนา 1–2 ไมโครเมตรซึ่งประกอบด้วย SCE และเยื่อฐานของมัน 1) ในช่องว่างทราเบคิวลาของส่วนยูเวียลและกระจกตา -ตาขาว อารมณ์ขันน้ำแทบไม่พบความต้านทาน ในตาที่เป็นต้อหิน ความแข็งของเมทริกซ์นอกเซลล์ในบริเวณนี้เพิ่มขึ้นประมาณ 20 เท่าจากปกติ และเชื่อว่าสิ่งนี้เป็นสาเหตุหนึ่งของการเพิ่มความต้านทานการไหลออก 1)
ได้มีการพัฒนาระบบการเรียนรู้เชิงลึกสำหรับการตรวจจับการปิดมุมโดยอัตโนมัติจากภาพ AS-OCT ในแบบจำลองของ Fu มีรายงานพื้นที่ใต้เส้นโค้ง (AUC) 0.96 ความไว 0.9 และความจำเพาะ 0.92 คาดว่าจะนำไปประยุกต์ใช้ในการคัดกรองผู้ป่วยที่มีความเสี่ยงสูงต่อการปิดมุม
AS-OCT A สามารถถ่ายภาพหลอดเลือดขนาดเล็กของส่วนหน้าของดวงตาได้โดยไม่ต้องใช้สารทึบรังสี ด้วยการมองเห็น หลอดเลือดลึก ทำให้สามารถประเมินเส้นทางหลังจากท่อรวบรวม (หลอดเลือดดำเอพิสเกลอรัลและหลอดเลือดดำอควีอัส) ได้มากขึ้น ในอนาคต คาดว่าจะมีการศึกษาประโยชน์ในการประเมินทางออกก่อนการผ่าตัด MIGS และการทำนายผลหลังการผ่าตัด
ความก้าวหน้าของเทคโนโลยี OCT ทำให้สามารถวัดคลองชเลมม์ ในร่างกายได้ ทำให้สามารถติดตามการเปลี่ยนแปลงรูปร่างของคลองชเลมม์ ที่เกิดจากยา เลเซอร์ และการผ่าตัด การประยุกต์ใช้ทางคลินิกกำลังก้าวหน้า เช่น การทำนายความสำเร็จของ SLT และการประเมิน canaloplasty
Acott TS, Vranka JA, Keller KE, Raghunathan V, Kelley MJ. Normal and glaucomatous outflow regulation. Prog Retin Eye Res. 2021;82:100897.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
De Groef L, Bhatt DK. The role of the visual system in glaucoma. Annu Rev Vis Sci. 2024.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต