开放性损伤

眼科就诊前的眼外伤处理
一目了然的要点
Section titled “一目了然的要点”1. 什么是眼科医生就诊前的眼外伤管理?
Section titled “1. 什么是眼科医生就诊前的眼外伤管理?”眼外伤的初始评估通常由急诊医生、全科医生或初级保健医生等非眼科医生进行。采用系统方法可以早期识别威胁视功能的病变,并优化预后。
分诊的基本原则分为两步:首先优先处理危及生命的情况(如颅内损伤、气道阻塞等),然后处理威胁视功能的情况。在转诊至眼科医生前进行适当的初始处理直接关系到视力预后。
眼外伤的流行病学特征如下:
- 2008年美国统计数据显示,急诊就诊的眼损伤约为64万例(每10万人209例)。
- 44.6%的眼外伤发生在家庭内,44.4%为挫伤或角膜上皮擦伤。
- 发病率在儿童中较高,20多岁时达到高峰,之后随年龄增长而下降。
- 年轻和男性是主要风险因素。
- 全球开放性眼球损伤的发病率为每10万人3.5至4.5例。1)
眼外伤大致分为机械性外伤和非机械性外伤。机械性外伤进一步分为机械性损伤(开放性和闭合性)。检查生命体征(意识、呼吸、血压、脉搏、体温)是初始评估的必要部分。
在美国,2008年约有64万次急诊就诊(每10万人209次)是由于眼损伤。44.6%的损伤发生在家庭内,挫伤或角膜上皮擦伤占所有病例的44.4%。
2. 主要症状和临床发现
Section titled “2. 主要症状和临床发现”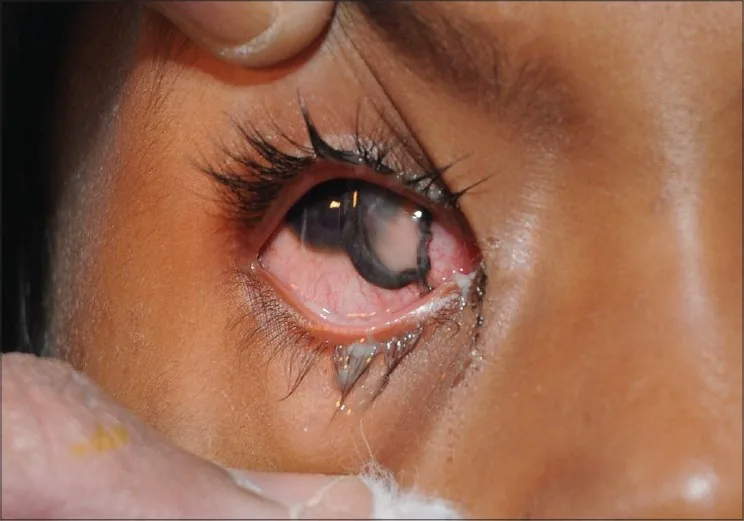
- 眼痛:开放性眼球损伤时出现突然剧烈疼痛。
- 视力下降或视力丧失:开放性损伤中突然出现时紧急程度高。
- 闪光感、飞蚊症、视野缺损:这些症状提示视网膜脱离。
- 复视:由于眼眶骨折导致眼外肌嵌顿引起。
- 流泪:异物或化学伤时明显。
初次评估时应确认的主要临床所见如下所示。
开放性眼球损伤的所见
- 瞳孔变形:因虹膜脱出或嵌顿导致的不规则瞳孔。
- 前房加深或变浅:提示眼内容物脱出或房角破坏。
- 玻璃体脱出:严重开放性损伤的所见。
- 低眼压:开放性损伤的重要提示性所见。即使钝挫伤,若出现低眼压、结膜出血、水肿、前房积血、玻璃体积血,也应怀疑开放性眼外伤。
闭合性眼球损伤的所见
神经学所见
- rAPD(相对性传入瞳孔障碍):摆动光试验(交替闪光瞳孔反应试验)中患眼瞳孔散大。提示视神经损伤、玻璃体积血或视网膜脱离的重要所见。使用笔灯等弱光更易检测。
- Marcus-Gunn瞳孔:单侧视神经功能障碍的所见。
- 红色反射消失:提示视网膜脱离。
眼眶体征
- 眼眶骨折:垂直方向眼球运动受限(下直肌嵌顿)、复视、眶下神经区域感觉异常。内直肌嵌顿导致水平方向运动受限。也可出现假性Duane后退综合征(内侧壁骨折时外展尝试时眼球后退和睑裂缩小)。
- 眼眶间隔综合征:特征性表现包括眼球突出、眼肌麻痹、眼睑周围水肿和眼睑坚硬。
其他重要体征
- Shafer征(烟草尘):前部玻璃体内的棕色色素细胞。提示视网膜裂孔。
- 初诊视力低于5/200:开放性眼球损伤最重要的负面预后因素。
3. 原因和风险因素
Section titled “3. 原因和风险因素”眼外伤的发生机制多样,根据损伤类型的不同,病理和预后差异很大。
闭合性损伤
分类体系采用伯明翰眼外伤术语(BETT)和眼球及附属器外伤术语。1)
损伤部位分为以下三个区域。1)
| 区域 | 范围 | 特征 |
|---|---|---|
| I区 | 角膜至角膜缘 | 局限于角膜 |
| II区 | 角膜缘至巩膜后方5mm | 包括前部巩膜 |
| III区 | 巩膜后方5mm以后 | 后部巩膜及视神经周围 |
钝性外伤的主要原因:运动(棒球、高尔夫、拳击、足球等)、交通事故(安全气囊)、坠落、烟花。
化学外伤的致病物质与机制:碱类使脂肪酸皂化,引起液化性坏死并渗透至深层。到达角膜缘干细胞时,愈合严重受阻。酸类通过蛋白质变性引起凝固性坏死,形成屏障限制深层渗透。因此,碱类外伤通常更严重。
年轻患者眼眶骨折的风险:在骨骼弹性较高的儿童中,眼外肌嵌顿的风险较高,容易成为外科急症。
通常碱更严重。碱引起液化性坏死,渗透至深层,到达角膜缘干细胞时愈合受阻。酸通过凝固性坏死形成屏障限制渗透,但高浓度时同样会造成严重损伤。
4. 诊断与检查方法(初期评估)
Section titled “4. 诊断与检查方法(初期评估)”系统的初期评估决定视觉功能预后。
基本视觉功能检查
Section titled “基本视觉功能检查”- 视力测量:务必测量双眼。初诊视力低于5/200是眼球开放性损伤最重要的负面预后因素。
- rAPD检查:进行摆动闪光试验。使用笔灯等弱光时阳性检出率高。
- 面对面视野检查:可简易确认粗大的视野缺损。
眼压(IOP)测量
Section titled “眼压(IOP)测量”仅在排除眼球开放性损伤后进行。正常值为11–21 mmHg。
前房积血的检查
Section titled “前房积血的检查”诊断需结合以下检查。
- 问诊、视力检查、对光反射、眼压测量、裂隙灯显微镜检查。
- Seidel试验:荧光素染色下检查房水渗漏。评估有无角膜穿孔。
- 超声生物显微镜(UBM)及眼前段OCT:可观察房角后退、睫状体分离、睫状体水肿。但UBM在穿通性眼外伤中因感染和眼球压迫风险而禁忌。
- 房角镜检查:因再出血风险,伤后1~2周内避免。
- CT检查(轴位及冠状位):眼眶骨折、眶内出血、直肌嵌顿、异物检测的首选影像学方法。怀疑金属异物时禁忌MRI。
- X线检查:有助于检测眼内或眶内金属。常用Waters位、眼眶投影位及Comberg法。
- 超声检查(B超):在眼底无法窥清时,有助于发现视网膜脱离和脉络膜出血。
- POCUS(床旁超声):在闭合性损伤中视网膜观察困难时,可高灵敏度、高特异度地诊断视网膜脱离。
- 强制眼球运动试验(forced duction test):用于识别眼外肌嵌顿。如上转受限,即使CT未确认也应怀疑嵌顿。
- 化学伤pH检查:用石蕊试纸测量结膜穹窿部pH。目标值为pH 7.0~7.4。
5. 标准治疗方法(眼科就诊前的初步处理)
Section titled “5. 标准治疗方法(眼科就诊前的初步处理)”根据紧急程度的分类和初步管理要点。
眼眶间隔综合征
紧急程度:超紧急(90分钟内永久性视力丧失)
处理:通过外眦切开术和下外眦韧带切断术进行紧急减压。根据临床诊断判断,需立即处理。
眼球开放性损伤
紧急程度:紧急(尽快转诊眼科)
处理:避免升高眼压的操作。使用眼罩保护(不可压迫眼球)。推迟异物取出。给予止吐药和镇痛药,禁食禁水,床头抬高30度。咪达唑仑可在不升高眼压的情况下镇静。给予广谱抗生素并确认破伤风免疫状态。
化学伤
紧急程度:亚紧急(立即开始冲洗)
处理:来院前指导用至少500毫升流水冲洗。来院后用等渗生理盐水或乳酸林格液持续冲洗,直至pH达到7.0-7.4。眼睑痉挛时使用摩根透镜。穹窿部残留异物可能妨碍pH稳定,需清除。
前房积血
紧急程度:亚紧急(需要眼科评估)
处理:床头抬高30-45度,佩戴眼罩,休息。避免使用非甾体抗炎药和阿司匹林,因其抑制血小板可能增加出血风险。与内科医生讨论停用抗凝药的利弊。
眼眶骨折的管理
Section titled “眼眶骨折的管理”急性期管理和手术适应证如下。
- 急性期保守管理:禁止擤鼻(预防眼眶气肿)。使用类固醇减轻眼眶水肿。如果鼻窦疾病明显,使用抗生素预防眼眶蜂窝织炎。
- 手术适应证:满足以下任一条件时。
- 持续性复视
- 嵌顿的临床证据(被动牵拉试验阳性或眼心反射)
- 伤后14天眼球内陷超过2毫米
- 眼眶底骨折面积超过50%
- 眼眶底骨折时出现呕吐或心动过缓可能需要与其他科室协作。
外伤性前房积血的药物治疗(日本处方)
Section titled “外伤性前房积血的药物治疗(日本处方)”在日本,基本方针是通过休息等待自然吸收。儿童或前房积血水平超过前房1/3至1/2时建议住院。
| 药物 | 用法 |
|---|---|
| 阿托品滴眼液(1%) | 每日一次睡前 |
| 林得龙滴眼液(0.1%) | 每日四次 |
| 阿多那片(30mg) | 3片,每日3次,餐后服用 |
| 噻吗心安滴眼液(0.5%)※ | 每日2次(眼压升高时) |
眼睑裂伤的处理
Section titled “眼睑裂伤的处理”- 需要眼科转诊的情况:全层裂伤、眶脂肪脱出、累及眼睑缘或泪道系统、撕脱伤。
- 内眦部裂伤:怀疑泪小管断裂时,不要缝合,应尽早手术。
- 表浅裂伤(25%以内):可用6-0丝线或普通肠线缝合。眼睑缘裂伤用6-0尼龙线间断缝合。最佳修复时间为伤后12~36小时内。
- 犬咬伤:需要大量冲洗、清创坏死组织、使用覆盖需氧和厌氧菌的抗生素,以及狂犬病和破伤风的暴露后预防。
外伤性视神经病变的处理
Section titled “外伤性视神经病变的处理”诊断应在伤后24~48小时内进行。治疗方案的有效性存在争议。
- 类固醇冲击疗法:泼尼松等效剂量1000mg,持续2~3天;或大剂量类固醇(泼尼松龙等效剂量80~100mg)联合高渗药物(甘油或D-甘露醇300~500mL),持续3~7天。
- 大剂量类固醇禁忌:伴有颅内出血的患者禁用。
- 视神经管减压术:适应证存在争议,除视神经管明显变形或骨片移位的情况外,疗效不明确。
- 伤后光感丧失且短时间内未恢复的病例对治疗反应较差。
视网膜脱离的管理
Section titled “视网膜脱离的管理”立即转诊至眼科医生。
眼眶是一个封闭空间;急性出血或软组织肿胀可迅速升高眶内压和眼压。一旦超过视神经的动脉灌注压,可在90分钟内导致永久性视力丧失。外眦切开联合下外眦韧带切断术是唯一有效的紧急减压方法。
阿司匹林和非甾体抗炎药抑制血小板功能,增加再出血风险。在前房积血的急性期必须避免使用这些药物;如需镇痛,应选择对乙酰氨基酚。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”化学外伤的机制
Section titled “化学外伤的机制”碱类物质皂化脂肪酸,引起液化性坏死,并渗透到角膜深层。当到达角膜缘干细胞时,上皮再生受损。酸类通过蛋白质变性引起凝固性坏死形成屏障,自我限制深层渗透。
前房积血的机制
Section titled “前房积血的机制”眼球挫伤导致前后方向压缩和赤道方向伸展,损伤“创伤的七个环”。钝性外力使前房内压升高,角膜缘伸展,房水向后房和房角移动,虹膜和睫状体血管受损出血。
眼眶间隔综合征的机制
Section titled “眼眶间隔综合征的机制”封闭的眼眶内急性出血或软组织肿胀导致眶内压和眼压迅速升高。当超过视神经的动脉灌注压时,90分钟内可导致永久性视力丧失。
眼眶骨折的机制
Section titled “眼眶骨折的机制”两种机制复合。屈曲理论是力通过骨骼传导导致骨壁破裂;液压理论是力通过眼球传导,眼内压升高导致骨壁破裂。年轻患者骨骼弹性高,眶壁不易骨折,因此外眼肌嵌顿(青枝骨折型)比开放性骨折更常见。
视网膜脱离的机制
Section titled “视网膜脱离的机制”眼球挫伤导致压缩→前后方向反弹减压,玻璃体牵拉视网膜形成裂孔。创伤使玻璃体液化,液化玻璃体通过视网膜裂孔积聚在视网膜下导致脱离。开放性眼外伤中,直接视网膜裂伤或嵌顿玻璃体凝胶的继发性牵拉是主要机制。闭合性眼外伤中,钝性压力导致的玻璃体基底部大裂孔是特征。
外伤性视神经病变的机制
Section titled “外伤性视神经病变的机制”直接外伤性视神经病变(罕见):穿通物直接损伤视神经。间接外伤性视神经病变:钝性外伤导致视神经管变形→视神经剪切→肿胀→神经血管束压迫→缺血恶化。
创伤后新抗原暴露导致双侧肉芽肿性葡萄膜炎的罕见但严重的并发症。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”一期修复时机与眼内炎风险
Section titled “一期修复时机与眼内炎风险”McMaster等人(2025年)对16项研究、10,874只眼进行了系统评价和荟萃分析。1) 结果显示,24小时内进行一期修复与24小时后相比可降低眼内炎风险,尤其在穿通性损伤和眼内异物(IOFB)损伤方面证据较强。关于视力预后,研究间异质性高,证据等级降为“极低”。关于IOFB取出时机对眼内炎发生率的影响,分析了4项研究共2,216例,但仅有一项研究报告了显著关联。
大规模灾害中的眼外伤应对
Section titled “大规模灾害中的眼外伤应对”Kheir等人(2021年)报告了贝鲁特港口爆炸事故中39名患者48只眼的眼外伤情况。2) 损伤以弹片伤为主,53.8%需要手术干预。最终最佳矫正视力低于20/200的病例占14.5%(7只眼),所有4只无光感眼均需行眼球摘除或眼内容物剜除术。该研究强调了大规模灾害中制定全面眼外伤应对策略的重要性。
8. 参考文献
Section titled “8. 参考文献”- McMaster JD, et al. Early versus Delayed Timing of Primary Repair after Open-Globe Injury. Ophthalmology. 2025;132:431-441.
- Kheir WJ, Alameddine RM, et al. Ophthalmic Injuries After the Port of Beirut Nonnuclear Explosion. JAMA Ophthalmol. 2021;139(9):937-944.
