腫瘤性疾病
葡萄膜黑色素瘤:成人最常見的眼內原發性惡性腫瘤。當眼球保留療法成功率低時適用。必須評估視神經浸潤的有無。
視網膜母細胞瘤:由RB1基因異常引起的兒童視網膜惡性腫瘤。懷疑視神經浸潤時適用摘除術。

針對眼球的手術方式有摘除術、剜除術和眼眶內容剜除術三種。準確理解各自的定義非常重要。
| 術式 | 摘除範圍 | 主要適應症 | 特點 |
|---|---|---|---|
| 眼球摘除術(enucleation) | 整個眼球 + 視神經切斷 | 惡性腫瘤、疼痛性盲眼 | 可進行病理診斷。降低腫瘤眼外轉移風險 |
| 眼球內容物剜除術(evisceration) | 僅眼球內容物(鞏膜保留) | 疼痛性盲眼、眼內炎 | 保留鞏膜和眼外肌。義眼活動良好 |
| 眼眶內容物剜除術(exenteration) | 眼球 + 整個眼眶軟組織 | 眼眶惡性腫瘤浸潤 | 最廣泛的手術方式 |
**眼球摘除術(enucleation)**是一種切除整個眼球及其眼內內容物,同時保留眼外肌、眼瞼和眼眶脂肪等眼眶周圍結構的外科手術。可以對摘除的眼球進行組織學檢查,對於眼內惡性腫瘤,可以病理學確認有無眼外浸潤。
**眼球內容剜除術(evisceration)**是一種保留鞏膜殼、眼外肌附著點和眼眶附屬器,同時切除所有眼球內容物(葡萄膜、水晶體、玻璃體、視網膜)的手術技術。切除後在空腔內植入眼眶植入物以維持眼眶容積。
眼球摘除術在16世紀首次報導為「摘除(extirpation)」,當時未保留結膜和眼外肌。19世紀中期,文獻記載了無植入物的摘除術,1886-1887年首次報導了植入物插入。真皮脂肪移植(DFG)於1978年引入。
眼球內容剜除術於1817年由James Bear首次報導,作為驅逐性出血後的處理。19世紀後期,Noyes將其發展為眼內感染的治療方法,Mules確立了眼眶植入物的植入。
在日本,尚無獲得厚生勞動省批准的義眼台,期待早日批准引入。
眼球摘除術是摘除整個眼球並切斷視神經。眼球內容剜除術是保留鞏膜和眼外肌,僅切除眼球內容物。剜除術在義眼活動度和美容方面更有利,但懷疑惡性腫瘤時禁忌,應選擇摘除術。摘除術還可以對摘除的眼球進行病理組織學檢查。
眼球摘除術和眼球內容剜除術都是「手術」而非「疾病」,因此這裡描述這些術式的適應臨床狀況。
腫瘤性疾病
葡萄膜黑色素瘤:成人最常見的眼內原發性惡性腫瘤。當眼球保留療法成功率低時適用。必須評估視神經浸潤的有無。
視網膜母細胞瘤:由RB1基因異常引起的兒童視網膜惡性腫瘤。懷疑視神經浸潤時適用摘除術。
外傷與疼痛眼
其他
眼球內容物剜除術的主要適應症包括疼痛性盲眼、眼內炎和外傷眼。而已知或懷疑眼內惡性腫瘤是絕對禁忌症。
主要適應症疾病:
禁忌症:
許多外科醫師建議首先進行開放性眼球外傷的一期縫合,僅在持續無光覺時考慮摘除。先行一期修復可使患者在初期外傷後有時間權衡利弊。
經典的「14天規則」(外傷後14天內摘除可預防交感性眼炎)已被證明是武斷的,缺乏科學依據。
特殊適應症包括自傷性眼球損傷(Oedipism)。該病每年約發生500例,思覺失調症和慢性憂鬱症各佔約50%,好發於40-50歲族群5),精神科、眼科和警方等多學科合作至關重要。
不一定。許多外科醫師首先進行一期縫合,術後持續無光覺時才考慮摘除。急性外傷後,重要的是讓患者有時間權衡利弊。經典的「14天規則」(14天內摘除可預防交感性眼炎)已被證明缺乏科學依據。
眼外傷是眼球摘除和內容物剜除術的主要原因之一。全球每年發生5500萬例眼外傷,其中約90%是可預防的。眼外傷致盲率估計約為1/10萬人年5)。
眼球內容物剜除術中偶然發現眼內腫瘤也是一個問題。對剜除的眼球內容物進行病理檢查,13591例中有1.95%發現了眼內惡性腫瘤。這也說明術前排除惡性腫瘤以及提交摘除物進行病理檢查是必要的。
自傷性眼球損傷(Oedipism)罕見,每年約發生500例,思覺失調症和慢性憂鬱症各佔約50%,好發於40-50歲族群5)。
對於惡性腫瘤的眼球摘除術,透過冰凍切片病理檢查確認摘除眼球的視神經斷端無腫瘤細胞浸潤。斷端陰性確認代表治療完成。
眼球內容物剜除術必須將移除的眼內內容物送病理檢查。因為可能偶然發現眼內惡性腫瘤(13,591例中佔1.95%),省略送檢是禁忌的。
當眼底無法透見時,透過B型超音波檢查和CT排除惡性腫瘤。若無法排除,則建議眼球摘除術。
| 臨床情況 | 建議術式 |
|---|---|
| 眼內惡性腫瘤 | 摘除術(必須) |
| 眼內炎 | 剜除術優先 |
| 穿通性外傷(早期、可修復範圍) | 眼球內容物剜除術 |
| 穿通性外傷(嚴重鞏膜損傷) | 眼球摘除術 |
| 疼痛性盲眼(已排除腫瘤) | 兩者皆可 |
通常在全身麻醉下進行。
麻醉與切口:全身麻醉下。在角膜緣做360°結膜環狀切開,暴露鞏膜至赤道部附近。
眼外肌的處理:用5-0 PGA等可吸收縫線套住四條直肌,切斷肌腱使其與鞏膜分離。內直肌和外直肌保留足以抓持眼球的肌腱殘端後切斷。切斷上斜肌腱和下斜肌,充分止血斷端。
眼球半脫位與視神經切斷:將後部Tenon囊與鞏膜分離後,輕輕提起眼球並旋轉使其半脫位。閉合眼球摘除剪,沿鞏膜向後插入。當剪刀尖端觸及索條狀的視神經時,稍張開剪刀,盡可能靠後一次性切斷視神經。對於惡性腫瘤,應盡量更靠後切斷視神經。
止血、病理檢查與植入物置入:切斷後立即用手指壓迫止血(通常3-5分鐘)。對於惡性腫瘤,送檢視神經斷端行快速病理檢查以判斷有無腫瘤細胞浸潤。在肌錐內置入球形植入物,將上下直肌和內外直肌在植入物前方重疊縫合。
關閉傷口:分別縫合前部Tenon囊和結膜。結膜囊內塗抗生素眼膏,放入眼模,輕壓包紮。
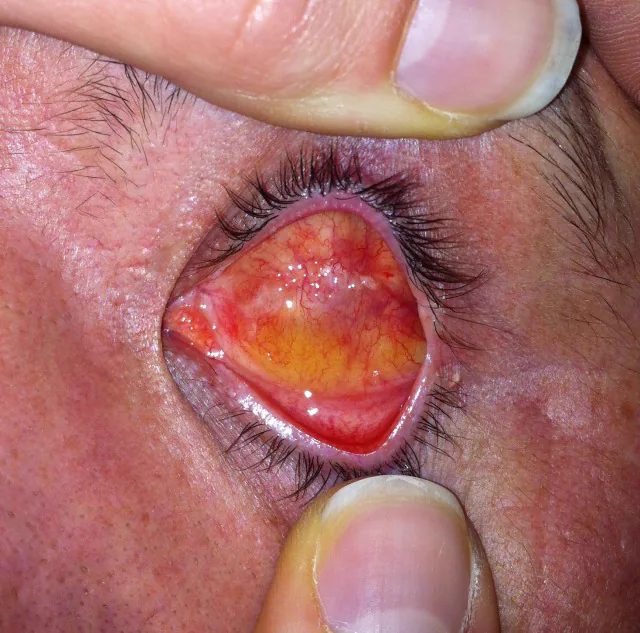
可在全身麻醉或局部麻醉下進行。球後注射含腎上腺素的麻醉藥可減少出血。也可使用結膜下注射局部麻醉藥或術前滴用10%去氧腎上腺素眼藥水。
角膜切除:在角膜緣360°切開結膜,剝離至直肌附著點。在角膜緣切開並切除角膜(也有保留的方法)。
眼球內容物剜除:將彎剪刀插入葡萄膜和鞏膜之間,進行全周剝離。在角膜緣斷端做4個放射狀切口。用棉籤和銳匙刮出內容物,用手術刀和紗布去除殘留的葡萄膜組織。用雙極電凝止血。
無水酒精處理:有時用於使殘留的葡萄膜組織和微生物變性並去除。但由於過度刺激和水腫的風險,一些術者避免使用。使用時注意將其保留在鞏膜內,避免接觸結膜。
減張切口:在赤道部後方的鞏膜壁上做兩個較長的減張切口。這有助於防止滲出液和血液積聚,並便於縫合。
植入物置入與閉合:重疊鞏膜瓣並縫合以充分覆蓋植入物。分層閉合前部鞏膜、Tenon囊和結膜。放置眼模後,必要時進行臨時性眼瞼縫合術。
摘除術的特點
可進行病理診斷:可以對整個摘除的眼球進行組織學檢查。對於惡性腫瘤,這是唯一的選擇。
交感性眼炎風險較低:完全消除了葡萄膜抗原的暴露(經典觀點)。
易發生眼球凹陷:美國調查中,94%的義眼師回答「摘除術後眼球凹陷和深上眼瞼溝更常見」。
內容剜除術的特點
美容方面略佔優勢:因保留鞏膜和外眼肌,義眼活動性良好。美國認證義眼師調查中,82%回答「內容剜除術能帶來最佳美容效果」。
植入物暴露率低:摘除術後為1.5%~21.6%,而內容剜除術後為0%~3.3%6)。
有禁忌症:懷疑惡性腫瘤的病例不能施行。
植入義眼台可保持眼眶容積,減輕眼球凹陷。
| 種類 | 代表材料 | 特點 |
|---|---|---|
| 多孔植入物 | 羥基磷灰石、多孔聚乙烯 | 促進纖維血管組織長入。可固定外眼肌。 |
| 非多孔植入物 | 玻璃、矽膠、壓克力、PMMA | 在感染風險高的情況下有利。日本以PMMA樹脂球為代表。 |
真皮脂肪移植(DFG)用於一期或二期眼眶重建7)。DFG由真皮(提供剛性、縫合基質、促進血管新生)和脂肪(容積填充)組成。標準的前面真皮直徑為20-25mm,脂肪直徑為20-35mm7)。
一期DFG的適應症: 有放射治療史、嚴重感染後或多次手術史的眼眶之一期重建7)。
二期DFG的適應症: 處理義眼台暴露、脫位、容積不足或眼眶收縮7)。
在兒童(尤其是5歲以下)中,DFG具有促進眼眶生長並隨生長增大的優點7)。總併發症率為58.8%,但大部分為輕度。一期DFG中良好眼瞼位置的比例為83.3%,而二期DFG為37.5%(p=0.07)7)。
術後短期管理:
眼模(Conformer):對於防止結膜囊沾黏和收縮至關重要。術後立即佩戴,避免長期不戴。
開始佩戴義眼:術後2-4週,疼痛和發炎消退後開始製作義眼。義眼的調整應在術後6-8週由義眼師進行。訂製義眼的費用為8-10萬日圓(可能適用療養費支付)。
兒童處理:盡早佩戴義眼,以促進眼瞼和眼眶發育(5歲以下尤其重要)。
義眼床凹陷的矯正:對於眼眶凹陷,使用自體組織(骨、軟骨、真皮脂肪)或人工材料(矽膠塊、羥基磷灰石)進行墊高。
需要擴大結膜囊時:將取自腹股溝或下腹部的全層植皮片反向包裹在標準薄義眼上插入。結膜囊應牢固地固定在眼眶下緣骨膜深處。
眼模(臨時義眼)術後立即佩戴。最終義眼的調整在術後6-8週由義眼師進行。訂製義眼在結膜囊穩定後製作。一般建議在術後2-4週疼痛和發炎消退後開始。長期不佩戴會導致結膜囊顯著收縮,因此早期佩戴眼模很重要。
並非必須,但植入有助於維持眼眶容積並減少眼部凹陷。在日本,由於沒有衛生福利部批准的義眼台,因此屬於仿單外使用。無植入物時,將外眼肌折疊成球形,用Tenon囊和結膜覆蓋。
眼球摘除術優點的依據:透過摘除整個眼球和視神經,可以組織學評估腫瘤浸潤深度、視神經斷端腫瘤細胞殘留以及有無眼外浸潤。眼球內容物剜除術無法進行整個眼球的組織評估。
交感性眼炎的風險:理論上擔心葡萄膜抗原暴露可能引起對側眼的自體免疫反應(交感性眼炎)。然而,一項880例的調查顯示,眼球內容物剜除術後沒有交感性眼炎的確定記錄。「14天規則」被認為缺乏科學依據。
術後傷口癒合中,羊膜成分備受關注。臍帶羊膜中豐富的HC-HA/PTX3複合物上調IL-10,下調IL-12,誘導巨噬細胞向M2(抗炎)表型轉化,促進抗炎、抗疤痕和組織再生6)。
多孔植入物因其多孔結構促進纖維血管組織向內生長(fibrovascular ingrowth),透過組織整合提高活動性。與外眼肌的固定也更好。非多孔植入物缺乏組織向內生長,可能導致活動性降低和植入物移位的風險。
眼球摘除後,眼眶容積喪失導致上眼瞼溝凹陷、眼球內陷(enophthalmos)和眼瞼下垂。這種狀況稱為「無眼球腔症候群(post-enucleation socket syndrome)」。外眼肌與植入物固定不充分會導致植入物移位,加重症狀。選擇合適的植入物尺寸並牢固縫合外眼肌是預防的關鍵。
5歲時眼眶容積達到成人(14-15歲完成)的80%,從出生到青春期眼球容積增加3倍。由於機械刺激對眼眶生長至關重要,兒童期選擇合適的植入物和長期追蹤非常重要。
眼球摘除後可能出現稱為「Charles Bonnet症候群(CBS)」的視幻覺。傳統認為CBS需要雙眼視力喪失60%以上才會發生,但研究表明單眼視力喪失也可能引發。
Forte等人(2025)報告了一名67歲女性因脈絡膜黑色素瘤行眼球摘除術後出現CBS1)。術後次日出現視幻覺,持續兩年。文獻綜述發現單眼視力喪失後CBS有9例,診斷時平均年齡69.4歲(範圍52-82歲),8/9例在視力喪失後數小時至2天內出現幻覺1)。
建議對所有接受眼球摘除術的患者提前告知CBS的可能性,並進行術後篩查。
是的。可能出現稱為Charles Bonnet症候群(CBS)的視幻覺。幻覺多種多樣,包括移動的圖案、顏色和人物形象,患者本人意識到幻覺並非真實(自知力保留)。有報導稱僅單眼視力喪失也可發病1),因此術前向患者解釋這一點很重要。
精神疾病患者自傷性眼球損傷(Oedipism)導致眼球完全脫出時,視神經斷裂可引起蛛網膜下腔出血(SAH)。由於眼動脈從頸內動脈C6段分出並走行於蛛網膜下腔,斷裂可能導致SAH和頸內動脈夾層。
Flippin等人(2023)報告了一例精神疾病患者雙側自傷性眼球摘除的病例2)。雙側眼球完全剝離,頭部CTA顯示鞍上SAH合併腦室內出血。在眼球完全摘除和視神經斷裂的病例中,需要進行頭部CT(最好CTA)評估顱內出血。
阻塞性睡眠呼吸暫停(OSA)引起的日間過度嗜睡可能導致嚴重的眼外傷和眼球摘除。Baker等人(2024)報告了一例OSA患者因突然入睡導致右眼球脫出(視神經斷裂約5cm)的病例3)。台灣全國隊列數據(6,915例)顯示,OSA患者的總體外傷風險比非OSA患者增加83.1%4)。
作為眼球內容物剜除術後創口裂開的新重建方法,已有使用臍帶羊膜的報導。臍帶羊膜厚度約為普通羊膜的10倍,富含HC-HA/PTX3。
Bunin(2022)對一例因增殖性糖尿病視網膜病變導致疼痛性失明眼行內容物剜除術後出現縫線裂開的患者,使用供體鞏膜殼和2.5×2.0cm AmnioGuard進行了重建6)。術後8個月仍保持良好的美容效果。
對於有放射治療史或複雜眼窩的病例,一期DFG移植被認為極具前景。Jovanovic等人(2020)對143篇文獻回顧加34例病例的大規模分析顯示,DFG併發症率為58.8%,但大部分為輕度7)。一期DFG相比二期DFG在達到良好眼瞼位置方面有較高的成功率趨勢(83.3% vs 37.5%,p=0.07)7)。