โรคเมลาโนไซโตซิสทางผิวหนังและตา (ปานโอตะ ) เป็นโรคไม่ร้ายแรงที่ทำให้เกิดรอยสีเทาอมฟ้าถึงน้ำตาลในบริเวณเส้นประสาทไทรเจมินัล แขนง V1/V2
90% เป็นข้างเดียว พบในผู้หญิงมากกว่า (อัตราส่วนชาย:หญิง 1:5)
อุบัติการณ์ในคนเอเชียคือ 1-2 ต่อ 1,000 คน
ประมาณ 10% ของผู้ป่วยมีโรคต้อหินมุมเปิด
ประมาณ 1 ใน 400 ผู้ป่วยผิวขาวเป็นมะเร็งเมลาโนมาของยูเวีย และในกรณีที่เกิดร่วมกัน ความเสี่ยงของการแพร่กระจายเพิ่มขึ้นเป็นสองเท่า
เลเซอร์ Q-switch มีประสิทธิภาพสำหรับรอยสีบนผิวหนัง
แนะนำให้ตรวจติดตามทุก 6 เดือนเพื่อค้นหาต้อหิน และมะเร็งเมลาโนมาในระยะเริ่มต้น
โรคเมลาโนไซโตซิสทางผิวหนังและตา (ODM) เป็นโรคเมลาโนไซโตซิสของชั้นหนังแท้ชนิดไม่ร้ายแรงที่เกิดขึ้นในบริเวณเส้นประสาทไทรเจมินัล แขนงที่หนึ่ง (เส้นประสาทตา ) และแขนงที่สอง (เส้นประสาทขากรรไกรบน) เรียกอีกอย่างว่าปานโอตะ ทำให้เกิดรอยสีเทาอมฟ้าถึงน้ำตาลที่ผิวหนัง ตาขาว และยูเวีย จัดเป็นหนึ่งในโรคกลุ่มฟาโคมาโทซิส
รายงานครั้งแรกในปี ค.ศ. 1939 โดยโอตะและทานิโนะ ซึ่งเสนอการจำแนกเป็น 4 ชนิดย่อยตามขอบเขตของรอยโรคที่ผิวหนัง (ชนิดเบ้าตา ชนิดโหนกแก้ม ชนิดหน้าผาก ชนิดปีกจมูก ชนิดปานกลาง ชนิดรุนแรง และชนิดสองข้าง) 1)
เป็นปานแต่กำเนิดที่ไม่ถ่ายทอดทางพันธุกรรม แต่สีอาจเข้มขึ้นในช่วงวัยรุ่น การตั้งครรภ์ และอายุมากขึ้น 1) 90% เป็นข้างเดียว และประมาณ 66% ของกรณีมีการเกี่ยวข้องกับเนื้อเยื่อตา 1) อัตราส่วนชาย:หญิง 1:5 พบในผู้หญิงมากกว่า บ่งชี้ถึงอิทธิพลของฮอร์โมน 1)
อุบัติการณ์ในคนเอเชียคือ 1-2 ต่อ 1,000 คน 1) พบได้น้อยในคนผิวขาว แต่ผู้ป่วยผิวขาวมีความเสี่ยงสูงที่สุดในการเกิดมะเร็งเมลาโนมาชนิดร้ายที่เกี่ยวข้องกับโรคนี้ พบบ่อยที่สุดในคนญี่ปุ่น แต่ก็มีรายงานในคนอินเดียและคนผิวขาว
Q
ปานโอตะถ่ายทอดทางพันธุกรรมหรือไม่?
A
แม้ว่าจะเป็นปานแต่กำเนิด แต่ไม่ใช่โรคทางพันธุกรรม มักพบได้ตั้งแต่แรกเกิด แต่อาจปรากฏหรือรุนแรงขึ้นครั้งแรกในช่วงวัยรุ่นหรือการตั้งครรภ์ 1) การเกิดในครอบครัวพบได้น้อย
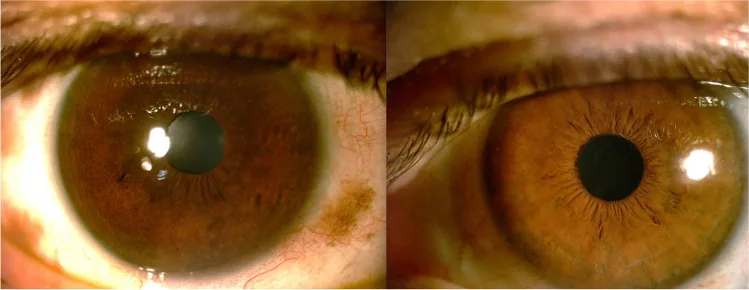
ภาพ Melanocytosis ทางผิวหนังและตา (Nevus of Ota) Solmaz Abdolrahimzadeh, Damiano Maria Pugi, Priscilla Manni, Clemente Maria Iodice, et al. An update on ophthalmological perspectives in oculodermal melanocytosis (Nevus of Ota) 2022 Jul 19 Graefes Arch Clin Exp Ophthalmol. 2023 Jul 19; 261(2):291-301 Figure 3. PM
CI D: PMC9837000. License: CC BY.
ภาพจากกล้องส่องกรีตของตาทั้งสองข้างแสดงการสะสมเม็ดสีเทาอมฟ้าที่ตาขาว และเยื่อบุตา ในตาซ้าย สีของม่านตา ก็เข้มขึ้นเช่นกัน บ่งชี้ถึงการสะสมเม็ดสีในตาที่สัมพันธ์กับ Nevus of Ota
โดยทั่วไป Nevus of Ota ไม่มีอาการ ข้อร้องเรียนด้านความสวยงามเนื่องจากการสะสมเม็ดสีที่ผิวหนังใบหน้าเป็นสาเหตุหลักที่ทำให้มาพบแพทย์ หากมีต้อหิน ร่วมด้วย ผู้ป่วยอาจสังเกตเห็นความบกพร่องของลานสายตา
ผลการตรวจผิวหนัง
รอยด่างสี : รอยด่างแบนสีเทาถึงน้ำตาลในบริเวณที่เส้นประสาทไทรเจมินัล V1/V2 กระจายตัว สีจะแตกต่างกันไปตามความลึกของเม็ดสี โดยเข้มกว่าในชั้นตื้นและจางกว่าในชั้นลึก
การกระจาย : เกี่ยวข้องกับเปลือกตา หน้าผาก แก้ม ปีกจมูก และบริเวณขมับ 90% เป็นข้างเดียว 1)
เพดานปาก : พบได้น้อย อาจเห็นการสะสมเม็ดสีที่เพดานปาก
ผลการตรวจตา
การสะสมเม็ดสีที่เอพิสเกลอราและตาขาว : ผลการตรวจที่พบบ่อยที่สุด พบบ่อยบริเวณขมับด้านบน และยังพบได้บริเวณจมูกด้านล่าง 1)
ม่านตา สองสีม่านตา ข้างที่ได้รับผลกระทบมีสีเข้มกว่าข้างปกติ อาจมีตุ่มเม็ดสีเล็กๆ สม่ำเสมอ (mamillation ของม่านตา ) ร่วมด้วย 1)
จอตา : คอรอยด์ ข้างที่ได้รับผลกระทบมีสีเข้มกว่าข้างปกติ และอาจเห็นรอยด่างสี 1)
ในเรื่องการสร้างเม็ดสีที่เยื่อบุตา ภาวะเมลาโนซิสของเยื่อบุตา (การสร้างเม็ดสีภายในเยื่อบุผิวเยื่อบุตา ) สามารถเคลื่อนที่ได้ ในขณะที่เมลาโนไซโตซิสแต่กำเนิดรวมถึงปานโอตะ เป็นการสร้างเม็ดสีในชั้นลึกใต้เยื่อบุตา จนถึงเหนือตาขาว จึงไม่สามารถเคลื่อนที่ได้ การมีหรือไม่มีความสามารถในการเคลื่อนที่นี้เป็นจุดสำคัญในการวินิจฉัยแยกโรค
ม่านตา หยักมีความสัมพันธ์กับความดันลูกตา ที่สูงขึ้นและปัจจัยเสี่ยงต่อมะเร็งผิวหนังชนิดเมลาโนมาในลูกตา ดังนั้นจึงจำเป็นต้องแยกความแตกต่างจากก้อนลิชในโรคนิวโรไฟโบรมาทิซิสชนิดที่ 1 1) ก้อนลิชมีลักษณะหลายรูปแบบ สีซีด และเป็นทั้งสองข้าง ซึ่งเป็นจุดที่แตกต่างกัน 1)
เชื่อว่าปานโอตะ เกิดขึ้นเมื่อเมลาโนบลาสต์ที่มาจากนิวรัลครีสต์ไม่สามารถย้ายถิ่นตามปกติผ่านทางเดินด้านหลังด้านข้างไปยังชั้นฐานของหนังกำพร้าในช่วงสัปดาห์ที่ 2-8 ของการตั้งครรภ์ และกลับไป停留在ชั้นบนของหนังแท้ 1)
การกลายพันธุ์ GNAQ : การกลายพันธุ์แบบกระตุ้นการทำงานของโซมาติกในโปรตีนจับกัวนีนนิวคลีโอไทด์ (GNAQ) ตรวจพบใน 85% ของเมลาโนมาคอรอยด์ และ 15% ของ ODM 1) การกลายพันธุ์ BAP1 : เกี่ยวข้องกับปัจจัยเสี่ยงต่อการลุกลามของเนื้องอกระยะแพร่กระจาย 1) อื่นๆ : มีรายงาน c-KIT บวก, การกลายพันธุ์ในวิถี RAS, การกลายพันธุ์ TP53
ด้านล่างนี้คือความเสี่ยงหลักของภาวะแทรกซ้อนของปานโอตะ
ความเสี่ยง ความถี่/ลักษณะ ต้อหิน ประมาณ 10% ของผู้ป่วย 1) เมลาโนมาคอรอยด์ 1/400 ในคนผิวขาว 1) การแพร่กระจายของมะเร็งผิวหนังชนิดเมลาโนมา เพิ่มขึ้น 2 เท่าในกรณีที่มี ODM ร่วม1)
พบ ODM ในผู้ป่วยมะเร็งผิวหนังชนิดเมลาโนมาที่ยูเวียด้วยความถี่สูงถึง 35 เท่า และยังเป็นปัจจัยเสี่ยงต่อการเกิดเมลาโนมาผิดปกติแบบสองข้างและหลายตำแหน่ง1)
ยังไม่มีวิธีการป้องกันที่ชัดเจนสำหรับปานโอตะ เอง โปรดสังเกตประเด็นต่อไปนี้:
เพื่อการตรวจพบต้อหิน และมะเร็งผิวหนังชนิดเมลาโนมาแต่เนิ่นๆ ควรตรวจตาเป็นประจำทุก 6 เดือน
การสัมผัสแสงแดดอาจทำให้เม็ดสีเข้มขึ้นเมื่อเวลาผ่านไป ดังนั้นควรป้องกันรังสียูวี
หากคุณสังเกตเห็นการเปลี่ยนแปลงของเม็ดสีที่ผิวหนังหรือดวงตา (ขยายใหญ่ขึ้นอย่างรวดเร็วหรือเปลี่ยนสี) ควรรีบไปพบแพทย์ทันที
Q
โอกาสที่ปานโอตะจะกลายเป็นมะเร็งผิวหนังชนิดเมลาโนมาเป็นเท่าใด?
A
ผู้ป่วยผิวขาวประมาณ 1 ใน 400 รายจะเกิดมะเร็งผิวหนังชนิดเมลาโนมาที่ยูเวียตลอดช่วงชีวิต1) นอกจากนี้ มะเร็งผิวหนังชนิดเมลาโนมาที่ยูเวียร่วมกับ ODM มีความเสี่ยงต่อการแพร่กระจายสูงเป็น 2 เท่าเมื่อเทียบกับกรณีที่ไม่มี ODM1) การตรวจพบแต่เนิ่นๆ ด้วยการตรวจตาเป็นประจำมีความสำคัญ
การวินิจฉัยปานโอตะ ขึ้นอยู่กับลักษณะทางคลินิก วินิจฉัยทางคลินิกจากเม็ดสีผิวที่มีลักษณะเฉพาะบริเวณเส้นประสาทไทรเจมินัล V1/V2 และเม็ดสีที่ตาขาว และม่านตา การประเมินภาวะแทรกซ้อนทางตาต้องการการตรวจหลายด้าน
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)เยื่อบุตา และเอพิสเกลอรา, สีม่านตา ที่ต่างกัน, และลายหินอ่อนของม่านตา 1) การตรวจมุมตา (Gonioscopy)ต้อหิน 1) การวัดความดันลูกตา ต้อหิน กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) : ตรวจพบความหนาและการสะท้อนกลับที่เพิ่มขึ้นของซิลิอารีบอดี มีประโยชน์ในการตรวจพบมะเร็งผิวหนังชนิดเมลาโนมาของซิลิอารีบอดี ในระยะเริ่มต้น1) OCT ส่วนหน้า (ASOCT )ม่านตา และช่องหน้าตาด้วยภาพตัดขวาง อย่างไรก็ตาม มีข้อจำกัดในการประเมินรอยโรคที่มีเม็ดสีลึก1)
การตรวจอวัยวะรับภาพภายใต้การขยายม่านตา : ประเมินระดับการสะสมเม็ดสีของคอรอยด์ การบุ๋มของหัวประสาทตา และการมีอยู่ของมะเร็งผิวหนังชนิดเมลาโนมา1) การเรืองแสงอัตโนมัติของอวัยวะรับภาพ (FAF ) : มีประโยชน์ในการแยกความแตกต่างระหว่างปานคอรอยด์ และมะเร็งผิวหนังชนิดเมลาโนมา มะเร็งผิวหนังชนิดเมลาโนมาแสดงการเรืองแสงสูงแบบแผ่นเนื่องจากการสะสมของลิโปฟัสซิน1) EDI-SDOCT : ช่วยให้ประเมินภาพตัดขวางของคอรอยด์ อย่างละเอียด ในตาที่เป็นโรค ความหนาของคอรอยด์ เพิ่มขึ้น 23% และเนื้อเยื่อคั่นระหว่างรอบหลอดเลือดเพิ่มขึ้น 51%1) การตรวจอัลตราซาวนด์ (A/B scan) : วิธีการพื้นฐานในการประเมินขนาดและรูปร่างของเนื้องอก มะเร็งผิวหนังชนิดเมลาโนมาแสดงการสะท้อนกลับต่ำถึงปานกลางในการสแกน A และรูปร่างโดมหรือเห็ดในการสแกน B1)
การส่องกล้องผิวหนัง (Dermatoscopy) : การประเมินเซลล์เม็ดสีในหนังกำพร้าและหนังแท้แบบไม่รุกรานกล้องจุลทรรศน์คอนโฟคอล สะท้อนแสง (RCM)1)
โรคที่ต้องแยกโรคหลักแสดงไว้ด้านล่าง
โรคที่ต้องแยก จุดที่ใช้แยก เมลาโนซิสของตา ไม่มีผิวหนังเปลือกตาเกี่ยวข้อง ปานอิโตะ กระจายที่คอ ไหล่ และรักแร้ ปานโฮริ เป็นทั้งสองข้างตั้งแต่เริ่มแรก
นอกจากนี้ สิ่งสำคัญคือต้องแยกความแตกต่างจากปานเยื่อบุตา (เฉพาะที่ สีน้ำตาลดำ ขอบเขตชัดเจน) และเมลาโนซิสเยื่อบุตา ที่ได้มาแบบไม่ร้ายแรง (PAM : ปรากฏหลังวัยกลางคน มีรอยด่างสีข้างเดียว) ประมาณ 50% ของ PAM ที่มี atypia จะกลายเป็นมะเร็งภายใน 5 ปี ดังนั้นจึงจำเป็นต้องวินิจฉัยทางเนื้อเยื่อ
Q
ฉันควรตรวจตาบ่อยแค่ไหน?
A
เพื่อการตรวจพบต้อหิน และมะเร็งผิวหนังชนิดเมลาโนมาที่ร้ายแรงตั้งแต่เนิ่นๆ แนะนำให้ตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดและตรวจจอประสาทตา ภายใต้การขยายม่านตา ทุก 6 เดือน1) แม้ว่าความดันตาจะปกติ ก็อาจเกิดต้อหินมุมเปิด ได้ ดังนั้นการตรวจอย่างสม่ำเสมอจึงเป็นสิ่งสำคัญ
ปานโอตะ เป็นโรคที่ไม่ร้ายแรง หากไม่มีอาการก็ไม่จำเป็นต้องรักษาเชิงรุก การรักษามุ่งเป้าไปที่ภาวะแทรกซ้อน (ต้อหิน มะเร็งผิวหนังชนิดเมลาโนมา) และรอยดำที่ผิวหนังเพื่อความสวยงาม
การรักษาทางจักษุวิทยา
การรักษาต้อหิน : ยากลุ่มพรอสตาแกลนดิน และยาอัลฟาอะโกนิสต์เป็นทางเลือกแรก ยากลุ่มเบต้าบล็อกเกอร์ และยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรสเป็นทางเลือกที่สอง1)
การผ่าตัดเลเซอร์ trabeculoplasty แบบเลือกสรร (SLT ) : สามารถใช้เดี่ยวๆ หรือร่วมกับยา สำหรับต้อหินมุมเปิด 1)
การเฝ้าระวังมะเร็งผิวหนังชนิดเมลาโนมา : การตรวจคัดกรองเป็นประจำด้วยกล้องจุลทรรศน์ชนิดกรีดและตรวจจอประสาทตา ภายใต้การขยายม่านตา ทุก 6 เดือนเป็นสิ่งจำเป็น1)
การรักษาทางผิวหนัง
เลเซอร์ Q-switched : การรักษาที่มีประสิทธิภาพสูงสุดสำหรับรอยดำที่ผิวหนัง การใช้พัลส์สั้นช่วยลดผลข้างเคียงของรอยดำหลังการอักเสบ 1) .
เลเซอร์ Q-switched Alexandrite : ความยาวคลื่น 755 นาโนเมตร ความหนาแน่นพลังงาน 4.75–7.0 จูล/ตร.ซม. ทำทุก 8–12 สัปดาห์ ผู้ป่วย 50% ดีขึ้นโดยเฉลี่ยหลังการรักษา 2 ครั้ง
อื่นๆ : การใช้ครีมกลบเกลื่อนและการลอกผิวด้วยสารเคมีสามารถทำให้รอยดำจางลงได้
เมื่อตรวจพบมะเร็งผิวหนังชนิดเมลาโนมา การรักษาจะเหมือนกับกรณีที่ไม่ใช่ ODM 1) .
เนื้องอกขนาดเล็ก : การรักษาด้วยความร้อนผ่านรูม่านตา (TTT) หรือการฝังแร่ (brachytherapy) 1) เนื้องอกขนาดกลาง : การฉายรังสีด้วยลำโปรตอน 1) เนื้องอกขนาดใหญ่/ลุกลาม : การตัดลูกตาออก (enucleation) 1)
ผู้ป่วยมะเร็งผิวหนังชนิดเมลาโนมาของยูเวียประมาณ 50% จะเกิดการแพร่กระจายภายใน 15 ปีหลังการวินิจฉัย ดังนั้นการตรวจพบและการรักษาตั้งแต่แรกเริ่มจึงส่งผลโดยตรงต่อการพยากรณ์โรค 1) .
เพื่อจุดประสงค์ด้านความสวยงาม มีรายงานวิธีการดังต่อไปนี้ 1) .
การปลูกถ่ายตาขาว จากผู้บริจาค (scleral allograft overlay) : ผลลัพธ์ด้านความสวยงามดีและมีภาวะแทรกซ้อนน้อยการเลาะตาขาว ชั้นผิว (superficial sclerectomy) : ใช้เวลาผ่าตัดสั้นและได้พื้นตาขาว เรียบการผ่าตัดพลิกแผ่นตาขาว (flipped scleral flap) : ใช้ประโยชน์จากลักษณะที่ตาขาว ชั้นผิวมีสีเข้มกว่าชั้นลึก แต่การกำจัดให้หมดทำได้ยาก
ในการรักษาโรคต้อหิน การสูญเสียลานสายตาอาจดำเนินต่อไปแม้ความดันลูกตา จะอยู่ในเกณฑ์ปกติ ต้องประเมินความดันลูกตา การตรวจลานสายตา และผล SD-OCT อย่างครอบคลุมเพื่อกำหนดความดันลูกตา เป้าหมาย 1)
ในการผ่าตัดตัดตาขาว ชั้นตื้น การประมาณความลึกของการตัดระหว่างผ่าตัดอาจทำให้ตาขาว บางเกินไป 1)
ไม่แนะนำให้ตัดรอยโรคที่มีเม็ดสีออกโดยการผ่าตัดสำหรับโรคเมลาโนไซโตซิส 1)
Q
รอยดำที่ผิวหนังของปานโอตะสามารถลบด้วยเลเซอร์ได้หรือไม่?
A
เลเซอร์ Q-switched Alexandrite มีประสิทธิภาพมากที่สุด โดยผู้เข้าร่วม 50% มีการปรับปรุงทางคลินิกหลังการรักษาเฉลี่ย 2 ครั้ง ห้าคนจาก 7 คนหายสนิทหลังการรักษาเฉลี่ย 5 ครั้ง และไม่พบการกลับเป็นซ้ำ รอยแผลเป็น หรือความผิดปกติของเม็ดสีหลังการอักเสบ
ปานโอตะ เกิดจากความผิดปกติในการพัฒนาของเมลาโนบลาสต์ที่มาจากนิวรัลคริสต์ ในช่วงตัวอ่อน เมลาโนบลาสต์จะย้ายจากนิวรัลคริสต์ผ่านทางเดินด้านหลัง-ด้านข้างไปยังชั้นฐานของหนังกำพร้า แต่หากกระบวนการนี้ถูกรบกวน เมลาโนไซต์จะค้างอยู่ในชั้นหนังแท้ส่วนบน 1) เมลานินที่ผลิตโดยเมลาโนไซต์ที่ค้างอยู่จะสังเกตเห็นเป็นรอยสีเทาอมฟ้าถึงน้ำตาล
สีขึ้นอยู่กับความลึกของเม็ดสี เมลาโนไซต์ชั้นตื้นมีสีน้ำตาล ในขณะที่ชั้นลึกมีสีฟ้าเนื่องจากผลการกระเจิงแสง (ปรากฏการณ์ทินดอลล์) 1)
ต้อหินมุมเปิด เกิดขึ้นเมื่อการสะสมของเมลาโนไซต์ที่ผิดปกติขยายไปถึง trabecular meshwork และคลองชเลมม์ ขัดขวางการไหลของอารมณ์ขันน้ำโดยกลไก 1) ต้อหิน เกิดขึ้นข้างเดียวกับรอยดำ และพบในผู้ป่วยประมาณ 10% 1) ในขณะที่ต้อหิน ที่เกี่ยวข้องกับกลุ่มอาการกระจายเม็ดสีมักเป็นทั้งสองข้าง ต้อหิน ที่เกี่ยวข้องกับ ODM มักเป็นข้างเดียว ซึ่งมีประโยชน์ในการวินิจฉัยแยกโรค 1)
การกลายพันธุ์แบบกระตุ้นของ GNAQ ในเซลล์ร่างกายได้รับความสนใจในฐานะพื้นฐานระดับโมเลกุลร่วมกันของ ODM และมะเร็งผิวหนังเมลาโนมาของยูเวีย การกลายพันธุ์นี้กระตุ้นวิถี GTPase RAS เพิ่มสัญญาณการเพิ่มจำนวนเซลล์ 1) การกลายพันธุ์ BAP1 เกี่ยวข้องกับการลุกลามของเนื้องอกที่แพร่กระจาย และการอยู่ร่วมกันกับการกลายพันธุ์ GNAQ เป็นปัจจัยพยากรณ์โรคที่ไม่ดี 1)
Abdolrahimzadeh และคณะ (2023) รายงานว่าการรวมกันของ EDI-SDOCT และการเรืองแสงอัตโนมัติของจอประสาทตา มีค่าเสริมต่อการตรวจอัลตราซาวนด์แบบดั้งเดิมในการแยกความแตกต่างระหว่างปานคอรอยด์ และมะเร็งผิวหนังเมลาโนมาขนาดเล็ก EDI-SDOCT ช่วยให้วินิจฉัยมะเร็งผิวหนังเมลาโนมาคอรอยด์ ระดับต่ำกว่ามิลลิเมตรที่ตรวจพบได้ยากด้วยอัลตราซาวนด์ และสามารถจับการเปลี่ยนแปลงเล็กน้อย เช่น ของเหลวใต้จอประสาทตา เซลล์รับแสง ขรุขระ และความผิดปกติของเยื่อบุผิวเม็ดสีจอประสาทตา 1)
การตรวจหลอดเลือดด้วยแสง (OCTA ) แสดงภาพหลอดเลือดขนาดเล็กของจอประสาทตา และคอรอยด์ แบบไม่รุกราน มีประโยชน์ในการประเมินโครงสร้างหลอดเลือดขนาดเล็กของมะเร็งผิวหนังเมลาโนมา การวัดปริมาณการขยายตัวของบริเวณไร้หลอดเลือดที่โฟเวียและการสร้างหลอดเลือดใหม่ในคอรอยด์ กำลังเป็นไปได้ 1)
Pan และคณะ (2019) รายงานความสัมพันธ์ระหว่างการกลายพันธุ์ของยีน FA M111B และ DSC2 กับการพัฒนาของเนื้องอกในการวิเคราะห์จีโนมของผู้ป่วยชาวจีนสามรายที่เป็นมะเร็งผิวหนังเมลาโนมาคอรอยด์ ร่วมกับเมลาโนไซโตซิสทางผิวหนังและตา 1)
Mularoni และคณะ (2021) รายงานการผ่าตัดนำทางด้วย ASOCT ซึ่งวัดความลึกของเม็ดสีที่ตาขาว ก่อนผ่าตัดด้วย ASOCT จากนั้นทำการตัดตาขาว ชั้นผิวที่ความลึกที่แม่นยำโดยใช้ใบมีดเพชรที่ปรับเทียบแล้ว คาดว่าจะช่วยลดความเสี่ยงของการบางของตาขาว ระหว่างผ่าตัด 1)
Abdolrahimzadeh S, Pugi DM, Manni P, Iodice CM, Di Tizio F, Persechino F, Scuderi G. An update on ophthalmological perspectives in oculodermal melanocytosis (Nevus of Ota). Graefes Arch Clin Exp Ophthalmol. 2023;261:291-301.
Plateroti AM, Scavella V, Abdolrahimzadeh B, Plateroti R, Rahimi S. An Update on Oculodermal Melanocytosis and Rare Associated Conditions. Semin Ophthalmol. 2017;32(4):524-528. PMID: 27083007.
Teekhasaenee C, Ritch R, Rutnin U, Leelawongs N. Ocular findings in oculodermal melanocytosis. Arch Ophthalmol. 1990;108(8):1114-20. PMID: 2383200.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต