เลนส์สเกลอรัล (scleral lenses) เป็นเลนส์ที่ทำจากวัสดุแข็งซึมผ่านก๊าซได้ (RGP ) ซึ่งมีเส้นผ่านศูนย์กลางใหญ่กว่าเส้นผ่านศูนย์กลางกระจกตา และวางตัวบนตาขาว (บนเยื่อบุตา ) เลนส์ครอบคลุมกระจกตา ทั้งหมดเป็นรูปโดม (vault) และวางตัวบนตาขาว และเนื้อเยื่อเยื่อบุตา ที่อยู่ด้านบน ก่อนใส่ ส่วนเว้าของเลนส์จะถูกเติมด้วยน้ำเกลือที่ปราศจากสารกันเสีย ทำให้เกิด “ช่องเก็บของเหลว” (fluid reservoir) ระหว่างผิวด้านหลังของเลนส์และผิวด้านหน้าของกระจกตา 4) ลักษณะเด่นที่สุดคือเลนส์ไม่สัมผัสกระจกตา เลย จึงปกปิดความผิดปกติของรูปทรงกระจกตา พร้อมกับหล่อลื่นและปกป้องผิวตาอย่างต่อเนื่อง4)
ทำให้รู้สึกสิ่งแปลกปลอมน้อยกว่าเลนส์สัมผัสแข็งทั่วไป (HCL) และมีประโยชน์ในการแก้ไขความผิดปกติของกระจกตา ช่องว่างระหว่างผิวกระจกตา และเลนส์เต็มไปด้วยน้ำเกลือหรือน้ำตา ปกป้องผิวกระจกตา ทั้งหมดจากความแห้งและการเสียดสี
เลนส์สเกลอรัลจำแนกตามเส้นผ่านศูนย์กลางเป็นสี่ประเภทดังนี้
การจำแนก เส้นผ่านศูนย์กลาง ลักษณะเฉพาะ คอร์นีโอ-สเคลอรัล 12.9–13.5 มม. ชนิดเล็กที่ครอบคลุมกระจกตา และลิมบัส กึ่งสเคลอรัล 13.6–14.9 มม. ชนิดกลางที่เลยลิมบัส เล็กน้อย มินิ-สเคลอรัล 15.0–18.0 มม. ชนิดมาตรฐานที่ใช้กันทั่วไปมากที่สุด ขนาดใหญ่-สเคลอรัล 18.1–24.0 มม. ชนิดใหญ่สำหรับโรคผิวตาที่รุนแรง
ในการจำแนกตาม HVID เลนส์ที่มีเส้นผ่านศูนย์กลางถึง HVID+6 มม. เรียกว่าเลนส์มินิ-สเคลอรัล และที่เกิน 6 มม. เรียกว่าเลนส์ฟูล-สเคลอรัล
โครงสร้าง 3 โซนของเลนส์
โซนแสง : ส่วนกลางที่ครอบคลุมกระจกตา รวมถึงกำลังการหักเหและเส้นโค้งฐาน เส้นผ่านศูนย์กลางโดยทั่วไปคือ 9–10 มม.
บริเวณลิมบัส /รอยต่อ : เป็นบริเวณรอยต่อระหว่างบริเวณรับภาพและบริเวณสัมผัส ซึ่งให้ช่องว่างเหนือลิมบัส ของกระจกตา มีความสำคัญต่อการปกป้องสเต็มเซลล์บริเวณลิมบัส
บริเวณสัมผัส/บริเวณแฮปติก : เป็นบริเวณที่สัมผัสกับโครงสร้างทางกายวิภาคของตาขาว และเยื่อบุตา โดยเลือกการออกแบบแบบทรงกลมหรือทอริก
ลักษณะเฉพาะของการรักษา PROSE
การรับรองจาก FDA : ได้รับการรับรองครั้งแรกในปี 1994 และปรับปรุงในปี 2016 ใช้อุปกรณ์ตาเทียม แบบกำหนดเองที่มีเส้นผ่านศูนย์กลาง 13–23 มม.
การออกแบบ CAD/CAM : ช่วยให้ออกแบบความโค้งแบบไม่มีรอยต่อโดยใช้ฟังก์ชันสปลายน์ และสามารถระบุข้อกำหนดได้สูงสุดถึง 8 เส้นเมริเดียนอิสระ 1)
การปรับแต่งขั้นสูง : การวางตำแหน่งที่แม่นยำของ SmartChannels (ร่องระบายของเหลว) และการเจาะรู (fenestrations) เพื่อรองรับรูปทรงพื้นผิวตาที่ซับซ้อน 1)
อุปกรณ์ PROSE ผลิตจากพอลิเมอร์ฟลูออโรซิลิโคนอะคริเลต โดยสามารถเลือกค่าการซึมผ่านของออกซิเจน (Dk) ได้ในช่วง 85–180 1) วัสดุที่มีค่า Dk สูงใช้ในกรณีที่มีความผิดปกติของเอ็นโดทีเลียมกระจกตา ในขณะที่เลนส์สเคลอรัลที่มีจำหน่ายทั่วไปมักจำกัดการปรับแต่งเพียง 2–4 เส้นเมริเดียน อุปกรณ์ PROSE สามารถควบคุมได้อย่างอิสระสูงสุด 8 เส้นเมริเดียน 1)
เลนส์สเคลอรัลสามารถจ่ายได้เป็นบริการทางการแพทย์ส่วนตัวในสถานพยาบาลเฉพาะทางบางแห่ง และใช้รักษาภาวะตาแห้ง รุนแรงจากเพมฟิกอยด์ที่ตาและกลุ่มอาการสตีเวนส์-จอห์นสัน อุปกรณ์ BostonSight PROSE เป็นรูปแบบการรักษาที่ให้บริการในคลินิก BostonSight และเครือข่ายสถานพยาบาลในสหรัฐอเมริกา
Q
อุปกรณ์ PROSE แตกต่างจากเลนส์สเคลอรัลที่มีจำหน่ายทั่วไปอย่างไร?
A
เลนส์สเคลอรัลที่มีจำหน่ายทั่วไปมักจำกัดการปรับแต่งเพียง 2–4 เส้นเมริเดียน ในขณะที่อุปกรณ์ PROSE สามารถระบุข้อกำหนดได้สูงสุดถึง 8 เส้นเมริเดียนอิสระ 1) ลักษณะเด่นรวมถึงการออกแบบความโค้งแบบไม่มีรอยต่อโดยใช้ฟังก์ชันสปลายน์ การวางตำแหน่งที่แม่นยำของ SmartChannels และการเจาะรู และการปรับแต่งขั้นสูง 1) นอกจากนี้ การรักษา PROSE ยังรวมถึงระยะเวลาการปรับฟิตติ้ง 6 เดือนและการฝึกอบรมผู้ป่วยอย่างเข้มงวด ทำให้เกิดความพอดีสูงสำหรับโรคกระจกตา รุนแรง 1)
อาการหลักที่ผู้ป่วยรับรู้ซึ่งเป็นข้อบ่งชี้สำหรับเลนส์สเคลอรัลมีดังนี้
การมองเห็น ลดลงเนื่องจากสายตาเอียง ไม่สม่ำเสมอเป็นข้อบ่งชี้ที่พบบ่อยที่สุด โดยมุ่งเป้าไปที่กรณีที่ไม่ได้รับการแก้ไขอย่างเพียงพอด้วยแว่นตาหรือคอนแทคเลนส์ชนิดนิ่ม 5) ในโรคกระจกตา โป่งพองรุนแรง การมองเห็นโดยไม่แก้ไข อาจลดลงเหลือเพียงนับนิ้ว (CF ) 2)
อาการตาแห้ง ปวด และกลัวแสงที่เกี่ยวข้องกับตาแห้ง ก็เป็นอาการบ่งชี้ที่สำคัญเช่นกัน มีรายงานผู้ป่วยรุนแรงที่มีคะแนน OSDI สูงถึง 95.833) อาการไม่สบายและการมองเห็น ลดลงจากโรคกระจกตา จากการสัมผัสพบในโรคกล้ามเนื้อและประสาท เช่น CPEO (กล้ามเนื้อตาภายนอกอ่อนแรงเรื้อรังแบบก้าวหน้า)3)
อาการของความเสียหายของกระจกตา ที่เกี่ยวข้องกับการใส่คอนแทคเลนส์ (CL) อาจรวมถึงความรู้สึกมีสิ่งแปลกปลอม รู้สึกไม่สบาย ขี้ตา ตาแดง ปวดตา น้ำตาไหล มองเห็นไม่ชัด และการมองเห็น ลดลง หากตาแดง ขี้ตา และปวดเกิดขึ้นพร้อมกัน อาจมีการติดเชื้อที่กระจกตา และต้องระวัง
ในการประเมินความผิดปกติของกระจกตา ค่า Kmax (69.3D ในโรคกระจกตา รูปกรวยรุนแรง) และความหนากระจกตา ที่บางที่สุด (336 ไมครอน) จากการตรวจภาพตัดขวางกระจกตา Pentacam เป็นตัวบ่งชี้ที่สำคัญ2)
ในการประเมินความเสียหายของผิวตา คะแนนการย้อมสี Oxford (3.0/5.0) บ่งชี้ระดับความเสียหายของผิวตา3) กระจกตา ขุ่น หลอดเลือดงอกใหม่ และคราบเยื่อบุผิวเป็นสิ่งที่พบในโรคผิวตา เช่น กลุ่มอาการ KID1) การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด เป็นสิ่งจำเป็นเพื่อยืนยันความเสียหายของกระจกตา ที่เกี่ยวข้องกับ CL และการย้อมฟลูออเรสซีน มีประโยชน์ในการระบุรูปแบบของข้อบกพร่องของเยื่อบุผิว
โรคที่บ่งชี้สำหรับเลนส์สเคลอรัลแบ่งออกเป็นสองกลุ่มใหญ่: “ความบกพร่องทางการมองเห็น จากความผิดปกติของกระจกตา ” และ “โรคผิวตา”
ภาวะกระจกตาโป่งพอง (โรคกระจกตา รูปกรวย โรคกระจกตา รูปกลม ภาวะโป่งพองหลังเลสิก ภาวะกระจกตา เสื่อมขอบโปร่งใส) เป็นสาเหตุหลักของสายตาเอียง ไม่สม่ำเสมอ5) ในโรคกระจกตา รูปกรวยระยะลุกลาม การจัดการด้วยเลนส์สเคลอรัลอาจเป็นทางเลือกแทนการปลูกถ่ายกระจกตา 2) ในการศึกษา 846 ตา มีเพียง 1.65% ที่ต้องปลูกถ่ายกระจกตา หลังการใช้เลนส์สเคลอรัล2) สายตาเอียง ไม่สม่ำเสมอที่เหลืออยู่หลังการปลูกถ่ายกระจกตา หรือการผ่าตัดกรีดกระจกตา แบบรัศมี (RK) ก็เป็นข้อบ่งชี้เช่นกัน5)
โรคผิวตารุนแรงรวมถึงกลุ่มอาการสตีเวนส์-จอห์นสัน โรคเพมฟิกอยด์ที่ตา กลุ่มอาการโจเกรน และโรคปฏิกิริยาต่อต้านผู้รับเรื้อรัง (GVHD)4) ในโรคเหล่านี้ เยื่อบุกระจกตา อ่อนแอมาก และการปกป้องอย่างต่อเนื่องโดยช่องเก็บของเหลวมีความสำคัญในการรักษา
โรคกระจกตา จากการสัมผัสสามารถเกิดขึ้นได้จากภาวะหนังตาปิดไม่สนิท และการกระพริบตาไม่สมบูรณ์ที่เกี่ยวข้องกับ CPEO3) แม้ในกรณีที่ไม่ตอบสนองต่อการผ่าตัดแบบดั้งเดิม เช่น การแขวนกล้ามเนื้อหน้าผาก เลนส์สเคลอรัลอาจเป็นทางเลือกที่มีประสิทธิภาพ3)
กลุ่มอาการ KID (Keratitis-Ichthyosis-Deafness) เป็นภาวะผิดปกติของเนื้อเยื่อบุผิวภายนอกที่หายากเนื่องจากการกลายพันธุ์ของยีน GJB2 ทำให้เกิดหลอดเลือดงอกใหม่ที่กระจกตา กระจกตา ขุ่น และคราบเยื่อบุผิว1) การผ่าตัดแบบดั้งเดิม (การปลูกถ่ายกระจกตา การปลูกถ่ายขอบตา ฯลฯ) มีรายงานอัตราความสำเร็จต่ำ1)
การฝึกฝนเทคนิคการใส่และถอดเลนส์สเคลอรัลที่ถูกต้องเป็นกุญแจสำคัญสู่ความสำเร็จในการใช้งาน อัตราการใส่เลนส์ต่อเนื่องที่ 1 ปีอยู่ที่ประมาณ 73% และสาเหตุใหญ่ที่สุดของการหยุดใส่คือความยากในการใส่และถอด 1) โดยเฉพาะในกรณีที่การมองเห็น ลดลงอย่างรุนแรงหรือในเด็ก การฝึกต้องใช้เวลามากขึ้น 1) การทำความสะอาด ฆ่าเชื้อ และเก็บรักษาเลนส์อย่างเหมาะสม รวมถึงการประเมินความพอดีเป็นระยะผ่านการตรวจตาเป็นประจำเป็นสิ่งสำคัญ
Q
สามารถใช้เลนส์สเคลอรัลหรือ PROSE ในญี่ปุ่นได้หรือไม่?
A
เลนส์สัมผัสสเคลอรัลสามารถจ่ายได้ในสถานพยาบาลเฉพาะทางบางแห่งในฐานะการรักษาแบบชำระเงินเอง และใช้สำหรับภาวะตาแห้ง รุนแรง เช่น โรคเพมฟิกอยด์ที่ตาและกลุ่มอาการสตีเวนส์-จอห์นสัน อุปกรณ์ BostonSight PROSE นั้นเป็นรูปแบบการรักษาที่ให้บริการที่คลินิก BostonSight และสถานพยาบาลในเครือในสหรัฐอเมริกา และอุปกรณ์ดังกล่าวไม่ได้ให้บริการโดยตรงในญี่ปุ่น แต่จะใช้เลนส์สเคลอรัลชนิดแข็งซึมผ่านก๊าซที่มีเส้นผ่านศูนย์กลางใหญ่คล้ายกันที่มีจำหน่ายในท้องตลาดแทน
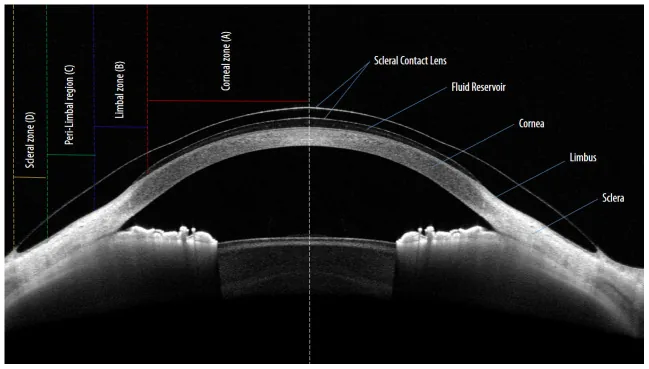
ภาพตัดขวางของเลนส์สัมผัสสเคลอรัลด้วย OCT ส่วนหน้าของตา: แสดงช่องเก็บของเหลวและ 4 โซน Nau CB et al., F1000Res. 2022;11:6. Figure 1. PM
CI D: PMC8802154. License: CC BY 4.0.
ในภาพตัดขวาง
OCT ส่วนหน้า (
AS-OCT ) จะเห็นเลนส์สัมผัสสเคลอรัลโค้งครอบคลุม
กระจกตา ทั้งหมด และเกิด ‘ช่องเก็บของเหลว’ ขึ้นอย่างชัดเจนระหว่างพื้นผิวด้านหลังของเลนส์และพื้นผิวด้านหน้าของ
กระจกตา ซึ่งสอดคล้องกับการวัดระยะห่าง
กระจกตา และการประเมิน 4 โซน (โซน
กระจกตา โซน
ลิมบัส โซนรอบ
ลิมบัส โซนสเคลอรัล) โดยใช้
AS-OCT ตามที่กล่าวถึงในหัวข้อ ‘4. การวินิจฉัยและวิธีการตรวจ’
การประกอบเลนส์สเคลอรัลจำเป็นต้องมีการประเมินรูปร่างของกระจกตา และพื้นผิวตาอย่างครอบคลุม
การตรวจ วัตถุประสงค์ Pentacam corneal tomography ประเมินความโค้ง ความหนา และรูปทรงกรวยของกระจกตา 2) OCT ส่วนหน้า (AS-OCT )วัดระยะห่างกระจกตา อย่างแม่นยำ 2) 3) ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา พิจารณาความเหมาะสมในการใส่ (>1000/ตร.มม.) 3) OSDI การประเมินเชิงปริมาณของอาการตามอัตวิสัย3) 4) คะแนนการย้อมสีออกซ์ฟอร์ด การประเมินความเสียหายของผิวตา3) กล้องจุลทรรศน์ชนิดกรีด + การย้อมฟลูออเรสซีน การประเมินความพอดีและการยืนยันความผิดปกติของกระจกตา ที่เกี่ยวข้องกับคอนแทคเลนส์
การตรวจภาพตัดขวางกระจกตา Pentacam มีประโยชน์อย่างยิ่งในการประเมินโรคกระจกตา โป่งพองชนิดรุนแรง โดยค่า Kmax ความหนากระจกตา บริเวณบางที่สุด และแผนที่ความสูงด้านหน้าและด้านหลังเป็นแนวทางในการเลือกเลนส์2) การตรวจภาพตัดขวางกระจกตา ทำให้เห็นความไม่สม่ำเสมอและความบิดเบี้ยวของผิวกระจกตา ทั้งหมด ให้ข้อมูลที่ไม่สามารถหาได้จากการวัดความโค้งกระจกตา อย่างง่าย2)
AS-OCT สามารถประเมินระยะห่างกระจกตา ระยะห่างลิมบัส และโปรไฟล์ขอบเลนส์ขณะสวมใส่เป็นภาพตัดขวางได้2) 3) โดยทั่วไประยะห่างกระจกตา 200–500 ไมโครเมตรถือว่าเหมาะสม เนื่องจากระยะห่างจะลดลงประมาณ 100–150 ไมโครเมตรหลังจากสวมใส่ไม่กี่ชั่วโมงเนื่องจากการจมลงในเนื้อเยื่อเยื่อบุตา จึงต้องพิจารณาการเปลี่ยนแปลงนี้ในการตั้งค่าเริ่มต้น
ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา เป็นรายการประเมินที่จำเป็นก่อนการสวมใส่ ความหนาแน่นต่ำกว่า 1,000 เซลล์/ตร.มม. จะเพิ่มความเสี่ยงต่ออาการบวมน้ำที่กระจกตา เนื่องจากการซึมผ่านของออกซิเจนลดลง3)
การประเมินรูปแบบการย้อมฟลูออเรสซีน ด้วยกล้องจุลทรรศน์ชนิดกรีดเป็นพื้นฐานของการตรวจความพอดี โดยตรวจสอบระยะห่างกระจกตา ระยะห่างลิมบัส และการจัดตำแหน่งของบริเวณสัมผัส2) กล้องจุลทรรศน์ชนิดกรีดยังจำเป็นสำหรับการติดตามความผิดปกติที่เกี่ยวข้องกับคอนแทคเลนส์ ใช้ในการระบุรูปแบบของข้อบกพร่องของเยื่อบุผิวและประเมินสัญญาณของการติดเชื้อ
ในกรณีที่มีอาการบวมน้ำที่กระจกตา อย่างรุนแรงหรือแผลเป็น การใส่คอนแทคเลนส์ชนิดนิ่มหรือ RGP อาจทำได้ยาก และเลนส์สเคลอรัลยังมีประโยชน์ในการประเมินความคมชัดของการมองเห็น 6) โดยการวัดค่าสายตาที่แก้ไขเหนือเลนส์สเคลอรัล สามารถประเมินศักยภาพการมองเห็น ก่อนการผ่าตัดได้แม่นยำยิ่งขึ้น6)
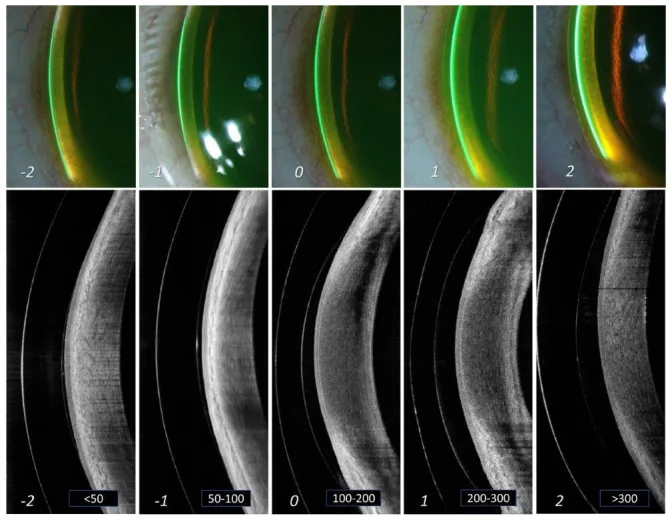
การให้เกรด vault ลิมบัสของเลนส์สเคลอรัล: เปรียบเทียบระหว่างกล้องจุลทรรศน์ชนิดกรีดและ AS-OCT Nau CB et al., F1000Res. 2022;11:6. Figure 3. PM
CI D: PMC8802154. License: CC BY 4.0.
แถวบนแสดงการให้เกรด 5 ระดับ (−2 ถึง +2) ของบริเวณสัมผัส
ลิมบัส ของเลนส์สเคลอรัลด้วยกล้องจุลทรรศน์ชนิดกรีด แถวล่างแสดงภาพตัดขวาง
AS-OCT ที่สอดคล้องกันโดยมีความหนาของแหล่งกักเก็บน้ำตา (น้อยกว่า 50 ไมโครเมตรถึงมากกว่า 300 ไมโครเมตร) แสดงในกรอบสีขาว ซึ่งสอดคล้องกับการประเมินความพอดีและการจัดการระยะห่าง
ลิมบัส ที่กล่าวถึงในหัวข้อ “5. การรักษามาตรฐาน”
การใส่เลนส์เริ่มต้นโดยใช้เลนส์ทดลองเพื่อวินิจฉัย 2) เส้นผ่านศูนย์กลางรวมของเลนส์เริ่มต้นจากเส้นผ่านศูนย์กลางแนวนอนที่มองเห็นได้ของม่านตา (HVID) บวก 4 มม. 2) มีการตรวจสอบรูปแบบฟลูออเรสซีน การวัดระยะห่างด้วย AS-OCT และค่าสายตาที่เกินซ้ำๆ เพื่อให้ได้การออกแบบที่เหมาะสมที่สุด 2)
การรวมกันของวัสดุที่มีค่า Dk สูง (Dk 141–180) และความหนาตรงกลางต่ำ (CT 0.30–0.35 มม.) ช่วยเพิ่มการส่งออกซิเจนไปยังกระจกตา ให้สูงสุด 1) 3) หากการซึมผ่านของออกซิเจนไม่เพียงพอ แนะนำให้ถอดเลนส์ทุก 3–5 ชั่วโมงเพื่อทำให้สดชื่น 3)
SmartChannels คือร่องรัศมีบนพื้นผิวด้านหลังของส่วนยึด ช่วยส่งเสริมการแลกเปลี่ยนน้ำตาและลดแรงดูดใต้เลนส์ 1) การเจาะรู (fenestration) คือการเจาะรูเล็กๆ ขนาดเส้นผ่านศูนย์กลาง 0.25–0.50 มม. บนเลนส์เพื่อเพิ่มออกซิเจนผ่านการระบายอากาศ ใช้ในกรณีที่มีอาการบวมน้ำที่กระจกตา หรือความผิดปกติของเซลล์บุผนังกระจกตา อย่างมีนัยสำคัญ
ช่องว่างใต้เลนส์ถูกเติมด้วยน้ำเกลือ (หรือน้ำตาเทียม หากมีอาการแพ้) ต้องระวังไม่ให้เกิดฟองอากาศขณะใส่ เนื่องจากมีเส้นผ่านศูนย์กลางใหญ่กว่าเลนส์สัมผัสกระจกตา ทั่วไป การใส่และถอดจึงใช้เครื่องมือพิเศษ (ลูกสูบ/ที่ดูด) จำเป็นต้องมีการสอนในคลินิกจนกว่าผู้ป่วยจะชำนาญในการใส่
การดูแลพื้นฐานคือการทำความสะอาดและล้าง แต่แนะนำให้ฆ่าเชื้อด้วยเนื่องจากรูปทรงที่ซับซ้อนของเลนส์
โรคกระจกตารูปกรวยและความผิดปกติของกระจกตา
ในชายอายุ 34 ปีที่มีโรคกระจกตา รูปกรวยรุนแรง (ระดับ 4 ตาม Amsler-Krumeich, Kmax 69.3D) เลนส์สเคลอราแบบมินิ (16 มม.) ช่วยปรับปรุงการมองเห็นโดยไม่แก้ไข (UCVA) จากแค่รับรู้การเคลื่อนไหวของมือเป็นการมองเห็น ที่ดีที่สุดที่แก้ไขแล้ว (BCVA) 20/30 2)
AS-OCT ยืนยันระยะห่างจากกระจกตา 278 ไมครอน ซึ่งแสดงถึงการพอดีที่ดี 2) ในกรณีที่การแก้ไขสายตาด้วยวิธีอื่นล้มเหลว สามารถหลีกเลี่ยงการผ่าตัดได้ 2)
โรคกระจกตาจากการเปิดเปลือกตาไม่สนิท (CPEO)
ในหญิงอายุ 69 ปีที่เป็น CPEO การผ่าตัดยกคิ้วไม่ได้ผล และโรคกระจกตา จากการเปิดเปลือกตาไม่สนิทยังคงอยู่ 3)
การใช้เลนส์สเคลอรา (16.4 มม.) ช่วยปรับปรุง BCVA จาก 6/12 เป็น 6/7.5 และคะแนน OSDI ลดลงอย่างมากจาก 95.83 เป็น 4.17 3) คะแนนการย้อมสี Oxford ก็ดีขึ้นจาก 3.0 เป็นต่ำกว่า 1 และคงที่เป็นเวลา 4 ปี 3)
กลุ่มอาการ KID
การใช้ PROSE ทำให้คราบจุลินทรีย์บนเยื่อบุกระจกตา ลดลง ความขุ่นของกระจกตา และเส้นเลือด新生ดีขึ้น 1) ในกรณีผู้ใหญ่ การสึกกร่อนของกระจกตา ซ้ำๆ หายไป และผิวตาคงที่เป็นเวลา 7 ปี 1)
หากหยุดใส่เลนส์ คราบจุลินทรีย์ที่กระจกตา จะกลับมาเป็นซ้ำ ดังนั้นการใช้อย่างต่อเนื่องจึงสำคัญ 1)
สำหรับผู้ป่วยตาแห้ง รุนแรงจากโรคพื้นเดิม เช่น กลุ่มอาการสตีเวนส์-จอห์นสัน กลุ่มอาการโจเกรน และโรคจีวีเอชดีเรื้อรังทางตา มีรายงานว่าการใช้เลนส์สเคลอรัลช่วยให้การมองเห็น และคะแนน OSDI ดีขึ้น 4) นอกจากนี้ยังยืนยันการลดลงของคะแนนการย้อมฟลูออเรสซีน /ลิสซามีนกรีนที่กระจกตา และเยื่อบุตา และการลดลงของออสโมลาริตีของน้ำตา 4) เลนส์สเคลอรัลถือว่ามีประสิทธิภาพและทนได้ดีสำหรับตาแห้ง รุนแรง 4)
ช่องเก็บของเหลวของเลนส์สเคลอรัลยังถูกใช้เป็นรูปแบบการนำส่งยา การฉีดเบวาซิซูแมบ (ยาต้าน VEGF ) ร่วมเข้าไปในช่องเก็บมีรายงานว่าช่วยให้หลอดเลือดใหม่ที่กระจกตา และการมองเห็น ดีขึ้น นอกจากนี้ยังมีการทดลองเติมช่องเก็บด้วยไซโคลสปอรีน 0.05% 4)
หมอกกลางวัน (midday fogging) เป็นปรากฏการณ์ที่การมองเห็น พร่ามัวเนื่องจากการสะสมของเศษสิ่งตกค้างภายในช่องเก็บน้ำตา ซึ่งเป็นความท้าทายเฉพาะของเลนส์สเคลอรัล 4) ความสามารถในการเปียกของเลนส์ที่ไม่ดียังอาจทำให้เกิดความรู้สึกไม่สบายและการทำงานของการมองเห็น ลดลง 4) ความเสี่ยงของการติดเชื้อ หลอดเลือดใหม่ที่กระจกตา และอาการบวมน้ำที่กระจกตา มีอยู่เช่นเดียวกับคอนแทคเลนส์ชนิดอื่น 1) อัตราการใส่ต่อเนื่องที่ 1 ปีประมาณ 73% และสาเหตุหลักที่หยุดใส่คือความยากในการใส่และถอด 1)
Q
หมอกกลางวันคืออะไร?
A
หมอกกลางวันเป็นปรากฏการณ์ที่เศษสิ่งตกค้าง เช่น ไขมันและโปรตีน สะสมภายในช่องเก็บน้ำตาระหว่างการใส่เลนส์สเคลอรัล ทำให้การมองเห็น พร่ามัวในระหว่างวัน 4) เนื่องจากช่องเก็บของเหลวระหว่างเลนส์และกระจกตา มีการแลกเปลี่ยนน้ำตาที่จำกัด เศษสิ่งตกค้างจึงสะสมได้ง่าย มาตรการต่างๆ ได้แก่ การเพิ่ม SmartChannels เพื่อเพิ่มการแลกเปลี่ยนน้ำตา การจัดแนวโซนสัมผัสที่เหมาะสม และการทำให้เลนส์สดชื่นทุกๆ สองสามชั่วโมง
มีการรายงานว่าการใช้เลนส์สเคลอรัลช่วยลดอัตราการปลูกถ่ายกระจกตา 5) แม้ในกรณีโรคกระจกตา โป่งพอง (keratoconus) ที่ไม่สำเร็จด้วยเลนส์ RGP เลนส์สเคลอรัลก็สามารถทำให้พอดีได้ในทุกกรณีและหลีกเลี่ยงการปลูกถ่ายกระจกตา 5) หลังการปลูกถ่ายกระจกตา บางครั้งใช้เลนส์สเคลอรัลเป็นวิธีการฟื้นฟูการมองเห็น สำหรับสายตาเอียง ไม่สม่ำเสมอ 2)
การปลูกถ่ายกระจกตา มีความเสี่ยง เช่น การปฏิเสธ graft การติดเชื้อ สายตาเอียง สูง และระยะเวลาพักฟื้นนาน 2) ในโรคกระจกตา โป่งพองรุนแรงที่สามารถจัดการได้ด้วยเลนส์สเคลอรัล การหลีกเลี่ยงความเสี่ยงจากการผ่าตัดเหล่านี้เป็นข้อได้เปรียบอย่างมาก 2)
Q
สามารถหลีกเลี่ยงการปลูกถ่ายกระจกตาด้วยเลนส์สเคลอรัลได้หรือไม่?
A
แม้ในโรคกระจกตา รูปกรวยระยะลุกลาม ก็สามารถหลีกเลี่ยงการปลูกถ่ายกระจกตา ได้หากการมองเห็น ดีขึ้นอย่างเพียงพอด้วยเลนส์ตาขาว 2) 5) ในการศึกษาดวงตา 846 ดวง มีเพียง 1.65% ของดวงตาในกลุ่มที่ใช้เลนส์ตาขาว ที่จำเป็นต้องปลูกถ่ายกระจกตา 2) อย่างไรก็ตาม การปลูกถ่ายกระจกตา อาจจำเป็นหากมีภาวะกระจกตา ขุ่นมัว กระจกตาบวมน้ำ หรือการไม่ทนต่อคอนแทคเลนส์ เลนส์ตาขาว อาจมีประโยชน์สำหรับสายตาเอียง ไม่สม่ำเสมอที่เหลืออยู่หลังการปลูกถ่ายกระจกตา 2)
กลไกการออกฤทธิ์ของเลนส์ตาขาว คือการหลีกเลี่ยงการสัมผัสโดยตรงกับกระจกตา อย่างสมบูรณ์
การขจัดสิ่งกระตุ้นทางกล : คอนแทคเลนส์กระจกตา ทั่วไปจะเลื่อนบนกระจกตา แต่เลนส์ตาขาว ไม่สัมผัสกระจกตา เลย จึงไม่เกิดการกระตุ้นทางกล สามารถสวมใส่ได้อย่างมั่นคงแม้ในกรณีที่กระจกตา มีรูปทรงผิดปกติการแก้ไขทางแสงโดยช่องเก็บของเหลว : น้ำเกลือหรือน้ำตาในช่องใต้เลนส์จะเติมเต็มความไม่สม่ำเสมอของผิวหน้าด้านหน้ากระจกตา ทำให้เกิดพื้นผิวทางแสงที่มั่นคง ซึ่งช่วยแก้ไขสายตาเอียง ไม่สม่ำเสมอระดับสูงการรักษาความชุ่มชื้นอย่างต่อเนื่องของผิวตา : ช่องเก็บของเหลวจะทำให้ผิวกระจกตา ชุ่มชื้นอยู่เสมอ จึงยับยั้งความเสียหายของเยื่อบุกระจกตา จากความแห้ง ในโรคตาแห้ง รุนแรง ผลการปกป้องนี้เชื่อมโยงโดยตรงกับการควบคุมโรคการปกป้องเซลล์ต้นกำเนิดลิมบัส : โซนเปลี่ยนผ่านของโครงสร้าง 3 โซนช่วยให้มีระยะห่างเหนือลิมบัส หลีกเลี่ยงแรงกดโดยตรงต่อเซลล์ต้นกำเนิดลิมบัส นี่เป็นข้อควรพิจารณาที่สำคัญในกรณีที่เซลล์ต้นกำเนิดลิมบัส บกพร่อง (LSCD )การปกป้องหลายแง่มุมสำหรับตาแห้ง : ในโรคผิวตา ทั้งความแห้งของกระจกตา และการเสียดสีส่งเสริมความเสียหายของเยื่อบุผิว เลนส์ตาขาว ปกป้องจากทั้งสองปัจจัยพร้อมกัน ทำให้เกิดผลการรักษา
กำลังมีการวิจัยเพื่อใช้ช่องเก็บของเหลวของเลนส์ตาขาว เป็นแพลตฟอร์มนำส่งยา 4) มีรายงานการปรับปรุงภาวะเส้นเลือดใหม่ในกระจกตา โดยการเติมช่องด้วยบีวาซิซูแมบ (ยาต้าน VEGF ) และการใช้ไซโคลสปอรีน 0.05% ในการรักษาโรคตาแห้ง 4)
กลไกการถดถอยของแผ่นกระจกตา และการปรับปรุงเส้นเลือดใหม่ในกลุ่มอาการ KID ยังไม่เป็นที่เข้าใจดีนัก และจำเป็นต้องมีการวิจัยเพิ่มเติม 1)
ประโยชน์ของเลนส์ตาขาว ในโรคกล้ามเนื้อและประสาท เช่น CPEO ก็กำลังได้รับความสนใจ และบทบาทของมันในฐานะทางเลือกการรักษาแทนการผ่าตัดแบบดั้งเดิมกำลังถูกกำหนดขึ้น ทั้งในแง่ของผลการยกเปลือกตา (การปรับปรุง MRD) และการปกป้องผิวตา 3)
แม้ว่าหลักฐานเกี่ยวกับการใส่เลนส์ตาขาว ที่เหมาะสมที่สุดจะสะสมมากขึ้น แต่ยังขาดการศึกษาวิจัยเปรียบเทียบคุณภาพสูงที่สนับสนุนการใช้ในการจัดการโรคตาแห้ง 4) คาดว่าจะมีการศึกษาในอนาคตระยะยาวโดยใช้ผลลัพธ์ที่รายงานโดยผู้ป่วย (เช่น OSDI, NEI VFQ-25) 2)
เนื้อหาของบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลเท่านั้น และไม่ใช่คำแนะนำทางการแพทย์ การพิจารณาความเหมาะสม การใส่ และการจัดการคอนแทคเลนส์สเคลอรัล ต้องดำเนินการภายใต้คำแนะนำของจักษุแพทย์หรือผู้เชี่ยวชาญด้านคอนแทคเลนส์ที่มีความรู้และประสบการณ์เฉพาะทาง แผนการรักษาที่เหมาะสมสำหรับแต่ละกรณี ควรปรึกษาแพทย์ผู้ดูแลเสมอ
Gagliardi M, Asghari B. Two cases of therapeutic scleral lenses for KID syndrome. Am J Ophthalmol Case Rep. 2025;37:102261.
Almaweri A. Avoiding Surgery: Successful Management of a Patient With Severe Keratoconus Using Scleral Contact Lenses. Cureus. 2025;17(8):e90263.
Erdinest N, Shemesh N, London N, et al. Chronic Progressive External Ophthalmoplegia (CPEO): Rehabilitation utilizing scleral contact lenses. Am J Ophthalmol Case Rep. 2025;39:102411.
Tear Film & Ocular Surface Society. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:72-178.
AAO Corneal/External Disease PPP Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco: American Academy of Ophthalmology; 2024.
AAO Cornea/External Disease PPP Panel. Corneal Edema and Opacification Preferred Practice Pattern. San Francisco: American Academy of Ophthalmology; 2024.