皮膚所見
色素斑:三叉神經V1/V2分布區域出現青灰色至褐色的扁平色素斑。顏色因深度而異:淺層較深,深層較淺。
分布:累及眼瞼、前額、頰部、鼻翼和顳部。90%為單側1)。
顎黏膜:罕見情況下,顎部可能出現色素沉著。

眼皮膚黑色素細胞增生症(oculodermal melanocytosis, ODM)是一種良性真皮黑色素細胞增生症,發生於三叉神經第一支(眼神經)和第二支(上頷神經)的支配區域。也稱為太田母斑,表現為皮膚、鞏膜和葡萄膜的藍灰色至褐色色素沉著。被歸類為母斑症之一。
1939年由太田和谷野首次報告,他們根據皮膚病變範圍提出了四種亞型分類:眼眶型、顴骨型、額頭型和鼻翼型;中等型;重型;雙側型1)。
這是一種先天性、非遺傳性的母斑,但色素可能在青春期、懷孕期間或隨著年齡增長而加深1)。90%為單側,約66%的病例涉及眼部組織1)。男女比為1:5,女性多見,暗示荷爾蒙刺激可能有關1)。
亞洲人發生率為1/1000至2/10001)。白人中罕見,但白人患者發生與本病相關的惡性黑色素瘤的風險最高。在日本人群中最常見,但在印度人和白人中也有報告。
這是一種先天性母斑,但非遺傳性。常在出生時即存在,但也可在青春期或懷孕期間新出現或加重1)。家族性發病罕見。
太田母斑通常無症狀。就診的主要原因是臉部皮膚色素沉著引起的美容問題。若合併青光眼,可能自覺視野缺損。
皮膚所見
色素斑:三叉神經V1/V2分布區域出現青灰色至褐色的扁平色素斑。顏色因深度而異:淺層較深,深層較淺。
分布:累及眼瞼、前額、頰部、鼻翼和顳部。90%為單側1)。
顎黏膜:罕見情況下,顎部可能出現色素沉著。
眼部所見
上鞏膜和鞏膜色素沉著:最常見的表現。好發於顳上象限,也可見於鼻下象限1)。
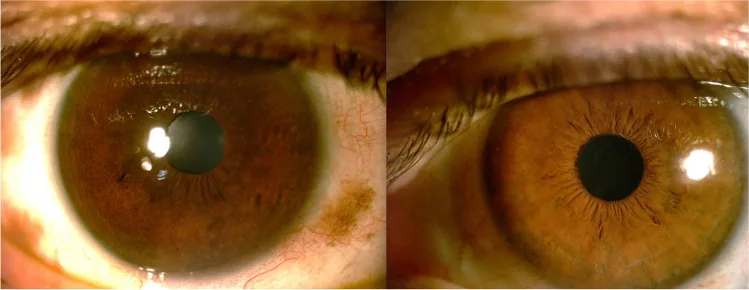
虹膜異色:患側虹膜顏色較健側深。可伴有虹膜乳頭狀瘤(小的色素性均勻結節)1)。
眼底:患側脈絡膜較健側顏色深,可見色素性斑點1)。
在結膜色素沉著中,結膜黑變病(結膜上皮內色素沉著)具有活動性,而包括太田母斑在內的先天性眼黑色素細胞增多症由於是結膜下深層至鞏膜上的色素沉著,因此沒有活動性。活動性的有無是鑑別的重要要點。
虹膜乳頭狀瘤與眼壓升高和眼內黑色素瘤的易感性相關,因此需要與神經纖維瘤病1型的Lisch結節進行鑑別1)。Lisch結節具有多形性、色調較淡、雙側性的特點,可與之區分1)。
太田母斑的發生被認為是在胚胎第2至8週,源自神經嵴的黑色素母細胞未能通過背外側途徑正常遷移至表皮基底層,而停留在真皮上層所致1)。
太田母斑的主要併發症風險如下所示。
| 風險 | 頻率/特徵 |
|---|---|
| 青光眼 | 約10%的患者1) |
| 葡萄膜黑色素瘤 | 白種人中1/4001) |
| 黑色素瘤轉移 | ODM合併案例風險增加2倍1) |
ODM在葡萄膜黑色素瘤患者中的發生率高達35倍,也是雙側、多發性非典型黑色素瘤的風險因子1)。
在白人患者中,約每400人中有1人一生中會罹患葡萄膜黑色素瘤1)。此外,合併ODM的葡萄膜黑色素瘤的轉移風險是非合併案例的2倍1)。定期眼科檢查早期發現至關重要。
太田母斑的診斷基於臨床特徵。根據三叉神經V1/V2區域的典型皮膚色素沉著以及鞏膜和虹膜的色素沉著進行臨床診斷。評估眼部併發症需要多方面的檢查。
主要鑑別診斷如下。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 眼黑變病 | 無眼瞼皮膚受累 |
| 伊藤母斑 | 分布於頸部、肩部、腋窩 |
| 堀母斑 | 發病時即為雙側性 |
此外,與結膜母斑(局限性、黑褐色、邊界清晰)和良性後天性結膜黑變病(PAM:中年後出現、單眼斑片狀色素沉著)的鑑別也很重要。伴有非典型增生的PAM約50%在5年內惡變,因此需要進行組織病理學診斷。
為早期發現青光眼和惡性黑色素瘤,建議每6個月進行一次裂隙燈顯微鏡檢查和散瞳眼底檢查1)。即使眼壓正常,也可能發生開放角型青光眼,因此定期檢查很重要。
太田母斑本身是良性疾病,無症狀時無需積極治療。治療對象是併發症(青光眼、惡性黑色素瘤)和美容性皮膚色素沉著。
眼科治療
青光眼治療:前列腺素類似物和α受體激動劑是一線藥物。β受體阻斷劑和碳酸酐酶抑制劑是二線藥物1)。
選擇性雷射小樑成形術(SLT):可用於開放角型青光眼,單獨使用或與藥物聯合使用1)。
黑色素瘤監測:必須每6個月進行一次裂隙燈檢查和散瞳眼底檢查的定期篩查1)。
皮膚科治療
Q開關雷射:對皮膚色素沉澱最有效的治療方法。短脈衝可減少發炎後色素異常的副作用1)。
Q開關亞歷山大雷射:755nm,能量密度4.75–7.0 J/cm²,每8-12週進行一次。50%的病例平均2次治療後改善。
其他:使用遮瑕膏和化學換膚等方法也可使色素沉澱不那麼明顯。
發現黑色素瘤後的治療與非ODM病例相同1)。
約50%的葡萄膜黑色素瘤患者在診斷後15年內發生轉移,因此早期發現和治療直接關係到生命預後1)。
出於美容目的,已有以下術式報導1)。
Q開關亞歷山大雷射最有效,50%的參與者平均經過兩次治療後出現臨床改善。7名患者中有5名平均經過五次治療後達到完全清除,未觀察到復發、疤痕或發炎後色素異常。
太田母斑源於神經嵴來源的黑素母細胞發育異常。胚胎期黑素母細胞從神經嵴經背外側途徑遷移至表皮基底層,此過程受阻會導致黑素細胞滯留於真皮上層1)。滯留的黑素細胞產生的黑色素表現為青灰至褐色色素沉著。
色調取決於色素存在的深度。淺層黑素細胞呈褐色,深層由於光散射效應(丁達爾效應)呈藍色1)。
開放隅角青光眼是由於黑素細胞異常積聚累及小梁網和施萊姆管,機械性阻礙房水流出所致1)。青光眼與色素沉著同側發生,約10%的患者出現1)。與色素播散症候群相關的青光眼通常為雙側性,而ODM相關的青光眼通常為單側性,這一點有助於鑑別1)。
GNAQ的體細胞活化突變被認為是ODM和葡萄膜黑色素瘤的共同分子基礎。該突變激活GTPase RAS通路,增強細胞增殖訊號1)。BAP1突變參與轉移性腫瘤進展,與GNAQ突變共存是預後不良因素1)。
Abdolrahimzadeh等人(2023)報告指出,EDI-SDOCT與眼底自發螢光相結合在鑑別脈絡膜痣和小型黑色素瘤方面具有補充傳統超音波檢查的價值。EDI-SDOCT能夠診斷超音波難以檢測的亞毫米級脈絡膜黑色素瘤,並可捕捉視網膜下液、shaggy光感受器和RPE異常等細微變化1)。
OCT血管成像(OCTA)可非侵入性顯示視網膜和脈絡膜微血管,有助於評估黑色素瘤的微血管結構。FAZ擴大和脈絡膜新生血管的定量評估正逐漸成為可能1)。
Pan等人(2019)對3例合併ODM的脈絡膜黑色素瘤中國患者進行基因組分析,報告了FAM111B和DSC2基因突變與腫瘤發生的關聯1)。
Mularoni等人(2021)報告了ASOCT引導下的手術:術前用ASOCT測量鞏膜色素沉著的深度,然後使用校準的鑽石刀在精確深度進行淺層鞏膜切除術。這有望降低術中鞏膜變薄的風險1)。