ความดันหลอดเลือดดำอีพิสเกลอรัล (EVP) ที่สูงขึ้นเป็นภาวะที่ความดันลูกตาเพิ่มขึ้นเนื่องจากความดันหลอดเลือดดำที่ผิดปกติในส่วนปลายของทางระบายอารมณ์ขันน้ำ ทำให้เกิดโรคต้อหินมุมเปิดทุติยภูมิ 3) ในการจำแนกโรคต้อหิน ภาวะนี้จัดอยู่ในกลุ่มต้อหินมุมเปิดทุติยภูมิซึ่งตำแหน่งหลักของความต้านทานการไหลของอารมณ์ขันน้ำอยู่ด้านหลังคลองชเลมม์ 4) โดยทั่วไปมุมจะเปิด
ค่าปกติของ EVP อยู่ที่ประมาณ 8–11.5 มิลลิเมตรปรอท และเปลี่ยนแปลงตามท่าทางของร่างกาย ไม่มีอุปกรณ์ทางคลินิกสำหรับวัด EVP และโดยทั่วไปจะประเมินการเพิ่มขึ้นของ EVP ทางอ้อมจากอาการทางคลินิกและการตรวจภาพ ตามสูตร Goldmann ความดันลูกตาแสดงด้วยความสัมพันธ์ดังต่อไปนี้:
IOP = (F / C) + EVP
โดยที่ F คืออัตราการผลิตอารมณ์ขันน้ำ (ไมโครลิตร/นาที), C คือสัมประสิทธิ์การระบายอารมณ์ขันน้ำ (ไมโครลิตร/นาที/มิลลิเมตรปรอท), และ EVP คือความดันหลอดเลือดดำอีพิสเกลอรัล (มิลลิเมตรปรอท) จากสูตรนี้ชัดเจนว่าการเพิ่มขึ้นของ EVP ทำให้ความดันลูกตาเพิ่มขึ้นโดยตรง ข้อมูลที่วัดได้แสดงให้เห็นว่า EVP เพิ่มขึ้น 1 มิลลิเมตรปรอททำให้ IOP เพิ่มขึ้นประมาณ 0.83 ± 0.21 มิลลิเมตรปรอท และมีความสัมพันธ์เชิงเส้นระหว่างทั้งสอง ค่า EVP ปกติในตาปกติมีช่วงตั้งแต่ 8–10 มิลลิเมตรปรอท ถึง 8–11.5 มิลลิเมตรปรอท ตามเอกสารอ้างอิง แต่ทั้งหมดมีบทบาทสำคัญในการกำหนดความดันลูกตาในฐานะความดันปลายทางของทางระบายอารมณ์ขันน้ำ
ในทางระบายอารมณ์ขันน้ำแบบดั้งเดิม อารมณ์ขันน้ำไหลจากคลองชเลมม์ผ่านท่อรวบรวม, ข่ายหลอดเลือดดำสเคลอร่าลึก, ข่ายหลอดเลือดดำในสเคลอร่า, และข่ายหลอดเลือดดำอีพิสเกลอรัล เพื่อรวมกับหลอดเลือดดำจักษุส่วนบน หลอดเลือดดำจักษุส่วนบนไหลเข้าสู่โพรงเลือดดำคาเวอร์นัส จากนั้นผ่านหลอดเลือดดำคอภายในและหลอดเลือดดำใหญ่ส่วนบนไปยังหัวใจห้องบนขวา การอุดตันหรือความดันสูงขึ้นที่จุดใดจุดหนึ่งในเส้นทางนี้จะทำให้ EVP สูงขึ้น 3)
เมื่อความดันลูกตาสูงกว่า 8 มิลลิเมตรปรอท (เทียบเท่าความดันหลอดเลือดดำอีพิสเกลอรัล) การไหลของอารมณ์ขันน้ำเข้าสู่คลองชเลมม์จะเพิ่มขึ้นเป็นเส้นตรงตามความดันลูกตา
ในท่านอนหงายระหว่างนอนหลับตอนกลางคืน EVP จะสูงขึ้น นี่เป็นหนึ่งในกลไกหลักของการเพิ่มความดันลูกตาขณะนอนหลับ เมื่อเปลี่ยนท่าจากนั่งเป็นนอน การไหลกลับของหลอดเลือดดำจากศีรษะลดลงและความดันหลอดเลือดดำอีพิสเกลอรัลสูงขึ้น แม้ในคนปกติ ความดันลูกตาจะเพิ่มขึ้น 1–6 มิลลิเมตรปรอทเมื่อนอน แต่ในผู้ป่วยที่มี EVP สูงเป็นโรคพื้นเดิม ความผันแปรนี้จะยิ่งมากขึ้น การเปลี่ยนแปลงความดันลูกตาตามท่าทางยังใช้เป็นตัวช่วยในการวินิจฉัย EVP สูง
เมื่อไม่พบสาเหตุทั้งหมด การวินิจฉัยคือ ไม่ทราบสาเหตุ (กลุ่มอาการ Radius-Maumenee) 1) ถูกอธิบายครั้งแรกโดย Minas และ Podos ในปี 1968 และได้รับการตั้งชื่อหลังจาก Radius และ Maumenee รายงาน 4 รายในปี 1978 1) รายงานในเอกสารอ้างอิงพบได้น้อยมาก ประมาณ 60 ราย 1)
Q
ทำไมความดันลูกตาจึงเพิ่มขึ้นเมื่อความดันหลอดเลือดดำอีพิสเกลอรัลเพิ่มขึ้น?
A
ตามสูตรของ Goldmann ความดันลูกตา (IOP) ถูกกำหนดโดยอัตราการผลิตอารมณ์ขันในน้ำ ความต้านทานการไหลออก และความดันหลอดเลือดดำอีพิสเกลอรัล (EVP) อารมณ์ขันในน้ำถูกระบายออกจากคลองชเลมม์ผ่านท่อรวบรวมและหลอดเลือดดำอีพิสเกลอรัลสู่ระบบไหลเวียนโลหิต เมื่อความดันหลอดเลือดดำเพิ่มขึ้นในส่วนปลายของทางเดินระบายนี้ ความต้านทานต่อการไหลของอารมณ์ขันในน้ำจากคลองชเลมม์จะเพิ่มขึ้น ส่งผลให้อารมณ์ขันในน้ำสะสมภายในลูกตาและ IOP เพิ่มขึ้น มีความสัมพันธ์เชิงเส้น: ทุกๆ การเพิ่มขึ้นของ EVP 1 mmHg จะเพิ่ม IOP ประมาณ 0.83 mmHg
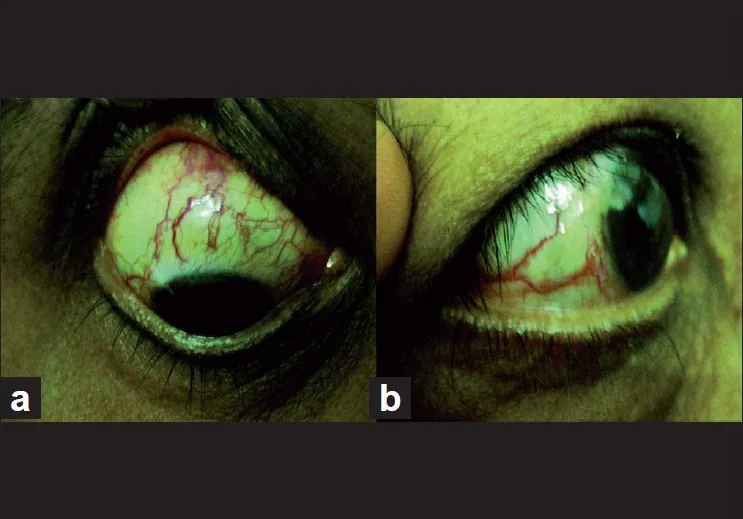 ความดันหลอดเลือดดำอีพิสเกลอรัลสูง: หลอดเลือดอีพิสเกลอรัลคดเคี้ยวและเลือดในคลองชเลมม์จากการตรวจ gonioscopy
ความดันหลอดเลือดดำอีพิสเกลอรัลสูง: หลอดเลือดอีพิสเกลอรัลคดเคี้ยวและเลือดในคลองชเลมม์จากการตรวจ gonioscopy
Am J Ophthalmol Case Rep. 2020;18:100712. Fig. 1. PM
CID: PMC7171185. License: CC BY 4.0.
ภาพจาก slit lamp (A) แสดงหลอดเลือดอีพิสเกลอรัลคดเคี้ยวและขยาย ภาพ gonioscopy (B) แสดงการไหลย้อนกลับของเลือดเข้าสู่คลองชเลมม์ ซึ่งสอดคล้องกับความดันหลอดเลือดดำที่เพิ่มขึ้นในส่วนปลายของทางเดินระบายอารมณ์ขันในน้ำ ซึ่งกล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ผู้ป่วยที่มี EVP สูงมักมาพบแพทย์ด้วยอาการตาแดงเรื้อรังที่ไม่ตอบสนองต่อการรักษาทั่วไป มักถูกวินิจฉัยผิดว่าเป็นเยื่อบุตาอักเสบเรื้อรัง 3) โดยปกติแล้วจะมีอาการปวดหรือระคายเคืองน้อย
ในกรณีเฉียบพลัน (เช่น รูเปิดระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในสมอง) จะมีอาการระคายเคืองตาและปวดตา 3) ใน CCF ผู้ป่วยจะรู้สึกเสียงบruit ที่สัมพันธ์กับชีพจรในกะโหลกศีรษะ อาจมีอาการเห็นภาพซ้อนร่วมด้วยเนื่องจากความผิดปกติของการเคลื่อนไหวของลูกตา
| อาการแสดง | ลักษณะ |
|---|
| หลอดเลือดอีพิสเกลอรัล | ขยายเป็นเกลียว (เหมือนที่เปิดจุก) โดยไม่มีการอักเสบ |
| Gonioscopy | มุมเปิด + เลือดไหลย้อนกลับเข้าคลองชเลมม์ |
| ความดันลูกตา | เพิ่มขึ้นอย่างต่อเนื่องในกรณีเรื้อรัง |
| ตาโปน | เป็นจังหวะใน CCF |
| การเปลี่ยนท่า | EVP เพิ่มขึ้นเมื่อนอนราบ → ความดันลูกตาเพิ่มขึ้น |
ลักษณะเฉพาะคือ การขยายตัวของหลอดเลือดเอพิสเกลอราแบบเกลียว โดยไม่มีการอักเสบ และในการตรวจ gonioscopy จะพบมุมเปิดและการไหลย้อนกลับของเลือดเข้าสู่คลองชเลมม์ 1, 2) ในกรณีเรื้อรัง อาจพบการกลายเป็นไฮยาลินของผนังคลองชเลมม์ได้ด้วย
สามอาการหลักของ CCF มีดังนี้:
- ตาโปนเป็นจังหวะ: เนื่องจากการไหลของเลือดแดงจากโพรงเลือดดำคาเวอร์นัสเข้าสู่เบ้าตา
- เสียงบruit ของหลอดเลือด: ได้ยินด้วยหูฟังบริเวณเหนือเบ้าตาหรือขมับ
- เยื่อบุตาคั่งและบวมน้ำ: หลอดเลือดเยื่อบุตาที่คดเคี้ยวและโป่งพองเรียกว่า “หัวเมดูซ่า”
อาการอื่นๆ ได้แก่ การเคลื่อนไหวลูกตาผิดปกติและภาพซ้อนเนื่องจากอัมพาตของเส้นประสาทกล้ามเนื้อตา (oculomotor, abducens, trochlear), จอประสาทตาตกเลือด, เส้นเลือดดำคดเคี้ยวและขยาย, จอประสาทตาลอก, ปวดตา, ปวดศีรษะ และหูอื้อ
ความแตกต่างทางคลินิกระหว่าง Direct CCF และ Dural CCF:
- Direct CCF: การไหลโดยตรงจากหลอดเลือดแดงคาโรติดภายในสู่โพรงเลือดดำคาเวอร์นัส ปริมาณ shunt มากและอาการรุนแรง 75% เกิดจากการบาดเจ็บที่ศีรษะ แต่ในระยะหลังมีรายงานว่าสัดส่วนที่ไม่ทราบสาเหตุเพิ่มขึ้น
- Dural CCF (ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในเยื่อดูรา): เลือดไหลจากแขนงของเยื่อดูราของหลอดเลือดแดงคาโรติดภายในหรือภายนอกเข้าสู่โพรงเลือดดำคาเวอร์นัส (cavernous sinus) ความผิดปกติของหลอดเลือดแดงและดำแต่กำเนิด ความดันโลหิตสูง หรือเบาหวานอาจเป็นปัจจัยกระตุ้น ปริมาณการไหลเวียนลัดวงจรมีน้อยและดำเนินโรคแบบเรื้อรัง ในกรณีที่เลือดไหลออกหลักไปยัง inferior petrosal sinus และการไหลย้อนกลับไปยัง superior ophthalmic vein มีน้อย อาการทางตาที่มีลักษณะเฉพาะอาจไม่ปรากฏ จึงต้องระวัง
เกิดตามหลังการติดเชื้อที่ใบหน้า เบ้าตา คอหอย หรือโพรงอากาศข้างจมูก เชื้อสแตฟิโลค็อกคัสเป็นแบคทีเรียที่พบบ่อยที่สุด เริ่มต้นเฉียบพลันด้วยไข้ เปลือกตาบวมอย่างชัดเจน ตาโปน และเห็นภาพซ้อนจากอัมพาตของกล้ามเนื้อนอกลูกตา ลักษณะเด่นคือหลอดเลือดเยื่อบุตาคั่งและคดเคี้ยว การมองเห็นลดลง ร่วมกับ papilledema (ขั้วประสาทตาบวม) อาจเป็นสองข้างและลุกลามไปอีกข้าง การรักษาด้วยยาปฏิชีวนะอย่างรวดเร็วเป็นสิ่งจำเป็น ความล่าช้าทำให้เกิดภาวะแทรกซ้อนรุนแรง
เป็นโรคเนื้องอกหลอดเลือดจำกัด (phakomatosis) ที่มีสามลักษณะร่วมกัน: หลอดเลือดแดงดำผิดปกติที่ใบหน้า (port-wine stain) + หลอดเลือดแดงดำผิดปกติที่เยื่อหุ้มสมองข้างเดียวกัน + ต้อหิน (glaucoma) ส่วนใหญ่เป็นแบบประปราย สันนิษฐานว่าเกิดจากความผิดปกติของการพัฒนาหลอดเลือดเนื่องจากความผิดปกติของระบบประสาทซิมพาเทติกในระยะตัวอ่อน มีปานแดงรูปเปลวไฟ (nevus flammeus) ที่มีลักษณะเฉพาะ (มักเป็นข้างเดียว) ตั้งแต่แรกเกิดในบริเวณที่เส้นประสาทไทรเจมินัลแขนงที่ 1 และ 2 กระจายตัว
ลักษณะทางตาที่สำคัญที่สุดคือต้อหิน ร่วมกับลักษณะดังต่อไปนี้:
- การขยายและคดเคี้ยวของหลอดเลือดเยื่อบุตาและเอพิสเกลอรา (episclera): สะท้อนถึงการเพิ่มขึ้นของ EVP
- Hemangioma คอรอยด์ (choroidal hemangioma): ปรากฏเป็นสีแดงกระจายในจอตา ในการตรวจหลอดเลือดด้วยฟลูออเรสซีน (fluorescein angiography) จะแสดงรูปแบบหลอดเลือดคอรอยด์ขนาดใหญ่ในระยะแรก และเนื้องอกทั้งหมดจะเรืองแสงมากเกินไปในระยะหลัง
- การคดเคี้ยวของหลอดเลือดจอตา: สะท้อนถึงความผิดปกติของการไหลเวียนที่เกิดร่วมกับ hemangioma คอรอยด์
- จอตาลอกแบบมีน้ำใต้จอตา (exudative retinal detachment): อาจเกิดขึ้นได้หาก hemangioma คอรอยด์มีขนาดใหญ่ขึ้น
หลอดเลือดแดงดำผิดปกติที่เยื่อหุ้มสมองข้างเดียวกันทำให้เกิดการฝ่อและหินปูนเกาะของเปลือกสมอง นำไปสู่อาการชัก (มักดื้อต่อการรักษา) ด้วยความถี่สูงก่อนอายุ 3 ปี อาจมีพัฒนาการทางจิตช้า อัมพาตครึ่งซีก และตาบอดครึ่งซีกชนิดเดียวกัน (homonymous hemianopsia)
อาการทางเปลือกตา เช่น เปลือกตาบนบวมและเปลือกตาบนหดรั้ง (lid retraction) ปรากฏตั้งแต่ระยะแรก มีตาโปน เห็นภาพซ้อน และการมองเห็นลดลง การโตของกล้ามเนื้อนอกลูกตาเพิ่มความดันในเบ้าตา ทำให้เลือดดำคั่ง ซึ่งเป็นกลไกของการเพิ่ม EVP มักเกิดร่วมกับภาวะต่อมไทรอยด์ทำงานเกิน แต่ก็อาจเกิดเป็น euthyroid ophthalmopathy (โรคตาจากต่อมไทรอยด์ที่การทำงานของต่อมไทรอยด์ปกติ) ได้เช่นกัน
มักเกิดข้างเดียวหรือสองข้างไม่สมมาตร1, 2) ในกรณีผู้หญิงอายุ 38 ปี อาการหลักคือตาแดงข้างขวานานกว่า 3 ปี ร่วมกับหลอดเลือดเอพิสเกลอราขยายแบบกระจาย ความดันลูกตา 22 มิลลิเมตรปรอท (ขณะใช้ timolol) และจอตาปกติ1)
สาเหตุของการเพิ่มขึ้นของ EVP แบ่งออกเป็น 3 ประเภทหลัก ได้แก่ การอุดตันของหลอดเลือดดำ ความผิดปกติของหลอดเลือดแดง-ดำ และไม่ทราบสาเหตุ 3)
| การจำแนก | โรคหลัก |
|---|
| การอุดตันของหลอดเลือดดำ | กลุ่มอาการ superior vena cava, การอุดตันของหลอดเลือดดำโพรงไซนัส, การอุดตันของหลอดเลือดดำคอ |
| ความผิดปกติของหลอดเลือดแดง-ดำ | CCF (Direct/Dural), รูรั่วของเยื่อดูรา, กลุ่มอาการ Sturge-Weber |
| ไม่ทราบสาเหตุ | กลุ่มอาการ Radius-Maumenee |
สาเหตุจากการอุดตันของหลอดเลือดดำ
กลุ่มอาการ superior vena cava: การอุดตันของ superior vena cava จากเนื้องอกในเมดิแอสตินัม เป็นต้น ร่วมกับภาวะเลือดคั่งในหลอดเลือดดำทั่วศีรษะและคอ 3)
การอุดตันของหลอดเลือดดำโพรงไซนัส: เกิดตามหลังการติดเชื้อที่ใบหน้า เบ้าตา หรือไซนัส เชื้อก่อโรคที่พบบ่อยคือเชื้อสแตฟิโลค็อกคัส อาการได้แก่ ไข้ เปลือกตาบวม ตาโปน อัมพาตของกล้ามเนื้อนอกลูกตา และ papilledema
โรคตาจากต่อมไทรอยด์: กล้ามเนื้อนอกลูกตาขนาดใหญ่ขึ้นและความดันในเบ้าตาเพิ่มขึ้นทำให้เลือดคั่งในหลอดเลือดดำ ส่งผลให้ EVP สูงขึ้น ตัวรับ TSH ทำหน้าที่เป็นแอนติเจน ทำให้เกิดการแทรกซึมของลิมโฟไซต์และการอักเสบในเบ้าตา
อื่นๆ: เนื้องอกในเบ้าตา, เนื้องอกเทียมในเบ้าตา, หลอดเลือดดำในเบ้าตาอักเสบ, การอุดตันของหลอดเลือดดำคอ (หลังการผ่าตัดคอ), การอุดตันของหลอดเลือดดำปอด 3)
ความผิดปกติของหลอดเลือดแดงและดำ และไม่ทราบสาเหตุ
ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในโพรงกะโหลกศีรษะ (CCF): ชนิดตรงคือการไหลตรงจากลำตัวหลักของหลอดเลือดแดงคาโรติดภายใน มีการเชื่อมต่อขนาดใหญ่และอาการรุนแรง ชนิดเยื่อดูราคือการไหลจากแขนงที่เจาะเยื่อดูรา และดำเนินไปแบบเรื้อรัง
ช่องทะลุเยื่อดูรา: การเชื่อมต่อหลอดเลือดแดงและดำที่มีการไหลต่ำ 3)
กลุ่มอาการสเตอร์จ-เวเบอร์: ความผิดปกติของการสร้างหลอดเลือดเนื่องจากความผิดปกติของระบบประสาทซิมพาเทติกในระยะตัวอ่อน หากมี hemangioma ที่เปลือกตา จะเกิดโรคต้อหินใน 30-70% ของกรณี 4)
หลอดเลือดดำโป่งพองในเบ้าตา: มีลักษณะเด่นคือตาโปนซึ่งเพิ่มขึ้นเมื่อทำท่าวัลซัลวา
กลุ่มอาการเรเดียส-เมานี: การวินิจฉัยโดยการแยกออก มีรายงานประมาณ 60 ราย 1)
EGS จำแนกสาเหตุของการเพิ่มขึ้นของ EVP อย่างละเอียดมากขึ้น 3).
- โรคของเบ้าตาและเยื่อเหนือตาขาว: การบาดเจ็บของหลอดเลือดดำเหนือตาขาวจากการไหม้สารเคมี/รังสี, กลุ่มอาการสเตอร์จ-เวเบอร์, ปานโอตะ, โรคเบ้าตาจากต่อมไร้ท่อ (โรคตาจากต่อมไทรอยด์), เนื้องอกในเบ้าตา/เนื้องอกเทียม, หลอดเลือดดำเบ้าตาอักเสบ
- โรคทางระบบประสาท: การเชื่อมต่อเยื่อดูรา, ลิ่มเลือดในโพรงเลือดดำในโพรงกะโหลกศีรษะ
- สาเหตุทางระบบ: การอุดตันของหลอดเลือดดำใหญ่ส่วนบน, การอุดตันของหลอดเลือดดำคอ (หลังการผ่าตัดต่อมน้ำเหลืองที่คอ), การอุดตันของหลอดเลือดดำปอด
- ไม่ทราบสาเหตุ
ใน CCF หากภาวะขาดเลือดของตายังคงอยู่ จะเกิดการสร้างเส้นเลือดใหม่ในม่านตาและมุมตา ซึ่งนำไปสู่ความเสี่ยงของ โรคต้อหินชนิดเส้นเลือดใหม่ หากปล่อยไว้ไม่รักษา การไหลย้อนกลับของเลือดไปยังระบบหลอดเลือดดำสมองอาจทำให้โพรงเลือดดำในโพรงกะโหลกศีรษะแตก, เลือดออกในสมอง และเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง ซึ่งต้องระวังเป็นพิเศษใน CCF ชนิดตรง อาจส่งผลโดยตรงต่อการรอดชีวิต
ในโรคตาขาวอักเสบและเยื่อเหนือตาขาวอักเสบ การแพร่กระจายของการอักเสบไปยังหลอดเลือดดำเหนือตาขาวทำให้เกิดการกีดขวางการไหลออกของอารมณ์ขันน้ำและความดันลูกตาเพิ่มขึ้น 10).
- ชนิดเริ่มต้นเร็ว (ทันทีหลังเกิดถึง 4 ปี): คิดเป็นประมาณ 60% สาเหตุหลักคือความผิดปกติของการพัฒนาของมุมตา
- ชนิดที่เริ่มมีอาการช้า (หลังวัยทารก): EVP ที่สูงขึ้นและ hemangioma คอรอยด์มีส่วนเกี่ยวข้อง
Q
สาเหตุของความดันหลอดเลือดดำเหนือตาขาวสูงมีอะไรบ้าง?
A
แบ่งออกเป็นสามกลุ่ม: การอุดตันของหลอดเลือดดำ (กลุ่มอาการ superior vena cava, การอุดตันของโพรงเลือดดำในสมอง, โรคตาจากต่อมไทรอยด์, เนื้องอกในเบ้าตา), ความผิดปกติของหลอดเลือดแดง-ดำ (ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในสมอง, ช่องทะลุของเยื่อดูรา, กลุ่มอาการ Sturge-Weber, เส้นเลือดขอดในเบ้าตา), และไม่ทราบสาเหตุ (กลุ่มอาการ Radius-Maumenee) CCF แบ่งเป็นชนิด Direct และ Dural โดยชนิด Direct มีการเชื่อมต่อขนาดใหญ่และอาการรุนแรง กลุ่มอาการ Radius-Maumenee เป็นการวินิจฉัยโดยการแยกออก วินิจฉัยหลังจากแยกสาเหตุทุติยภูมิทั้งหมดด้วยการถ่ายภาพ
ในการวินิจฉัย EVP สูง การระบุโรคที่เป็นสาเหตุสำคัญที่สุด
ยืนยันมุมเปิดและการไหลย้อนกลับของเลือดเข้าสู่คลอง Schlemm 1) นี่เป็นสิ่งบ่งชี้ที่ง่ายที่สุดของ EVP สูง
- CT/MRI: ประเมินการขยายของโพรงเลือดดำในสมอง, การขยายของหลอดเลือดดำตาส่วนบน, และการโตของกล้ามเนื้อนอกลูกตา ใน CCF เล็กน้อย ผล CT/MRI อาจไม่ชัดเจน 1)
- ลักษณะเฉพาะของ MRI: โพรงเลือดดำในสมองปกติจะมีการเพิ่มความเข้มของสารทึบรังสีใน MRI แต่ใน CCF เนื่องจากความเร็วการไหลของเลือดสูง จะเห็นเป็น flow void (บริเวณไม่มีสัญญาณ)
- MRA: มีประโยชน์ในการแสดงการขยายของหลอดเลือดดำตาส่วนบน, โพรงเลือดดำในสมอง และหลอดเลือดผิดปกติ
- การวินิจฉัยแน่นอน: ต้องใช้ การฉีดสีหลอดเลือดสมอง (ยืนยันการเชื่อมต่อระหว่างหลอดเลือดแดง-ดำจากหลอดเลือดแดงคาโรติดภายในและภายนอก) ใน CCF ชนิด Dural จำเป็นต้อง ฉีดสีหลอดเลือด 4 เส้น (หลอดเลือดแดงคาโรติดภายในและภายนอกทั้งสองข้าง)
- CT angiography: มีประโยชน์ในการประเมินความผิดปกติของหลอดเลือดในเบ้าตาและในกะโหลกศีรษะ
- อัลตราซาวนด์ดอปเปลอร์ของเบ้าตา: ใช้เพื่อยืนยันการขยายตัวของหลอดเลือดดำตาส่วนบนแบบไม่รุกราน
มีวิธีการเจาะโดยตรง (แม่นยำที่สุด) และวิธีการทางอ้อม (เครื่องวัดความดันหลอดเลือดดำ, หัวฉีดลม ฯลฯ) แต่ยังไม่มีการใช้เป็นประจำในเวชปฏิบัติประจำวัน2) ไม่มีอุปกรณ์สำหรับวัด EVP ทางคลินิก
ควรทำในทุกรายที่มี EVP สูง1) การวินิจฉัยโรคตาจากต่อมไทรอยด์เมื่อแอนติบอดีต่อตัวรับ TSH (TRAb, TSAb), แอนติบอดีต่อไทโรโกลบูลิน (TgAb) หรือแอนติบอดีต่อไทรอยด์เปอร์ออกซิเดส (TPOAb) อย่างใดอย่างหนึ่งเป็นบวก
การวินิจฉัยจากลักษณะผิวหนัง + อาการชักจากโรคลมชัก + การกลายเป็นปูนในชั้นคอร์เทกซ์สมองจากการตรวจ CT ศีรษะ รอยโรคในสมองสามารถตรวจพบได้ด้วย MRI ที่ฉีดสารทึบแสงหรือ SPECT แม้ก่อนที่จะมีการกลายเป็นปูน ในเด็กจำเป็นต้องตรวจวัดความดันลูกตา ส่วนหน้าตา มุมตา และจอประสาทตาอย่างละเอียดภายใต้การดมยาสลบ การตรวจหลอดเลือดด้วยฟลูออเรสซีนมีประโยชน์ในการวินิจฉัย hemangioma ของคอรอยด์ โดยแสดงรูปแบบหลอดเลือดคอรอยด์ขนาดใหญ่ในระยะแรก และเนื้องอกทั้งหมดจะเรืองแสงมากเกินไปในระยะหลัง
สิ่งสำคัญคือต้องแยกจากโรคที่ทำให้ตาแดงเรื้อรัง
- เยื่อบุตาอักเสบชั้นนอก / เยื่อตาขาวอักเสบ: การขยายตัวของหลอดเลือดจากการอักเสบ สีซีดลงเมื่อกด มักมีอาการปวดร่วมด้วย10)
- เยื่อบุตาอักเสบเรื้อรัง: ตาแดงกระจายที่เยื่อบุตา มีการกระจายตัวแตกต่างจากการขยายตัวของหลอดเลือดแบบเกลียวจาก EVP สูง
- ต้อหินมุมปิดเฉียบพลัน: ร่วมกับการปิดของมุมตา กลไกโรคต่างจากการเพิ่มขึ้นของ EVP
- โรคโรซาเซีย (Rosacea): ร่วมกับหน้าแดงและหลอดเลือดฝอยขยาย
- ภาวะเม็ดเลือดแดงมากจริง (Polycythemia vera): ร่วมกับหลอดเลือดเยื่อบุตาคั่ง แต่มีพื้นหลังเป็นเม็ดเลือดแดงเพิ่มขึ้นทั่วร่างกาย
ในกรณีของกลุ่มอาการเรเดียส-เมานี มีรายงานว่าการตรวจหลอดเลือดด้วย MRI ในกะโหลกศีรษะ การตรวจการทำงานของต่อมไทรอยด์ และการตรวจหลอดเลือดสมองทั้งหมดปกติ1) การวินิจฉัยว่าเป็นชนิดไม่ทราบสาเหตุจะทำได้ก็ต่อเมื่อการตรวจเหล่านี้ไม่พบความผิดปกติ
พื้นฐานของการรักษาคือ การรักษาโรคที่เป็นสาเหตุ ซึ่งจำเป็นต้องร่วมมือกับแผนกอื่นๆ เช่น ศัลยกรรมประสาท 3) หาก EVP กลับมาเป็นปกติหลังการรักษาโรคที่เป็นสาเหตุ ความดันลูกตาจะดีขึ้น แต่ในบางกรณีความดันลูกตาสูงยังคงอยู่แม้หลังการรักษาโรคที่เป็นสาเหตุแล้ว การรักษาด้วยยาจะดำเนินการตามแนวทางของโรคต้อหินมุมเปิดปฐมภูมิ แต่มักไม่สามารถควบคุมความดันลูกตาได้ด้วยยาเพียงอย่างเดียวและไม่ถึงขั้นต้องผ่าตัด
ยาที่ยับยั้งการผลิตอารมณ์ขันในน้ำ (ทางเลือกแรก)
ยาเบต้าบล็อกเกอร์: Timolol 0.5% เป็นต้น ยับยั้งการผลิตอารมณ์ขันในน้ำและมีประสิทธิภาพแม้ในขณะที่ EVP สูง 3)
ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (CAI): ยาหยอดตา เช่น Dorzolamide 1%, Brinzolamide 1% และ Acetazolamide ชนิดรับประทาน (ในกรณีรุนแรง) ผลจะเพิ่มขึ้นเมื่อใช้ร่วมกับยาเบต้าบล็อกเกอร์ 3)
ยาผสม: ยาผสมเบต้าบล็อกเกอร์ + CAI มีประโยชน์ในการเพิ่มอัตราการใช้ยาตามสั่ง
ยายับยั้ง Rho kinase และอื่นๆ
Netarsudil 0.02%: เพิ่มการไหลออกผ่าน trabecular meshwork + ลด EVP อัตราการลดความดันลูกตา 20-25% หลังหยอดตา EVP ลดลงเฉลี่ย 0.79 มิลลิเมตรปรอท 3)
Ripasudil 0.4%: เพิ่มการไหลออกผ่าน trabecular meshwork อัตราการลดความดันลูกตาประมาณ 20% หลังหยอดตา 8 ชั่วโมง ความกว้างของเสาน้ำอารมณ์ขันในหลอดเลือดดำเหนือตาขาวเพิ่มขึ้นอย่างมีนัยสำคัญ 3)
ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน: ผลมีจำกัดเนื่องจากทำให้หลอดเลือดเหนือตาขาวทั้งหมดขยายตัว มีผลบางอย่างผ่านการเพิ่มการไหลออกทางเส้นทางรอง
ในตา 6 ข้างที่เป็นโรคต้อหินที่เกี่ยวข้องกับกลุ่มอาการสเตอร์จ-เวเบอร์ มีรายงานว่าความดันลูกตาลดลงอย่างมีนัยสำคัญหลังเพิ่ม netarsudil
- ลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส: การให้ยาปฏิชีวนะเป็นการรักษาหลัก
- CCF: หากมีการเชื่อมต่อผิดปกติเล็กน้อย ให้สังเกตอาการ (อาจปิดเองได้ภายในไม่กี่เดือน) ข้อบ่งชี้ในการผ่าตัด: การเชื่อมต่อผิดปกติขนาดใหญ่ ความดันลูกตาสูงต่อเนื่อง การมองเห็นลดลง มองเห็นภาพซ้อน เสี่ยงต่อการตกเลือดในสมองหรือใต้เยื่อหุ้มสมองชั้นกลาง หรือไม่คาดว่าจะปิดเองได้ การรักษาโดยการผ่าตัดรวมถึง การผ่าตัดผ่านหลอดเลือด (เพื่อปิดช่องเปิด) โดยศัลยกรรมประสาท
- โรคเบ้าตาอักเสบจากต่อมไทรอยด์: การแก้ไขการทำงานของต่อมไทรอยด์เป็นพื้นฐาน อาจจำเป็นต้องผ่าตัดลดเบ้าตาในบางกรณี
- เยื่อตาขาวอักเสบและเยื่อเหนือตาขาวอักเสบ: ควบคุมการอักเสบโดยการรักษาโรคที่เป็นสาเหตุ (เช่น โรคภูมิต้านตนเอง)
- การตัดทrabeculum (trabeculectomy): ทางเลือกการผ่าตัดที่เหมาะสม แต่มีความเสี่ยงสูงต่อการมีน้ำใต้คอรอยด์ในตาที่มี EVP สูง แนะนำให้ใช้ไหมเย็บปรับได้เพื่อป้องกันความดันลูกตาลดลงอย่างรวดเร็วระหว่างผ่าตัด2)
- อุปกรณ์ระบายต้อหิน (GDD): ลิ้น Ahmed และรากเทียม Baerveldt ใช้ในกรณีดื้อยา ผลลัพธ์ 5 ปีแสดงให้เห็นว่า GDD ดีกว่าการตัด trabeculum ในกรณีที่ต้องผ่าตัดซ้ำ2)
- ขดลวดเจล XEN45: ทางเลือกที่รุกรานน้อยที่สุด ช่วยรักษาเนื้อเยื่อเยื่อบุตา2)
- การทำ trabeculoplasty ด้วยเลเซอร์: หลักฐานสำหรับ EVP สูงมีจำกัด2)
ในการติดตามผลระยะยาวของผู้ป่วยกลุ่มอาการ Radius-Maumenee 3 ราย ได้ทำการผ่าตัดตัด trabeculum, XEN45, ลิ้น Ahmed, รากเทียม Baerveldt และการจี้เลเซอร์ซิลิอารีบอดี2) ทุกรายได้รับการผ่าตัดตัด trabeculum อย่างน้อยหนึ่งตา แต่มักต้องผ่าตัดซ้ำ และเกิดน้ำใต้คอรอยด์ (โดยไม่มีภาวะความดันต่ำ) ใน 2 ราย2) ในรายที่ 1 XEN45 ให้การควบคุมความดันลูกตาที่ดีตลอดการติดตามผล 73 เดือน2)
- แต่กำเนิดหรือเริ่มในวัยทารก: การผ่าตัดเปิด trabeculum (trabeculotomy) หรือ การผ่าตัดเปิดมุม (goniotomy) เป็นข้อบ่งชี้4, 6, 7)
- เด็กโต (ที่มี EVP สูงเป็นหลัก): การรักษาด้วยยาเป็นทางเลือกแรก4) หากการรักษาด้วยยาหรือการสร้างทางระบายใหม่ล้มเหลว ให้พิจารณาการตัด trabeculum หรือ การผ่าตัด shunt แบบท่อ ที่มีแผ่น4, 8)
- ภาวะแทรกซ้อนจากการผ่าตัด: หากมี hemangioma คอรอยด์ข้างเดียวกัน มีความเสี่ยงต่อภาวะแทรกซ้อนรุนแรง เช่น เลือดออกเหนือคอรอยด์ และ จอประสาทตาลอก4, 5)
- หาก hemangioma คอรอยด์มีขนาดใหญ่ขึ้นและทำให้เกิดจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ให้พิจารณาการจี้เย็น
Q
โรคต้อหินที่เกี่ยวข้องกับความดันหลอดเลือดดำอีพิสเคลอราสูงรักษาอย่างไร?
A
การรักษาแรกคือการรักษาโรคที่เป็นสาเหตุ ใน CCF ทำการผ่าตัดหลอดเลือดโดยศัลยแพทย์ระบบประสาท ในภาวะลิ่มเลือดอุดตันในโพรงเลือดดำคาเวอร์นัส ให้ยาปฏิชีวนะ การควบคุมความดันลูกตา การยับยั้งการผลิตอารมณ์ขันน้ำโดย beta-blockers และ carbonic anhydrase inhibitors มีประสิทธิภาพ Rho kinase inhibitors (netarsudil 0.02% และ ripasudil 0.4%) มีฤทธิ์ลด EVP ในกลุ่มอาการ Sturge-Weber การเลือกการรักษาตามอายุมีความสำคัญ ในทารกและเด็กเล็ก การผ่าตัดเป็นทางเลือกแรก ในเด็กโต การรักษาด้วยยาเป็นทางเลือกแรก การผ่าตัดกรองมีความเสี่ยงสูงต่อการเกิดน้ำในคอรอยด์ ต้องใช้เทคนิคที่ระมัดระวัง
อารมณ์ขันน้ำถูกระบายออกจากตาผ่านสองทาง: ทางหลัก (80-95% ของการไหลทั้งหมด) และทางรอง (5-20%) 9) ในทางหลัก อารมณ์ขันน้ำไหลผ่าน: trabecular meshwork → คลอง Schlemm → ท่อรวบรวม → เส้นเลือดดำอารมณ์ขันน้ำ → เส้นเลือดดำอีพิสเคลอรา → เส้นเลือดดำจักษุส่วนบน → โพรงเลือดดำคาเวอร์นัส → เส้นเลือดดำคอภายใน → เส้นเลือดดำใหญ่ส่วนบน
การไหลของอารมณ์ขันน้ำในทางหลักขึ้นอยู่กับความดันลูกตา โดยการไหลจะเพิ่มขึ้นเมื่อความดันลูกตาเพิ่มขึ้น อย่างไรก็ตาม ในภาวะ EVP สูง กลไกชดเชยนี้เพียงอย่างเดียวไม่เพียงพอที่จะทำให้ความดันลูกตากลับสู่ปกติ
เมื่อความดันเลือดดำเพิ่มขึ้นในส่วนปลายของรอยต่ออีพิสเคลอรา ความต้านทานต่อการไหลของอารมณ์ขันน้ำจากคลอง Schlemm ไปยังเส้นเลือดดำอีพิสเคลอราเพิ่มขึ้น 3) ในกรณีเรื้อรัง เกิดการไหลย้อนกลับของเลือดเข้าสู่คลอง Schlemm ทำให้การไหลของอารมณ์ขันน้ำผ่าน trabecular meshwork ลดลง ผลที่ตามมาคือความดันลูกตาเพิ่มขึ้นเรื้อรัง นำไปสู่โรคเส้นประสาทตาจากต้อหิน 3)
การไหลผ่านทางรอง (ทาง uveoscleral) ไม่ขึ้นกับความดันลูกตา จึงได้รับผลกระทบจาก EVP สูงน้อยกว่า ลักษณะนี้เป็นพื้นฐานสำหรับฤทธิ์บางอย่างของยาที่เกี่ยวข้องกับ prostaglandin ในการเพิ่มการไหลผ่านทางรอง
ใน CCF EVP สูงเป็นเวลานานทำให้การไหลเวียนเลือดของตาบกพร่อง เกิดภาวะขาดเลือดของตา เนื่องจากเลือดแดงถูก分流ไปยังโพรงเลือดดำคาเวอร์นัส ความดัน perfusion ของระบบหลอดเลือดแดงจักษุลดลง ภาวะขาดเลือดของตาเรื้อรังที่คงอยู่ทำให้เกิดการผลิต vascular endothelial growth factor (VEGF) ผ่านภาวะขาดเลือดของจอประสาทตา ทำให้เกิดเส้นเลือดใหม่ในม่านตาและมุมตา นำไปสู่ ต้อหินชนิดเส้นเลือดใหม่ เมื่อถึงระยะนี้ มุมเปิดถูกปิดกั้น การรักษายากขึ้น การปรับปรุงภาวะขาดเลือดของตาด้วยการรักษา CCF (การปิดช่องทะลุ) อาจทำให้เส้นเลือดใหม่หดตัว แต่ในกรณีที่ลุกลาม ยังคงมีความเสียหายของมุมตาที่ไม่สามารถกลับคืนได้
ความดันลูกตาสูงในกลุ่มอาการ Sturge-Weber ไม่ได้เกิดจากกลไกเดียว แต่เกี่ยวข้องกับหลายปัจจัย 4)
- ความผิดปกติของมุมตาแต่กำเนิดปฐมภูมิ: สาเหตุหลักของชนิดที่เริ่มต้นเร็ว
- การฝ่อของคลอง Schlemm: ความผิดปกติทางโครงสร้างของทางเดินระบายอารมณ์ขันน้ำ
- ความดันหลอดเลือดดำอีพิสเกลอรัลสูงขึ้น: เนื่องจาก hemangioma ของอีพิสเกลอรา
- การเกิดพังผืดยึดม่านตาส่วนปลายด้านหน้า (PAS): การเปลี่ยนแปลงเรื้อรังของมุมลูกตาส่วนหน้า
- การซึมผ่านที่เพิ่มขึ้นที่เกี่ยวข้องกับ hemangioma คอรอยด์: การรั่วไหลผ่านผนังหลอดเลือดที่บางลง
เนื่องจากปัจจัยหลายอย่างรวมกันนี้ โรคต้อหินในกลุ่มอาการ Sturge-Weber จึงรักษายากกว่าโรคต้อหินในเด็กทั่วไป อย่างไรก็ตาม หากสามารถควบคุมความดันลูกตาได้ดีตั้งแต่เนิ่นๆ ก็สามารถรักษาการมองเห็นไว้ได้
Q
ทำไมโรคต้อหินในกลุ่มอาการ Sturge-Weber จึงรักษายาก?
A
ความดันลูกตาที่สูงขึ้นในกลุ่มอาการ Sturge-Weber ไม่ได้เกิดจากกลไกเดียว แต่เกิดจากปัจจัย 5 ประการร่วมกัน ได้แก่ ความผิดปกติของมุมลูกตาปฐมภูมิ การฝ่อของคลองชเล็ม EVP ที่สูงขึ้น การเกิด PAS และการซึมผ่านที่เพิ่มขึ้นที่เกี่ยวข้องกับ hemangioma คอรอยด์ ด้วยเหตุนี้ การควบคุมความดันลูกตาด้วยยาเพียงอย่างเดียวจึงมักทำได้ยาก นอกจากนี้ ในการผ่าตัดยังมีความเสี่ยงต่อการตกเลือดใต้คอรอยด์และจอประสาทตาลอกที่เกี่ยวข้องกับ hemangioma คอรอยด์ข้างเดียวกัน ซึ่งต้องพิจารณาทางเลือกการรักษาอย่างรอบคอบ
การศึกษาที่ใช้เครื่องวัดความดันหลอดเลือดดำอัตโนมัติรายงานว่า EVP ลดลงเฉลี่ย -0.79 มิลลิเมตรปรอทหลังหยด netarsudil 0.02% การตรวจหลอดเลือดด้วยเม็ดเลือดแดงยังยืนยันการเพิ่มขึ้นอย่างมีนัยสำคัญของการไหลออกของหลอดเลือดดำอีพิสเกลอรัล สำหรับ ripasudil ความกว้างของแนวน้ำในหลอดเลือดดำอีพิสเกลอรัลเพิ่มขึ้นอย่างมีนัยสำคัญ 8 ชั่วโมงหลังหยด ซึ่งบ่งชี้ถึงการเพิ่มขึ้นของการไหลออกของหลอดเลือดดำอีพิสเกลอรัล
Bimatoprost ที่ให้ในช่องหน้าลูกตาจะขยายระบบหลอดเลือดดำอีพิสเกลอรัลอย่างเฉพาะเจาะจงและเพิ่มการไหลออก แตกต่างจากยาหยอดตากลุ่ม prostaglandin ที่ขยายหลอดเลือดอีพิสเกลอรัลทั้งหมด การให้ยาในช่องหน้าลูกตาจะออกฤทธิ์เฉพาะต่อระบบหลอดเลือดดำเท่านั้น
ยาหยอดตาเฉพาะที่ชนิดใหม่ที่ออกฤทธิ์เฉพาะต่อหลอดเลือดเอพิสเกลอราและลด EVP มีฤทธิ์ขยายหลอดเลือดผ่านการปรับช่องโพแทสเซียมที่ไวต่อ ATP ยังอยู่ในระหว่างการพัฒนา ข้อมูลเบื้องต้นแสดงให้เห็นว่าสามารถลดความดันลูกตาได้อย่างมีนัยสำคัญและไม่มีผลข้างเคียงที่รุนแรง
Elksne และคณะ (2023) รายงานการติดตามผลระยะยาวใน 3 ราย ในรายที่ 1 มีการใส่ XEN45 gel stent ในตาซ้าย และสามารถควบคุมความดันลูกตาได้ดีตลอดการติดตามผล 73 เดือน การจัดการภาวะแทรกซ้อน เช่น การไหลออกของคอรอยด์และจอประสาทตาบวมน้ำชนิดซิสตอยด์หลังผ่าตัดยังคงเป็นความท้าทาย 2)
- Estacia CT, Gameiro Filho AR, da Silveira IBE, et al. Radius-Maumenee syndrome (idiopathic dilated episcleral vessels). GMS Ophthalmol Cases. 2024;14:Doc15.
- Elksne E, Steiner V, Hohensinn M, et al. Radius-Maumenee syndrome: A case series with a long-term follow-up. Clin Case Rep. 2023;11:e06918.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Addison PK, et al. Serous retinal detachment induced by topical bimatoprost in a patient with Sturge-Weber syndrome. Eye (Lond). 2011;31:124-125.
- Olsen KE, et al. The efficacy of goniotomy/trabeculotomy in early-onset glaucoma associated with the Sturge-Weber syndrome. J AAPOS. 1998;2:365-368.
- Iwach AG, et al. Analysis of surgical and medical management of glaucoma in Sturge-Weber syndrome. Ophthalmology. 1990;97:904-909.
- Budenz DL, et al. Two-staged Baerveldt glaucoma implant for childhood glaucoma associated with Sturge-Weber syndrome. Ophthalmology. 2000;107(11):2105-2110.
- Acott TS, et al. Normal and glaucomatous outflow regulation. Prog Retin Eye Res. 2014;44:46-84.
- Bodh SA, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.


