葡萄酒色痣分布与风险
仅V1区域:青光眼风险6.7%
仅V2区域:青光眼风险几乎为零
V1+V2区域:青光眼风险显著升高至31.8%
V1+V2+V3区域:神经系统症状风险增加4倍

Sturge-Weber综合征(SWS),也称为脑三叉神经血管瘤病,是一种先天性神经皮肤综合征(斑痣性错构瘤病)。其三大主征为三叉神经分布区的面部葡萄酒色血管瘤(火焰痣)、同侧软脑膜血管瘤和眼部血管瘤。1879年,Sturge报告了一例伴有面部血管瘤、牛眼、偏瘫和癫痫的病例,1929年Weber将其确立为一种综合征。
病因是GNAQ基因的体细胞嵌合突变(合子后突变),非遗传性,多为散发4)8)。被认为是胚胎期交感神经功能障碍导致的血管发育异常。发病率罕见,约为每50,000名新生儿中1例,无种族或性别差异5)7)。
SWS根据临床表现分为以下三型。
| 分类(Roach) | 特征 |
|---|---|
| I型(经典型) | PWS + 神经症状 + 青光眼 |
| II型 | PWS + 青光眼(无神经病变) |
| III型(最罕见) | 仅脑膜血管瘤 |
青光眼是SWS最重要的眼部并发症,在斑痣性错构瘤病中青光眼发病率最高2)。当眼睑受累及血管瘤时,青光眼的发生率高达30-70%。约40%的患者合并脉络膜血管瘤。
根据发病时间,青光眼大致分为早发型和晚发型。约60%为早发型,发生于出生后至4岁,主要病因为房角发育异常。其余约40%为晚发型,发生于幼儿期以后,病因与上巩膜静脉压升高和脉络膜血管瘤有关。多在10岁前发病。
斯特奇-韦伯综合征是一种先天性神经皮肤综合征,以三叉神经分布区的面部葡萄酒色血管瘤、同侧脑软膜血管瘤和眼部血管瘤为三大特征。由GNAQ基因的体细胞嵌合突变引起,非遗传性,多为散发4)8)。癫痫(75-90%在3岁前发病)、智力障碍、偏瘫等神经症状以及青光眼(30-70%)是主要并发症。也存在三大特征不全的II型(仅青光眼)和III型(仅脑膜血管瘤)。详见“原因与风险因素”章节。
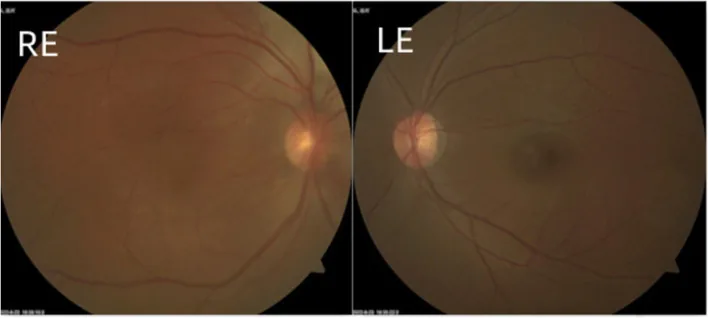
早发型以流泪、畏光、眼睑痉挛为首发症状。随着角膜直径增大和角膜混浊(牛眼)出现视力障碍。有时可见Descemet膜破裂条纹(Haab纹)。
晚发型临床表现与原发性开角型青光眼相似,早期自觉症状不明显。随着病情进展出现视野缺损和视力下降。
SWS由GNAQ基因(9号染色体q21.2)的体细胞嵌合突变(c.548G→A, p.Arg183Gln)引起8)。该突变导致Gαq信号通路持续激活,引起内皮细胞不受控制的增殖和血管畸形4)。由于是体细胞嵌合突变而非生殖细胞突变,因此不遗传。分子诊断需要对受累组织(通常为皮肤)进行活检4)。
GNAQ突变的检测受受累组织样本和分析方法的影响,因此分子诊断需结合临床表现进行解读。
葡萄酒色痣分布与风险
仅V1区域:青光眼风险6.7%
仅V2区域:青光眼风险几乎为零
V1+V2区域:青光眼风险显著升高至31.8%
V1+V2+V3区域:神经系统症状风险增加4倍
发病时间与病因的差异
早发型(约60%):主要由房角发育异常引起。表现为牛眼、角膜直径增大1)
晚发型(约40%):主要由上巩膜静脉压升高和脉络膜血管瘤参与引起1)
眼睑侵犯:当血管瘤累及眼睑时,青光眼发病率显著升高
双侧PWS:与单侧相比,更可能为SWS7)
SWS相关青光眼的诊断需要精确的眼压测量以及眼前段、房角和眼底检查。在儿童中,通常需要在全身麻醉下进行检查。
荧光眼底血管造影是有用的。早期可见大的脉络膜血管模式,晚期肿瘤整体呈强荧光。弥漫性脉络膜血管瘤在常规眼底检查中可能难以识别。
头部CT可检测脑皮质内的钙化。即使在未出现钙化的新生儿期,钆增强MRI也可检测到脑软膜血管瘤。SPECT脑血流评估也作为辅助手段使用。
SWS是母斑病之一,是引起脉络膜血管瘤的代表性疾病。与其他母斑病的鉴别很重要。
| 疾病 | 特征性眼部表现 | 血管瘤/肿瘤部位 |
|---|---|---|
| SWS | 脉络膜血管瘤、青光眼 | 面部+脑软膜 |
| von Hippel-Lindau病 | 视网膜血管瘤(颞侧周边) | 视网膜、小脑、肾 |
| 神经纤维瘤病1型 | 虹膜Lisch结节 | 皮肤神经纤维瘤 |
| 结节性硬化症 | 视网膜错构瘤 | 脑、皮肤、肾、心 |
此外,Klippel-Trenaunay-Weber综合征也表现为与SWS相似的皮肤血管瘤,但伴有四肢静脉畸形和骨软组织肥大,可与之鉴别。
SWS相关青光眼的治疗需根据发病年龄和病因机制采取不同策略。
先天性或婴幼儿期发病的青光眼需要手术治疗1)。首选小梁切开术或房角切开术1)。但与原发性先天性青光眼相比,成功率较低,常需再次手术。
进行小梁切除术时,血管瘤出血可能导致严重的脉络膜上腔出血或驱逐性出血。总体而言,青光眼手术反应不佳,常需行小梁切除术或引流管植入术。
年长患者由于上巩膜静脉压升高,药物治疗为首选1)。房水生成抑制剂(β受体阻滞剂、碳酸酐酶抑制剂)被认为最有效。前列腺素类似物的降眼压效果报道不一致。
当药物治疗或流出道重建手术无效时,可考虑小梁切除术或引流管植入术1)。
滤过手术/引流管植入
术中及术后并发症的处理
脉络膜出血/渗出:合并脉络膜血管瘤时,眼压急剧下降可导致脉络膜脱离和出血的风险很高1)。
预防措施:术前使用高渗剂降低眼压、行后巩膜切开术、预置巩膜瓣缝线并加强缝合。
设备选择:使用带阀门(Ahmed)或两阶段式(Baerveldt)GDD可降低低眼压风险。
睫状体光凝术:对于难治性病例,可考虑睫状体光凝术(CPC)。一项报告显示,16只眼中的10只(62.5%)在平均8.87年随访期间眼压维持在6-22 mmHg,且无并发症。
在两阶段法中,在将引流管插入前房前数周,先在引流盘周围形成包囊。这可以防止术后即刻眼压过度下降,并将脉络膜渗出和出血的风险降至最低。对于合并脉络膜血管瘤的SWS病例,这种方法尤其有用。
有报告称,即使作为第四或第五线药物添加,奈他舒地尔也能有效降低SWS相关青光眼的眼压。其机制是促进房水从小梁网流出。
SWS相关的弥漫性脉络膜血管瘤可能需要与青光眼治疗并行管理。
虽然比发育性青光眼更难治疗,但如果早期获得良好的眼压控制,可以保留视力。然而,如果脉络膜血管瘤增大并导致渗出性视网膜脱离,即使进行冷冻凝固也可能效果不佳,导致严重的视力障碍。
由于病变累及角膜、晶状体、视网膜和神经,通常难以获得良好视力。SWS患者的预期寿命比一般人群短,双侧软脑膜病变时神经系统症状更严重,预后更差。
最重要的注意事项是与脉络膜血管瘤相关的手术并发症。SWS中约40%合并脉络膜血管瘤,青光眼手术导致的眼压急剧下降有引起脉络膜渗出、出血和视网膜脱离的风险1)。预防措施包括术前使用高渗药物、进行后巩膜切开术、牢固缝合巩膜瓣、使用带阀门或两阶段式引流装置。此外,注意2岁以下儿童禁用α2受体激动剂(溴莫尼定)1)。详情请参阅“标准治疗”章节。
SWS的根本原因是GNAQ基因的体细胞嵌合突变(c.548G→A, p.Arg183Gln)8)。该突变持续激活Gαq信号通路,导致内皮细胞不受控制的增殖和血管畸形4)。由于突变发生在受精后早期的体细胞中,突变细胞的分布范围决定了临床表型(I~III型)的多样性。
青光眼诊疗指南(第5版)列出了SWS中眼压升高的以下五种机制1)。
摘除眼的组织学检查发现以下表现,与原发性先天性青光眼所见相似。
在婴幼儿期发病的情况下,房角发育异常被认为是最重要的因素。
在青少年后期至20岁以后发病的情况下,血管瘤导致的上巩膜静脉压升高是主要原因1)。房角镜检查显示房角异常极小,但房角内常观察到血液,与上巩膜静脉压升高相关。在这种情况下,房水生成抑制剂被认为最有效,药物治疗是首选。
这是因为两者的青光眼发病机制根本不同。早发型主要由房角先天性发育异常引起,小梁网或房角结构本身存在问题,因此物理性开放流出通道的房角手术(小梁切开术、房角切开术)有效1)。而晚发型主要由上巩膜静脉压升高引起,房角结构本身相对正常。在上巩膜静脉压高的情况下,房水生成抑制剂最有效,药物治疗是首选1)。如果药物治疗无效,则考虑能够绕过上巩膜静脉系统的滤过手术或引流管植入手术。详情请参阅“标准治疗方法”一节。
在SWS相关青光眼的管理中,以下领域有望取得进展。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm, Savona. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Yeom S, Comi AM. Updates on Sturge-Weber Syndrome. Handb Clin Neurol. 2015;132:157-168. doi:10.1016/B978-0-444-62702-5.00011-1.
Yadav PS, Adhikari P, Mehta B, et al. Unmasking Sturge-Weber Syndrome in Adulthood: A Case with Extrafacial Port-Wine Stain and Delayed Neurological Symptoms. Ann Med Surg. 2024;86:3679-3682.
Ainuz BY, Wolfe EM, Wolfe SA. Surgical Management of Facial Port-Wine Stain in Sturge Weber Syndrome. Cureus. 2021;13(1):e12637.
Pathak BD, Sharma S, Adhikari A, et al. Sturge-Weber Syndrome with Bilateral Port-Wine Stain. Case Rep Pediatr. 2022;2022:2191465.
Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368:1971-1979.
Stallworth JY, O’Brien KS, Han Y, Oatts JT. Efficacy of Ahmed and Baerveldt glaucoma drainage device implantation in the pediatric population: A systematic review and meta-analysis. Surv Ophthalmol. 2023;68(4):616-629.