葡萄酒色痣分布與風險
僅V1區域:青光眼風險6.7%
僅V2區域:青光眼風險幾乎為零
V1+V2區域:青光眼風險顯著升高至31.8%
V1+V2+V3區域:神經系統症狀風險增加4倍

Sturge-Weber症候群(SWS),也稱為腦三叉神經血管瘤病,是一種先天性神經皮膚症候群(母斑症)。其三大主徵為三叉神經分布區的臉部葡萄酒色血管瘤(火焰狀母斑)、同側軟腦膜血管瘤和眼部血管瘤。1879年,Sturge報告了一例伴有臉部血管瘤、牛眼、偏癱和癲癇的病例,1929年Weber將其確立為一種症候群。
病因是GNAQ基因的體細胞嵌合突變(合子後突變),非遺傳性,多為散發4)8)。被認為是胚胎期交感神經功能障礙導致的血管發育異常。發生率罕見,約每50,000名新生兒中1例,無種族或性別差異5)7)。
SWS根據臨床表現分為以下三型。
| 分類(Roach) | 特徵 |
|---|---|
| I型(經典型) | PWS + 神經症狀 + 青光眼 |
| II型 | PWS + 青光眼(無神經病變) |
| III型(最罕見) | 僅腦膜血管瘤 |
青光眼是SWS最重要的眼部併發症,在母斑症中青光眼發生率最高2)。當眼瞼有血管瘤侵犯時,青光眼的發生率高達30-70%。約40%的患者合併脈絡膜血管瘤。
根據發病時間,青光眼大致分為早發型和晚發型。約60%為早發型,發生於出生後至4歲,主要病因是隅角發育異常。其餘約40%為晚發型,發生於幼兒期以後,病因與上鞏膜靜脈壓升高和脈絡膜血管瘤有關。多在10歲前發病。
史德奇-韋伯症候群是一種先天性神經皮膚症候群,以三叉神經區域的臉部葡萄酒色血管瘤、同側腦軟膜血管瘤及眼部血管瘤為三大特徵。由GNAQ基因的體細胞嵌合突變引起,非遺傳性,多為散發病例4)8)。癲癇(75-90%在3歲前發病)、智能障礙、偏癱等神經症狀,以及青光眼(30-70%)是主要併發症。也存在三大特徵不全的II型(僅青光眼)和III型(僅腦膜血管瘤)。詳見「原因與風險因素」章節。
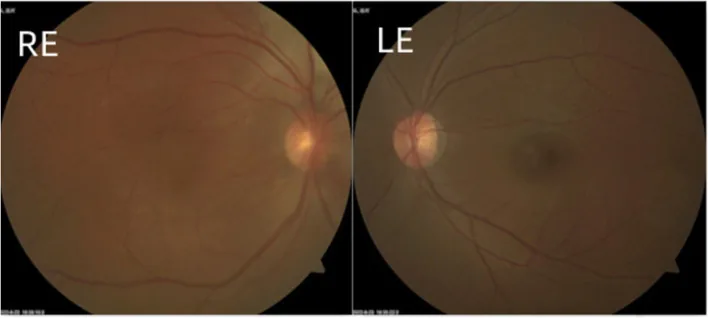
早發型以流淚、畏光、眼瞼痙攣為初始症狀。隨著角膜直徑增大和角膜混濁(牛眼)出現視力障礙。有時可見Descemet膜破裂條紋(Haab紋)。
晚發型臨床表現與原發性開放隅角青光眼相似,早期自覺症狀不明顯。隨著病情進展出現視野缺損和視力下降。
SWS由GNAQ基因(第9染色體q21.2)的體細胞嵌合突變(c.548G→A, p.Arg183Gln)引起8)。該突變導致Gαq信號通路持續激活,引起內皮細胞不受控制的增殖和血管畸形4)。由於是體細胞嵌合突變而非生殖細胞突變,因此不遺傳。分子診斷需要對受累組織(通常為皮膚)進行活檢4)。
GNAQ突變的檢測受受累組織樣本和分析方法的影響,因此分子診斷需結合臨床表現進行解讀。
葡萄酒色痣分布與風險
僅V1區域:青光眼風險6.7%
僅V2區域:青光眼風險幾乎為零
V1+V2區域:青光眼風險顯著升高至31.8%
V1+V2+V3區域:神經系統症狀風險增加4倍
發病時間與病因的差異
早發型(約60%):主要由隅角發育異常引起。表現為牛眼、角膜直徑增大1)
晚發型(約40%):主要由上鞏膜靜脈壓升高和脈絡膜血管瘤參與引起1)
眼瞼侵犯:當血管瘤累及眼瞼時,青光眼發生率顯著升高
雙側PWS:與單側相比,更可能為SWS7)
SWS相關青光眼的診斷需要精確的眼壓測量以及眼前段、隅角和眼底檢查。在兒童中,通常需要在全身麻醉下進行檢查。
螢光眼底血管攝影是有用的。早期可見大型脈絡膜血管模式,晚期腫瘤整體呈現過螢光。瀰漫性脈絡膜血管瘤在常規眼底檢查中可能難以識別。
頭部CT可檢測腦皮質內的鈣化。即使在未出現鈣化的新生兒期,釓增強MRI也可檢測到腦軟膜血管瘤。SPECT腦血流評估也作為輔助手段使用。
SWS是母斑症之一,是引起脈絡膜血管瘤的代表性疾病。與其他母斑症的鑑別很重要。
| 疾病 | 特徵性眼部表現 | 血管瘤/腫瘤部位 |
|---|---|---|
| SWS | 脈絡膜血管瘤、青光眼 | 面部+腦軟膜 |
| von Hippel-Lindau病 | 視網膜血管瘤(顳側周邊) | 視網膜、小腦、腎 |
| 神經纖維瘤病1型 | 虹膜Lisch結節 | 皮膚神經纖維瘤 |
| 結節性硬化症 | 視網膜缺陷瘤 | 腦、皮膚、腎、心 |
此外,Klippel-Trenaunay-Weber症候群也會出現類似SWS的皮膚血管瘤,但伴隨四肢靜脈畸形及骨軟組織肥大,可與之區別。
SWS相關青光眼的治療需根據發病年齡及病因機轉採取不同策略。
先天性或嬰幼兒期發病的青光眼需要手術治療1)。首選小樑切開術或隅角切開術1)。但與原發先天性青光眼相比,成功率較低,常需再次手術。
進行小樑切除術時,血管瘤出血可能導致嚴重的脈絡膜上腔血腫或驅逐性出血。總體而言,青光眼手術反應不佳,常需進行小樑切除術或引流管植入術。
年長患者因上鞏膜靜脈壓升高,藥物治療為首選1)。房水生成抑制劑(β阻斷劑、碳酸酐酶抑制劑)被認為最有效。前列腺素類似物的降眼壓效果報導不一致。
當藥物治療或流出道重建手術無效時,可考慮小樑切除術或引流管植入術1)。
濾過手術/引流管植入
術中及術後併發症的處理
脈絡膜出血/滲出:合併脈絡膜血管瘤時,眼壓急劇下降可導致脈絡膜剝離和出血的風險很高1)。
預防措施:術前使用高滲劑降低眼壓、行後鞏膜切開術、預置鞏膜瓣縫線並加強縫合。
設備選擇:使用帶閥門(Ahmed)或兩階段式(Baerveldt)GDD可降低低眼壓風險。
睫狀體光凝術:對於難治性病例,可考慮睫狀體光凝術(CPC)。一項報告顯示,16隻眼中的10隻(62.5%)在平均8.87年追蹤期間眼壓維持在6-22 mmHg,且無併發症。
在兩階段法中,在將引流管插入前房前數週,先在引流盤周圍形成包囊。這可以防止術後立即眼壓過度下降,並將脈絡膜滲出和出血的風險降至最低。對於合併脈絡膜血管瘤的SWS病例,這種方法尤其有用。
有報告指出,即使作為第四或第五線藥物添加,奈他舒地爾也能有效降低SWS相關青光眼的眼壓。其機制是促進房水從小梁網流出。
SWS相關的瀰漫性脈絡膜血管瘤可能需要與青光眼治療並行管理。
雖然比發育性青光眼更難治療,但如果早期獲得良好的眼壓控制,可以保留視力。然而,如果脈絡膜血管瘤增大並導致滲出性視網膜剝離,即使進行冷凍凝固也可能效果不佳,導致嚴重的視力障礙。
由於病變累及角膜、水晶體、視網膜和神經,通常難以獲得良好視力。SWS患者的預期壽命比一般人口短,雙側軟腦膜病變時神經系統症狀更嚴重,預後更差。
最重要的注意事項是與脈絡膜血管瘤相關的手術併發症。SWS中約40%合併脈絡膜血管瘤,青光眼手術導致的眼壓急劇下降有引起脈絡膜滲出、出血和視網膜剝離的風險1)。預防措施包括術前使用高滲透壓藥物、進行後鞏膜切開術、牢固縫合鞏膜瓣、使用帶閥門或兩階段式引流裝置。此外,注意2歲以下兒童禁用α2受體激動劑(溴莫尼定)1)。詳情請參閱「標準治療」章節。
SWS的根本原因是GNAQ基因的體細胞嵌合突變(c.548G→A, p.Arg183Gln)8)。此突變持續活化Gαq訊息傳導路徑,導致內皮細胞不受控制的增生與血管畸形4)。由於突變發生在受精後早期的體細胞中,突變細胞的分佈範圍決定了臨床表現型(I~III型)的多樣性。
青光眼診療指引(第5版)列出SWS中眼壓升高的以下五種機制1)。
摘除眼的組織學檢查發現以下所見,與原發性先天性青光眼所見相似。
在嬰幼兒期發病的情況下,隅角發育異常被認為是最重要的因素。
在青少年後期至20歲以後發病的情況下,血管瘤導致的上鞏膜靜脈壓升高是主要原因1)。隅角鏡檢查顯示隅角異常極小,但隅角內常觀察到血液,與上鞏膜靜脈壓升高相關。在這種情況下,房水生成抑制劑被認為最有效,藥物治療是首選。
這是因為兩者的青光眼發病機制根本不同。早發型主要由隅角先天性發育異常引起,小樑網或隅角結構本身存在問題,因此物理性開放流出通道的隅角手術(小樑切開術、隅角切開術)有效1)。而晚發型主要由上鞏膜靜脈壓升高引起,隅角結構本身相對正常。在上鞏膜靜脈壓高的情況下,房水生成抑制劑最有效,藥物治療是首選1)。如果藥物治療無效,則考慮能夠繞過上鞏膜靜脈系統的濾過手術或引流管植入手術。詳情請參閱「標準治療方法」一節。
在SWS相關青光眼的管理中,以下領域有望取得進展。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm, Savona. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Yeom S, Comi AM. Updates on Sturge-Weber Syndrome. Handb Clin Neurol. 2015;132:157-168. doi:10.1016/B978-0-444-62702-5.00011-1.
Yadav PS, Adhikari P, Mehta B, et al. Unmasking Sturge-Weber Syndrome in Adulthood: A Case with Extrafacial Port-Wine Stain and Delayed Neurological Symptoms. Ann Med Surg. 2024;86:3679-3682.
Ainuz BY, Wolfe EM, Wolfe SA. Surgical Management of Facial Port-Wine Stain in Sturge Weber Syndrome. Cureus. 2021;13(1):e12637.
Pathak BD, Sharma S, Adhikari A, et al. Sturge-Weber Syndrome with Bilateral Port-Wine Stain. Case Rep Pediatr. 2022;2022:2191465.
Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368:1971-1979.
Stallworth JY, O’Brien KS, Han Y, Oatts JT. Efficacy of Ahmed and Baerveldt glaucoma drainage device implantation in the pediatric population: A systematic review and meta-analysis. Surv Ophthalmol. 2023;68(4):616-629.