神經類肉瘤病 (NS)是類肉瘤病 患者中5-15%會發生的中樞及周邊神經系統肉芽腫性發炎疾病。
約70%的病例中,神經症狀為疾病的首發症狀,且多數情況下並未先行診斷為全身性類肉瘤病 。
症狀多樣,包括腦神經麻痺(以顏面神經最常見)、葡萄膜炎 、腦膜炎、脊髓病變、腦下垂體功能低下等。
確診需組織學確認非乾酪性肉芽腫,但因診斷困難病例眾多,常採用Zajicek標準進行階段性診斷。
治療首選為全身性皮質類固醇 ,對治療無效者則加用甲氨蝶呤 或TNF抑制劑 。
在日本,葡萄膜炎 的首要病因是神經類肉瘤病 ,眼部表現以IWOS標準評估。
早期診斷與適當治療可控制病情,但延誤診斷或治療無效時,可能留下嚴重神經障礙。
類肉瘤病 是一種原因不明的慢性發炎性疾病,特徵為非乾酪性肉芽腫。肺、皮膚和眼睛是好發器官,但當侵犯中樞神經系統(CNS)和/或周邊神經系統(PNS)時,稱為神經類肉瘤病 (Neurosarcoidosis; NS) 。它可能伴隨其他器官的類肉瘤病 ,也可能單獨侵犯神經系統。
發生率 :美國白人中每10萬人約11人,非裔美國人中每10萬人約35.5至36人盛行率 :約每10萬人152至215人好發年齡 :30至50歲。非裔美國女性較多神經病變的發生率 :在類肉瘤病 患者中,5%至15%可發現神經病變4) 7) 。在屍檢中,高達25%有證據顯示可能存在潛在病變以神經症狀為首發表現 :約70%的病例以神經症狀為首發表現,通常不會先有全身性診斷3)
在日本,類肉瘤病 相對常見,是葡萄膜炎 的首要病因。男性多見於20多歲,女性則有兩個高峰:20多歲及50至60多歲。
Q
神經類肉瘤病發生的頻率有多高?
A
5%至15%的類肉瘤病 患者會出現神經系統病變4) 7) 。屍檢中發現高達25%的患者有神經類肉瘤病 的表現,可能有很多潛在病例。約70%的病例中,神經症狀是該疾病的首發徵兆3) 。
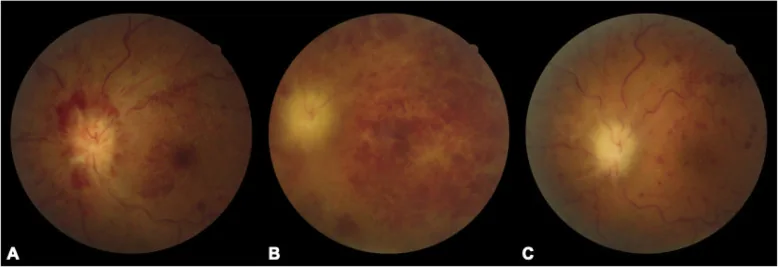
???????????????????????? Chaoyi Feng, Qian Chen, Wei Liu et al. Neurosarcoidosis presenting as
CRVO combined
CRAO : a biopsy-proven case report of a Chinese patient. BMC Ophthalmology. 2020 Aug 27; 20:348. Figure 1. PM
CI D: PMC7457306. License: CC BY.
????????????????????????????????????????????????????????????????
NS的症狀因病變部位而多樣,範圍從單一症狀到涉及多器官的複合症狀。
全身性及非特異性症狀
倦怠感、發燒、體重減輕
頭痛、認知功能障礙、情緒障礙
腦神經障礙
顏面神經麻痺 :最常見的腦神經障礙。可能伴隨耳下腺腫脹視神經 障礙視力 下降、視野缺損 (中心或周邊)眼球運動障礙 複視 、眼瞼下垂 。第四腦神經麻痺 也有報告9)
神經眼科症狀
腦膜炎症狀
脊髓及周邊神經症狀
感覺異常、肌力減弱、亞急性下肢癱瘓
膀胱直腸功能障礙、勃起功能障礙6)
內分泌症狀
尿崩症、高泌乳素血症、甲狀腺功能低下症。10~15%有垂體相關
重症病例出現全垂體功能低下症:皮質醇1.9 mcg/dL、FT4 0.4 ng/dL、泌乳素86.8 ng/mL等顯著低下4)
血管炎相關症狀
頭痛69%、運動症狀48%、腦神經障礙41%、認知行為變化28%7)
癲癇發作
CNS病變的主要發現
瀰漫性軟腦膜增強 :在釓增強MRI中最常見的發現。
腦神經增強 :包括顏面神經和視神經 在內的腦神經造影增強。
腦腫塊樣病變 :單發至多發。容易誤認為腫瘤或轉移。
水腦症 :交通性及非交通性兩型。57%的病例可發現2) 。
眼部所見(IWOS標準6項)
肉芽腫性前部葡萄膜炎 :羊脂狀角膜 後沉積物、虹膜 結節。
隅角 結節或帳篷狀周邊虹膜前粘連
塊狀玻璃體混濁 :雪球狀或串珠狀混濁。
視網膜 血管周圍炎
多發性蠟樣視網膜 脈絡膜 滲出斑 :或類似雷射光凝固 斑的萎縮病灶。
視神經乳頭 肉芽腫或脈絡膜 肉芽腫視神經乳頭 發紅、腫脹。
脊髓MRI的4種模式(PMC11213433) 6)
長節段橫斷性脊髓炎(LETM) :45%。從C2延伸至脊髓圓錐的縱向廣泛橫斷性病變腦膜脊髓神經根炎 :23%。腫瘤樣脊髓炎 :23%。前脊髓炎 :10%。發生於椎間盤退化相鄰區域
眼類肉瘤病 相關的附帶發現 :角膜 乾燥症、上鞏膜炎 /鞏膜炎 、淚腺腫脹、顏面神經麻痺
眼類肉瘤病 的併發症 :囊樣黃斑水腫 、視網膜 上膜、續發性青光眼 、併發性白內障
視神經病變 的特徵視神經乳頭 腫脹,4%有視神經周圍炎 10) 。
Q
眼睛會出現哪些症狀?
A
最常見的是葡萄膜炎 ,特徵為伴有豬脂狀角膜 後沉著物及虹膜 結節的肉芽腫性前部葡萄膜炎 。若符合IWOS標準6項(肉芽腫性前部葡萄膜炎 、隅角 結節、塊狀玻璃體混濁 、視網膜 血管周圍炎、蠟樣視網膜 脈絡膜 滲出斑、視神經乳頭 /脈絡膜 肉芽腫)中的2項以上,則懷疑眼類肉瘤病 。視神經病變 中28%為雙側發病10) 。
NS的病因尚未明確。Th1細胞性免疫反應(第四型過敏反應)導致的非乾酪性肉芽腫形成是基本病理狀態。推測是長期暴露於抗原刺激導致巨噬細胞和T細胞過度活化。在日本,有報告指出痤瘡丙酸桿菌可能參與其中。
職業暴露 :農業工作、接觸殺蟲劑與黴菌遺傳因素 :非裔美國人較常見,BTNL2基因變異可能增加易感性社會經濟因素 :低社會經濟地位可能透過壓力和免疫異常增加風險3)
NS的診斷需綜合多樣的臨床表現與檢查結果。確診需要組織確認非乾酪性肉芽腫,但由於中樞神經系統切片檢查具有風險,因此常使用多種診斷標準。
確定度 主要條件 確定(Definite) CNS切片顯示非乾酪性肉芽腫+臨床症狀+排除其他疾病 高度可能(Probable) 全身性類肉瘤病 的組織證據+CNS發炎的檢查結果 可能(Possible) 臨床表現提示但未滿足上述標準
組織診斷組(確定) :2個以上器官病變+檢查所見2項以上+病理組織陽性臨床診斷群(幾乎確定) :2個以上器官病變+2項以上檢查所見應排除的疾病 :惡性淋巴瘤、結核、多發性血管炎性肉芽腫症(GP A)、IgG4相關疾病、Sjögren症候群等
確定 :切片確認+葡萄膜炎 推定 :雙側肺門淋巴結腫大(BHL)+葡萄膜炎 (無切片檢查)可能性高 :眼內徵象3項+檢查結果2項可能 :眼內徵象4項+檢查結果2項
血清ACE :升高有助於診斷輔助(例如:73 U/L9) )。對全身性類肉瘤病 有用,但對神經型特異性不足血清溶菌酶 :可觀察到升高血清可溶性IL-2R(sIL-2R) :升高。與淋巴球減少同為眼部類肉瘤病 的有效標記67Ga-citrate閃爍造影或FDG-PET :出現聚集陽性影像有助於診斷輔助
CSF蛋白 :上升(74%)7) 細胞增多 :78%(主要為淋巴球)7) IgG指數 :上升(56%)7) 寡克隆帶 :25~30%陽性7) CSF ACE :升高有助診斷(例如:56.9 U/L5) )即使影像正常,70%病例仍可見CSF異常
釓增強MRI :敏感度最高。最常見的表現為瀰漫性/肥厚性軟腦膜增強。腦室周圍分布加上軟腦膜增強是典型的兩種表現組合1) 胸部CT :確認雙側肺門淋巴結腫大。在白人患者中,即使胸部CT正常,也不能排除類肉瘤病 FDG-PET :有助於評估其他部位病變及選擇切片部位3) MRI血管壁成像(VWI) :有助於評估血管炎相關的神經類肉瘤病
確認非乾酪性肉芽腫是黃金標準。中樞神經系統切片檢查雖為理想方式,但因侵襲性高,會考慮以淋巴結、皮膚、結膜 、經支氣管肺切片等其他部位替代。
結核性腦膜炎、多發性硬化症 、中樞神經系統淋巴瘤、EB 病毒相關淋巴瘤樣肉芽腫症
多發性血管炎性肉芽腫症(GP A)、腦膜瘤、視神經膠質瘤 、貝西氏病、IgG4相關疾病
Q
神經類肉瘤病的確定診斷需要哪些檢查?
A
確定診斷需要透過中樞神經系統切片確認非乾酪性肉芽腫。然而,由於侵襲性高,臨床上常採用階段性診斷,結合腦脊髓液檢查(蛋白質升高、淋巴球增多)、釓顯影磁振造影、血清ACE及sIL-2R、胸部電腦斷層(確認肺門淋巴結腫大)等。若在其他部位(如淋巴結、皮膚、經支氣管肺切片等)確認非乾酪性肉芽腫,則可診斷為極可能。
由於此疾病病程起伏不定,輕症病例可期待自然緩解,僅以類固醇 眼藥水觀察即可。重症病例則需全身性類固醇 治療。
前眼部炎症
類固醇 眼藥水前房 炎症,仍應持續使用以預防隅角 結節。散瞳藥 虹膜後粘連 )
後眼部炎症(重症病例)
口服類固醇 :從Prednisolone 0.5〜1.0 mg/kg/日開始,逐漸減量
Prednisolone逐漸減量的處方範例如下。
期間 劑量 2週 30毫克/日 1個月 20毫克/日 1個月 15毫克/日 1個月 10毫克/日 1個月 7.5毫克/日 1個月 5毫克/日 1個月 5毫克隔日
後部Tenon囊下注射 :緩釋型類固醇 (Kenacort A 40mg)。對囊樣黃斑水腫 、玻璃體混濁 有效。效果高峰約1個月,有效期間約3個月
眼部併發症的治療
併發性白內障 類固醇 下進行續發性青光眼 眼壓 眼藥水(前列腺素製劑、β阻斷劑、碳酸酐酶抑制劑 、α2受體激動劑)→口服碳酸酐酶抑制劑 →D-甘露醇點滴。手術(小樑切開術 )對類固醇性青光眼 特別有效阻塞性血管炎導致的無血管區 :視網膜光凝固術
第一線
口服皮質類固醇 :輕至中度患者的第一線治療。
靜脈注射皮質類固醇 (脈衝療法) :用於重症或類固醇 抗藥性病例。Methylprednisolone 1g×5天→口服Prednisolone 1 mg/kg6) 。
第二線
Methotrexate(MTX) :最常用的免疫抑制劑。因藥效發揮需時,故與類固醇 併用。
Azathioprine、Mycophenolate mofetil :作為MTX的替代或追加用藥。
第三線
英夫利西單抗 NF -α抑制劑。也用於合併腦血管炎的病例。
阿達木單抗 NF -α抑制劑。在難治病例中的使用正在增加。
合併腦血管炎的病例 :糖皮質激素+MTX/環磷醯胺/英夫利西單抗 的組合是主要治療策略7) 。診斷為類肉瘤病 後5年內腦血管事件的風險比高達10.067) 。
癲癇合併 :併用levetiracetam等抗癲癇藥 物5) 。
水腦症 :VP分流(可調式閥門5 cmH2O+抗虹吸裝置)合併類固醇 治療有效2) 。術後若發生一過性快速腦室塌陷(slit ventricles),則將閥門調整為15 cmH2O2) 脊髓壓迫(硬膜外病變) :可能需要外科減壓(椎板切除術)8) 除非有危及生命的併發症,否則手術適應症原則上有限
對於因垂體病變導致的全垂體功能低下症,需要補充氫化可的松、左甲狀腺素、去氨加壓素(尿崩症)等激素。神經損傷通常不可逆,可能需要終身補充4) 。
全身性類固醇 投與會使切片檢查結果轉為陰性,因此在經支氣管肺切片等診斷性切片完成前,原則上應避免全身性投藥。
長期使用類固醇 需注意骨質疏鬆、糖尿病及感染風險。部分病例可能需要長期維持劑量(5~10毫克/日)。
免疫抑制劑(如MTX、硫唑嘌呤 等)需數週至數月才能見效,因此早期與類固醇 併用很重要。
Q
類固醇治療需要持續多久?
A
依病情嚴重程度而有很大差異。眼結節病 典型用法是從prednisolone 30 mg開始逐漸減量,約7個月減至隔日5 mg。重症或復發病例可能需要長期維持劑量(5-10 mg/日)。神經結節病 常反覆復發與緩解,長期追蹤觀察不可或缺。
Th1細胞釋放IL-2、IFN-γ,動員並活化巨噬細胞。活化的巨噬細胞分泌細胞激素,維持持續的肉芽腫形成。組織學上,類上皮細胞與多核巨細胞形成中心,周圍聚集淋巴球、漿細胞、肥大細胞。多核巨細胞內有時可觀察到星狀體。
肉芽腫形成於血管壁內或血管周圍,尤其好發於小穿通動脈。確診類肉瘤病 後5年內的腦血管事件風險比為10.06,腦血管併發症的風險顯著升高7) 。
主要為發炎性髓鞘破壞。神經及肌肉切片檢查可發現神經上膜肉芽腫及神經內膜浸潤6) 。
腦膜肉芽腫性瘢痕化導致腦脊髓液通路阻塞,以及蛛網膜絨毛發炎導致腦脊髓液吸收障礙。可能發生交通性及非交通性兩種型態2) 。
下視丘、腦下垂體柄及腦下垂體的肉芽腫浸潤會損害內分泌軸。嚴重損害時可能出現伴隨鈉離子168(高血鈉症)的中樞性尿崩症4) 。
MRI血管壁成像技術有望提高血管炎相關NS的診斷準確性。
Focke等人(2025)的系統性回顧顯示,13例NS患者中有9例(69%)成功通過MRI VWI檢測到血管壁病變7) 。該技術可能可視化傳統釓造影MRI難以捕捉的血管壁炎症。
作為血管炎相關NS的生物標誌物 ,腦脊液中的新蝶呤和溶菌酶備受關注。
Focke等人(2025)報告,在血管炎相關NS病例中,CSF新蝶呤在100%的病例中升高(平均5.2 ng/ml),溶菌酶在75%中升高(平均4.25 mg/l)7) 。這些標誌物可能成為診斷工具。
作為不依賴FDG-PET的影像學方法,正在探索以生長抑素受體影像學和靶向CXCR4(在活化巨噬細胞上表達)的PET影像學。
托法替尼和巴瑞替尼等JAK抑制劑正處於探索階段,應用於難治性類肉瘤病 。
部分難治性NS病例有症狀改善的報告,但利妥昔單抗 在NS中的角色目前仍不明確6) 。
Ach T, Ben Yahia W, Halloul I, et al. Neurosarcoidosis-Induced Hypophysitis Mimicking Pituitary Macroadenoma. Cureus. 2023;15(6):e39865.
Kafai Golahmadi A, Craven CL, Watkins LD. Neurosarcoidosis Mimicking Normal Pressure Hydrocephalus. Cureus. 2023;15(6):e40281.
Hanif Z, Gonzalez Ramos KN, Razminia P, et al. A Perplexing Case of Bladder Mass Biopsy-Proven Neurosarcoidosis. Cureus. 2023;15(6):e40865.
Alfares K, Han HJ. Neurosarcoidosis-Induced Panhypopituitarism. Cureus. 2023;15(8):e43169.
Khawaja MA, Awesat BE, Yasini MN, et al. Neurosarcoidosis Presented as an Isolated Brain Lesion. Cureus. 2023;15(9):e45837.
Chaubey M, Meena K, Singh T, et al. Neurosarcoidosis: An under-diagnosed cause of myelopathy. J Family Med Prim Care. 2024;13:2157-60.
Focke JK, Brokbals M, Becker J, et al. Cerebral vasculitis related to neurosarcoidosis: a case series and systematic literature review. J Neurol. 2025;272:135.
Shields R, Sagan O, Roebke L, et al. Rare case of multifocal extradural and intramedullary neurosarcoidosis without pulmonary involvement. Spinal Cord Ser Cases. 2021;7:89.
Sarac E, Erzurum SA, Arif A. An Unusual Presentation of Neurosarcoidosis. Am J Case Rep. 2022;23:e937125.
Desmond PK, Ben JB, Elizabeth MG, Gordon TP. Optic neuropathy associated with systemic sarcoidosis. Neurol Neuroimmunol Neuroinflammation. 2016;3:e270.
Kidd D, Beynon HL. The neurological complications of systemic sarcoidosis. Sarcoidosis Vasc Diffus Lung Dis. 2003;20:85-94.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。