神经结节病(NS)是结节病 患者中5%~15%发生的中枢及周围神经系统的肉芽肿性炎症疾病。
约70%的病例中,神经系统症状是疾病的首发症状,且多数情况下全身性结节病 的诊断并不先行出现。
症状多样,包括脑神经麻痹(面神经最常见)、葡萄膜炎 、脑膜炎、脊髓病变、垂体功能减退等。
确诊需要组织学证实非干酪样肉芽肿,但诊断困难病例较多,采用Zajicek标准进行阶段性诊断。
治疗首选全身性皮质类固醇 ,耐药病例可加用甲氨蝶呤 或TNF抑制剂 。
在日本,葡萄膜炎 的首要病因是结节病 ,眼部表现根据IWOS标准进行评估。
早期诊断和适当治疗可以控制病情,但诊断延迟或难治性病例可能导致严重的神经功能障碍。
结节病 是一种原因不明的慢性炎症性疾病,以非干酪样肉芽肿为特征。肺、皮肤和眼是好发器官,但累及中枢神经系统(CNS)和/或周围神经系统(PNS)时称为神经结节病(Neurosarcoidosis; NS) 。它可伴随其他器官的结节病 发生,也可单独侵犯神经系统。
发病率 :美国白人为每10万人11例,非裔美国人为每10万人35.5~36例患病率 :约每10万人152~215例好发年龄 :30~50岁。非裔美国女性多见神经系统病变的发生率 :5%至15%的结节病 患者出现神经系统受累4) 7) 。尸检中高达25%有证据,可能存在隐匿性以神经症状为首发 :约70%的病例以神经症状为首发表现,常先于全身诊断3)
在日本,结节病 相对常见,是葡萄膜炎 的首要病因。男性多见于20多岁,女性则呈现20多岁和50至60多岁的双峰分布。
Q
神经结节病发生的频率有多高?
A
5%至15%的结节病 患者出现神经系统病变4) 7) 。尸检中发现高达25%的患者有神经结节病的表现,提示可能存在较多无症状病例。约70%的病例中,神经系统症状是该疾病的首发表现3) 。
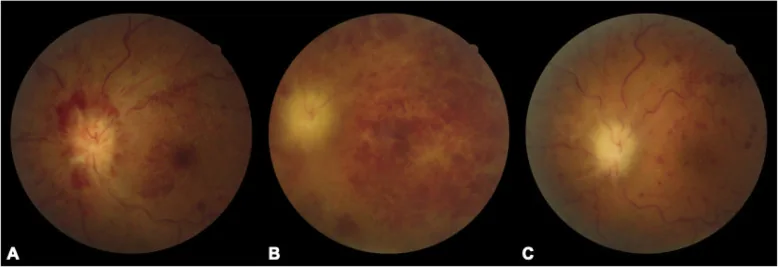
???????????????????????? Chaoyi Feng, Qian Chen, Wei Liu et al. Neurosarcoidosis presenting as
CRVO combined
CRAO : a biopsy-proven case report of a Chinese patient. BMC Ophthalmology. 2020 Aug 27; 20:348. Figure 1. PM
CI D: PMC7457306. License: CC BY.
????????????????????????????????????????????????????????????????
NS的症状因病变部位而异,范围从单一症状到涉及多器官的复合症状。
全身及非特异性症状
倦怠感、发热、体重减轻
头痛、认知功能障碍、情绪障碍
脑神经障碍
面神经麻痹 :最常见的脑神经障碍。可能伴有腮腺肿胀视神经 障碍视力 下降、视野缺损 (中心或周边)眼球运动障碍 复视 、眼睑下垂。也有报道第4脑神经麻痹9)
神经眼科症状
脑膜炎症状
脊髓及周围神经症状
感觉异常、肌力下降、亚急性截瘫
膀胱直肠功能障碍、勃起功能障碍6)
内分泌症状
尿崩症、高泌乳素血症、甲状腺功能减退症。10~15%有垂体受累
重症病例表现为全垂体功能减退症:皮质醇1.9 mcg/dL、FT4 0.4 ng/dL、泌乳素86.8 ng/mL等显著降低4)
血管炎相关症状
头痛69%、运动症状48%、脑神经障碍41%、认知行为变化28%7)
癫痫发作
CNS病变的主要表现
弥漫性软脑膜强化 :钆增强MRI中最常见的表现。
脑神经强化 :包括面神经、视神经 在内的脑神经增强。
脑肿块样病变 :单发或多发,易被误认为肿瘤或转移。
脑积水 :交通性和非交通性两种类型。57%的病例可见2) 。
眼部表现(IWOS标准6项)
肉芽肿性前葡萄膜炎 :羊脂状角膜 后沉着物、虹膜 结节。
房角 结节或帐篷状周边虹膜前粘连
块状玻璃体混浊 :雪球状或串珠状混浊。
视网膜 血管周围炎
多发性蜡样视网膜 脉络膜 渗出斑 :或类似光凝斑的萎缩病灶。
视神经乳头 肉芽肿或脉络膜 肉芽肿视神经乳头 充血 、肿胀。
脊髓MRI的4种模式(PMC11213433) 6)
长节段横贯性脊髓炎(LETM) :45%。从C2至脊髓圆锥的纵向广泛横贯性病变脑膜脊髓神经根炎 :23%。肿瘤样脊髓炎 :23%。前脊髓炎 :10%。发生于椎间盘变性相邻区域
眼结节病 的参考伴随表现 :角膜 干燥症、上巩膜炎 /巩膜炎 、泪腺肿胀、面神经麻痹
眼结节病 的并发症 :囊样黄斑水肿 、视网膜前膜 、继发性青光眼 、并发性白内障
视神经病变 的特征视盘水肿 ,4%出现视神经周围炎 10) 。
Q
眼睛会出现哪些症状?
A
葡萄膜炎 最为常见,特征性表现为伴有猪脂状角膜 后沉着物和虹膜 结节的肉芽肿性前葡萄膜炎 。符合IWOS标准6项(肉芽肿性前葡萄膜炎 、房角 结节、块状玻璃体混浊 、视网膜 血管周围炎、蜡样视网膜 脉络膜 渗出斑、视乳头/脉络膜 肉芽肿)中2项或以上时,应怀疑眼结节病 。视神经病变 中28%为双侧发病10) 。
NS的病因尚未明确。Th1细胞免疫反应(IV型过敏反应)导致的非干酪性肉芽肿形成是基本病理状态。推测是由于长期暴露于抗原刺激导致巨噬细胞和T细胞过度活化。在日本,有报告指出痤疮丙酸杆菌可能参与其中。
职业暴露 :从事农业、接触杀虫剂和霉菌遗传因素 :在非裔美国人中更常见,BTNL2基因突变可能增加易感性社会经济因素 :低社会经济地位可能通过压力和免疫异常增加风险3)
NS的诊断需综合多种临床表现和检查结果。确诊需要组织学确认非干酪性肉芽肿,但由于CNS活检存在风险,因此采用多种诊断标准。
确定度 主要条件 确诊(Definite) CNS活检显示非干酪性肉芽肿+临床症状+排除其他疾病 高度可能(Probable) 全身性结节病 的组织学证据+CNS炎症的检查结果 可能(Possible) 临床所见提示但不符合上述标准
组织诊断组(确诊) :2个或以上器官病变 + 检查结果2项以上 + 病理组织阳性临床诊断组(基本确定) :2个或以上器官病变 + 2项或以上检查结果应排除的疾病 :恶性淋巴瘤、结核、多血管炎性肉芽肿病(GP A)、IgG4相关疾病、Sjögren综合征等
确诊 :活检确认 + 葡萄膜炎 推定 :双侧肺门淋巴结肿大(BHL)+葡萄膜炎 (无活检)可能性高 :眼内体征3项+检查结果2项可能 :眼内体征4项+检查结果2项
血清ACE :升高有助于辅助诊断(例如:73 U/L9) )。对全身性结节病 有用,但对神经型的特异性不足血清溶菌酶 :可见升高血清可溶性IL-2R(sIL-2R) :升高。与淋巴细胞减少一起是眼结节病 的有效标志物67Ga-枸橼酸盐闪烁扫描或FDG-PET :阳性聚集影有助于诊断
CSF蛋白 :升高(74%)7) 细胞增多 :78%(主要为淋巴细胞)7) IgG指数 :升高(56%)7) 寡克隆带 :25~30%阳性7) CSF ACE :升高有助于诊断(例如:56.9 U/L5) )即使影像学正常,70%的患者也存在CSF异常
钆增强MRI :敏感性最高。弥漫性/肥厚性软脑膜强化是最常见表现。脑室周围分布+软脑膜强化是典型的两种表现组合1) 胸部CT :确认BHL。在白人中,即使胸部CT正常也不能排除结节病 FDG-PET :有助于评估其他部位病变和选择活检部位3) MRI血管壁成像(VWI) :有助于评估血管炎相关NS
确认非干酪性肉芽肿是金标准。CNS活检最为理想,但创伤较大,因此可考虑淋巴结、皮肤、结膜 、经支气管肺活检等其他部位作为替代。
Q
神经结节病的确定诊断需要哪些检查?
A
确定诊断需要通过CNS活检确认非干酪性肉芽肿的组织学证据。但由于其侵袭性高,实际中常采用脑脊液检查(蛋白升高、淋巴细胞增多)、钆增强MRI、血清ACE和sIL-2R、胸部CT(确认BHL)等组合进行阶梯式诊断。如果其他部位(淋巴结、皮肤、经支气管肺活检等)确认非干酪性肉芽肿,则可做出可能诊断。
由于该疾病病程波动,轻症病例可仅使用类固醇 滴眼液观察,期待自然缓解。重症病例需全身使用类固醇 。
前眼部炎症
类固醇 滴眼液前房 炎症,也应持续使用以预防房角 结节。散瞳药 虹膜后粘连 )
后眼部炎症(重症病例)
口服类固醇 :泼尼松龙0.5~1.0 mg/kg/日开始,逐渐减量
泼尼松龙逐渐减量的处方示例如下。
疗程 剂量 2周 30 mg/日 1个月 20 mg/日 1个月 15 mg/日 1个月 10 mg/日 1个月 7.5 mg/日 1个月 5 mg/日 1个月 5 mg 隔日
后Tenon囊下注射 :缓释类固醇 (曲安奈德 40mg)。对囊样黄斑水肿 、玻璃体混浊 有效。效果峰值约1个月,有效期约3个月
眼并发症的治疗
并发性白内障 类固醇 下进行继发性青光眼 眼压 滴眼液(前列腺素制剂、β受体阻滞剂 、碳酸酐酶抑制剂 、α2受体激动剂)→口服碳酸酐酶抑制剂 →D-甘露醇静脉滴注。手术(小梁切开术 )对类固醇性青光眼 尤其有效闭塞性血管炎导致的无血管区 :视网膜光凝术
一线治疗
口服皮质类固醇 :轻至中度的一线治疗。
静脉注射皮质类固醇 (冲击疗法) :用于重症或类固醇 抵抗病例。甲泼尼龙1g×5天→口服泼尼松龙1 mg/kg6) 。
二线治疗
甲氨蝶呤 (MTX)类固醇 联用。
硫唑嘌呤 、吗替麦考酚酯
三线治疗
英夫利西单抗 NF -α抑制剂。也用于合并脑血管炎的病例。
阿达木单抗 NF -α抑制剂。在难治性病例中使用增多。
合并脑血管炎的病例 :糖皮质激素+MTX/环磷酰胺/英夫利西单抗 的组合是主要治疗策略7) 。结节病 诊断后5年内脑血管事件的风险比为10.06,显著升高7) 。
合并癫痫 :联合使用左乙拉西坦等抗癫痫药 物5) 。
脑积水 :VP分流(可调压阀5 cmH2O+抗虹吸装置)联合类固醇 治疗有效2) 。术后若出现一过性快速脑室塌陷(裂隙脑室),应将阀门调至15 cmH2O2) 脊髓压迫(硬膜外病变) :可能需要外科减压(椎板切除术)8) 除非存在危及生命的并发症,否则手术适应症原则上有限
垂体病变导致的垂体功能全面减退需要补充氢化可的松、左甲状腺素、去氨加压素(尿崩症)等激素。神经损伤往往不可逆,可能需要终身补充4) 。
全身性类固醇 给药会使活检结果转为阴性,因此原则上在完成经支气管肺活检等诊断性活检之前,应避免全身给药。
长期使用类固醇 需注意骨质疏松、糖尿病和感染风险。部分病例可能需要长期维持剂量(5-10 mg/日)。
免疫抑制剂(如甲氨蝶呤 、硫唑嘌呤 等)需要数周至数月才能起效,因此早期与类固醇 联合使用很重要。
Q
类固醇治疗需要持续多久?
A
根据病情严重程度差异很大。眼结节病 通常从泼尼松龙30 mg开始逐渐减量,约7个月减至隔日5 mg。重症或复发患者可能需要长期维持剂量(5~10 mg/日)。神经结节病常反复发作与缓解,长期随访至关重要。
Th1细胞释放IL-2和IFN-γ,动员并激活巨噬细胞。活化的巨噬细胞分泌细胞因子,维持持续的肉芽肿形成。组织学上,上皮样细胞和多核巨细胞形成中心,周围聚集淋巴细胞、浆细胞和肥大细胞。多核巨细胞内有时可见星状体。
肉芽肿在血管壁内或血管周围形成。尤其好发于小穿通动脉。诊断为结节病 后5年内脑血管事件的风险比为10.06,脑血管并发症的风险显著增高7) 。
以炎性髓鞘破坏为主。神经和肌肉活检可证实神经外膜肉芽肿和神经内膜浸润6) 。
脑膜肉芽肿性瘢痕形成导致CSF通路阻塞,以及蛛网膜绒毛炎症导致CSF吸收障碍。可发生交通性和非交通性两种类型2) 。
下丘脑、垂体柄和垂体的肉芽肿浸润导致内分泌轴受损。严重受损时,可出现伴有Na 168(高钠血症)的中枢性尿崩症4) 。
通过MRI血管壁成像技术,有望提高血管炎相关NS的诊断准确性。
Focke等人(2025)的系统评价显示,在13例NS患者中,有9例(69%)通过MRI VWI成功检测到血管壁病变7) 。该技术可能能够可视化传统钆增强MRI难以捕捉的血管壁炎症。
作为血管炎相关NS的生物标志物 ,脑脊液中的新蝶呤和溶菌酶备受关注。
Focke等人(2025)报告,在血管炎相关NS病例中,脑脊液新蝶呤在100%的病例中升高(平均5.2 ng/ml),溶菌酶在75%的病例中升高(平均4.25 mg/l)7) 。这些标志物可能成为诊断工具。
作为不依赖FDG-PET的影像学方法,生长抑素受体成像和以CXCR4(在活化巨噬细胞上表达)为靶点的PET成像正在探索中。
托法替尼和巴瑞替尼等JAK抑制剂正在探索用于难治性结节病 的治疗。
部分难治性NS病例报告症状改善,但利妥昔单抗 在NS中的作用目前尚不明确6) 。
Ach T, Ben Yahia W, Halloul I, et al. Neurosarcoidosis-Induced Hypophysitis Mimicking Pituitary Macroadenoma. Cureus. 2023;15(6):e39865.
Kafai Golahmadi A, Craven CL, Watkins LD. Neurosarcoidosis Mimicking Normal Pressure Hydrocephalus. Cureus. 2023;15(6):e40281.
Hanif Z, Gonzalez Ramos KN, Razminia P, et al. A Perplexing Case of Bladder Mass Biopsy-Proven Neurosarcoidosis. Cureus. 2023;15(6):e40865.
Alfares K, Han HJ. Neurosarcoidosis-Induced Panhypopituitarism. Cureus. 2023;15(8):e43169.
Khawaja MA, Awesat BE, Yasini MN, et al. Neurosarcoidosis Presented as an Isolated Brain Lesion. Cureus. 2023;15(9):e45837.
Chaubey M, Meena K, Singh T, et al. Neurosarcoidosis: An under-diagnosed cause of myelopathy. J Family Med Prim Care. 2024;13:2157-60.
Focke JK, Brokbals M, Becker J, et al. Cerebral vasculitis related to neurosarcoidosis: a case series and systematic literature review. J Neurol. 2025;272:135.
Shields R, Sagan O, Roebke L, et al. Rare case of multifocal extradural and intramedullary neurosarcoidosis without pulmonary involvement. Spinal Cord Ser Cases. 2021;7:89.
Sarac E, Erzurum SA, Arif A. An Unusual Presentation of Neurosarcoidosis. Am J Case Rep. 2022;23:e937125.
Desmond PK, Ben JB, Elizabeth MG, Gordon TP. Optic neuropathy associated with systemic sarcoidosis. Neurol Neuroimmunol Neuroinflammation. 2016;3:e270.
Kidd D, Beynon HL. The neurological complications of systemic sarcoidosis. Sarcoidosis Vasc Diffus Lung Dis. 2003;20:85-94.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。