闭合性眼外伤(钝挫伤)

外伤性玻璃体出血
1. 什么是外伤性玻璃体出血?
Section titled “1. 什么是外伤性玻璃体出血?”玻璃体是无血管的透明组织,邻近组织的出血波及玻璃体凝胶内,导致玻璃体出血。外伤性玻璃体出血是由于眼球挫伤、穿通伤或穿孔伤引起的玻璃体内出血,外伤后出现急剧视力下降和飞蚊症。
包括自然发生在内的玻璃体出血总体发生率约为每10万人每年7例。按病因分类,增殖性糖尿病视网膜病变、后玻璃体脱离和外伤三者占所有病例的59%~88.5%。4) 特别是40岁以下的年轻人,外伤是最常见的原因。
ICD-10编码:S05(眼和眼眶损伤)
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”典型的的主诉是突然无痛性视力下降。但常合并外伤引起的眼痛或眼周疼痛。
- 急剧视力下降或视物模糊:根据出血量和部位,程度从轻度到重度不等。
- 飞蚊症和闪光感:新出现的飞蚊、阴影或“蜘蛛网”样视觉症状。
- 红视症:视野呈红色。
- 早晨症状加重:夜间血液沉积于黄斑部,起床时症状可能加重。
新鲜出血呈红色,但随着时间推移变为黄白色至灰白色,有时难以与陈旧性玻璃体混浊鉴别。
需确认以下外伤特有的合并表现:
- 前房积血(前房内血液积聚):即使眼底可见,前房内也可能有血液积聚。
- 虹膜离断或晶状体损伤:钝挫伤常合并这些损伤。
- 穿孔伤或眼球壁裂伤:开放性眼外伤需检查眼球前部创口。
- 虹膜红变(虹膜新生血管):见于慢性或长期病例。
3. 原因和风险因素
Section titled “3. 原因和风险因素”玻璃体是无血管组织,因此邻近组织(视网膜血管、睫状体、脉络膜)的直接损伤或间接牵引力成为玻璃体出血的来源。
按损伤机制分类
Section titled “按损伤机制分类”- 钝性眼外伤(挫伤):运动损伤(球拍、球、拳头等)、交通事故、职业伤害、暴力
- 开放性眼外伤(穿通/穿孔):金属碎片、玻璃碎片、钉子等穿透,枪伤
- 伴有视网膜裂孔或视网膜离断的出血:外伤后牵引导致视网膜血管破裂
- 外伤性视网膜血管损伤:脉络膜和视网膜血管的直接撕裂
年轻人和儿童的特殊性
Section titled “年轻人和儿童的特殊性”在年轻人中,玻璃体与视网膜的粘连比成人更强,因此钝性外伤时的牵引变化更大,更容易发生视网膜离断。
在婴幼儿双侧玻璃体出血中,需要考虑虐待导致的头部外伤。不要仅凭眼部表现判断,应与儿科和急诊科一起评估全身表现和受伤机制的一致性。3)
- 年龄:40岁以下,外伤是最常见原因。老年人中,与后玻璃体脱离相关的出血常见。
- 运动和职业环境:壁球、拳击、格斗、金属加工等风险高。
- 既有眼部疾病:存在视网膜格子样变性(网状变性)时,容易发生外伤性视网膜裂孔。
- 抗凝药和抗血小板药:可能增加出血量,但若医学上必要,不建议为了消退玻璃体出血而停药。1)
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”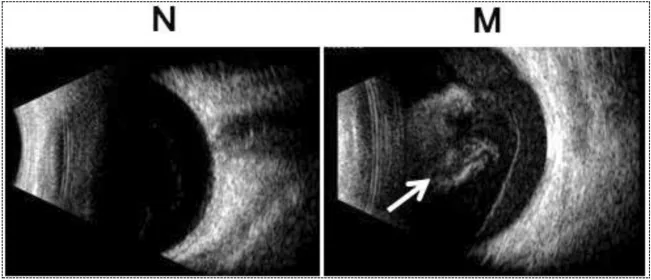
外伤性玻璃体出血是一种现象性表现,因此迅速评估出血范围、有无视网膜脱离及有无眼内异物至关重要。
详细确认外伤机制(钝性或穿通性)、受伤时间及视力变化过程。既往史需确认视网膜疾病、格子样变性、糖尿病等。儿童若受伤机制与临床所见不符,需怀疑虐待。
- 裂隙灯显微镜检查:确认前部玻璃体中的红细胞、色素上皮细胞、炎症细胞,以及前房积血、虹膜离断、晶状体脱位/损伤、虹膜红变。
- 眼压测量和前房角镜检查:检查外伤后的眼压波动、房角后退和新生血管。
- 散瞳眼底检查:检查出血形态和范围、有无视网膜裂孔和视网膜脱离。开放性外伤应先通过眼压测量和裂隙灯检查评估伤口,散瞳巩膜压迫需谨慎判断。
B型超声检查
Section titled “B型超声检查”当眼底完全无法窥见时,B型超声检查是必需的。
- 确认出血范围、有无后玻璃体脱离和视网膜脱离。
- 当后玻璃体膜上聚集出血时,有时难以与脱离的视网膜鉴别。如果能确认与视盘的连续性,则脱离视网膜的可能性高。
- B型超声也可能出现假阴性,因此出血消退后的详细眼底检查很重要。
- 开放性外伤需检查眼球变形和眼内异物(高回声)。
以下为主要检查的区分使用。
| 检查 | 目的 | 适应症 |
|---|---|---|
| B型超声 | 排除视网膜脱离、出血范围、眼内异物 | 眼底无法窥见时(必需) |
| ERG(视网膜电图) | 视网膜功能评估 | 原因不明、长期病例 |
| 眼眶CT | 确认眼内异物、眼眶骨折 | 开放性外伤、疑似异物 |
| 荧光素眼底血管造影(FA) | 识别新生血管 | 轻中度出血 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗方案取决于出血程度、有无视网膜脱离以及外伤类型。治疗延迟可能导致永久性视网膜损伤或因缺血引起的新生血管性青光眼,因此需要慎重考虑保守观察还是手术治疗。
保守治疗(观察)
Section titled “保守治疗(观察)”如果出血轻微,则继续观察等待自然吸收。红细胞以每天约1%的速度消失。完全吸收可能需要数周至数月。
- 休息和头部位置管理:指示睡觉时保持头部抬高。血液沉淀后视力改善,并可进行更完整的眼底检查。
- 限制剧烈活动:避免提重物、用力屏气和接触性运动。
玻璃体切除术(睫状体平坦部玻璃体切除术:PPV)的适应证
Section titled “玻璃体切除术(睫状体平坦部玻璃体切除术:PPV)的适应证”以下情况适合进行玻璃体切除术:
| 适应证 | 内容 |
|---|---|
| 合并视网膜脱离 | 如果B超确认,则早期手术以复位视网膜。 |
| 自然吸收困难 | 出血严重且不吸收时(诊断和治疗目的) |
| 虹膜新生血管 | 需要更早的手术干预。 |
| 鬼影细胞青光眼 / 溶血性青光眼 | 变性红细胞阻塞小梁网 → 眼压升高 |
| 开放性眼外伤 | 用于眼内异物取出和预防眼内炎 |
| 原因不明的浓密出血 | 用于诊断目的 |
外伤后的手术时机
Section titled “外伤后的手术时机”外伤后的玻璃体手术原则上在急性炎症消退后进行(通常等待2~4周)。但以下情况优先考虑早期手术:
等待期间同时进行炎症管理(类固醇滴眼液、抗炎药)和眼压管理。
鬼影细胞青光眼的管理
Section titled “鬼影细胞青光眼的管理”外伤后数周至数月,玻璃体内残留的变性(鬼影)红细胞可能阻塞小梁网(眼内排水结构),导致眼压升高,即鬼影细胞青光眼。
- 诊断:裂隙灯显微镜下前房内可见褐色变性红细胞(鬼影细胞)。
- 治疗:使用降眼压药物(β受体阻滞剂滴眼液、碳酸酐酶抑制剂)。如果内科治疗无效,考虑玻璃体切除术清除。
新生血管性青光眼的预防
Section titled “新生血管性青光眼的预防”如果慢性出血或缺血性变化进展,虹膜和前房角可能产生新生血管,导致新生血管性青光眼。治疗延迟是最大的风险,因此即使在随访观察期间,定期进行前房角检查和眼压管理也很重要。
红细胞被认为以每天约1%的速度消失,完全吸收可能需要数周到数月。睡觉时抬高头部可使血液沉淀,有望改善日间视力。如果不吸收、伴有视网膜脱离或有新生血管性青光眼风险,则适合进行玻璃体切除术。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”玻璃体是无血管的透明组织,因此出血从邻近组织(视网膜血管、脉络膜、睫状体)蔓延而来。外伤性病例的机制大致分为机械力直接损伤和牵拉。
钝挫伤(闭合性眼外伤)的机制
Section titled “钝挫伤(闭合性眼外伤)的机制”当眼球前后方向受压时,眼球赤道部在冠状面方向膨胀,产生从玻璃体到视网膜的向内牵拉力。尤其在年轻患者中,玻璃体与视网膜的粘连牢固,这种牵拉力可导致视网膜离断、视网膜血管破裂和玻璃体出血。
开放性眼外伤的机制
Section titled “开放性眼外伤的机制”当眼壁发生全层缺损时,眼内压急剧下降,脉络膜、睫状体和玻璃体腔可能发生全层出血。玻璃体脱出(嵌顿)可能导致视网膜牵拉。
摇晃婴儿综合征(婴幼儿)的机制
Section titled “摇晃婴儿综合征(婴幼儿)的机制”在虐待性头部外伤中,可能发生多层眼内出血,包括视网膜前、视网膜内、视网膜下和玻璃体腔出血。应结合外伤机制和全身损伤评估发现。3)
玻璃体内血液的转归
Section titled “玻璃体内血液的转归”释放到玻璃体腔内的血液迅速形成血栓,并以每天约1%的速度消失。红细胞通过小梁网排出,或发生溶血和吞噬作用,或在玻璃体内停留数月。
变性(鬼影)红细胞可阻塞小梁网,导致鬼影细胞性青光眼。此外,玻璃体中的红细胞成分可促进纤维增生,进而发展为增生性玻璃体视网膜病变。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”外伤性玻璃体出血的早期玻璃体手术 vs. 择期手术
Section titled “外伤性玻璃体出血的早期玻璃体手术 vs. 择期手术”关于外伤性玻璃体出血最佳手术时机的证据有限。Tan等人(2010)报告了一项回顾性病例系列,涉及40只伴有视网膜裂孔的玻璃体出血眼接受早期玻璃体手术,结果显示预后良好且并发症率可接受5)。外伤病例中早期干预的有效性需要进一步的前瞻性研究。
小切口玻璃体手术(25G、27G)在外伤眼中的应用
Section titled “小切口玻璃体手术(25G、27G)在外伤眼中的应用”25G和27G微切口玻璃体手术(MIVS)即使在创伤后仍有炎症的眼内也具有创伤小、术后恢复快的优点。关于其在外伤眼中的安全性和有效性的报告正在积累中。
术前抗VEGF药物给药
Section titled “术前抗VEGF药物给药”基于增生性糖尿病视网膜病变中术前抗VEGF药物减少出血的效果,尝试将其应用于外伤后出现的牵拉性病变。然而,新生血管膜的急剧收缩可能加重牵拉性视网膜脱离,因此在外伤眼中使用需要谨慎选择患者。1)
8. 参考文献
Section titled “8. 参考文献”- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
- American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
- Christian CW, Block R; Committee on Child Abuse and Neglect, American Academy of Pediatrics. Abusive head trauma in infants and children. Pediatrics. 2009;123(5):1409-1411. doi:10.1542/peds.2009-0408.
- Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42(1):3-39. doi:10.1016/S0039-6257(97)84041-6.
- Tan HS, Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533. PMID: 20579632. doi:10.1016/j.ajo.2010.04.005.
