彩色眼底照片提供与眼底检查所见相似的高分辨率图像。无需处理即可再现眼底的自然色彩,部分设备还配备各种拍摄模式和滤镜以突出特定病变。
通过二维记录出血(红色)、硬性渗出(黄白色)等颜色信息以及黄斑裂孔、视盘凹陷、血管异常等形态变化,可以实现客观、纵向评估。
OCT可以获得后极部病变的形态细节,但无法提供颜色信息。彩色眼底照片从颜色信息推断病变成分是其独特优势。
眼底包含血液血红蛋白的红色、RPE和脉络膜黑色素的棕色、黄斑色素(叶黄素)的黄色、硬性渗出的黄白色、棉絮斑和坏死视网膜的白色等。
彩色眼底照片特别有用的疾病如下。
- 糖尿病视网膜病变(DR):用于记录严重程度、视盘/视网膜新生血管(NVE)的有无以及治疗效果。广角成像对掌握DR的整体情况特别有效。1)
- 视网膜静脉阻塞(RVO):用于记录视网膜病变的严重程度、NVE以及视网膜内出血的范围。2)
- 视网膜动脉阻塞(RAO):用于记录视网膜病变的严重程度、血管直径、视网膜内栓子和新生血管的存在3)
Q
眼底照相和OCT有什么区别?
A
眼底照相通过二维方式记录颜色信息和形态变化,可以直观地识别出血、渗出、血管异常和色素改变。OCT通过断层图像提供详细的形态信息,但不能获取颜色信息。两者是互补的检查方法。
眼底照片的左右眼辨别利用视盘和黄斑的位置关系。视盘始终位于鼻侧,黄斑始终位于颞侧。如果视盘出现在图像的右半部分,则为右眼;出现在左半部分,则为左眼。
异常部位的定位采用四象限分类法。
- 基本方向:上方、下方、鼻侧、颞侧
- 复合方向:上颞侧、上鼻侧、下颞侧、下鼻侧
视盘(视乳头)位于鼻侧,呈黄橙色至粉红色,边界清晰。颞侧边界尤为清晰,鼻侧边界稍模糊。
视盘的构成
巩膜环:围绕视盘外缘。在巩膜终止、神经纤维进入眼内的位置形成。
神经视网膜边缘:位于视杯边缘与视盘边缘之间的组织。主要由神经纤维和胶质细胞组成,通常呈粉红色。
视盘凹陷:中央淡色、水平椭圆形的凹陷。正常杯盘比小于0.5。
ISNT法则
定义:神经视网膜边缘厚度正常分布的记忆法。
顺序:下方(Inferior)>上方(Superior)>鼻侧(Nasal)>颞侧(Temporal)依次变厚。
意义:偏离此模式提示青光眼性改变。
视网膜中央动脉和静脉从视盘发出,分为颞上、颞下、鼻上、鼻下四个分支。约三分之一的人群存在睫状视网膜动脉,供应黄斑周围区域。
- 动脉比静脉细,颜色更亮。
- 超过一个视盘直径时称为小动脉和小静脉。
- 黄斑:位于视盘颞侧约两个视盘直径、稍偏下方。直径约5.5毫米。因RPE细胞较高、色素密度大,比周围区域显得更暗。
- 中心凹:黄斑中心,直径1.5毫米。叶黄素和玉米黄质使其呈黄色。
图像亮度均匀、对比度良好、眼底结构清晰显示是正常判定的必要条件。
主要伪影如下。
- 周边有光进入:由光轴偏移、相机前后移位、睫毛遮挡光路引起。
- 图像斑点:物镜、内部反射镜或镜头污垢导致的白斑。
- 黑色中心斑点:在拍摄高度近视眼时容易出现。
Q
如何区分左右眼?
A
如果视盘位于图像的右半部分,则为右眼;位于左半部分,则为左眼。这是基于视神经始终位于鼻侧、黄斑始终位于颞侧的解剖学原则。
- 视盘苍白:提示因血管消失导致的缺血,或纤维化、脱髓鞘、胶质增生。主要病因:前部缺血性视神经病变(AION)、视神经萎缩、视神经发育不全。
- 视盘充血:由视盘水肿或炎症引起。颅内压增高导致的视乳头水肿需与“视盘水肿”区分。
- 色素沉着:视盘黑色素细胞瘤(偏心黑色病变)、脉络膜黑色素瘤浸润。
- 视盘水肿:特征为边界模糊和充血。Frisen分级量表广泛用于严重程度评估。
- 假性视盘水肿:视盘隆起但无神经纤维层肿胀的状态。与真性视盘水肿的鉴别很重要。
- 视盘周围萎缩(PPA):包括α区(不规则色素沉着/脱色素)和β区(可见巩膜和大的脉络膜血管)。是高度近视和青光眼中均可见的非特异性表现。
- 近视性新月形斑:视盘颞侧白色脱色素的新月形病变。由巩膜伸展和RPE变薄引起。
- 视盘切迹:与RNFL局灶缺损相关的视盘轮廓局部凹陷。与青光眼性改变有关。
- 有髓神经纤维:白灰色、边缘呈羽毛状的斑片状病变,覆盖下方血管。
- 视盘小凹:颞下方灰白色圆形或椭圆形凹陷。先天性异常。
- 视盘玻璃膜疣:钙化的黄白色圆形沉积物。视盘呈凹凸不平的隆起。
- 动静脉交叉征(AV nicking):硬化动脉压迫相邻静脉导致局部狭窄。最常见于慢性高血压。
- 微动脉瘤:小的红色点状病变。常见于糖尿病视网膜病变。
- 血管内斑块:分叉处的胆固醇(Hollenhorst斑块)、滑石粉或钙沉积。
- 血管不连续:由肿瘤侵犯血管或非灌注(如BRAO或海绵状血管瘤)引起。
- 硬性渗出:鲜黄色,边界清晰。慢性血管渗漏导致的脂质沉积。
- 软性渗出(棉絮斑):黄白色至灰白色,边界模糊。由RNFL梗死引起。
- 黄斑星芒状渗出:黄斑区放射状硬性渗出。高血压视网膜病变和视神经视网膜炎的特征。
- 环状渗出:动脉瘤周围的环形脂质沉积。提示视网膜小动脉瘤。
出血根据视网膜层次不同,其形态、色调及与血管的位置关系各异。详见“基于颜色信息的病变解释原理”一节。
视网膜前出血
玻璃体出血:遮挡下方视网膜结构。随时间推移发生重力沉降。
玻璃体下出血:随头位改变可向下移动,具有活动性。
内界膜(ILM)下出血:固定,舟形,边界清晰。视网膜血管在出血上方不可见。
视网膜内及视网膜下出血
火焰状出血:RNFL出血。沿神经纤维走行的细长形,边界不清。不覆盖表层血管。
点状及斑状出血:来自深层毛细血管层。暗红色,边界清晰。
Roth斑:中心白色至苍白的圆形或火焰状出血。由血小板-纤维蛋白栓引起。
Drance出血:向视乳头方向逐渐变细的线状出血。与青光眼性视乳头改变相关。
视网膜下出血:深红色,形状不规则,边界不清。其上走行的视网膜血管可见。
RPE下出血:暗红色,边界清晰,局限。
- 结晶样视网膜病变:大量小的黄色结晶样沉积物。原因包括滑石视网膜病变、Bietti结晶样营养不良、胱氨酸病、他莫昔芬视网膜病变等。
- 视网膜前膜(ERM):覆盖黄斑的透明至白色至黄色的纤维血管膜。膜收缩导致中心凹轮廓消失和视网膜表面皱褶。
Q
如何通过眼底照片判断出血的深度?
A
与视网膜血管的位置关系是关键。如果出血覆盖血管,则为视网膜前(玻璃体或内界膜下);如果出血位于血管之间,则为视网膜内;如果血管在出血上方走行,则为视网膜下。出血的形态(火焰状、点状、舟状)也有助于鉴别深度。
 彩色眼底照相判读图像
彩色眼底照相判读图像
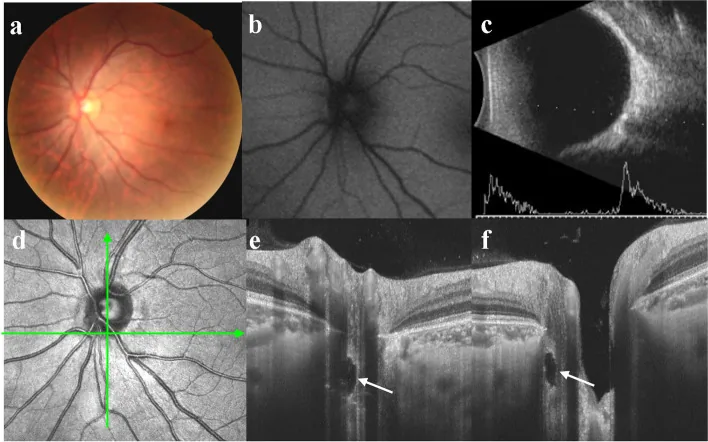
Xiaohong Guo; Yingjie Wu; Yuhong Wu; Hui Liu; Shuai Ming; Hongpei Cui; Ke Fan; Shuyin Li; Bo Lei. Detection of superficial and buried optic disc drusen with swept-source optical coherence tomography. BMC Ophthalmol. 2022 May 13; 22:219. Figure 3. PM
CID: PMC9107153. License: CC BY.
典型埋藏性视盘玻璃疣的多模态成像 a 视盘无明显假性水肿。b 未检测到自发荧光。c
B超显示强回声点伴声影。d 水平扫描线对应e,垂直扫描线对应f。e/f 视盘边缘附近可见视盘玻璃疣(白色箭头),视乳头周围无高反射团块。
正确理解各拍摄设备和模式的特性是恰当判读的前提。
拍摄方法的特性比较如下所示。
| 拍摄方法 | 光源 | 视角 | 散瞳 |
|---|
| 传统眼底相机 | 白光闪光 | 约60度 | 需要 |
| 超广角眼底相机 | 激光(红、绿、蓝) | 约130~135度 | 不需要 |
| 手持式眼底相机 | — | 25~40度 | 不需要 |
- 传统眼底相机:使用白色闪光灯拍摄约60度的图像。图像格式可选择TIFF(未压缩)或JPEG(压缩)。
- 超广角眼底相机(如Optos):使用激光光源的扫描型。红、绿(和蓝)波长光源快速通过瞳孔中心,将获得的点信息以伪彩色成像。可在无散瞳、短时间内拍摄约130~135度的广角图像。对掌握DR整体情况特别有效1)。
- 手持式眼底相机(如OPTOMED M5、iExaminer):视角25~40度,无散瞳。适合外出时拍摄后极部。
- 无赤光摄影:提取绿色和蓝色成分的黑白照片。对显示出血、微动脉瘤和RNFLD极佳。当广角彩色眼底照片因亮度高而无法观察RNFLD时有用。
- 波长分层选择性成像:蓝光→表层(RNFL),绿光→血管病变,红光→深层至脉络膜评估。
- 荧光素眼底血管造影(FA):静脉注射荧光素钠后拍摄。主要擅长检测视网膜异常(血管壁异常、新生血管、RPE异常)。通过高荧光(渗漏、窗样缺损、组织染色、积存)和低荧光(遮挡、充盈缺损)评估病变。
- 吲哚青绿血管造影(ICG):主要用于检测脉络膜病变
Q
什么是无赤光摄影?
A
这是一种仅提取绿色和蓝色成分并转换为黑白的眼底照片。通过去除血液(红色),可以增强出血、微动脉瘤和视网膜神经纤维层缺损(RNFLD)的对比度。在某些电子病历归档系统中,只需按一个按钮即可转换。
眼底的颜色信息对于推断病变的组成成分(如血液、黑色素、脂质和坏死组织)至关重要。
呈现红色的表现大致分为出血、血管异常和假性红色病变。
出血的层次判定(根据与血管的位置关系判定)
| 与血管的关系 | 诊断 |
|---|
| 出血覆盖血管 | 玻璃体出血 / 视网膜前出血 |
| 刷状出血(血管之间) | 视网膜浅层出血 |
| 斑片状出血(血管之间) | 视网膜内出血 |
| 血管走行于出血之上 | 视网膜下出血 |
血管异常
假性红色病变
- 先天性黑色素沉着:先天性视网膜色素上皮肥厚,脉络膜痣
- 获得性黑色素沉着:RPE/脉络膜变性萎缩区域的黑色素残留,陈旧性RPE脱离,脉络膜恶性黑色素瘤
- RPE脱离:圆形或椭圆形隆起,或从视神经乳头放射状的地图样裂纹
RPE变性萎缩、RPE裂孔、视网膜脉络膜萎缩
病变的分层分类对诊断有用。
- 玻璃体内:Weiss环、闪辉性玻璃体液化、雪球状混浊(结节病)、陈旧性玻璃体积血
- 视乳头:视乳头玻璃膜疣(先天性)、前部缺血性视神经病变/视神经萎缩(获得性)
- 视网膜表面:视网膜前膜、棉絮状白斑(DR、高血压视网膜病变、胶原病)
- 视网膜内:白点状视网膜炎、Stargardt病、Best病(先天性);硬性渗出、视网膜动脉闭塞的缺血坏死视网膜、坏死性视网膜炎的坏死视网膜、白鞘化血管(获得性);视网膜母细胞瘤、结节性硬化症(肿瘤性)
- 视网膜下:硬性及软性玻璃膜疣(年龄相关性)、纤维蛋白凝块(息肉状脉络膜血管病变)、结节病结节、眼底白点综合征(炎症性)、陈旧性视网膜下出血(年龄相关性黄斑变性)、脉络膜骨瘤、转移性脉络膜肿瘤(肿瘤性)
除了传统的眼底相机(白光,约60度)外,使用激光作为光源的扫描式超广角眼底成像设备已普及。可在无散瞳、短时间内拍摄约130-135度的广角图像。
在DR、视网膜静脉阻塞、视网膜脱离等周边病变重要的疾病中,整体情况的把握得到了显著提升。代表性设备Optos系列已广泛普及。RetCam用于小儿眼底摄影(如早产儿视网膜病变的评估)。
美国眼科学会DR诊疗指南(2024)指出,广角成像对于把握DR的整体病变负荷(DR burden)特别有用1)。
使用扫描激光检眼镜(SLO)的多色成像,可根据波长获取不同层次的信息。蓝光反映表层(RNFL),绿光反映血管病变,红光反映深层至脉络膜。
与其他医疗人员共享眼底所见时,使用彩色编码的眼底图表进行记录。
主要的彩色编码如下(有国际规则)。
- 红色:附着视网膜、视网膜动脉、视网膜前/内/下出血
- 蓝色:脱离视网膜、视网膜静脉、视网膜皱襞
- 绿色:玻璃体出血等中间透光体的混浊
- 黑色:视网膜色素沉着、脉络膜色素沉着
- 黄色:硬性渗出、黄斑水肿、活动性视网膜脉络膜炎
- 紫色:扁平新生血管,橙色:隆起的新生血管
- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
- American Academy of Ophthalmology. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
- American Academy of Ophthalmology. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。

