彩色眼底照片提供與眼底檢查所見相似的高解析度影像。無需處理即可再現眼底的自然色彩,部分設備還配備各種拍攝模式和濾鏡以凸顯特定病變。
透過二維記錄出血(紅色)、硬性滲出(黃白色)等顏色資訊以及黃斑裂孔、視神經盤凹陷、血管異常等形態變化,可以實現客觀、縱向評估。
OCT可以獲得後極部病變的形態細節,但無法提供顏色資訊。彩色眼底照片從顏色資訊推斷病變成分是其獨特優勢。
眼底包含血液血紅蛋白的紅色、RPE和脈絡膜黑色素的棕色、黃斑色素(葉黃素)的黃色、硬性滲出的黃白色、棉絮斑和壞死視網膜的白色等。
彩色眼底照片特別有用的疾病如下。
- 糖尿病視網膜病變(DR):用於記錄嚴重程度、視神經盤/視網膜新生血管(NVE)的有無以及治療效果。廣角成像對掌握DR的整體情況特別有效。1)
- 視網膜靜脈阻塞(RVO):用於記錄視網膜病變的嚴重程度、NVE以及視網膜內出血的範圍。2)
- 視網膜動脈阻塞(RAO):有助於記錄視網膜病變的嚴重程度、血管直徑、視網膜內栓子及新生血管的存在3)
Q
眼底照相和OCT有什麼不同?
A
眼底照相以二維方式記錄顏色資訊和形態變化,可以直觀地辨識出血、滲出、血管異常和色素改變。OCT透過斷層影像提供詳細的形態資訊,但無法獲取顏色資訊。兩者是互補的檢查方法。
眼底照片的左右眼辨別利用視神經盤和黃斑的位置關係。視神經盤始終位於鼻側,黃斑始終位於顳側。如果視神經盤出現在影像的右半部分,則為右眼;出現在左半部分,則為左眼。
異常部位的定位採用四象限分類法。
- 基本方向:上方、下方、鼻側、顳側
- 複合方向:上顳側、上鼻側、下顳側、下鼻側
視神經盤(視乳頭)位於鼻側,呈黃橙色至粉紅色,邊界清晰。顳側邊界尤為清晰,鼻側邊界稍模糊。
視神經盤的構成
鞏膜環:圍繞視神經盤外緣。在鞏膜終止、神經纖維進入眼內的位置形成。
神經視網膜邊緣:位於視杯邊緣與視神經盤邊緣之間的組織。主要由神經纖維和膠質細胞組成,通常呈粉紅色。
視神經盤凹陷:中央淡色、水平橢圓形的凹陷。正常杯盤比小於0.5。
ISNT規則
定義:神經視網膜邊緣厚度正常分佈的記憶法。
順序:下方(Inferior)>上方(Superior)>鼻側(Nasal)>顳側(Temporal)依次變厚。
意義:偏離此模式提示青光眼性變化。
視網膜中央動脈和靜脈從視神經盤發出,分為顳上、顳下、鼻上、鼻下四個分支。約三分之一的人口存在睫狀視網膜動脈,供應黃斑周圍區域。
- 動脈比靜脈細,顏色較亮。
- 超過一個視盤直徑時稱為小動脈和小靜脈。
- 黃斑:位於視盤顳側約兩個視盤直徑、稍偏下方。直徑約5.5毫米。因RPE細胞較高、色素密度大,比周圍區域顯得較暗。
- 中心凹:黃斑中心,直徑1.5毫米。葉黃素和玉米黃質使其呈黃色。
影像亮度均勻、對比度良好、眼底結構清晰顯示是正常判定的必要條件。
主要假影如下。
- 周邊有光進入:由光軸偏移、相機前後移位、睫毛遮擋光路引起。
- 影像斑點:物鏡、內部反射鏡或鏡頭污垢導致的白斑。
- 黑色中心斑點:在拍攝高度近視眼時容易出現。
Q
如何區分左右眼?
A
如果視盤位於影像的右半部分,則為右眼;位於左半部分,則為左眼。這是基於視神經始終位於鼻側、黃斑始終位於顳側的解剖學原則。
- 視盤蒼白:提示因血管消失導致的缺血,或纖維化、去髓鞘、神經膠質增生。主要病因:前部缺血性視神經病變(AION)、視神經萎縮、視神經發育不全。
- 視盤充血:由視盤水腫或發炎引起。顱內壓增高導致的視乳頭水腫需與「視盤水腫」區分。
- 色素沉著:視盤黑色素細胞瘤(偏心黑色病變)、脈絡膜黑色素瘤浸潤。
- 視盤水腫:特徵為邊界模糊和充血。Frisen分級量表廣泛用於嚴重程度評估。
- 假性視盤水腫:視盤隆起但無神經纖維層腫脹的狀態。與真性視盤水腫的鑑別很重要。
- 視盤周圍萎縮(PPA):包括α區(不規則色素沉著/脫色素)和β區(可見鞏膜和大的脈絡膜血管)。是高度近視和青光眼中均可見的非特異性表現。
- 近視性新月斑:視盤顳側白色脫色素的新月形病變。由鞏膜伸展和RPE變薄引起。
- 視盤切跡:與RNFL局部缺損相關的視盤輪廓局部凹陷。與青光眼性變化有關。
- 有髓神經纖維:白灰色、邊緣呈羽毛狀的斑片狀病變,覆蓋下方血管。
- 視盤小凹:顳下方灰白色圓形或橢圓形凹陷。先天性異常。
- 視盤玻璃膜疣:鈣化的黃白色圓形沉積物。視盤呈凹凸不平的隆起。
- 動靜脈交叉現象(AV nicking):硬化動脈壓迫相鄰靜脈導致局部狹窄。最常見於慢性高血壓。
- 微動脈瘤:小的紅色點狀病變。常見於糖尿病視網膜病變。
- 血管內斑塊:分叉處的膽固醇(Hollenhorst斑塊)、滑石粉或鈣沉積。
- 血管不連續:由腫瘤侵犯血管或非灌注(如BRAO或海綿狀血管瘤)引起。
- 硬性滲出:鮮黃色,邊界清晰。慢性血管滲漏導致的脂質沉積。
- 軟性滲出(棉絮斑):黃白色至灰白色,邊界模糊。由RNFL梗塞引起。
- 黃斑星狀滲出:黃斑區放射狀硬性滲出。高血壓視網膜病變和視神經視網膜炎的特徵。
- 環狀滲出:動脈瘤周圍的環形脂質沉積。提示視網膜小動脈瘤。
出血因視網膜層次不同,其形態、色調及與血管的位置關係各異。詳見「基於顏色資訊的病變解釋原理」一節。
視網膜前出血
玻璃體出血:遮蔽下方視網膜結構。隨時間重力沉澱。
玻璃體下出血:隨頭位改變可向下移動,具有活動性。
內界膜(ILM)下出血:固定,舟形,邊界清晰。視網膜血管在出血上方無法看見。
視網膜內及視網膜下出血
火焰狀出血:RNFL出血。沿神經纖維走行的細長形,邊界不清。不覆蓋表層血管。
點狀及斑狀出血:來自深層微血管層。暗紅色,邊界清晰。
Roth斑:中心白色至蒼白的圓形或火焰狀出血。由血小板-纖維蛋白栓引起。
Drance出血:向視乳頭方向逐漸變細的線狀出血。與青光眼性視乳頭變化相關。
視網膜下出血:深紅色,形狀不規則,邊界不清。其上走行的視網膜血管可見。
RPE下出血:暗紅色,邊界清晰,局限。
- 結晶樣視網膜病變:大量小的黃色結晶樣沉積物。原因包括滑石視網膜病變、Bietti結晶樣營養不良、胱胺酸症、泰莫西芬視網膜病變等。
- 視網膜前膜(ERM):覆蓋黃斑的透明至白色至黃色的纖維血管膜。膜收縮導致中心凹輪廓消失和視網膜表面皺褶。
Q
如何透過眼底照片判斷出血的深度?
A
與視網膜血管的位置關係是關鍵。如果出血覆蓋血管,則為視網膜前(玻璃體或內界膜下);如果出血位於血管之間,則為視網膜內;如果血管在出血上方走行,則為視網膜下。出血的形態(火焰狀、點狀、舟狀)也有助於鑑別深度。
 彩色眼底照相判讀圖像
彩色眼底照相判讀圖像
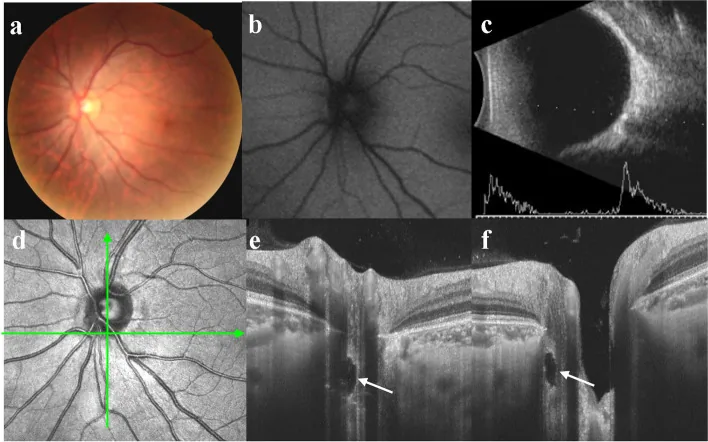
Xiaohong Guo; Yingjie Wu; Yuhong Wu; Hui Liu; Shuai Ming; Hongpei Cui; Ke Fan; Shuyin Li; Bo Lei. Detection of superficial and buried optic disc drusen with swept-source optical coherence tomography. BMC Ophthalmol. 2022 May 13; 22:219. Figure 3. PM
CID: PMC9107153. License: CC BY.
典型埋藏性視盤玻璃疣的多模態成像 a 視盤無明顯假性水腫。b 未檢測到自發螢光。c
B超顯示強回聲點伴聲影。d 水平掃描線對應e,垂直掃描線對應f。e/f 視盤邊緣附近可見視盤玻璃疣(白色箭頭),視乳頭周圍無高反射團塊。
正確理解各拍攝設備和模式的特性是恰當判讀的前提。
拍攝方法的特性比較如下所示。
| 拍攝方法 | 光源 | 視角 | 散瞳 |
|---|
| 傳統眼底相機 | 白光閃光 | 約60度 | 需要 |
| 超廣角眼底相機 | 雷射(紅、綠、藍) | 約130~135度 | 不需要 |
| 手持式眼底相機 | — | 25~40度 | 不需要 |
- 傳統眼底相機:使用白色閃光燈拍攝約60度的影像。影像格式可選擇TIFF(未壓縮)或JPEG(壓縮)。
- 超廣角眼底相機(如Optos):使用雷射光源的掃描型。紅、綠(和藍)波長光源快速通過瞳孔中心,將獲得的點資訊以偽彩色成像。可在無散瞳、短時間內拍攝約130~135度的廣角影像。對掌握DR整體情況特別有效1)。
- 手持式眼底相機(如OPTOMED M5、iExaminer):視角25~40度,無散瞳。適合外出時拍攝後極部。
- 無赤光攝影:提取綠色和藍色成分的黑白照片。對顯示出血、微動脈瘤和RNFLD極佳。當廣角彩色眼底照片因亮度高而無法觀察RNFLD時有用。
- 波長分層選擇性成像:藍光→表層(RNFL),綠光→血管病變,紅光→深層至脈絡膜評估。
- 螢光眼底血管攝影(FA):靜脈注射螢光素鈉後拍攝。主要擅長檢測視網膜異常(血管壁異常、新生血管、RPE異常)。通過高螢光(滲漏、窗型缺損、組織染色、積聚)和低螢光(阻擋、填充缺損)評估病變。
- 吲哚青綠血管攝影(ICG):主要用於檢測脈絡膜病變
Q
什麼是無赤光攝影?
A
這是一種僅提取綠色和藍色成分並轉換為黑白的眼底照片。通過去除血液(紅色),可以增強出血、微血管瘤和視網膜神經纖維層缺損(RNFLD)的對比度。在某些電子病歷歸檔系統中,只需按一個按鈕即可轉換。
眼底的顏色資訊對於推斷病變的組成成分(如血液、黑色素、脂質和壞死組織)至關重要。
呈現紅色的表現大致分為出血、血管異常和假性紅色病變。
出血的層次判定(根據與血管的位置關係判定)
| 與血管的關係 | 診斷 |
|---|
| 出血覆蓋血管 | 玻璃體出血 / 視網膜前出血 |
| 刷狀出血(血管之間) | 視網膜表層出血 |
| 斑片狀出血(血管之間) | 視網膜內出血 |
| 血管走行於出血之上 | 視網膜下出血 |
血管異常
假性紅色病變
- 視網膜裂孔:被周圍混濁的視網膜包圍,裂孔處呈紅色樣
- 黃斑部裂孔:裂孔處RPE和脈絡膜的色調更清晰可見
- 假性黃斑部裂孔:被白色樣的視網膜前膜包圍,看起來像黃斑部裂孔
- 先天性黑色素沉著:先天性視網膜色素上皮肥厚,脈絡膜痣
- 後天性黑色素沉著:RPE/脈絡膜變性萎縮區域的黑色素殘留,陳舊性RPE剝離,脈絡膜惡性黑色素瘤
- RPE剝離:圓形或橢圓形隆起,或從視神經乳頭放射狀的地圖樣裂紋
RPE變性萎縮、RPE裂孔、視網膜脈絡膜萎縮
病變的分層分類對診斷有幫助。
- 玻璃體內:Weiss環、閃輝性玻璃體液化、雪球狀混濁(類肉瘤病)、陳舊性玻璃體出血
- 視乳頭:視乳頭玻璃膜疣(先天性)、前部缺血性視神經病變/視神經萎縮(後天性)
- 視網膜表面:視網膜前膜、棉絮狀白斑(DR、高血壓視網膜病變、膠原病)
- 視網膜內:白點狀視網膜炎、Stargardt病、Best病(先天性);硬性滲出、視網膜動脈阻塞的缺血壞死視網膜、壞死性視網膜炎的壞死視網膜、白鞘化血管(後天性);視網膜母細胞瘤、結節性硬化症(腫瘤性)
- 視網膜下:硬性及軟性玻璃膜疣(年齡相關性)、纖維蛋白凝塊(息肉狀脈絡膜血管病變)、類肉瘤結節、眼底白點症候群(發炎性)、陳舊性視網膜下出血(年齡相關性黃斑部病變)、脈絡膜骨瘤、轉移性脈絡膜腫瘤(腫瘤性)
除了傳統的眼底相機(白光,約60度)外,使用雷射作為光源的掃描式超廣角眼底攝影設備已普及。可在無散瞳、短時間內拍攝約130-135度的廣角影像。
在DR、視網膜靜脈阻塞、視網膜剝離等周邊病變重要的疾病中,整體情況的掌握得到了顯著提升。代表性設備Optos系列已廣泛普及。RetCam用於小兒眼底攝影(如早產兒視網膜病變的評估)。
美國眼科學會DR診療指引(2024)指出,廣角攝影對於掌握DR的整體病變負擔(DR burden)特別有用1)。
使用掃描式雷射檢眼鏡(SLO)的多色攝影,可根據波長獲取不同層次的資訊。藍光反映表層(RNFL),綠光反映血管病變,紅光反映深層至脈絡膜。
與其他醫療人員共享眼底所見時,使用彩色編碼的眼底圖表進行記錄。
主要的彩色編碼如下(有國際規則)。
- 紅色:附著視網膜、視網膜動脈、視網膜前/內/下出血
- 藍色:脫離視網膜、視網膜靜脈、視網膜皺襞
- 綠色:玻璃體出血等中間透光體的混濁
- 黑色:視網膜色素沉著、脈絡膜色素沉著
- 黃色:硬性滲出、黃斑水腫、活動性視網膜脈絡膜炎
- 紫色:扁平新生血管,橙色:隆起的新生血管
- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
- American Academy of Ophthalmology. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
- American Academy of Ophthalmology. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。

