结晶样视网膜病变是一组以视网膜任何层或区域出现结晶沉积为特征的不同疾病的统称。原因多样,包括遗传性疾病、药物副作用和全身性疾病的并发症。
原因分类如下:
- 遗传性:Bietti结晶样视网膜营养不良(BCD)、胱氨酸病、原发性高草酸尿症、Sjögren-Larsson综合征
- 中毒性(药物性):他莫昔芬、角黄素、甲氧氟烷、滑石粉、呋喃妥因
- 变性性、特发性、医源性
代表性的遗传性结晶样视网膜病变包括以下:
- Bietti结晶样视网膜营养不良(BCD):由CYP4V2基因突变(4q35)引起的常染色体隐性遗传病,1937年由Bietti首次报道。三大特征为后极部散在的闪烁结晶样黄白色斑点、脉络膜毛细血管萎缩和角膜结晶样沉积物,但已有许多无角膜病变的病例报道。在东亚地区,尤其是日本人和中国人中更常见。在诊断为常染色体隐性非综合征性视网膜色素变性的病例中,本症占10%。
- 胱氨酸病:由CTNS基因突变(17p13.2)引起的常染色体隐性遗传溶酶体贮积症。
- 原发性高草酸尿症(PH):由AGXT/GRHPR/HOGA1基因突变引起的常染色体隐性遗传病。
- 舍格伦-拉尔森综合征:由ALDH3A2基因突变(17p11.2)引起的常染色体隐性遗传病。
结晶性视网膜病变被视为视网膜色素变性的相关疾病。1)
Q
什么是比埃蒂结晶性视网膜营养不良(BCD)?
A
由CYP4V2基因突变引起的常染色体隐性遗传脉络膜视网膜疾病,特征为后极部结晶沉积、RPE和脉络膜萎缩以及角膜结晶。东亚人群多见,20至40岁出现夜盲和视野缺损,50至60岁导致严重视力障碍。目前尚无根治方法,基因治疗研究正在进行中。
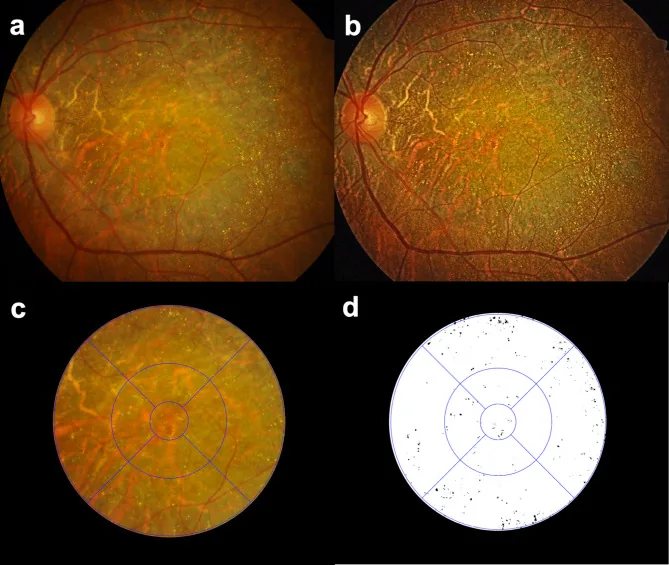 结晶性视网膜病变图像
结晶性视网膜病变图像
Seung Jun You; Chang Ki Yoon; Un Chul Park; Kyu Hyung Park; Eun Kyoung Lee. Longitudinal quantitative assessment of retinal crystalline deposits in bietti crystalline dystrophy. BMC Ophthalmol. 2025 Mar 17; 25:139. Figure 1. PM
CID: PMC11916969. License: CC BY.
比埃蒂结晶性
视网膜营养不良眼中
视网膜结晶沉积的定量评估。(a) 彩色眼底照片显示灰白色
脉络膜视网膜萎缩和大量黄白色结晶沉积。(b) 使用对比度受限自适应直方图均衡化(CLAHE)增强图像对比度,以更好地检测
视网膜结晶沉积。(c) 叠加早期治疗
糖尿病视网膜病变研究(ET
DRS)网格,用于区域定量分析
视网膜结晶沉积。(d) 使用Medilabel®软件提取
视网膜结晶,显示为白底黑点。
各疾病的自觉症状如下。表现为进行性视野缺损和视力下降,但预后因病例而异。1)
BCD:
胱氨酸病:
- 出生后第一年内,因角膜和结膜胱氨酸沉积导致畏光和眼睑痉挛
- 进行性视网膜变性导致视力下降和视野缩小
- 婴儿肾病性胱氨酸病(95%)表现为生长迟缓和肾小管性酸中毒,在十几岁时发展为肾衰竭
原发性高草酸尿症:
- 50%的患者在5岁前出现复发性肾结石和肾绞痛
- 视力下降更可能由视神经萎缩引起,而非视网膜晶体沉积
- 90%的患者在25岁前出现症状
舍格伦-拉尔森综合征:
- 全身三联征:先天性鱼鳞病、智力障碍、痉挛性双瘫
- 眼部症状通常在2岁前出现,表现为畏光和双眼对称性视力下降
BCD的临床所见根据汤泽的三阶段分类进行整理。
以下显示各阶段晶体沉积和RPE萎缩的对应关系。
| 分期 | 结晶沉积 | RPE萎缩 |
|---|
| 1 | 后极部大量 | 轻度,黄斑部 |
| 2 | 后极部减少 | 进行性,广泛 |
| 3 | 几乎消失 | 重度,弥漫 |
- 1期:后极部至中周边部散在大量细小、闪亮的黄白色结晶。位于RPE-脉络膜毛细血管复合体水平。伴有轻度黄斑部RPE萎缩。
- 2期:进行性RPE萎缩和脉络膜视网膜萎缩,超出后极部范围。后极部结晶减少,中周边部残留。
- 3期:广泛的RPE和脉络膜毛细血管萎缩。结晶几乎消失。
部分病例可见角膜边缘前方的角膜实质内结晶,但并非所有病例都存在。
- 婴儿肾病变型:所有视网膜层、RPE和脉络膜可见微细的黄色屈光性沉积物
- 广泛的RPE镶嵌样改变是最常见的后极部表现
- 色素性视网膜病变可先于角膜结晶出现,最早可在出生后5周观察到
- 黄色草酸结晶:主要分布于黄斑中心凹周围、动脉周围的外丛状层和外颗粒层
- RPE增生导致的黑色视网膜下环状病变,进展为地图状萎缩
也可通过Derveaux分级(1~4级)进行评估。
- 1级:孤立的中心凹周围草酸结晶
- 2级:黄斑部结晶(中心凹未受累)+ RPE增生
- 3级:RPE增生、视网膜下纤维化、中心凹纤维化
- 4级:黄斑脱离
- 后极部:中心凹附近可见大小不一的双侧闪亮黄白色小点
- 67%出现囊样中心凹空洞化
遗传性
BCD(CYP4V2):常染色体隐性遗传。东亚人群多见。脂质/类固醇代谢相关酶异常。1)
胱氨酸病(CTNS):常染色体隐性遗传。每10万~20万出生人口中1例。溶酶体贮积症。
高草酸尿症(AGXT等):常染色体隐性遗传。患病率低于每百万人3例。
舍格伦-拉尔森综合征(ALDH3A2):常染色体隐性遗传。脂肪醛代谢异常。
药物性
他莫昔芬:神经纤维层和内丛状层出现结晶样物质沉积。
角黄素:食品着色剂(补充剂)引起的沉积。
滑石粉:片剂赋形剂。静脉给药后可能引起滑石粉视网膜病变。
甲氧氟烷和呋喃妥因:目前使用有限。
其他
变性:视网膜慢性变性变化伴随的结晶样沉积。
特发性:原因不明的结晶沉积。
医源性:由治疗行为引起的沉积。
Q
结晶性视网膜病变的原因有哪些?
A
主要原因是遗传性(BCD、胱氨酸症、高草酸尿症、舍格伦-拉尔森综合征)和药物性(他莫昔芬、角黄素、滑石粉等)。由于不同原因的治疗方法和预后差异很大,准确诊断病因对于确定治疗方案至关重要。
除了特征性的眼底表现外,视网膜电图、FA、ICGA和OCT也有帮助。
FA和ICGA
FA:在RPE萎缩区域可见窗样缺损引起的强荧光。
ICGA:所有阶段均显示脉络膜充盈延迟。晚期呈斑片状低荧光。
OCT和FAF
SD-OCT:全视网膜层可见高反射点(大部分位于RPE-Bruch膜复合体)。外核层可能出现外层视网膜管状结构(ORTs)。
FAF:晶体本身不可见。受损的RPE细胞呈颗粒状强自发荧光,RPE萎缩区域呈低自发荧光。近红外光(NIR)能很好地显示晶体。
视网膜电图
功能评估:根据分期,从正常→下降→消失。通常表现为视锥-视杆细胞模式的功能障碍。
鉴别诊断应用:BCD无视网膜血管变细,视网膜电图反应相对保留,有助于与视网膜色素变性鉴别。基因检测也有用。
- 胱氨酸病:测定多形核白细胞内游离非蛋白结合胱氨酸浓度有助于确诊。
- 原发性高草酸尿症:24小时尿液收集显示草酸排泄增加(通常超过正常2倍)。基因检测(AGXT/GRHPR/HOGA1)也可确诊。
- Sjögren-Larsson综合征:基因检测(ALDH3A2)或FALDH(脂肪醛脱氢酶)活性测定。
- 他莫昔芬视网膜病变:鉴别诊断需考虑CYP4V2结晶性视网膜病变、玻璃膜疣和旁中心凹毛细血管扩张症。
Q
结晶性视网膜病变如何与视网膜色素变性区分?
A
BCD的特征是无视网膜血管变细,视网膜电图反应相对保留。基因检测(CYP4V2)有助于确诊,约10%诊断为常染色体隐性非综合征性视网膜色素变性的病例实际上是BCD。
目前尚无有效的根治性治疗方法。低视力护理是基础,并对并发症进行以下管理。
- 口服半胱胺疗法:延缓肾功能衰竭进展。最好在症状出现前开始。
- 半胱胺滴眼液:有效溶解角膜结晶,但对视网膜结晶效果甚微。
- 保守治疗:吡哆醇、充分补液和枸橼酸钾
- 若发生肾衰竭:透析或肝肾联合移植
- 无根治性治疗,以多学科团队对症治疗为主
- 饮食疗法:限制脂肪并补充中链甘油三酯(MCT)
- 停药后病情停止进展,有时可改善。
- 抗VEGF药物对囊样黄斑水肿可能有效。
Q
他莫昔芬引起的视网膜结晶沉积能治好吗?
A
停药后病情进展停止,有时会好转。如果合并囊样黄斑水肿(CME),抗VEGF药物可能有效。无论哪种情况,早期发现都是改善预后的关键。
各疾病的发病机制如下。
-
BCD:CYP4V2编码细胞色素P450家族的一种酶,参与脂质和类固醇代谢。CYP4V2突变导致异常脂质代谢产物沉积在视网膜脉络膜,引起RPE和脉络膜毛细血管层萎缩,继发感光细胞变性。
-
胱氨酸病:胱氨酸转运蛋白(溶酶体膜胱氨酸转运蛋白)功能障碍导致胱氨酸无法运出溶酶体。视网膜内皮细胞中胱氨酸蓄积引起视网膜变性。
-
原发性高草酸尿症:肝脏乙醛酸代谢先天性异常导致草酸和乙醇酸过度产生。结果,草酸钙结晶沉积在视网膜、RPE和脉络膜,导致进行性视网膜变性。
-
Sjögren-Larsson综合征:FALDH(脂肪醛脱氢酶)缺乏导致脂肪醛和脂肪醇蓄积,损伤Müller细胞和感光细胞。
-
他莫昔芬视网膜病变:他莫昔芬与脂质结合并蓄积在溶酶体中,降低酶活性,导致神经纤维层和内丛状层出现结晶样物质沉积。
针对BCD的基因替代疗法rAAV2/8-hCYP4V2(视网膜下注射)的1期临床试验正在进行中。通过早期基因检测和遗传咨询,患者有可能在未来受益于基因治疗。
- 厚生労働科学研究費補助金難治性疾患政策研究事業網膜脈絡膜・視神経萎縮症に関する調査研究班 網膜色素変性診療ガイドライン作成ワーキンググループ. 網膜色素変性診療ガイドライン. 日本眼科学会雑誌. 2016;120(12):846-861.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。

