จอประสาทตาเสื่อมชนิดผลึก (Crystalline retinopathy) เป็นคำรวมสำหรับกลุ่มโรคที่ต่างกันซึ่งมีลักษณะการสะสมของผลึกในชั้นหรือบริเวณใดๆ ของจอประสาทตา สาเหตุมีหลากหลาย ทั้งโรคทางพันธุกรรม ผลข้างเคียงของยา และภาวะแทรกซ้อนของโรคทางระบบ
การจำแนกสาเหตุมีดังนี้:
- ทางพันธุกรรม: จอประสาทตาเสื่อมชนิดผลึกของบิเอตติ (BCD), โรคซิสติโนซิส, ภาวะออกซาเลตในปัสสาวะสูงปฐมภูมิ, กลุ่มอาการโจเกรน-ลาร์สัน
- เป็นพิษ (จากยา): ทาม็อกซิเฟน, แคนทาแซนทิน, เมทอกซีฟลูเรน, แป้งทัลคัม, ไนโตรฟูแรนโทอิน
- เสื่อม, ไม่ทราบสาเหตุ, จากการรักษา
ตัวอย่างของจอประสาทตาเสื่อมชนิดผลึกทางพันธุกรรมที่สำคัญ:
- จอประสาทตาเสื่อมชนิดผลึกของบิเอตติ (BCD): โรคถ่ายทอดทางพันธุกรรมแบบด้อยจากยีน CYP4V2 (4q35) ที่กลายพันธุ์ รายงานครั้งแรกโดย Bietti ในปี 1937 ลักษณะสำคัญสามประการคือ จุดสีขาว-เหลืองแวววาวคล้ายผลึกกระจายที่ขั้วหลังของลูกตา, ฝ่อของชั้นคอริโอแคปิลลาริส และการสะสมของผลึกที่กระจกตา แต่มีรายงานผู้ป่วยจำนวนมากที่ไม่มีรอยโรคที่กระจกตา พบมากในเอเชียตะวันออก โดยเฉพาะญี่ปุ่นและจีน ประมาณกันว่า 10% ของผู้ป่วยจอประสาทตาอักเสบชนิดรงควัตถุที่ไม่ใช่กลุ่มอาการแบบด้อยที่แท้จริงคือโรคนี้
- โรคซิสติโนซิส (Cystinosis): โรคสะสมในไลโซโซมแบบถ่ายทอดทางพันธุกรรมลักษณะด้อยเนื่องจากยีน CTNS (17p13.2) กลายพันธุ์
- ภาวะออกซาเลตในปัสสาวะสูงปฐมภูมิ (PH): ถ่ายทอดทางพันธุกรรมลักษณะด้อยเนื่องจากการกลายพันธุ์ของยีน AGXT/GRHPR/HOGA1
- กลุ่มอาการโจเกรน-ลาร์สัน (Sjögren-Larsson syndrome): ถ่ายทอดทางพันธุกรรมลักษณะด้อยเนื่องจากการกลายพันธุ์ของยีน ALDH3A2 (17p11.2)
จอประสาทตาเสื่อมแบบผลึก (Crystalline retinopathy) เป็นโรคที่เกี่ยวข้องกับจอประสาทตาอักเสบชนิดรงควัตถุ (retinitis pigmentosa) 1)
Q
โรคจอประสาทตาเสื่อมแบบผลึกของบิเอตติ (BCD) คืออะไร?
A
เป็นโรคคอรอยด์และจอประสาทตาแบบถ่ายทอดทางพันธุกรรมลักษณะด้อยเนื่องจากการกลายพันธุ์ของยีน CYP4V2 มีลักษณะเฉพาะคือการสะสมของผลึกบริเวณขั้วหลังของลูกตา จอประสาทตาฝ่อ (RPE) และคอรอยด์ฝ่อ และผลึกที่กระจกตา พบมากในชาวเอเชียตะวันออก เริ่มมีอาการเมื่ออายุ 20-40 ปี โดยมีอาการตาบอดกลางคืนและความบกพร่องของลานสายตา และนำไปสู่ความบกพร่องทางการมองเห็นอย่างรุนแรงเมื่ออายุ 50-60 ปี ปัจจุบันยังไม่มีการรักษาที่หายขาด กำลังมีการวิจัยการบำบัดด้วยยีน
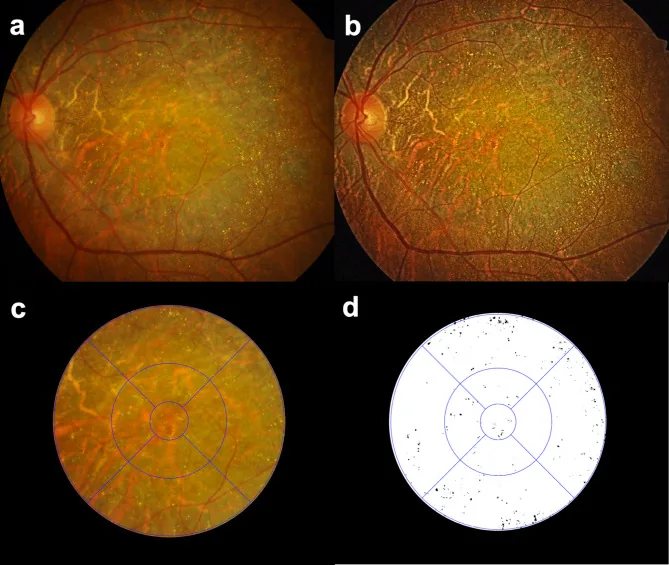 ภาพจอประสาทตาเสื่อมแบบผลึก
ภาพจอประสาทตาเสื่อมแบบผลึก
Seung Jun You; Chang Ki Yoon; Un Chul Park; Kyu Hyung Park; Eun Kyoung Lee. Longitudinal quantitative assessment of retinal crystalline deposits in bietti crystalline dystrophy. BMC Ophthalmol. 2025 Mar 17; 25:139. Figure 1. PM
CID: PMC11916969. License: CC BY.
การประเมินเชิงปริมาณของผลึกสะสมในจอประสาทตาในดวงตาที่เป็นโรคจอประสาทตาเสื่อมแบบผลึกของบิเอตติ (a) ภาพถ่ายสีของอวัยวะรับภาพแสดงให้เห็นการฝ่อของคอรอยด์และจอประสาทตาสีเทา และผลึกสะสมสีเหลือง-ขาวจำนวนมาก (b) ปรับปรุงความคมชัดของภาพโดยใช้ Contrast Limited Adaptive Histogram Equalization (CLAHE) เพื่อตรวจจับผลึกสะสมในจอประสาทตาได้ดีขึ้น (c) ตาราง Early Treatment of Diabetic Retinopathy Study (ETDRS) ซ้อนทับเพื่อการวัดเชิงปริมาณในแต่ละภูมิภาคของผลึกสะสมในจอประสาทตา (d) ผลึกจอประสาทตาที่สกัดออกมาเป็นสีดำบนพื้นหลังสีขาวโดยใช้ซอฟต์แวร์ Medilabel®
อาการที่ผู้ป่วยรับรู้ได้ของแต่ละโรคมีดังนี้ เกิดความบกพร่องของลานสายตาและการมองเห็นที่ดำเนินไป แต่การพยากรณ์โรคแตกต่างกันไปในแต่ละกรณี 1)
BCD:
- ตาบอดกลางคืนที่ดำเนินไปและความบกพร่องของลานสายตา (จุดบอดรอบศูนย์กลาง) เริ่มเมื่ออายุ 20-40 ปี
- จากนั้นการมองเห็นลดลงอย่างรวดเร็ว นำไปสู่ความบกพร่องทางการมองเห็นอย่างรุนแรงเมื่ออายุ 50-60 ปี
- การมองเห็นลดลงอย่างรวดเร็วอาจเกิดจากจอประสาทตาบวมน้ำชนิดซีสต์ (CME) หลอดเลือดคอรอยด์ใหม่ (CNV) หรือรูที่จอประสาทตา
โรคซิสติโนซิส (Cystinosis):
- ในปีแรกของชีวิต มีอาการกลัวแสงและเปลือกตากระตุกเนื่องจากการสะสมของซิสทีนในกระจกตาและเยื่อบุตา
- การมองเห็นลดลงและลานสายตาแคบลงเนื่องจากการเสื่อมของจอประสาทตาที่ดำเนินไป
- ในโรคซิสติโนซิสชนิดไตในทารก (95%) มีภาวะการเจริญเติบโตช้าและกรดในท่อไต นำไปสู่ไตวายในช่วงวัยรุ่น
ภาวะออกซาเลตในปัสสาวะสูงปฐมภูมิ (Primary hyperoxaluria):
- นิ่วในไตกำเริบและอาการปวดเกร็งที่ไตเกิดขึ้นใน 50% ก่อนอายุ 5 ปี
- การมองเห็นลดลงมีสาเหตุมาจากการฝ่อของเส้นประสาทตามากกว่าการสะสมผลึกในจอประสาทตา
- 90% มีอาการก่อนอายุ 25 ปี
กลุ่มอาการโจเกรน-ลาร์สัน (Sjögren-Larsson syndrome):
- สามอาการหลักทั่วร่างกาย: โรคผิวหนังขรุขระแต่กำเนิด, ภาวะบกพร่องทางสติปัญญา, อัมพาตขาแข็งเกร็ง
- อาการทางตามักปรากฏก่อนอายุ 2 ปี โดยมีอาการกลัวแสงและการมองเห็นลดลงแบบสมมาตรทั้งสองข้าง
อาการแสดงทางคลินิกของ BCD จัดตามการจำแนก 3 ระยะของ Yuzawa
ด้านล่างนี้คือความสัมพันธ์ของการสะสมผลึกและการฝ่อของ RPE ในแต่ละระยะ
| ระยะ | การสะสมผลึก | การฝ่อของ RPE |
|---|
| 1 | จำนวนมากที่ขั้วหลัง | เล็กน้อยที่จอประสาทตา |
| 2 | ลดลงที่ขั้วหลัง | ลุกลามและกว้างขวาง |
| 3 | เกือบหายไป | รุนแรงและทั่วทั้งบริเวณ |
- ระยะที่ 1: ผลึกสีขาว-เหลืองขนาดเล็กเป็นประกายจำนวนมากกระจายจากขั้วหลังไปจนถึงบริเวณรอบนอกกลาง อยู่ที่ระดับของ RPE-คอริโอแคปิลลาริสคอมเพล็กซ์ ร่วมกับการฝ่อของ RPE บริเวณจอประสาทตาเล็กน้อย
- ระยะที่ 2: การฝ่อของ RPE แบบลุกลามและการฝ่อของคอริโอเรตินาเกินขั้วหลัง ผลึกลดลงที่ขั้วหลังและยังคงอยู่บริเวณรอบนอกกลาง
- ระยะที่ 3: การฝ่ออย่างกว้างขวางของ RPE และคอริโอแคปิลลาริส ผลึกเกือบหายไป
บางรายอาจพบผลึกในสโตรมาของกระจกตาส่วนหน้าบริเวณใกล้ลิมบัส แต่ไม่พบในทุกราย
- ชนิดไตเสื่อมในทารก: พบตะกอนสีเหลืองหักเหแสงละเอียดในทุกชั้นของจอประสาทตา อาร์พีอี และคอรอยด์
- การเปลี่ยนแปลงแบบโมเสกของอาร์พีอีอย่างกว้างขวางเป็นลักษณะที่พบบ่อยที่สุดที่ขั้วหลัง
- จอประสาทตาเสื่อมชนิดมีเม็ดสีอาจเกิดขึ้นก่อนการปรากฏของผลึกที่กระจกตา และสามารถสังเกตได้เมื่ออายุ 5 สัปดาห์
- ผลึกออกซาเลตสีเหลือง: กระจายตัวหลักรอบรอยบุ๋มจอตา ในชั้นเพล็กซิฟอร์มชั้นนอกและชั้นนิวเคลียสชั้นนอกรอบหลอดเลือดแดง
- รอยโรควงแหวนสีดำใต้จอประสาทตาจากการเพิ่มจำนวนของอาร์พีอี → ลุกลามเป็นฝ่อแบบภูมิศาสตร์
ประเมินโดยใช้การจัดระดับของ Derveaux (เกรด 1-4) เช่นกัน
- เกรด 1: ผลึกออกซาเลตเดี่ยวรอบรอยบุ๋มจอตา
- เกรด 2: ผลึกที่จุดรับภาพชัดโดยเว้นรอยบุ๋มจอตา + การเพิ่มจำนวนของอาร์พีอี
- เกรด 3: การเพิ่มจำนวนของอาร์พีอี พังผืดใต้จอประสาทตา พังผืดที่รอยบุ๋มจอตา
- เกรด 4: จอประสาทตาหลุดลอกที่จุดรับภาพชัด
- ขั้วหลัง: จุดสีขาว-เหลืองเป็นมันเล็กๆ สองข้างขนาดต่างๆ ใกล้รอยบุ๋มจอตา
- 67% มีโพรงรูปถุงน้ำในรอยบุ๋มจอตา
พันธุกรรม
BCD (CYP4V2): ถ่ายทอดแบบออโตโซมอลรีเซสซีฟ พบมากในชาวเอเชียตะวันออก ความผิดปกติของเอนไซม์เมแทบอลิซึมไขมัน/สเตียรอยด์ 1)
โรคซิสติโนซิส (CTNS): ถ่ายทอดแบบออโตโซมอลรีเซสซีฟ พบ 1 ใน 100,000–200,000 คนเกิด โรคสะสมในไลโซโซม
ภาวะออกซาเลตในปัสสาวะสูง (AGXT ฯลฯ): ถ่ายทอดแบบออโตโซมอลรีเซสซีฟ ความชุกน้อยกว่า 3 ต่อ 1,000,000 คน
กลุ่มอาการโจเกรน-ลาร์สัน (ALDH3A2): ถ่ายทอดแบบออโตโซมอลรีเซสซีฟ ความผิดปกติของเมแทบอลิซึมแอลดีไฮด์ชนิดอะลิฟาติก
จากยา
ทามอกซิเฟน: การสะสมของสารคล้ายผลึกในชั้นเส้นใยประสาทและชั้นข่ายประสาทชั้นใน
แคนทาแซนทิน: การสะสมจากสีผสมอาหาร (อาหารเสริม)
แป้งทัลคัม: สารช่วยในยาเม็ด อาจทำให้เกิดจอประสาทตาจากแป้งทัลคัมหลังฉีดเข้าหลอดเลือดดำ
เมทอกซีฟลูเรนและไนโตรฟูแรนโทอิน: ปัจจุบันมีการใช้จำกัด
อื่นๆ
เสื่อม: การสะสมของผลึกที่เกี่ยวข้องกับการเปลี่ยนแปลงเสื่อมเรื้อรังของจอตา
ไม่ทราบสาเหตุ: การสะสมของผลึกโดยไม่ทราบสาเหตุ
จาการรักษา: การสะสมที่เกิดจากขั้นตอนการรักษา
Q
สาเหตุของจอประสาทตาเสื่อมชนิดผลึกมีอะไรบ้าง?
A
สาเหตุหลักคือทางพันธุกรรม (BCD, ซิสติโนซิส, ปัสสาวะมีออกซาเลตสูง, กลุ่มอาการโจเกรน-ลาร์สัน) และจากยา (ทามอกซิเฟน, แคนทาแซนทิน, แป้งทัลคัม ฯลฯ) การรักษาและการพยากรณ์โรคแตกต่างกันอย่างมากขึ้นอยู่กับสาเหตุ ดังนั้นการวินิจฉัยสาเหตุที่แม่นยำจึงจำเป็นต่อการกำหนดแผนการรักษา
นอกจากลักษณะเฉพาะของจอตาแล้ว การตรวจคลื่นไฟฟ้าจอตา การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน และ OCT ยังมีประโยชน์
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีนและการถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน: แสดงการเรืองแสงมากเกินไปเนื่องจากข้อบกพร่องแบบหน้าต่างในบริเวณที่เยื่อบุผิวรงควัตถุจอตาฝ่อ
การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน: การเติมเลือดของคอรอยด์ล่าช้าในทุกระยะ แสดงการเรืองแสงน้อยแบบแผ่นในระยะปลาย
OCT และ FAF
SD-OCT: จุดสะท้อนแสงสูงในทุกชั้นของจอประสาทตา (ส่วนใหญ่อยู่ที่ RPE-เยื่อบรูชคอมเพล็กซ์) อาจพบโครงสร้างท่อจอประสาทตาชั้นนอก (ORTs) ในชั้นนิวเคลียสชั้นนอก
FAF: ผลึกเองไม่สามารถมองเห็นได้ เซลล์ RPE ที่เสียหายแสดงการเรืองแสงอัตโนมัติแบบเม็ดเล็กที่รุนแรง ในขณะที่บริเวณฝ่อของ RPE จะมีการเรืองแสงอัตโนมัติต่ำ แสงอินฟราเรดใกล้ (NIR) แสดงผลึกได้ดี
การตรวจคลื่นไฟฟ้าจอประสาทตา
การประเมินการทำงาน: ปกติ → ลดลง → หายไปตามระยะ ความผิดปกติแบบรูปกรวย-รูปแท่งเป็นเรื่องปกติ
การประยุกต์ใช้ในการวินิจฉัยแยกโรค: ใน BCD ไม่มีการตีบของหลอดเลือดจอประสาทตา และการตอบสนองของคลื่นไฟฟ้าจอประสาทตายังคงค่อนข้างดี ซึ่งช่วยแยกจากจอประสาทตาอักเสบชนิดรงควัตถุ การตรวจทางพันธุกรรมก็มีประโยชน์เช่นกัน
- โรคซิสติโนซิส: การวัดความเข้มข้นของซิสทีนอิสระที่ไม่จับกับโปรตีนในเม็ดเลือดขาวชนิดพหุนิวเคลียสมีประโยชน์ในการวินิจฉัยที่แน่นอน
- ภาวะออกซาเลตในปัสสาวะสูงปฐมภูมิ: ยืนยันการขับออกซาเลตที่เพิ่มขึ้นในปัสสาวะ 24 ชั่วโมง (มากกว่าสองเท่าของปกติ) การตรวจทางพันธุกรรม (AGXT/GRHPR/HOGA1) ก็สามารถยืนยันได้
- กลุ่มอาการโจเกรน-ลาร์สัน: การตรวจทางพันธุกรรม (ALDH3A2) หรือการวัดกิจกรรมของ FALDH (fatty aldehyde dehydrogenase)
- จอประสาทตาจากทามอกซิเฟน: ในการวินิจฉัยแยกโรค ให้พิจารณาจอประสาทตาผลึกจาก CYP4V2 ดรูเซน และภาวะหลอดเลือดฝอยขยายรอบรอยบุ๋มจอประสาทตา
Q
จะแยกจอประสาทตาผลึกออกจากจอประสาทตาอักเสบชนิดรงควัตถุได้อย่างไร?
A
ใน BCD ไม่มีการตีบของหลอดเลือดจอประสาทตา และการตอบสนองของคลื่นไฟฟ้าจอประสาทตายังคงค่อนข้างดี การตรวจทางพันธุกรรม (CYP4V2) มีประโยชน์ในการวินิจฉัยที่แน่นอน และประมาณว่า 10% ของผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นจอประสาทตาอักเสบชนิดรงควัตถุแบบไม่แสดงกลุ่มอาการที่ถ่ายทอดทางออโตโซมัลด้อยนั้นแท้จริงแล้วคือ BCD
ปัจจุบันยังไม่มีการรักษาที่ได้ผลโดยตรง การดูแลพื้นฐานคือการดูแลสายตาเลือนราง และจัดการภาวะแทรกซ้อนดังนี้
- การรักษาด้วยซิสเตียมีนชนิดรับประทาน: ชะลอการดำเนินของไตวาย ควรเริ่มก่อนมีอาการ
- ยาหยอดตาซิสเตียมีน: มีประสิทธิภาพในการละลายผลึกที่กระจกตา แต่แทบไม่มีผลต่อผลึกที่จอประสาทตา
- การรักษาแบบประคับประคองด้วยไพริดอกซิน การดื่มน้ำให้เพียงพอ และโพแทสเซียมซิเตรต
- หากเกิดไตวาย: การฟอกเลือด หรือการปลูกถ่ายตับและไตพร้อมกัน
- ไม่มีการรักษาที่หายขาด การรักษามุ่งเน้นที่การบรรเทาอาการโดยทีมสหสาขาวิชาชีพ
- การบำบัดด้วยอาหาร: จำกัดไขมันและเสริมกรดไขมันสายกลาง (MCT)
- การหยุดยาจะหยุดการดำเนินโรคและบางครั้งอาการดีขึ้น
- ในจอประสาทตาบวมแบบถุงน้ำ ยาต้าน VEGF อาจมีประสิทธิภาพ
Q
ผลึกที่จอประสาทตาจาก tamoxifen หายได้หรือไม่?
A
การหยุดยาจะทำให้การดำเนินโรคหยุดและบางครั้งดีขึ้น หากมีจอประสาทตาบวมน้ำชนิดซีสต์ (CME) ร่วมด้วย ยาต้าน VEGF อาจมีประสิทธิภาพ ในทั้งสองกรณี การตรวจพบตั้งแต่เนิ่นๆ เป็นกุญแจสำคัญในการพยากรณ์โรคที่ดีขึ้น
กลไกการเกิดโรคของแต่ละโรคมีดังนี้:
-
BCD: ยีน CYP4V2 เข้ารหัสเอนไซม์ในตระกูลไซโตโครม P450 ที่เกี่ยวข้องกับเมแทบอลิซึมของไขมันและสเตียรอยด์ การกลายพันธุ์ของ CYP4V2 ทำให้เกิดการสะสมของผลิตภัณฑ์เมแทบอลิซึมของไขมันที่ผิดปกติในคอรอยด์และจอประสาทตา ส่งผลให้ RPE และแผ่นเส้นเลือดฝอยคอรอยด์ฝ่อ และเกิดการเสื่อมของเซลล์รับแสงแบบทุติยภูมิ
-
โรคซิสติโนซิส: ความผิดปกติของซิสติโนซิน (โปรตีนขนส่งซิสตีนผ่านเยื่อไลโซโซม) ยับยั้งการขนส่งซิสตีนออกจากไลโซโซม การสะสมของซิสตีนในเซลล์ระบบเรติคูโลเอนโดทีเลียลทำให้จอประสาทตาเสื่อม
-
ภาวะออกซาเลตในปัสสาวะสูงปฐมภูมิ: ความผิดปกติแต่กำเนิดของเมแทบอลิซึมของไกลออกซิเลตในตับทำให้เกิดการผลิตออกซาเลตและไกลโคเลตมากเกินไป ส่งผลให้ผลึกแคลเซียมออกซาเลตสะสมในจอประสาทตา RPE และคอรอยด์ ทำให้จอประสาทตาเสื่อมแบบลุกลาม
-
กลุ่มอาการโจเกรน-ลาร์สัน: การขาด FALDH (อะลิฟาติกอัลดีไฮด์ดีไฮโดรจีเนส) ทำให้เกิดการสะสมของอะลิฟาติกอัลดีไฮด์และแอลกอฮอล์ ส่งผลให้เกิดความเสียหายต่อเซลล์มุลเลอร์และเซลล์รับแสง
-
จอประสาทตาจากยา tamoxifen: Tamoxifen จับกับไขมันและสะสมในไลโซโซม ลดการทำงานของเอนไซม์ ทำให้เกิดการสะสมของสารที่เป็นผลึกในชั้นใยประสาทและชั้นเพล็กซิฟอร์มชั้นใน
สำหรับการบำบัดด้วยการทดแทนยีนสำหรับ BCD การทดลองทางคลินิกระยะที่ 1 ของ rAAV2/8-hCYP4V2 (การฉีดเข้าใต้จอตา) กำลังดำเนินอยู่ การตรวจยีนและการให้คำปรึกษาทางพันธุกรรมตั้งแต่เนิ่นๆ อาจทำให้ได้รับประโยชน์จากการบำบัดด้วยยีนในอนาคต
- 厚生労働科学研究費補助金難治性疾患政策研究事業網膜脈絡膜・視神経萎縮症に関する調査研究班 網膜色素変性診療ガイドライン作成ワーキンググループ. 網膜色素変性診療ガイドライン. 日本眼科学会雑誌. 2016;120(12):846-861.
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต


