أمراض النسيج الضام والأمراض الجلدية
متلازمة إهلرز-دانلوس: تشترك في ضعف النسيج الضام، وتم الإبلاغ عن حالات انتكاس SND ثنائي بعد الليزك1).
التهاب الجلد المصطبغ الشبكي: اضطراب تصبغ جلدي وراثي سائد، ويرتبط بعقيدات قرنية واسعة النطاق1).

تنكس القرنية العقدي لسالزمان (Salzmann nodular degeneration; SND) هو مرض تنكسي تقدمي غير التهابي في القرنية، حيث تتشكل عقيدات رمادية-بيضاء إلى رمادية-زرقاء في المنطقة تحت الظهارية فوق غشاء بومان1)9). تم الإبلاغ عنه لأول مرة في عام 1925 من قبل طبيب العيون النمساوي ماكسيميليان سالزمان، ومنذ ذلك الحين تم تصنيفه على أنه “تنكس عقدي لسالزمان”1). تتكون العقيدات من مادة شبيهة بالهيالين وأنسجة ليفية، وعندما تتقدم، تمتد إلى مركز القرنية مسببة لاانتظامية الرؤية وضعف البصر1)10).
يقدر معدل الانتشار بحوالي 1 لكل 2420 شخصًا، وهو مرض نادر1). عمر البداية ثنائي الذروة، مع ذروة في الخمسينيات والثمانينيات1). في دراسة بأثر رجعي أجراها Farjo وآخرون (93 حالة)، كان متوسط عمر البداية للذكور حوالي 69 عامًا وللإناث حوالي 52 عامًا6). تشكل النساء 72-88% من الحالات، وتكون الإصابة ثنائية الجانب في 58-80%، حيث تتشكل العقيدات في كلتا العينين في معظم الحالات1).
تحدث العقيدات بشكل شائع في محيط القرنية الأوسط، وغالبًا ما تترتب بشكل قوسي على طول الحوف1). يمكن أن تكون مفردة أو متعددة، وفي الحالات المتقدمة قد توجد 8 عقيدات أو أكثر1). في مراجعة شاملة أجراها Maharana وآخرون، لوحظ أن تواتر SND يزداد مع تقدم العمر، وأن عددًا كبيرًا من الحالات بدون أعراض ولا يتم اكتشافها9). في مراجعة استراتيجيات الإدارة التي أبلغ عنها Paranjpe وآخرون بناءً على تجربة معهد Bascom Palmer للعيون، يُعتبر SND مرضًا نادرًا، ولكنه يُواجه سريريًا بشكل متكرر أثناء فحص ما قبل جراحة الساد أو تقييم ما قبل جراحة تصحيح القرنية الانكسارية7).
العديد من حالات SND هي تنكسات مكتسبة تحدث ثانويًا لأمراض سطح العين المزمنة. تشمل الأمراض الخلفية المعروفة تقليديًا ما يلي:
يُعتقد أن الالتهاب المزمن والتحفيز الميكانيكي لسطح العين يؤديان إلى تمزق غشاء بومان والغشاء القاعدي للظهارة، مما يحفز تكوين العقد 1).
تشير التقارير إلى أن الحالات الثنائية تشكل 58-67%، وهي الأغلبية، ولكن هناك 30-40% من الحالات تحدث في عين واحدة فقط. عندما يكون المرض الأساسي مثل MGD أو جفاف العين شائعًا في كلتا العينين، تكون الحالة ثنائية في الغالب، بينما تميل إلى أن تكون أحادية الجانب بعد الصدمة أو LASIK في جانب واحد.
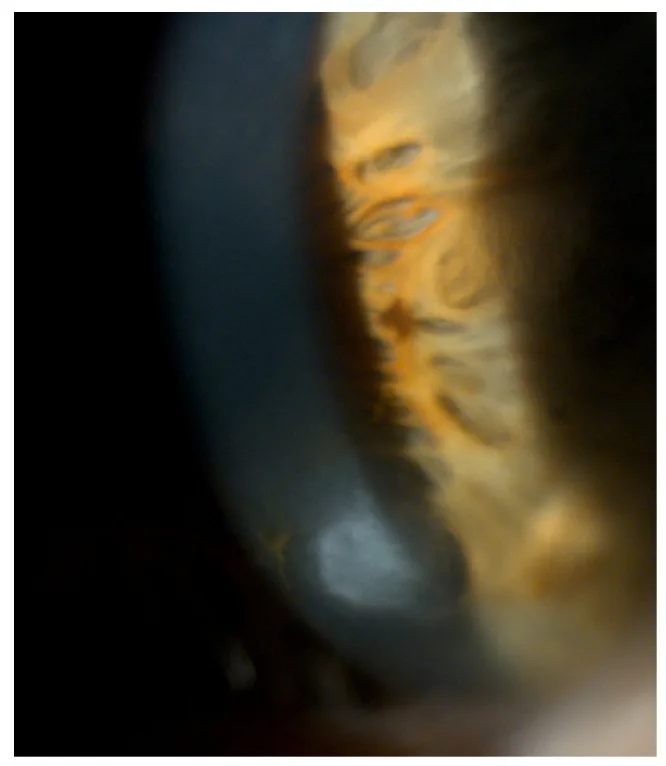
نسيجيًا، يتميز بتمزق واختفاء غشاء بومان، وترسب مادة شبيهة بالهيالين، نسيج ليفي، وتكاثر الكولاجين فوقه 10). داخل العقيدات، تكون المكونات الخلوية قليلة، وتتكون من ألياف كولاجين غير منتظمة الترتيب ومادة شبيهة بالغشاء القاعدي 1)10).
معظم حالات SND تحدث كنتيجة تنكسية مكتسبة ثانوية لأمراض سطح العين المزمنة أو التحفيز الميكانيكي. فيما يلي عوامل الخطر الرئيسية 1)7)8).
في السنوات الأخيرة، تراكمت التقارير عن الارتباط بالأمراض الجهازية1). معظمها ثنائي، وعند رؤية SND ثنائي غير مفسر، يُوصى بالبحث عن مرض جهازي كامن.
أمراض النسيج الضام والأمراض الجلدية
متلازمة إهلرز-دانلوس: تشترك في ضعف النسيج الضام، وتم الإبلاغ عن حالات انتكاس SND ثنائي بعد الليزك1).
التهاب الجلد المصطبغ الشبكي: اضطراب تصبغ جلدي وراثي سائد، ويرتبط بعقيدات قرنية واسعة النطاق1).
الأمراض الالتهابية والمتلازمات وأمراض الغدد الصماء
داء كرون: التهاب مزمن في الجهاز الهضمي، مع تقارير حالات عن ارتباط انتكاس SND بنشاط المرض 1).
متلازمة كابوكي: متلازمة تشوهات متعددة، مع تقارير عن SND في المنطقة المحيطة بالمركز في كلتا العينين 1).
متلازمة كارتاجينر: مع ضعف حركة الأهداب، وتقارير حالات عن SND شريطي في القرنية السفلية 1).
اعتلال العين الدرقي: يُشار إلى ارتباطه عبر التهاب سطحي مزمن للعين 1).
في بعض الحالات العائلية، تم الإبلاغ عن نمط وراثة جسمي سائد، كما تم اكتشاف طفرات في جين TGFBI، المعروف بأنه جين مسبب لضمور القرنية، في بعض مرضى SND 1). ومع ذلك، فإن معظم حالات SND هي تنكسات ثانوية مكتسبة، والوراثة ليست السبب الرئيسي.
تم الإبلاغ مرارًا عن أن ارتداء العدسات اللاصقة لفترات طويلة يسبب تهيجًا ميكانيكيًا مزمنًا وعدم استقرار الطبقة الدمعية، مما يعد عامل خطر لـ SND. يُوصى بارتداء العدسات، خاصة لفترات طويلة، بإجراء فحوصات عينية دورية لتقييم الطبقة السطحية للقرنية.
يعتمد تشخيص SND على الفحص السريري باستخدام المصباح الشقي. التصوير مفيد لتقييم مدى وعمق الآفة، وتأثيرها على التخطيط الجراحي مثل جراحة الساد 1)7).
| طريقة الفحص | النتائج الرئيسية | الأهمية |
|---|---|---|
| المصباح الشقي | عقيدات رمادية مزرقة تحت الظهارة، توزيع في المنطقة المحيطة بالمركز | أساس التشخيص النهائي 1)2) |
| تحليل شكل القرنية | عدم انتظام السطح، اللابؤرية غير المنتظمة، تسطح فوق العقدة | تقييم التأثير على حساب قوة العدسة داخل العين 1)7) |
| التصوير المقطعي للجزء الأمامي (AS-OCT) | رواسب عالية الانعكاس تحت الظهارة | تقييم العمق واختيار الجراحة 1)11) |
| المجهر متحد البؤر الحيوي (IVCM) | بنية ليفية غير منتظمة، فقدان الخلايا القرنية | تقييم الحالة المرضية 1)12) |
من المهم التفريق بين الأمراض التي تظهر بعقيدات تحت الظهارة 1)2).
في سلسلة حالات Kuan، تم عرض 3 حالات مع عقيدات قرنية، وكانت التشخيصات النهائية هي التهاب القرنية اللحمي الهربسي والتهاب القرنية والملتحمة الفليكتيني وSND 2). يتم تشخيص عقيدات القرنية التفريقي من خلال الجمع بين التاريخ المرضي التفصيلي (أمراض العين السابقة، الصدمات، تاريخ العدسات اللاصقة، جراحة الانكسار)، ونتائج المصباح الشقي (موقع العقدة، لونها، وجود الأوعية الدموية، حساسية القرنية)، وتقييم العمق باستخدام AS-OCT 2). كما أن المسار الزمني مهم؛ حيث يتطور SND تدريجياً على مدى أشهر إلى سنوات، بينما تتطور العقيدات المعدية أو الالتهابية في فترة زمنية قصيرة نسبياً 2).
يتم اختيار العلاج بشكل تدريجي وفقاً لموقع العقدة وحجمها وشدة الأعراض وتأثيرها على الوظيفة البصرية 1)4)7). غالباً ما تكون المراقبة فقط كافية لـ SND غير العرضي والمحدود في المحيط 1).
في الحالات غير العرضية أو الخفيفة، يكون العلاج التحفظي هو الأساس. نظراً لأن السيطرة على أمراض سطح العين المزمنة الكامنة ترتبط مباشرة بالوقاية من الانتكاس، فإن إدارة المرض الأساسي تكون الأولوية القصوى 1)7).
إذا لم تتحسن الأعراض بالعلاج التحفظي، أو إذا كانت العقدة تؤثر على منطقة الحدقة وتسبب انخفاض الرؤية، فيجب النظر في العلاج الجراحي.
يتم اختيار العلاج الجراحي حسب عمق العقدة. توصي الأنماط المفضلة لممارسة وذمة القرنية وتعتيمها الصادرة عن الأكاديمية الأمريكية لطب العيون بثلاث مراحل لإدارة التليف تحت الظهاري المتمثل في الضمور اللطخي: إزالة الظهارة، استئصال القرنية السطحي، واستئصال القرنية الضوئي العلاجي4).
استئصال العقدة واستئصال القرنية السطحي
الطريقة: يتم إمساك العقدة بالملقط وتقشيرها بشكل غير حاد على مستوى غشاء بومان وإزالتها1)4). قد يتم أيضًا استخدام شفرة قرنية مثل مشرط الجولف لتقشير الظهارة غير الطبيعية والعقدة كوحدة واحدة.
معدل النجاح: يحقق استئصال القرنية السطحي وحده تحسنًا في الرؤية في حوالي 90% من الحالات1). بعد الجراحة، قد يتغير الاستجماتيزم وقوة الانكسار بسبب تسطيح شكل القرنية.
زرع الغشاء الأمنيوسي المصاحب: يعتبر زرع الغشاء الأمنيوسي المساعد فعالاً لتعزيز التئام الجروح ومنع عتامة القرنية بعد استئصال القرنية السطحي1).
استئصال القرنية الضوئي العلاجي (PTK)
الطريقة: يتم استخدام ليزر الإكسيمر لإزالة الأنسجة السطحية بما في ذلك العقدة بشكل موحد1)4). يتم اختيار هذه الطريقة في الحالات التي تمتد فيها العتامة إلى العمق أو عندما لا يحقق الاستئصال السطحي تنعيمًا كافيًا.
المزايا: يتم الحصول على سطح قرنية متجانس وناعم، مما يحسن الجودة البصرية بعد الجراحة4).
استخدام MMC: يمكن استخدام الميتوميسين C (MMC) لتثبيط عتامة القرنية (haze) بعد الجراحة1)4).
التقييم قبل الجراحة: يتم تقييم سمك العقد والعتامة العميقة باستخدام التصوير المقطعي للقطعة الأمامية (OCT) لتحديد عمق الاستئصال11).
عند استئصال العقد أو PTK، يُعتبر التنعيم باستخدام PTK فعالاً بشكل خاص في الحالات التي تبقى فيها العتامة تحت غشاء بومان. من المهم تحديد العمق باستخدام OCT للقطعة الأمامية لاختيار التقنية الجراحية.
في الحالات الشديدة، أي تلك التي تشمل توزيعًا واسعًا للعقد ونضوب الخلايا الجذعية لحوف القرنية مع غزو الملتحمة، يلزم إزالة الظهارة الملتحمية غير الطبيعية وإعادة بناء سطح العين. يتم اختيار زرع حوف القرنية أو رأب ظهارة القرنية، وبعد الجراحة، يلزم علاج طويل الأمد مثل قطرات الستيرويد الموضعية لمنع الرفض، وارتداء العدسات اللاصقة العلاجية، والعلاج المضاد للالتهابات، وتثبيط المناعة، وحماية الظهارة السطحية. في الحالات المتقدمة التي تصل فيها العتامة إلى السدى العميق، قد تكون هناك حاجة لزرع القرنية الطبقي (DALK) أو زرع القرنية كامل السمك (PKP)، لكن هذا ليس شائعًا1).
الانتكاس بعد العلاج الجراحي هو تحدٍ مهم في علاج SND. في دراسة بأثر رجعي لـ 93 حالة أجراها Farjo وآخرون، لوحظ انتكاس في حوالي 22% من الحالات خلال متابعة متوسطها 61 شهرًا6). كما أبلغ Yoon وPark من كوريا عن حالات SND انتكست في كلتا العينين في مجلة Jpn J Ophthalmol، مما يشير إلى أن الانتکاس أكثر شيوعًا في الحالات الثنائية وتلك المصحوبة بأمراض جهازية5).
مفتاح الوقاية من الانتکاس هو الإدارة المستمرة لأمراض سطح العين المزمنة الكامنة1)5)7). يُعتقد أن التحكم في التهاب الجفن، وMGD، وجفاف العين، وتهدئة الأمراض الالتهابية، وتصحيح استخدام العدسات اللاصقة، وإدارة نشاط الأمراض الجهازية، يساهم في تقليل معدل الانتکاس بعد الجراحة. في مراجعة استراتيجيات الإدارة، ذكر Paranjpe وآخرون أنه كلما كانت العقد أعمق، زادت صعوبة إزالتها وارتفاع خطر الانتکاس، وفي هذه الحالات، يكون النهج متعدد الخطوات الذي يجمع بين الاستئصال السطحي و PTK لضمان تنعيم سطح القرنية واستخدام MMC لتثبيط العتامة وتكرار التليف مفيدًا7). كما أكدت مراجعة Maharana وآخرون أن استمرار العلاج التحفظي (الدموع الاصطناعية، الستيرويدات، نظافة الجفن) بعد الجراحة ضروري لمنع الانتکاس9).
يجب تقديم إرشادات معيشية لمرضى SND بناءً على عدم استقرار الظهارة حول العقدة. يُنصح بتجنب فرك العين بقوة، وارتداء العدسات اللاصقة لفترات طويلة، والتعرض للغبار والبيئات الجافة. يجب الاستمرار في استخدام قطرات العين المضادة للالتهابات والدموع الاصطناعية حتى لو كانت الأعراض خفيفة، ومتابعة الحالة بانتظام باستخدام المصباح الشقي وتحليل شكل القرنية. إذا تم التخطيط لجراحة إعتام عدسة العين، فمن المستحسن علاج SND أولاً لتثبيت شكل القرنية قبل حساب قوة العدسة داخل العين، لأن العقدة تؤثر على خطة الجراحة1)7).
التكرار بعد العلاج الجراحي هو مشكلة مهمة، حيث تم الإبلاغ عن تكرار بنسبة حوالي 22% خلال متابعة متوسطة لمدة 5 سنوات. تميل حالات التكرار إلى أن تكون أكثر شيوعًا في الحالات الثنائية وتلك التي لها خلفية مرض جهازي. إدارة أمراض سطح العين الكامنة مثل التهاب الجفن وخلل وظيفة غدة ميبوم وجفاف العين بشكل مستمر هي الأكثر أهمية للوقاية من التكرار.
يُفهم مرض SND على أنه سلسلة من عمليات التليف التي تبدأ بتمزق غشاء بومان والغشاء القاعدي للظهارة1)10).
تتكرر هذه العملية طالما استمر الالتهاب المزمن لسطح العين والتحفيز الميكانيكي الكامن، مما يؤدي إلى زيادة عدد العقد وحجمها.
يُعتقد أن ثلاثة عوامل تشارك بشكل كبير في تكوين العقد في SND: المصفوفة المعدنية البروتيناز-2 (MMP-2)، وعامل النمو المشتق من الصفائح الدموية (PDGF)، وعامل النمو المحول بيتا 1 (TGF-β1)1).
في الظهارة القرنية فوق العقد، توجد خلايا CK19 الإيجابية العابرة للتضخيم، بينما ينخفض تعبير CK3/12 (علامة الخلايا الظهارية المتمايزة بالكامل) وABCG2 (علامة الخلايا الجذعية) 1)12). أي أن الظهارة فوق العقد تكون في حالة وسيطة بين الخلايا الجذعية والخلايا المتمايزة بالكامل، مما يشير إلى أن خلل تمايز الظهارة نفسه قد يساهم في تكوين العقد 1)12).
نسيجيًا، داخل العقد فقير في المكونات الخلوية، ويتكون من ألياف كولاجين غير منتظمة الترتيب، ومواد شبيهة بالهيالين، ومواد شبيهة بالغشاء القاعدي 10). يختفي جزء من غشاء بومان، وتُرى الأنسجة الليفية المترسبة فوقه ترفع الظهارة لتشكل عقدًا بارزة.
عند وجود التهاب الجفن المزمن، خلل وظيفة غدة ميبوم، أو جفاف العين كخلفية لـ SND، فإن عدم استقرار الطبقة الدمعية واستمرار السيتوكينات الالتهابية يشكلان حلقة مفرغة تعزز تكوين العقد. يمكن أن يتكرر تمزق غشاء بومان وتنشيط الأرومات الليفية العضلية ما لم يتم حل المرض الأساسي. لذلك، حتى إذا تمت إزالة العقد فقط، فمن المرجح أن تتكرر إذا بقي المرض الأصلي. كاستراتيجية علاجية، من الضروري الجمع بين السيطرة على المرض الأساسي بالعلاج المحافظ والإزالة الجراحية للعقد 1)7)9).
إن اكتشاف أن الخلايا الظهارية فوق العقد في حالة تمايز وسطي يدعم وجهة النظر التي تعتبر SND ليس مجرد تليف سدوي، بل نتيجة لخلل في التوازن بين الظهارة وغشاء بومان والسدى 1)12). في القرنية الطبيعية، تتمايز الخلايا المشتقة من الخلايا الجذعية الحوفية وتتحرك بانتظام من الحوف نحو المركز، ولكن فوق عقد SND، يُعتقد أن عملية التمايز هذه تتوقف جزئيًا، وتتراكم الخلايا العابرة للتضخيم موضعيًا. قد يشكل هذا التغيير في الظهارة أرضية لتعزيز تمزق غشاء بومان والتليف السدوي تحته.
في بعض حالات SND العائلية، تم الإبلاغ عن نمط وراثة جسمية سائدة، وتم اكتشاف طفرات في جين TGFBI، المعروف بأنه جين مسبب لضمور القرنية، لدى بعض مرضى SND 1). من المتوقع أن يؤدي التقدم في التحليل الجيني إلى توضيح العلاقة بين الاستعداد الوراثي لـ SND وآلية المرض.
في السنوات الأخيرة، تم الإبلاغ عن ارتباط SND بأمراض جهازية متنوعة مثل متلازمة إهلرز-دانلوس، ومرض كرون، ومتلازمة كابوكي، ومتلازمة كارتاجينر، والتهاب الجلد الصباغي الشبكي، واعتلال العين الدرقي 1). قد تشير هذه الارتباطات إلى مسارات التهابية مشتركة أو ضعف في النسيج الضام، مما يوفر منظورًا لإعادة النظر في SND ليس كـ “تنكس موضعي للعين” بل كـ “ظاهرة لالتهاب جهازي يظهر على سطح العين”.
تتراكم تقارير الحالات حول ارتباط القرنية المخروطية مع SND 3). تشترك كل من القرنية المخروطية وSND في تمزق غشاء بومان وتنشيط خلايا سدى القرنية، ويُشار إلى أن لهما عوامل خطر مشتركة مثل التهاب سطح العين والتحفيز الميكانيكي (فرك العين وارتداء العدسات اللاصقة) 3). في حالة ظهور SND ثنائي الجانب في سن مبكرة، يُوصى بتقييم وجود القرنية المخروطية باستخدام Pentacam أو التصوير المقطعي للقطعة الأمامية.
يتقدم التقييم الكمي لعمق العقيدات وبنيتها الداخلية باستخدام التصوير المقطعي للقطعة الأمامية فائق الدقة والتصوير المقطعي ذي المجال الطيفي 11)، مما يزيد من دقة اختيار التقنية الجراحية. من خلال القياس الموضوعي لسمك العقيدات وحدودها وحالة السدى الأساسية، يتم تطوير معايير لتحديد ما إذا كان الاستئصال السطحي وحده كافيًا، أو ما إذا كانت هناك حاجة إلى PTK، أو استخدام MMC. بالإضافة إلى ذلك، يمكن للتقييم الكمي لاضطرابات تمايز الظهارة وتغيرات الضفيرة العصبية باستخدام IVCM أن يُستخدم في الكشف المبكر عن المرض وتقييم فعالية العلاج 12). من المتوقع أن يؤدي الجمع بين قياس الأمراض الجهازية والعلامات الحيوية الالتهابية في المستقبل إلى تصنيف مخاطر SND والعلاج الشخصي.
تم الإبلاغ عن نمط وراثة جسمية سائدة في بعض العائلات، وتم اكتشاف طفرات في جين TGFBI لدى بعض مرضى SND. ومع ذلك، فإن معظم حالات SND هي تنكس مكتسب ثانوي لأمراض سطح العين المزمنة، وحالات الوراثة كسبب رئيسي نادرة. يتم النظر في البحث عن الخلفية الوراثية فقط في حالات البداية المبكرة أو التاريخ العائلي القوي.