Salzmann結節狀角膜變性(SND)是一種非炎症性角膜 變性,在Bowman膜上形成青灰色上皮下結節1) 。
盛行率約為每2,420人中有1人,發病年齡呈雙峰分佈,高峰在50多歲和80多歲1) 。
女性較多(72-88%),雙側性佔58-80%1) 。
常繼發於慢性眼表疾病,如慢性瞼緣炎、瞼板腺功能障礙 和乾眼症 ,背景包括角膜疱疹 、春季角結膜炎 、砂眼 、麻疹後等發炎性眼表疾病。
早期常無症狀,但當結節延伸至角膜 中央時,會導致不規則散光 和視力 下降。
治療從保守治療(人工淚液、眼瞼衛生、低濃度類固醇 )到外科治療(結節切除、表層角膜 切除術、PTK 、角膜上皮 清創術)逐步進行1) 4) 。
Salzmann結節狀角膜變性(SND)是一種進行性、非發炎性角膜 變性疾病,特徵是在Bowman層 上的上皮下區域形成灰白色至藍灰色結節1) 9) 。1925年由奧地利眼科醫生Maximilian Salzmann首次報告,此後被歸類為「Salzmann結節變性」1) 。結節由透明樣物質和纖維組織構成,隨著進展可延伸至角膜 中央,引起不規則散光 和視力 障礙1) 10) 。
盛行率估計約為每2,420人中有1人,是一種罕見疾病1) 。發病年齡呈雙峰分佈,高峰在50多歲和80多歲1) 。Farjo等人的回顧性研究(93例)顯示,男性平均發病年齡約為69歲,女性約為52歲6) 。性別比例中女性佔72-88%,雙側性佔58-80%,多數病例雙眼均形成結節1) 。
結節好發於角膜 中周邊部,常沿角膜緣 呈弧形排列1) 。可為單發或多發,進展病例中可見8個以上結節1) 。Maharana等人的全面綜述指出,SND的發生率隨年齡增長而增加,且相當數量的病例無症狀而被忽略9) 。Paranjpe等人基於Bascom Palmer眼科研究所經驗的管理策略綜述也認為,SND雖被視為罕見疾病,但在白內障 術前篩查或角膜 屈光 手術術前評估中仍有一定頻率遇到7) 。
許多SND是繼發於慢性眼表疾病的後天性變性。經典已知的背景疾病如下。
這些慢性眼表炎症和機械刺激被認為會誘導Bowman層 和上皮基底膜的破壞,從而觸發結節形成1) 。
Q
是否可能只發生在單眼?
A
雙側病例佔報告的58%至67%,但單眼發病的病例也佔30%至40%。當原發病為MGD 或乾眼症 等雙眼共有的疾病時,多為雙眼性;而外傷或單側LASIK 術後則傾向於單眼性。
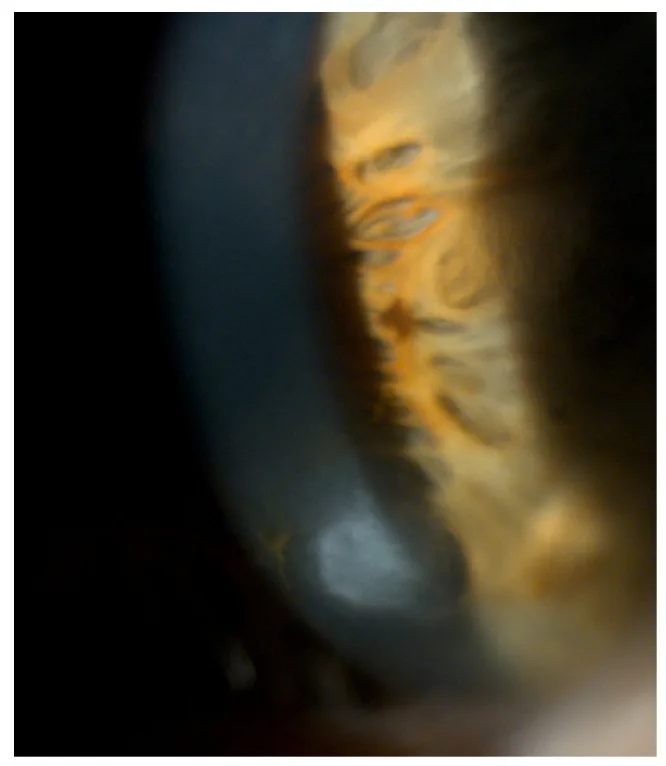
Salzmann結節變性的裂隙燈照片 Roszkowska AM, Azzaro C, Calderone A, et al. Salzmann Nodular Degeneration in Ocular and Systemic Diseases. Journal of Clinical Medicine. 2024 Aug 20; 13(4900):$2. Figure 1. PM
CI D: PMC11355337. License: CC BY.
裂隙燈 顯示從
角膜 周邊向前隆起的青白色結節。直觀地展示了Salzmann結節的立體感和表淺性病變。
無症狀 :當結節局限於周邊部時,常無自覺症狀1) 。不少病例在健康檢查或白內障 術前檢查中偶然發現1) 7) 。視力 下降角膜 中央或表面不平導致不規則散光 時,會引起視力 下降1) 。超高解析度OCT 可測量結節上的上皮變薄和角膜 表面隆起11) 。異物感 :由於結節隆起和結節上的上皮變薄,眨眼時會出現異物感。眩光(glare)和畏光 :由角膜 表面不平引起的光散射所致1) 。流淚和復發性糜爛 :結節上的上皮不穩定,可能導致復發性角膜糜爛 和流淚1) 。
上皮下結節 :角膜上皮 下可見青灰色至灰白色的隆起性結節1) 。直徑通常為1-3毫米,單發或多發1) 3) 。結節分佈 :好發於角膜 中周邊部,常沿角膜緣 呈弧形排列1) 。部分病例在下象限呈火焰狀分佈1) 。上皮變薄 :結節上的角膜上皮 變薄1) 10) 。角膜 表面不平角膜地形圖 可檢測到結節引起的表面隆起和結節間的平坦化1) 7) 。繼發性變化 :由於繼發性變性,常合併基礎疾病引起的角膜 混濁、結膜 瘢痕、角膜 表層血管和角膜緣 異常。角膜緣幹細胞 衰竭角膜緣 功能不全,結節可能形成於結膜 侵入的前端。廣泛結膜 侵入時需要眼表面重建。
組織學上,特徵為Bowman層 斷裂和消失,以及其上沉積的透明樣物質、纖維組織和膠原增生10) 。結節內部細胞成分少,由不規則排列的膠原纖維和基底膜樣物質構成1) 10) 。
大多數SND繼發於慢性眼表疾病或機械刺激,作為獲得性變性發病。主要風險因素如下1) 7) 8) 。
慢性眼瞼緣炎/瞼板腺功能障礙 (MGD ) :最常見的相關眼表疾病1) 7) 。淚膜不穩定和慢性炎症促進Bowman層 變性。乾眼症 1) 。長期佩戴隱形眼鏡 :Hamada等人報告有隱形眼鏡佩戴史的病例比例很高8) 。長期佩戴導致的慢性機械刺激和缺氧與之相關。泡性角結膜炎 1) 。翼狀胬肉 :由於共享Bowman層 破裂和基質纖維母細胞活化,已有共存病例報告2) 。春季角結膜炎 、砂眼 、麻疹後角膜 炎角膜 屈光 手術後IK 或PRK後發病已有報告;Roszkowska的綜述中,5名21-48歲年輕女性在LASIK 後發生雙側SND1) 。傾向於發生在瓣緣。白內障 手術後角膜 切口癒合不全部位形成結節;透明角膜 切口位置與SND結節形成位置密切相關1) 。角膜 外傷2) 。
近年來,與全身疾病合併的報告不斷累積1) 。多數為雙眼性;當發現原因不明的雙眼SND時,建議查找潛在的全身疾病。
結締組織疾病/皮膚疾病
埃勒斯-丹洛斯症候群 :共享結締組織脆弱性;有LASIK 術後雙側SND復發的報告1) 。
網狀色素性皮膚病 :一種體染色體顯性遺傳 的皮膚色素異常症,伴有廣泛角膜 結節1) 。
炎症性/症候群/內分泌疾病
克隆氏症 :消化道慢性發炎,有病例報告SND復發與疾病活動相關1) 。
歌舞伎症候群 1) 。
卡塔格內症候群 :伴有纖毛運動障礙,有病例報告下方角膜 出現火焰狀SND1) 。
甲狀腺眼病變 1) 。
部分家族性病例報告為體染色體顯性遺傳 模式,並且在SND患者中檢測到TGFBI基因突變,該基因已知是角膜 營養不良的致病基因1) 。但大多數SND是後天性繼發性變性,遺傳不是主要原因。
Q
佩戴隱形眼鏡是否相關?
A
長期佩戴隱形眼鏡會引起慢性機械刺激和淚膜不穩定,並多次被報導為SND的危險因子。佩戴者,尤其是長時間佩戴者,建議定期進行眼科檢查以評估角膜 表面。
SND的診斷主要基於裂隙燈顯微鏡檢查 的臨床診斷。影像學檢查有助於評估病變的範圍和深度,以及評估對白內障 手術等手術計劃的影響1) 7) 。
檢查方法 主要發現 意義 裂隙燈 顯微鏡上皮下藍灰色結節,中周邊部分佈 確診基礎1) 2) 角膜地形圖 表面不規則、不規則散光 、結節上方平坦化 對IOL度數計算 的影響評估1) 7) 前段OCT (AS-OCT ) 上皮下高反射沉積物 深度評估與術式選擇1) 11) 活體共軛焦顯微鏡 (IVCM) 不規則纖維結構、角膜基質 細胞消失 病理狀態評估1) 12)
裂隙燈顯微鏡檢查 角膜 中央區,以及背景是否存在眼瞼炎 或MGD 1) 2) 。角膜地形圖 (Placido盤式)散光 1) 。結節上方角膜 平坦化,結節間陡峭化,呈現特徵性模式。角膜 形態變化會影響白內障 手術時的IOL度數計算 ,因此術前評估很重要1) 。前段OCT (AS-OCT ) :將結節顯示為上皮下的高反射沉積物,可非侵入性評估其與Bowman膜的關係及深度1) 11) 。超高解析度OCT 可詳細測量結節的內部結構和厚度11) 。術前通過AS-OCT 掌握結節和混濁的深度,有助於判斷表層切除術、PTK 或更深層手術是否足夠。活體共軛焦顯微鏡 (IVCM) :可在細胞層級觀察結節內部微結構,特徵性表現為不規則纖維結構、角膜基質 細胞消失以及上皮下神經叢密度降低1) 12) 。結節上方的上皮細胞呈現CK19陽性的短暫擴增細胞特性,提示上皮分化異常1) 12) 。
需要與表現為上皮下結節的其他疾病進行鑑別1) 2) 。
帶狀角膜變性 角膜緣 和病變之間留有透明帶(limbal clear zone)。與SND的主要區別在於對EDTA螯合治療有反應。球形角膜 變性(氣候性滴狀角膜 病變/球狀變性 )角膜 暴露部位多發黃色至琥珀色顆粒狀沉積。已知與紫外線、乾燥環境暴露有關。疱疹性角膜基質 炎 :可表現為結節狀炎性病變,但通過角膜知覺 減退、混濁、炎症表現和視力 下降的急性病程進行鑑別2) 。泡性角結膜炎 角膜緣 或周邊角膜 形成伴有血管的圓形小結節,作為對結核或金黃色葡萄球菌的遲發型過敏反應而發病2) 。角膜上皮 內瘤變(OSSN )角膜緣 附近的上皮性腫塊,特徵為新生血管 和膠凍樣隆起。細胞學檢查或切片有助於鑑別。邊緣性角膜潰瘍 /卡他性潰瘍 :與瞼緣炎相關的周邊角膜 浸潤和潰瘍,通過病變過程和炎症表現進行鑑別。中心周圍肥厚性上皮下角膜 變性(PHS CD) :一種罕見的變性,表現為旁中心區上皮下混濁,不同之處在於混濁呈帶狀而非結節狀。
Kuan等人的病例系列中,報告了3例表現為角膜 結節的病例,最終診斷分別為疱疹性角膜基質 炎、泡性角結膜炎 和SND2) 。角膜 結節的鑑別需結合詳細病史(既往眼病、外傷、隱形眼鏡佩戴史、屈光 手術史)、裂隙燈 檢查(結節位置、顏色、有無血管、角膜知覺 )以及AS-OCT 深度評估2) 。發病時間過程也很重要:SND在數月至數年內緩慢進展,而感染性或炎性結節在相對較短時間內發病和進展2) 。
根據結節的位置、大小、症狀嚴重程度以及對視功能的影響,逐步選擇治療方案1) 4) 7) 。無症狀或侷限於周邊的SND通常只需觀察1) 。
對於無症狀或輕症病例,保守治療是基礎。由於控制潛在的慢性眼表疾病直接關係到預防復發,因此原發疾病的管理是首要任務1) 7) 。
人工淚液/玻尿酸點眼液 :頻繁使用以穩定淚膜和保護角膜上皮 。首選不含防腐劑的製劑。眼瞼衛生 :透過熱敷和眼瞼清潔來管理瞼緣炎和麥氏腺功能障礙。低濃度類固醇 眼藥水 :用於控制慢性發炎。長期使用時需注意眼壓 和白內障 。環孢素 眼藥水1) 。治療性軟式隱形眼鏡 :用於復發性糜爛或表面不規則引起的嚴重異物感,暫時使用 1) 。淚點塞 :對合併嚴重乾眼症 的病例有效 1) 。熱敷和強脈衝光(IPL) :對於以麥氏腺功能障礙為背景的病例,IPL 已被報導作為輔助療法 1) 。
如果保守治療症狀無改善,或結節累及瞳孔 區導致視力 下降,則考慮手術治療。
根據結節的深度分層選擇手術方式。AAO 的《角膜水腫 和混濁優選實踐模式》也推薦了針對 SND 等上皮下纖維化的管理,包括上皮清創術(ED)、淺層角膜 切除術(SK)和 PTK 三個階段 4) 。
結節切除 / 淺層角膜切除術
方法 :用鑷子夾住結節,在 Bowman 膜水平鈍性剝離並切除 1) 4) 。有時使用角膜 刀(如高爾夫刀)將異常上皮和結節一併剝離。
成功率 :僅行淺層角膜 切除術即可使約 90% 的病例獲得視力 改善 1) 。術後角膜 變平可能導致散光 和屈光 度改變。
聯合羊膜移植 :淺層角膜 切除術後輔助羊膜移植可促進傷口癒合和預防角膜 混濁,被認為有效 1) 。
治療性準分子雷射角膜切除術(PTK)
方法 :使用準分子雷射均勻切除包括結節在內的表層組織 1) 4) 。適用於深層混濁或淺層切除後平滑化不足的病例。
優點 :可獲得均勻平滑的角膜 表面,提升術後光學品質4) 。
合併MMC :合併使用絲裂黴素C(MMC)可抑制術後角膜 混濁(haze)1) 4) 。
術前評估 :透過前眼部OCT 掌握結節與深部混濁的厚度,決定切除深度11) 。
在結節切除與PTK 中,對於Bowman層 下仍有混濁殘留的病例,PTK 平滑化特別有效。手術方式的選擇需透過前眼部OCT 掌握病變深度。
重症病例,即伴有廣泛結節分布與角膜 輪部幹細胞缺乏並出現結膜 侵入的病例,需要切除異常結膜 上皮並進行眼表面重建。可選擇角膜 輪部移植或角膜上皮 成形術,術後需長期維持治療,包括局部類固醇 眼藥水抑制排斥反應、治療性隱形眼鏡佩戴、抗發炎治療、免疫抑制及表層上皮保護。進一步進展至深層實質混濁的病例,可能需要板層角膜移植 (DALK )或全層角膜移植 (PKP ),但頻率不高1) 。
手術治療後的復發是SND治療的重要課題。Farjo等人對93例病例的回顧性研究顯示,平均追蹤61個月,約22%出現復發6) 。韓國的Yoon和Park也在Jpn J Ophthalmol上報告了雙眼復發性SND病例,顯示雙側病例與合併全身疾病的病例復發傾向較高5) 。
預防復發的關鍵在於對背景慢性眼表面疾病的持續管理1) 5) 7) 。控制瞼緣炎、MGD 、乾眼症 ,平息發炎性疾病,矯正隱形眼鏡佩戴,管理全身疾病活動性等,被認為有助於降低術後復發率。Paranjpe等人在管理策略綜述中指出,結節位置越深,切除越困難,復發風險越高,此時採用表層切除合併PTK 以確保角膜 表面平滑,並合併MMC抑制混濁與纖維化復發的多步驟方法是有用的7) 。Maharana等人的綜述也強調,術後持續保守治療(人工淚液、類固醇 、眼瞼衛生)對於抑制復發至關重要9) 。
對於SND患者,應根據結節周圍上皮不穩定的情況提供生活指導。建議避免用力揉眼、長時間佩戴隱形眼鏡以及暴露於灰塵或乾燥環境。即使症狀輕微,也應繼續使用抗炎眼藥水和人工淚液,並定期進行裂隙燈顯微鏡檢查 和角膜地形圖檢查 以監測病情。當計劃進行白內障 手術時,由於結節會影響手術計劃,建議先治療SND以穩定角膜 形態,然後再計算IOL 度數1) 7) 。
Q
手術後是否會復發?
A
手術治療後的復發是一個重要問題,平均約5年的追蹤中,約22%的病例報告復發。雙側病例和有全身性疾病背景的病例復發傾向更高。耐心管理背景眼表疾病如瞼緣炎、MGD 和乾眼症 對於預防復發最為重要。
SND的病理被理解為始於Bowman層 和上皮基底膜破裂的一系列纖維化過程1) 10) 。
Bowman層 破裂Bowman層 和上皮基底膜出現微小撕裂1) 10) 。角膜基質 細胞遷移角膜基質 細胞通過破裂區域遷移到上皮下區域1) 。分化為肌纖維母細胞 :遷移的角膜 細胞分化為肌纖維母細胞1) 10) 。纖維性細胞外基質沉積 :肌纖維母細胞產生並沉積以透明化膠原為主的纖維性ECM,形成結節1) 10) 。
只要背景慢性眼表炎症或機械刺激持續存在,這一過程就會重複,導致結節數量和大小增加。
SND的結節形成被認為與基質金屬蛋白酶-2(MMP-2)、血小板衍生生長因子(PDGF)和轉化生長因子β1(TGF-β1)這三種因子密切相關1) 。
MMP-2 :降解上皮基底膜的主要成分IV型膠原蛋白,促進PDGF和TGF-β1向基質內遷移1) 。PDGF :促進角膜基質 細胞的遷移和增殖1) 。TGF-β1 :誘導角膜基質 細胞分化為肌纖維母細胞,增強纖維性ECM的產生1) 。上皮來源的酶 :結節上皮表現出高增殖活性,高表達α-烯醇酶等酶類1) 。
結節上的角膜上皮 中可見CK19陽性的短暫擴增細胞,而完全分化上皮細胞的標誌物CK3/12和幹細胞標誌物ABCG2的表達降低1) 12) 。也就是說,結節上的上皮處於既非幹細胞也非完全分化細胞的中間狀態,提示上皮自身的分化異常可能參與結節形成1) 12) 。
組織學上,結節內部細胞成分稀少,由不規則排列的膠原纖維、透明樣物質和基底膜樣物質構成10) 。Bowman層 部分消失,其上沉積的纖維組織將上皮抬起,形成隆起的結節。
當SND的背景存在慢性瞼緣炎、MGD 或乾眼時,淚膜不穩定和發炎細胞因子的持續存在形成惡性循環,促進結節形成。如果原發疾病不消除,Bowman層 的破壞和肌纖維母細胞的活化可能反覆發生。因此,僅切除結節而原發疾病持續存在時容易復發。治療策略上,必須同時進行保守治療控制原發疾病和手術切除結節1) 7) 9) 。
結節上上皮細胞處於中間分化狀態的發現支持這樣一種觀點:SND不僅僅是基質纖維化,而是上皮、Bowman層 和基質三者恆定破壞的結果1) 12) 。正常角膜 中,來自角膜緣 的上皮幹細胞來源的細胞規則地分化和向中央遷移,但在SND結節上,這一分化過程被認為部分停滯,導致短暫擴增細胞局部積聚。這種上皮變化可能為促進下方Bowman層 破壞和基質纖維化提供了基礎。
在一些家族性SND病例中,已報告常染色體顯性遺傳模式,並且在部分SND患者中檢測到已知導致角膜 營養不良的TGFBI基因突變1) 。隨著基因組分析的進展,SND的遺傳易感性與發病機制之間的關係有望進一步闡明。
近年來,已報告SND與多種全身疾病相關,如埃勒斯-丹洛斯症候群、克隆氏症、歌舞伎症候群 、卡塔格納症候群、網狀色素性皮膚病和甲狀腺眼病1) 。這些關聯可能基於共同的發炎通路或結締組織脆弱性,提供了將SND重新視為「全身發炎狀態在眼表面的表現」而非「眼局部變性」的觀點。
圓錐角膜 與SND併發的病例報告正在累積3) 。圓錐角膜 和SND均涉及Bowman層 破裂和角膜基質 細胞活化,有研究指出它們可能具有共同的危險因素,如眼表發炎和機械刺激(揉眼、佩戴隱形眼鏡)3) 。對於年輕患者出現雙側SND時,建議使用Pentacam或前段OCT 積極評估是否合併圓錐角膜 。
使用超高解析度前段OCT 和頻譜域OCT 對結節深度和內部結構進行定量評估正在進展中11) ,提高了手術方式選擇的精確性。透過客觀測量結節厚度、邊界和背景基質的狀況,正在建立判斷標準,以確定單純表層切除術是否足夠、是否需要PTK 或聯合MMC。此外,使用IVCM對上皮分化異常和神經叢變化進行定量評估,可能應用於病理的早期檢測和治療效果評估12) 。未來,結合全身疾病和發炎生物標記的測量,有望實現SND的風險分層和個人化治療。
Q
是否存在遺傳因素?
A
在一些家族中已報告常染色體顯性遺傳模式,並且在部分SND患者中檢測到TGFBI基因突變。然而,大多數SND是繼發於慢性眼表疾病的獲得性變性,遺傳因素罕見。僅在早發或強烈家族史的情況下才考慮遺傳背景檢查。
Roszkowska AM, Azzaro C, Calderone A, Spinella R, Schiano-Lomoriello D, Mencucci R, Wylegala A. Salzmann Nodular Degeneration in Ocular and Systemic Diseases. J Clin Med. 2024;13(16):4900. doi:10.3390/jcm13164900
Kuan HC, Cheng EYI, Yong MH, Wan Abdul Halim WH, Othman O. Corneal Nodules and Possible Pathologies: A Case Series. Cureus. 2021;13(12):e20822. doi:10.7759/cureus.20822
Das D, Lomi N, Sasi A, Kumari N, Muraleekrishna M, Tandon R. Layers of Rarity: An Unusual Concurrence of Keratoconus, Salzmann’s Nodular Degeneration, Ptosis, and Congenital Retinal Macrovessel. Cureus. 2025;17(9):e92115. doi:10.7759/cureus.92115
American Academy of Ophthalmology Cornea/External Disease Panel. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Yoon KC, Park YG. Recurrent Salzmann’s nodular degeneration. Jpn J Ophthalmol. 2003;47(4):401-404. doi:10.1016/S0021-5155(03)00044-3.
Farjo AA, Halperin GI, Syed N, Sutphin JE, Wagoner MD. Salzmann’s nodular corneal degeneration clinical characteristics and surgical outcomes. Cornea. 2006;25(1):11-15. doi:10.1097/01.ico.0000167879.88815.6b
Paranjpe V, Galor A, Monsalve P, Dubovy SR, Karp CL. Salzmann nodular degeneration: prevalence, impact, and management strategies. Clin Ophthalmol. 2019;13:1305-1314. doi:10.2147/OPTH.S166280
Hamada S, Darrad K, McDonnell PJ. Salzmann’s nodular corneal degeneration (SNCD): Clinical findings, risk factors, prognosis and the role of previous contact lens wear. Cont Lens Anterior Eye. 2011;34(4):173-178. doi:10.1016/j.clae.2011.02.004
Maharana PK, Sharma N, Das S, Agarwal T, Sen S, Prakash G, Vajpayee RB. Salzmann’s Nodular Degeneration. Ocul Surf. 2016;14(1):20-30. doi:10.1016/j.jtos.2015.08.006
Stone DU, Astley RA, Shaver RP , Chodosh J. Histopathology of Salzmann nodular corneal degeneration. Cornea. 2008;27(2):148-151. doi:10.1097/ICO.0b013e31815a50fb
Hurmeric V, Yoo SH, Karp CL, Galor A, Vajzovic L, Wang J, Dubovy SR, Forster RK. In vivo morphologic characteristics of Salzmann nodular degeneration with ultra-high-resolution optical coherence tomography. Am J Ophthalmol. 2011;151(2):248-256.e2. doi:10.1016/j.ajo.2010.08.013
Roszkowska AM, Spinella R, Aragona P. Morphologic and confocal investigation on Salzmann nodular degeneration of the cornea. Invest Ophthalmol Vis Sci. 2011;52(8):5910-5919. doi:10.1167/iovs.11-7789.