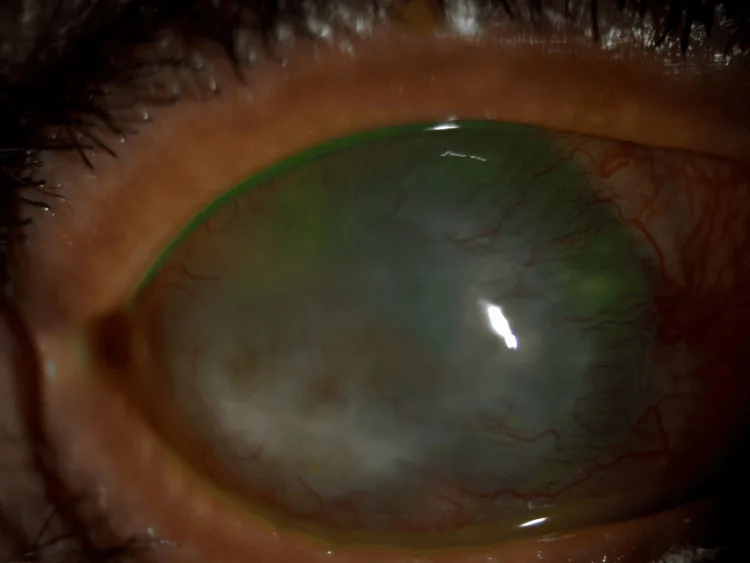
眼前節所見
角膜球形突出:整個角膜呈球形向前突出。從側面觀察時尤為明顯。
瀰漫性變薄:角膜周邊部最為顯著。周邊角膜厚度可薄至330 μm以下1)。
Descemet膜異常:常可見皺襞、斷裂和增厚。Descemet膜自發破裂可導致急性水腫。
前房深度增加:可能出現超過5 mm的深前房1)。

球形角膜是一種罕見的非發炎性角膜擴張症,整個角膜瀰漫性變薄並呈球形向前突出。角膜直徑正常,但角膜厚度變薄,常伴有鞏膜變薄。這是一種罕見疾病,通常為先天性,見於兒童5)。
存在先天型和後天型兩種形式。先天型出生時即存在,與Ehlers-Danlos症候群VI型(眼-脊柱側彎型)、Leber先天性黑矇、藍色鞏膜症候群相關。後天型在成年期發病,可能由角膜邊緣透明變性或圓錐角膜進展而來。
表現為高度近視和不規則散光,通常難以用眼鏡或隱形眼鏡矯正4)。外力可導致角膜破裂。
視力下降是由於高度近視和不規則散光所致。眼鏡或隱形眼鏡通常無法獲得充分矯正3)。發生急性水腫或Descemet膜自發破裂時,可能伴有劇烈眼痛。
眼前節所見
角膜球形突出:整個角膜呈球形向前突出。從側面觀察時尤為明顯。
瀰漫性變薄:角膜周邊部最為顯著。周邊角膜厚度可薄至330 μm以下1)。
Descemet膜異常:常可見皺襞、斷裂和增厚。Descemet膜自發破裂可導致急性水腫。
前房深度增加:可能出現超過5 mm的深前房1)。
有助於鑑別的所見
病因不明,但認為與膠原蛋白合成或降解缺陷有關。與Ehlers-Danlos症候群、Marfan症候群、成骨不全症和藍色鞏膜症候群的關聯提示膠原蛋白異常可能是病因。
在角膜擴張症中,據報導基質金屬蛋白酶(MMP)增加,其抑制因子(TIMP)減少5)。這些酶可能參與角膜基質的降解5)。
與圓錐角膜不同,揉眼睛不被認為是危險因子。與異位性疾病的關聯也未被指出。
埃勒斯-丹洛斯症候群是由於膠原結構基因異常導致結締組織脆弱的一組疾病。特徵為皮膚過度伸展、關節過度活動及眼球脆弱,眼球破裂風險高。據報導,唐氏症患者角膜擴張症的風險增加約100倍4)。
臨床診斷透過裂隙燈顯微鏡檢查進行。必需所見為角膜的球形突出和周邊部最顯著的瀰漫性變薄。
| 檢查方法 | 評估項目 |
|---|---|
| 角膜地形圖 | 瀰漫性陡峭化 |
| 角膜厚度測量 | 瀰漫性變薄 |
| 前段OCT | 斷面結構評估 |
AS-OCT可提供角膜、前房及隅角的高解析度斷層影像5)。角膜厚度圖可定量評估角膜變薄的分布5)。
| 鑑別診斷 | 鑑別要點 |
|---|---|
| 圓錐角膜 | 局部變薄與突出 |
| 角膜邊緣透明變性 | 下方周邊部變薄 |
| 術後擴張症 | 屈光手術病史 |
圓錐角膜表現為角膜中央至下方的局部變薄與突出。角膜邊緣透明變性表現為角膜下方周邊部帶狀變薄,但保持透明。球形角膜出生時雙眼發病,整個角膜變薄,以此鑑別。
治療從眼鏡矯正開始。聚碳酸酯鏡片會變形而不會破碎,因此也有助於保護角膜。隱形眼鏡的安全性存在爭議。RGP鏡片的驗配需謹慎進行。
球形角膜的手術治療尚未確立黃金標準1)。
角膜移植術
傳統PK:技術難度較低,但因將正常厚度的移植片與極薄的受體組織接合,術後易發生高度散光1)。
飛秒雷射輔助半頂帽PK:僅在捐贈角膜上製作頂帽結構。外徑9.5 mm、中央全層按鈕7.1 mm的結構可增加周邊角膜厚度1)。有報告指出2例患者的最佳矯正視力(BCVA)改善至20/30~20/401)。
板層角膜移植:提供結構支撐並保留角膜緣幹細胞5)。在瀰漫性變薄的病例中,可能使角膜變平,但可能出現明顯皺褶5)。
兩階段手術:在板層移植後6個月進行PK的方法,適用於角膜混濁殘留的情況。
特殊手術案例
鞏膜角膜移植術(SKP):適用於廣泛角膜破裂案例的前段重建2)。因使用超出角膜緣的大直徑移植片,可進行牢固縫合2)。但排斥率高達約70%2)。
SKP合併玻璃體手術:有報告對合併角膜破裂和眼內出血的球形角膜,在SKP後進行25G玻璃體手術2)。透過移植片觀察眼底的可見性良好2)。
改良超音波乳化術:對於進展期球形角膜合併白內障的案例,有報告採用鞏膜瓣路徑合併台盼藍染色和內視鏡照明的技術3)。有助於提高角膜混濁下的可視性3)。
輕度球形角膜可透過眼鏡或隱形眼鏡矯正進行管理。手術適用於保守治療無法獲得足夠視力、存在角膜混濁或疤痕、或反覆發生角膜破裂的情況。由於手術存在移植片排斥、高度散光、上皮癒合不良等風險,應謹慎判斷適應症。
角膜移植後的預後因手術方式和病例而異。據報導,在飛秒雷射輔助的半頂帽PK中,兩例患者的最佳矯正視力改善至20/3020/40,在1224個月的追蹤中未出現排斥反應或併發症1)。另一方面,SKP的排斥率高達約70%2),需要長期免疫抑制。總體而言,球形角膜的手術預後較差,且伴有多種併發症。
球形角膜的組織學特徵包括瀰漫性角膜基質變薄和Bowman層局部斷裂,周邊部最為顯著。儘管變薄,基質的板層結構仍保持正常構型。其他發現包括中央上皮增生、基質新生血管化和疤痕形成,以及Descemet膜斷裂和增厚。
在非發炎性角膜擴張中,已報導角膜基質內α1-蛋白酶抑制劑(α1-PI)降低和轉錄因子Sp1升高。球形角膜中也觀察到類似變化,基質降解過程的改變被認為是角膜變薄的根本原因。
在角膜擴張症中,普遍報導基質金屬蛋白酶(MMPs)增加和TIMPs減少5)。這些酶的不平衡可能參與角膜基質降解5)。淚液中發炎介質(IL-6、TNF-α、MMP-9)濃度升高也有報導,可能誘導角膜細胞凋亡5)。這表明,即使被歸類為非發炎性的角膜擴張症,也可能涉及發炎成分5)。
球形角膜與圓錐角膜的不同之處在於它與異位性體質無關。推測其根本原因是膠原合成或降解的缺陷。
飛秒雷射輔助的半頂帽PK是一種相對較新的技術,僅在捐贈角膜上製作頂帽構型1)。在傳統頂帽PK中,捐贈者和受體均需加工,而該方法可避免操作極薄的受體角膜1)。在兩例報告中,最佳矯正視力改善至20/30,周邊角膜厚度增加且結構穩定1)。未來的挑戰包括基於患者角膜直徑的尺寸客製化和長期結果的驗證1)。
已有報導對合併角膜破裂和眼內出血的球形角膜同時施行SKP和25G玻璃體切除術2)。廣角觀察系統和吊燈照明的發展提高了角膜移植後通過移植物的眼底可見性,使得無需人工角膜或內視鏡即可進行玻璃體手術2)。
飛秒雷射輔助半頂帽PK是一種相對簡單的手術,能提供良好的解剖和視覺結果。未來需要同時進行白內障手術並累積長期術後結果。1)
已有報告對一名患有唐氏症合併球形角膜的嬰兒(6個月大)進行了角膜交聯治療4)。角膜交聯對球形角膜的有效性有待進一步研究。