โรคกระจกตา เสื่อมชนิด Salzmann nodular degeneration (SND) เป็นโรคกระจกตา เสื่อมที่ไม่มีการอักเสบ โดยมีก้อนใต้เยื่อบุผิวสีเทาอมฟ้าเกิดขึ้นบนเยื่อโบว์แมน 1) .
ความชุกประมาณ 1 ใน 2,420 คน โดยมีจุดสูงสุดของการเกิดโรคสองช่วงคือช่วงอายุ 50 และ 80 ปี1)
พบในผู้หญิงมากกว่า (72-88%) และเป็นทั้งสองข้างใน 58-80% ของกรณี1)
มักเกิดตามหลังโรคผิวตาอักเสบเรื้อรัง เช่น เปลือกตาอักเสบ เรื้อรัง ต่อมไมโบเมียน ทำงานผิดปกติ ตาแห้ง และโรคผิวตาอักเสบ เช่น กระจกตา อักเสบแบบฟลิคเทน เยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล โรคริดสีดวงตา และหลังโรคหัด
มักไม่มีอาการในระยะแรก แต่เมื่อก้อนลามไปถึงกลางกระจกตา จะทำให้เกิดสายตาเอียง ไม่สม่ำเสมอและการมองเห็น ลดลง
การรักษาทำเป็นขั้นตอนตั้งแต่การรักษาแบบประคับประคอง (น้ำตาเทียม การทำความสะอาดเปลือกตา สเตียรอยด์ ความเข้มข้นต่ำ) ไปจนถึงการผ่าตัด (การตัดก้อนออก การตัดชั้นกระจกตา ผิวเผิน PTK การปลูกถ่ายเยื่อบุกระจกตา )1) 4)
โรคกระจกตา เสื่อมชนิดก้อนของซาลซ์มันน์ (Salzmann nodular degeneration; SND) เป็นโรคกระจกตา เสื่อมชนิดลุกลามที่ไม่มีการอักเสบ โดยมีการสร้างก้อนสีเทาขาวถึงเทาน้ำเงินในบริเวณใต้เยื่อบุผิวเหนือเยื่อโบว์แมน1) 9) รายงานครั้งแรกในปี ค.ศ. 1925 โดยจักษุแพทย์ชาวออสเตรีย Maximilian Salzmann และตั้งแต่นั้นมาจัดเป็น “โรคกระจกตา เสื่อมชนิดก้อนของซาลซ์มันน์”1) ก้อนประกอบด้วยสารคล้ายไฮยาลินและเนื้อเยื่อเส้นใย และเมื่อลุกลามจะขยายไปถึงกลางกระจกตา ทำให้เกิดสายตาเอียง ไม่สม่ำเสมอและการมองเห็น บกพร่อง1) 10)
ความชุกประมาณ 1 ใน 2,420 คน ถือเป็นโรคหายาก1) อายุที่เริ่มเป็นมีสองช่วงสูงสุดคือช่วงอายุ 50 และ 80 ปี1) ในการศึกษาย้อนหลังโดย Farjo และคณะ (93 ราย) อายุเฉลี่ยที่เริ่มเป็นในผู้ชายประมาณ 69 ปี และในผู้หญิงประมาณ 52 ปี6) ผู้หญิงคิดเป็น 72-88% ของกรณี และการเกิดสองข้างพบใน 58-80% โดยก้อนเกิดขึ้นทั้งสองตาในกรณีส่วนใหญ่1)
ก้อนมักเกิดบริเวณรอบนอกส่วนกลางของกระจกตา มักเรียงตัวเป็นแนวโค้งตามขอบกระจกตา 1) อาจเป็นก้อนเดียวหรือหลายก้อน และในกรณีลุกลามอาจพบ 8 ก้อนหรือมากกว่า1) ในการทบทวนอย่างครอบคลุมโดย Maharana และคณะ ความถี่ของ SND เพิ่มขึ้นตามอายุ และมีหลายกรณีที่ไม่มีอาการและไม่ถูกตรวจพบ9) ในการทบทวนกลยุทธ์การจัดการที่รายงานโดย Paranjpe และคณะจากประสบการณ์ของสถาบันจักษุ Bascom Palmer ถือว่า SND เป็นโรคหายาก แต่ทางคลินิกพบได้บ่อยในระหว่างการตรวจคัดกรองก่อนผ่าตัดต้อกระจก หรือการประเมินก่อนผ่าตัดแก้ไขสายตาผิดปกติของกระจกตา 7)
หลายกรณีของ SND เป็นโรคเสื่อมที่เกิดขึ้นภายหลังตามโรคผิวตาเรื้อรัง โรคพื้นเดิมที่รู้จักกันโดยทั่วไป ได้แก่:
การอักเสบเรื้อรังและการกระตุ้นเชิงกลที่ผิวตาคิดว่าทำให้เกิดการทำลายเยื่อโบว์แมนและเยื่อฐานเยื่อบุผิว ซึ่งเป็นตัวกระตุ้นให้เกิดการสร้างปุ่ม 1)
Q
สามารถเกิดได้เพียงข้างเดียวหรือไม่?
A
รายงานสองตาคิดเป็น 58-67% ซึ่งเป็นส่วนใหญ่ แต่กรณีตาข้างเดียวก็พบได้ 30-40% หากโรคต้นเหตุเช่น MGD หรือตาแห้ง ที่พบบ่อยในทั้งสองตา มักเป็นสองตา หลังการบาดเจ็บหรือ LASIK ข้างเดียวมักเป็นข้างเดียว
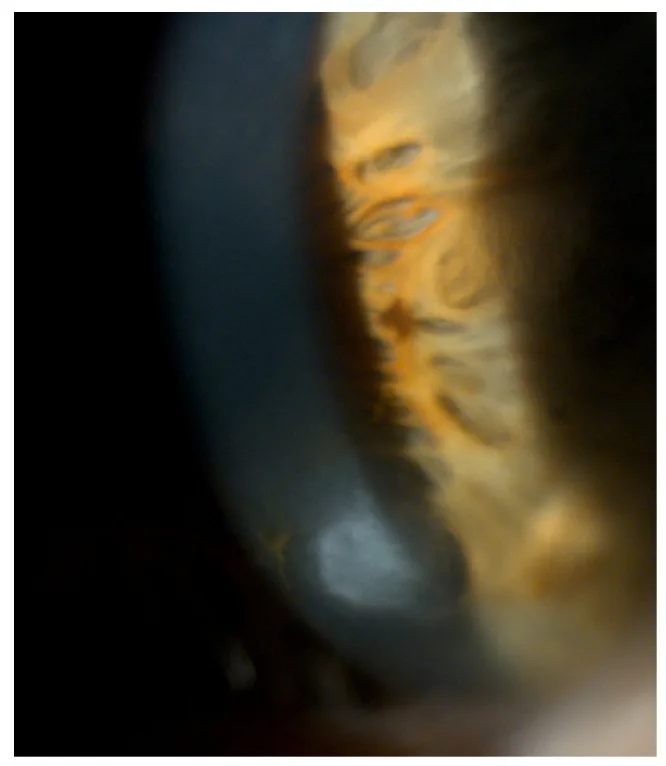
ภาพถ่ายด้วยกล้องสลิตแลมป์ของกระจกตาเสื่อมชนิดปุ่มซาลซ์มันน์ Roszkowska AM, Azzaro C, Calderone A, et al. Salzmann Nodular Degeneration in Ocular and Systemic Diseases. Journal of Clinical Medicine. 2024 Aug 20; 13(4900):$2. Figure 1. PM
CI D: PMC11355337. License: CC BY.
แสดงปุ่มสีขาวอมฟ้านูนขึ้นจากขอบกระจกตา ด้วยกล้องสลิตแลมป์ เห็นมิติสามมิติของปุ่มซาลซ์มันน์และลักษณะรอยโรคที่ผิวชัดเจน
ไม่มีอาการ : ก้อนที่จำกัดอยู่บริเวณรอบนอกมักไม่มีอาการ主观 1) ไม่ใช่เรื่องแปลกที่จะพบโดยบังเอิญจากการตรวจสุขภาพหรือการตรวจก่อนผ่าตัดต้อกระจก 1) 7) การมองเห็น ลดลงกระจกตา หรือทำให้ผิวไม่เรียบเกิดสายตาเอียง ไม่สม่ำเสมอ จะทำให้การมองเห็น ลดลง 1) ด้วย OCT ความละเอียดสูงพิเศษ สามารถวัดการบางลงของเยื่อบุผิวเหนือก้อนและการยกตัวของผิวกระจกตา ได้ 11) ความรู้สึกมีสิ่งแปลกปลอม : เนื่องจากการนูนของก้อนและการบางของเยื่อบุผิวด้านบน ผู้ป่วยจะรู้สึกมีสิ่งแปลกปลอมเมื่อกระพริบตาอาการตาพร่า (glare) และกลัวแสง : เกิดจากการกระเจิงของแสงจากผิวกระจกตา ที่ไม่เรียบ 1) น้ำตาไหลและการสึกกร่อนซ้ำ : เยื่อบุผิวเหนือก้อนอาจไม่เสถียร ทำให้เกิดการสึกกร่อนของกระจกตา ซ้ำและน้ำตาไหล 1)
ก้อนใต้เยื่อบุผิว : พบก้อนนูนสีเทาอมฟ้าถึงเทาอมขาวใต้เยื่อบุผิวกระจกตา 1) เส้นผ่านศูนย์กลางโดยทั่วไป 1–3 มม. อาจเป็นก้อนเดียวหรือหลายก้อน 1) 3) การกระจายของก้อน : มักเกิดที่กระจกตา ส่วนรอบกลาง และมักเรียงตัวเป็นแนวโค้งตามขอบตา 1) ในบางกรณี มีการกระจายรูปเปลวไฟในจตุภาคล่าง 1) เยื่อบุผิวบางลง : เยื่อบุผิวกระจกตา เหนือก้อนบางลง 1) 10) ผิวกระจกตา ไม่เรียบ : การนูนของผิวจากก้อนและการแบนระหว่างก้อนสามารถตรวจพบได้ด้วยการวิเคราะห์รูปทรงกระจกตา 1) 7) การเปลี่ยนแปลงทุติยภูมิ : เนื่องจากการเสื่อมทุติยภูมิ มักพบร่วมกับความขุ่นของกระจกตา แผลเป็นเยื่อบุตา หลอดเลือดที่ผิวกระจกตา หรือความผิดปกติของขอบตาจากโรคพื้นเดิมการพร่องของสเต็มเซลล์ขอบตา : ในกรณีรุนแรง อาจร่วมกับภาวะขอบตาวาย และก้อนอาจก่อตัวที่ปลายของการรุกรานของเยื่อบุตา หากการรุกรานของเยื่อบุตา กว้าง อาจต้องสร้างพื้นผิวตาใหม่
ทางจุลกายวิภาคศาสตร์ มีลักษณะเฉพาะคือการฉีกขาดและหายไปของเยื่อ Bowman และการสะสมของสารคล้ายไฮยาลิน เนื้อเยื่อเส้นใย และการเพิ่มจำนวนคอลลาเจนเหนือเยื่อนั้น 10) ภายในก้อน มีส่วนประกอบของเซลล์น้อย ประกอบด้วยเส้นใยคอลลาเจนที่เรียงตัวไม่เป็นระเบียบและสารคล้ายเยื่อฐาน 1) 10)
SND ส่วนใหญ่เกิดขึ้นเป็นภาวะเสื่อมที่ได้มาทุติยภูมิจากโรคพื้นผิวตาที่เรื้อรังหรือการกระตุ้นเชิงกล ปัจจัยเสี่ยงหลักแสดงดังต่อไปนี้ 1) 7) 8)
เปลือกตาอักเสบ เรื้อรังและความผิดปกติของต่อมไมโบเมียน (MGD )1) 7) ความไม่เสถียรของชั้นน้ำตาและการอักเสบเรื้อรังส่งเสริมการเสื่อมของเยื่อโบว์แมนตาแห้ง 1) การใส่คอนแทคเลนส์เป็นเวลานาน : ฮามาดะและคณะรายงานสัดส่วนสูงของผู้ป่วยที่มีประวัติใส่คอนแทคเลนส์8) การกระตุ้นเชิงกลเรื้อรังและภาวะขาดออกซิเจนจากการใส่เป็นเวลานานมีความเกี่ยวข้องเยื่อบุตาอักเสบ และกระจกตา อักเสบแบบฟลิคเทน (Phlyctenular keratoconjunctivitis)1) ต้อเนื้อ (Pterygium)2) เยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล, โรคริดสีดวงตา , กระจกตา อักเสบหลังโรคหัดหลังการผ่าตัดแก้ไขสายตาผิดปกติที่กระจกตา : มีรายงาน SND หลัง LASIK และ PRK; ในการทบทวนของ Roszkowska พบหญิงสาว 5 รายอายุ 21-48 ปีเป็น SND ทั้งสองข้างหลัง LASIK 1) มักเกิดที่ขอบของแผ่นปิดหลังการผ่าตัดต้อกระจก : มีรายงานกรณีที่เกิดก้อนบริเวณที่แผลกรีดกระจกตา ใสหายไม่สมบูรณ์ และตำแหน่งของแผลกรีดกระจกตา ใสมีความสัมพันธ์อย่างใกล้ชิดกับตำแหน่งที่เกิดก้อน SND1) การบาดเจ็บที่กระจกตา : มีรายงานกรณีหลังการบาดเจ็บแบบทื่อ2)
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานการเกิดร่วมกับโรคทางระบบสะสมมากขึ้น1) ส่วนใหญ่เป็นทั้งสองข้าง และเมื่อพบ SND ทั้งสองข้างโดยไม่ทราบสาเหตุ แนะนำให้ค้นหาโรคทางระบบที่ซ่อนอยู่
โรคเนื้อเยื่อเกี่ยวพันและโรคผิวหนัง
กลุ่มอาการเอห์เลอร์ส-ดานลอส (Ehlers-Danlos syndrome)IK 1)
โรคผิวหนังมีสีคล้ำแบบร่างแห (Dermatopathia pigmentosa reticularis) : โรคผิวหนังมีสีคล้ำผิดปกติที่ถ่ายทอดทางพันธุกรรมแบบเด่นบนออโตโซม ร่วมกับก้อนที่กระจกตา กว้าง1)
โรคอักเสบ กลุ่มอาการ และโรคต่อมไร้ท่อ
โรคโครห์น (Crohn disease) : การอักเสบเรื้อรังของระบบทางเดินอาหาร มีรายงานผู้ป่วยที่การกลับเป็นซ้ำของ SND สัมพันธ์กับกิจกรรมของโรค 1) .
กลุ่มอาการคาบูกิ (Kabuki syndrome ) : กลุ่มอาการที่มีความผิดปกติหลายอย่าง มีรายงาน SND ในบริเวณรอบนอกกลางตาทั้งสองข้าง 1) .
กลุ่มอาการคาร์ทาเกเนอร์ (Kartagener syndrome) : ร่วมกับความผิดปกติของการเคลื่อนไหวของซิเลีย มีรายงานผู้ป่วย SND เป็นเส้นที่กระจกตา ส่วนล่าง 1) .
โรคตาจากต่อมไทรอยด์ (Thyroid eye disease)1) .
ในบางกรณีที่พบในครอบครัว มีรายงานรูปแบบการถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ และพบการกลายพันธุ์ในยีน TGFBI ซึ่งเป็นยีนที่ก่อให้เกิดโรคกระจกตา เสื่อมในผู้ป่วย SND บางราย 1) อย่างไรก็ตาม SND ส่วนใหญ่เป็นภาวะเสื่อมทุติยภูมิที่เกิดขึ้นภายหลัง พันธุกรรมไม่ใช่สาเหตุหลัก
ผู้ที่มีภาวะเปลือกตาอักเสบ เรื้อรังหรือตาแห้ง ควรทำการประคบอุ่นและทำความสะอาดเปลือกตาเป็นกิจวัตรประจำวัน ผู้ที่ใส่คอนแทคเลนส์เป็นเวลานานหรือบ่อยครั้ง ควรลดระยะเวลาใส่และตรวจตาเป็นประจำ การควบคุมโรคต้นเหตุสัมพันธ์โดยตรงกับการป้องกันการเกิดก้อนและการกลับเป็นซ้ำ
Q
การใส่คอนแทคเลนส์เกี่ยวข้องหรือไม่?
A
การใส่คอนแทคเลนส์เป็นเวลานานได้รับการรายงานซ้ำแล้วซ้ำเล่าว่าเป็นปัจจัยเสี่ยงของ SND เนื่องจากทำให้เกิดการระคายเคืองเชิงกลเรื้อรังและความไม่เสถียรของชั้นน้ำตา ผู้ใส่ โดยเฉพาะผู้ที่ใส่เป็นเวลานาน ควรได้รับการตรวจตาเป็นประจำเพื่อประเมินชั้นผิวกระจกตา
การวินิจฉัย SND ขึ้นอยู่กับการตรวจทางคลินิกด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) การถ่ายภาพมีประโยชน์ในการประเมินขอบเขตและความลึกของรอยโรค รวมถึงผลกระทบต่อการวางแผนผ่าตัด เช่น การผ่าตัดต้อกระจก 1) 7) .
วิธีการตรวจ ผลการตรวจหลัก ความสำคัญ กล้องจุลทรรศน์ชนิดกรีด ก้อนใต้เยื่อบุผิวสีเทาอมฟ้า การกระจายบริเวณรอบนอกกลาง พื้นฐานของการวินิจฉัยที่แน่นอน 1) 2) การวิเคราะห์รูปทรงกระจกตา พื้นผิวไม่สม่ำเสมอ สายตาเอียง ไม่สม่ำเสมอ การแบนเหนือก้อน การประเมินผลกระทบต่อการคำนวณกำลังเลนส์แก้วตาเทียม 1) 7) OCT ส่วนหน้าดวงตา (AS-OCT )สิ่งสะสมสะท้อนแสงสูงใต้เยื่อบุผิว การประเมินความลึกและการเลือกวิธีการผ่าตัด 1) 11) กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM)โครงสร้างเส้นใยไม่สม่ำเสมอ การสูญเสียเซลล์เนื้อกระจกตา การประเมินพยาธิสภาพ 1) 12)
การตรวจด้วยกล้อง slit-lamp : สังเกตก้อนนูนสีเทาอมฟ้าถึงสีเทาอมขาวโดยตรง ประเมินจำนวน ขนาด การกระจายของก้อน การลุกลามสู่ศูนย์กลางกระจกตา และการมีอยู่ของเปลือกตาอักเสบ หรือความผิดปกติของต่อมไมโบเมียน พื้นหลัง 1) 2) .การวิเคราะห์รูปทรงกระจกตา (topography)สายตาเอียง ไม่สม่ำเสมอที่เกิดจากก้อน 1) แสดงรูปแบบลักษณะเฉพาะของกระจกตาแบน เหนือก้อนและโค้งชันระหว่างก้อน การเปลี่ยนแปลงรูปทรงกระจกตา ยังส่งผลต่อการคำนวณกำลังเลนส์แก้วตาเทียม ในการผ่าตัดต้อกระจก ดังนั้นจึงสำคัญในการประเมินก่อนผ่าตัด 1) .OCT ส่วนหน้าดวงตา (AS-OCT )1) 11) การศึกษาโดยใช้ OCT ความละเอียดสูงพิเศษแสดงให้เห็นความสามารถในการวัดโครงสร้างภายในและความหนาของก้อนอย่างละเอียด 11) การทราบความลึกของก้อนและความขุ่นก่อนผ่าตัดด้วย AS-OCT ช่วยตัดสินว่าการตัดผิวเผินเพียงพอหรือจำเป็นต้องทำการตัดกระจกตา ด้วยแสง หรือจำเป็นต้องผ่าตัดลึกกว่ากล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM)กระจกตา และความหนาแน่นของข่ายประสาทใต้เยื่อบุผิวลดลง 1) 12) เซลล์เยื่อบุผิวเหนือก้อนแสดงคุณสมบัติของเซลล์ขยายสัญญาณเปลี่ยนผ่านที่ให้ผลบวกต่อ CK19 ซึ่งบ่งชี้ถึงความผิดปกติของการแบ่งตัวของเยื่อบุผิว 1) 12) .
สิ่งสำคัญคือต้องแยกความแตกต่างจากโรคที่มีก้อนใต้เยื่อบุผิว 1) 2) .
โรคกระจกตาเสื่อมแบบแถบ (Band-shaped keratopathy)ลิมบัส แตกต่างจาก SND ตรงที่ตอบสนองต่อการจับคีเลตด้วย EDTAโรคกระจกตา เสื่อมแบบทรงกลม (climatic droplet keratopathy / spheroidal degeneration) : การสะสมแบบเม็ดเล็กสีเหลืองถึงสีเหลืองอำพันหลายจุดในบริเวณกระจกตา ที่สัมผัส สัมพันธ์กับการได้รับรังสีอัลตราไวโอเลตและสภาพแวดล้อมแห้งโรคเยื่อบุกระจกตา อักเสบจากเริม (Herpetic stromal keratitis) : อาจแสดงเป็นรอยโรคอักเสบแบบก้อน แต่แยกได้โดยการรับความรู้สึกกระจกตา ลดลง ความขุ่น อาการอักเสบ และการดำเนินโรคแบบเฉียบพลันของการมองเห็น ลดลง 2) โรคเยื่อบุตาอักเสบ แบบฟลิคเทน (Phlyctenular keratoconjunctivitis) : สร้างก้อนกลมเล็กมีหลอดเลือดที่ลิมบัส และกระจกตา ส่วนปลาย เกิดจากปฏิกิริยาภูมิไวเกินชนิด delayed ต่อวัณโรคหรือเชื้อ Staphylococcus aureus 2) เนื้องอกเยื่อบุกระจกตา ชนิด intraepithelial (OSSN ) : ก้อนเนื้อเยื่อบุผิวที่เกิดใกล้ลิมบัส มีลักษณะเฉพาะคือการสร้างหลอดเลือดใหม่และการยกตัวคล้ายวุ้น การตรวจเซลล์วิทยาและการตัดชิ้นเนื้อมีประโยชน์ในการวินิจฉัยแยกโรคแผลที่กระจกตา ส่วนปลาย (Marginal corneal ulcer / Catarrhal ulcer)แผลที่กระจกตา ส่วนปลายสัมพันธ์กับเปลือกตาอักเสบ แยกโดยการดำเนินโรคของรอยโรคและอาการอักเสบโรคกระจกตา เสื่อมใต้เยื่อบุผิวชนิดหนาตัวรอบจุดศูนย์กลาง (PHS CD) : โรคเสื่อมที่พบได้ยาก มีความขุ่นใต้เยื่อบุผิวบริเวณรอบจุดศูนย์กลาง แตกต่างตรงที่ความขุ่นแผ่เป็นแถบ ไม่ใช่ก้อน
ในชุดผู้ป่วยของ Kuan มีการนำเสนอ 3 รายที่มีก้อนที่กระจกตา โดยการวินิจฉัยสุดท้ายคือ เยื่อบุกระจกตา อักเสบจากเริม เยื่อบุตาอักเสบ แบบฟลิคเทน และ SND ตามลำดับ 2) การวินิจฉัยแยกโรคก้อนที่กระจกตา ทำได้โดยการซักประวัติโดยละเอียด (โรคตาก่อนหน้า การบาดเจ็บ ประวัติการใช้คอนแทคเลนส์ ประวัติการผ่าตัดแก้ไขสายตา) ผลการตรวจด้วย slit lamp (ตำแหน่งก้อน สี การมีหลอดเลือด การรับความรู้สึกกระจกตา ) และการประเมินความลึกด้วย AS-OCT 2) ระยะเวลาการดำเนินโรคก็สำคัญเช่นกัน SND ดำเนินไปอย่างช้าๆ ในระยะเวลาหลายเดือนถึงหลายปี ในขณะที่ก้อนที่ติดเชื้อหรืออักเสบจะเกิดขึ้นและดำเนินไปในระยะเวลาค่อนข้างสั้น 2)
การรักษาจะเลือกเป็นขั้นตอนตามตำแหน่ง ขนาด ความรุนแรงของอาการของก้อน และผลกระทบต่อการมองเห็น 1) 4) 7) SND ที่ไม่มีอาการและจำกัดอยู่บริเวณส่วนปลายมักเพียงแค่สังเกตอาการ 1)
ในกรณีที่ไม่มีอาการหรืออาการไม่รุนแรง การรักษาแบบประคับประคองเป็นพื้นฐาน เนื่องจากการควบคุมโรคผิวตาที่เรื้อรังซึ่งเป็นสาเหตุเกี่ยวข้องโดยตรงกับการป้องกันการกลับเป็นซ้ำ การจัดการโรคหลักจึงมีความสำคัญสูงสุด 1) 7)
น้ำตาเทียม / ยาหยอดกรดไฮยาลูโรนิก : ใช้บ่อยเพื่อรักษาเสถียรภาพของชั้นน้ำตาและปกป้องเยื่อบุกระจกตา ควรใช้ชนิดที่ไม่มีสารกันเสียสุขอนามัยของเปลือกตา : จัดการภาวะเปลือกตาอักเสบ และความผิดปกติของต่อมไมโบเมียน ด้วยการประคบอุ่นและทำความสะอาดเปลือกตายาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ : ใช้เพื่อควบคุมการอักเสบเรื้อรัง ควรเฝ้าระวังความดันลูกตา และต้อกระจก เมื่อใช้ในระยะยาวยาหยอดตาไซโคลสปอรีน : มีประโยชน์ในการควบคุมการอักเสบเรื้อรังของผิวตาและเพิ่มการผลิตน้ำตา1) คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษา : ใช้ชั่วคราวในกรณีที่มีการถลอกซ้ำหรือความรู้สึกสิ่งแปลกปลอมรุนแรงเนื่องจากความไม่เรียบของผิว1) ปลั๊กจุดน้ำตา : มีประโยชน์ในกรณีที่มีภาวะตาแห้ง รุนแรงร่วมด้วย1) การประคบอุ่นและการใช้แสงพัลส์เข้มข้น (IPL) : มีรายงานว่า IPL เป็นการรักษาเสริมในกรณีที่มีความผิดปกติของต่อมไมโบเมียน เป็นพื้นฐาน1)
หากอาการไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง หรือหากก้อนเนื้อเกี่ยวข้องกับบริเวณรูม่านตา และทำให้การมองเห็น ลดลง ควรพิจารณาการรักษาโดยการผ่าตัด
การรักษาโดยการผ่าตัดจะเลือกตามความลึกของก้อนเนื้อ แนวทางปฏิบัติที่พึงประสงค์สำหรับอาการบวมน้ำและความขุ่นของกระจกตา ของ AAO ยังแนะนำสามขั้นตอนสำหรับการจัดการพังผืดใต้เยื่อบุผิวซึ่งเป็นตัวแทนของโรค Salzmann nodular dystrophy: การขูดเยื่อบุผิว การตัดกระจกตา ชั้นผิว และการตัดกระจกตา ด้วยแสงเพื่อการรักษา4)
การตัดก้อนเนื้อและการตัดกระจกตาชั้นผิว
วิธีการ : จับก้อนเนื้อด้วยคีมและลอกออกแบบทื่อที่ระดับเยื่อโบว์แมนแล้วนำออก1) 4) บางครั้งใช้ใบมีดกระจกตา เช่นมีดกอล์ฟเพื่อลอกเยื่อบุผิวที่ผิดปกติและก้อนเนื้อออกเป็นชิ้นเดียวกัน
อัตราความสำเร็จ : การตัดกระจกตา ชั้นผิวเพียงอย่างเดียวช่วยให้การมองเห็น ดีขึ้นในประมาณ 90% ของกรณี1) หลังผ่าตัด สายตาเอียง และค่าสายตาอาจเปลี่ยนแปลงเนื่องจากการแบนของรูปทรงกระจกตา
การปลูกถ่ายเยื่อหุ้มน้ำคร่ำร่วม : การปลูกถ่ายเยื่อหุ้มน้ำคร่ำเสริมถือว่ามีประสิทธิภาพในการส่งเสริมการสมานแผลและป้องกันความขุ่นของกระจกตา หลังการตัดกระจกตา ชั้นผิว1)
การตัดกระจกตาด้วยแสงเลเซอร์เอ็กไซเมอร์เพื่อการรักษา (PTK)
วิธีการ : ใช้เลเซอร์เอ็กไซเมอร์เพื่อกำจัดเนื้อเยื่อชั้นผิวรวมถึงก้อนเนื้ออย่างสม่ำเสมอ1) 4) วิธีนี้เลือกใช้ในกรณีที่มีความขุ่นลึกหรือเมื่อการตัดกระจกตา ชั้นผิวไม่ทำให้พื้นผิวเรียบเพียงพอ
ข้อดี : ได้พื้นผิวกระจกตา ที่สม่ำเสมอและเรียบเนียน ช่วยเพิ่มคุณภาพทางแสงหลังการผ่าตัด4)
การใช้ MMC : การใช้ไมโตมัยซิน C (MMC) ร่วมด้วยสามารถยับยั้งความขุ่นของกระจกตา (haze) หลังการผ่าตัด1) 4)
การประเมินก่อนผ่าตัด : OCT ส่วนหน้าช่วยประเมินความหนาของก้อนและความขุ่นลึก เพื่อกำหนดความลึกในการตัดออก11)
ในการตัดก้อนและ PTK การทำให้เรียบด้วย PTK มีประสิทธิภาพโดยเฉพาะในกรณีที่มีความขุ่นเหลืออยู่ใต้เยื่อโบว์แมน การเลือกเทคนิคการผ่าตัดมีความสำคัญโดยการกำหนดความลึกด้วย OCT ส่วนหน้า
ในกรณีรุนแรง กล่าวคือ มีการกระจายของก้อนอย่างกว้างขวางและภาวะพร่องสเต็มเซลล์ลิมบัส ของกระจกตา ร่วมกับการบุกรุกของเยื่อบุตา จำเป็นต้องลอกเยื่อบุตา ที่ผิดปกติออกและสร้างพื้นผิวตาขึ้นใหม่ การปลูกถ่ายลิมบัส กระจกตา หรือการสร้างเยื่อบุกระจกตา ขึ้นใหม่เป็นทางเลือก และหลังผ่าตัดจำเป็นต้องได้รับการรักษาระยะยาว เช่น ยาหยอดสเตียรอยด์ เฉพาะที่เพื่อกดการปฏิเสธ การใส่คอนแทคเลนส์รักษา การรักษาต้านการอักเสบ การกดภูมิคุ้มกัน และการปกป้องเยื่อบุผิวชั้นผิว ในกรณีที่ลุกลามจนความขุ่นถึงชั้นสโตรมาลึก อาจจำเป็นต้องปลูกถ่ายกระจกตา แบบชั้น (DALK ) หรือปลูกถ่ายกระจกตา แบบทะลุ (PKP ) แต่ไม่พบบ่อย1)
การกลับเป็นซ้ำหลังการรักษาด้วยการผ่าตัดเป็นความท้าทายที่สำคัญในการรักษา SND ในการศึกษาย้อนหลังของ Farjo และคณะใน 93 ราย พบว่าประมาณ 22% กลับเป็นซ้ำในช่วงติดตามผลเฉลี่ย 61 เดือน6) Yoon และ Park จากเกาหลีใต้ยังรายงานกรณี SND ที่กลับเป็นซ้ำทั้งสองข้างในวารสาร Jpn J Ophthalmol ซึ่งบ่งชี้ว่าแนวโน้มการกลับเป็นซ้ำสูงกว่าในกรณีที่เป็นสองข้างและมีโรคร่วมทางระบบ5)
กุญแจสำคัญในการป้องกันการกลับเป็นซ้ำคือการจัดการโรคพื้นผิวตาที่เรื้อรังอย่างต่อเนื่อง1) 5) 7) การควบคุมเกล็ดกระดี่ MGD ภาวะตาแห้ง การทำให้โรคอักเสบสงบ การแก้ไขการใช้คอนแทคเลนส์ และการจัดการกิจกรรมของโรคทางระบบ เชื่อว่าช่วยลดอัตราการกลับเป็นซ้ำหลังผ่าตัด ในการทบทวนกลยุทธ์การจัดการ Paranjpe และคณะกล่าวว่ายิ่งก้อนอยู่ลึกเท่าไร การกำจัดก็ยิ่งยากและความเสี่ยงในการกลับเป็นซ้ำก็สูงขึ้น และในกรณีดังกล่าว แนวทางหลายขั้นตอนที่รวมการตัดผิวเผินกับ PTK เพื่อให้แน่ใจว่าพื้นผิวกระจกตา เรียบและการใช้ MMC เพื่อยับยั้ง haze และพังผืดที่กลับเป็นซ้ำนั้นมีประโยชน์7) การทบทวนของ Maharana และคณะยังเน้นว่าการรักษาแบบประคับประคอง (น้ำตาเทียม สเตียรอยด์ สุขอนามัยเปลือกตา) หลังผ่าตัดเป็นสิ่งจำเป็นในการยับยั้งการกลับเป็นซ้ำ9)
ผู้ป่วย SND ควรได้รับคำแนะนำในการดำเนินชีวิตโดยคำนึงถึงความไม่เสถียรของเยื่อบุผิวรอบก้อนเนื้อ ควรหลีกเลี่ยงการขยี้ตาอย่างแรง การใส่คอนแทคเลนส์เป็นเวลานาน และการสัมผัสฝุ่นละอองและสภาพแวดล้อมที่แห้ง ควรใช้ยาหยอดตาต้านการอักเสบและน้ำตาเทียม อย่างต่อเนื่องแม้อาการตามอัตวิสัยจะเล็กน้อย และควรติดตามผลอย่างสม่ำเสมอด้วยกล้องจุลทรรศน์ชนิดกรีดและการวิเคราะห์รูปทรงกระจกตา หากมีการวางแผนผ่าตัดต้อกระจก เนื่องจากก้อนเนื้อมีผลต่อแผนการผ่าตัด แนะนำให้รักษา SND ก่อนเพื่อทำให้รูปทรงกระจกตา มั่นคงก่อนคำนวณกำลังเลนส์แก้วตาเทียม 1) 7)
Q
โรคจะกลับเป็นซ้ำหลังการผ่าตัดหรือไม่?
A
การกลับเป็นซ้ำหลังการรักษาด้วยการผ่าตัดเป็นปัญหาสำคัญ โดยมีรายงานการกลับเป็นซ้ำประมาณ 22% ในการติดตามผลเฉลี่ย 5 ปี กรณีที่เป็นทั้งสองข้างและมีโรคทางระบบเป็นพื้นหลังมีแนวโน้มที่จะกลับเป็นซ้ำมากกว่า การจัดการโรคผิวตาที่เป็นสาเหตุ เช่น เปลือกตาอักเสบ ต่อมไขมันที่เปลือกตาทำงานผิดปกติ และตาแห้ง อย่างต่อเนื่องเป็นสิ่งสำคัญที่สุดในการป้องกันการกลับเป็นซ้ำ
พยาธิสรีรวิทยาของ SND เข้าใจได้ว่าเป็นชุดของกระบวนการเกิดพังผืดที่เริ่มต้นจากการแตกของเยื่อโบว์แมนและเยื่อฐานเยื่อบุผิว1) 10)
การแตกของเยื่อโบว์แมน : การอักเสบเรื้อรัง การกระตุ้นเชิงกล และการบาดเจ็บทำให้เกิดรอยแตกขนาดเล็กในเยื่อโบว์แมนและเยื่อฐานเยื่อบุผิว1) 10) การเคลื่อนที่ของเซลล์สโตรมาของกระจกตา : เซลล์สโตรมาของกระจกตา (เคอราโทไซต์) เคลื่อนที่เข้าสู่บริเวณใต้เยื่อบุผิวผ่านตำแหน่งที่แตก1) การเปลี่ยนเป็นไมโอไฟโบรบลาสต์ : เคอราโทไซต์ที่เคลื่อนที่มาเปลี่ยนเป็นไมโอไฟโบรบลาสต์1) 10) การสะสมของสารนอกเซลล์ที่เป็นพังผืด : ไมโอไฟโบรบลาสต์ผลิตและสะสมสารนอกเซลล์ที่เป็นพังผืดซึ่งประกอบด้วยคอลลาเจนไฮยาลินเป็นหลัก ทำให้เกิดก้อนเนื้อ1) 10)
กระบวนการนี้เกิดขึ้นซ้ำตราบใดที่การอักเสบเรื้อรังของผิวตาและการกระตุ้นเชิงกลที่เป็นสาเหตุยังคงดำเนินอยู่ นำไปสู่การเพิ่มจำนวนและขนาดของก้อนเนื้อ
เชื่อว่าปัจจัยสามอย่างมีส่วนเกี่ยวข้องอย่างลึกซึ้งในการสร้างก้อนเนื้อใน SND ได้แก่ แมทริกซ์เมทัลโลโปรตีเนส-2 (MMP-2), แพลตเล็ต-ดีไรฟด์ โกรท แฟคเตอร์ (PDGF), และทรานส์ฟอร์มิง โกรท แฟคเตอร์ เบต้า 1 (TGF-β1)1)
MMP-2 : ย่อยสลายคอลลาเจนชนิดที่ 4 ซึ่งเป็นส่วนประกอบหลักของเยื่อฐานเยื่อบุผิว และอำนวยความสะดวกในการเคลื่อนที่ของ PDGF และ TGF-β1 เข้าสู่สโตรมา 1) PDGF : ส่งเสริมการย้ายที่และการเพิ่มจำนวนของเซลล์สโตรมาของกระจกตา 1) TGF-β1 : เหนี่ยวนำให้เซลล์สโตรมาของกระจกตา แยกตัวเป็นไมโอไฟโบรบลาสต์ และเพิ่มการผลิตเมทริกซ์นอกเซลล์ชนิดพังผืด 1) เอนไซม์ที่มาจากเยื่อบุผิว : เยื่อบุผิวแบบปุ่มแสดงกิจกรรมการเพิ่มจำนวนสูงและแสดงออกเอนไซม์ เช่น อัลฟา-อีโนเลส มากเกินไป 1)
บนเยื่อบุผิวกระจกตา ที่ปกคลุมปุ่ม พบเซลล์ขยายชั่วคราวที่ให้ผลบวกต่อ CK19 ในขณะที่การแสดงออกของ CK3/12 (เครื่องหมายของเซลล์เยื่อบุผิวที่แยกตัวสมบูรณ์) และ ABCG2 (เครื่องหมายเซลล์ต้นกำเนิด) ลดลง 1) 12) กล่าวคือ เยื่อบุผิวบนปุ่มอยู่ในสถานะกึ่งกลางระหว่างเซลล์ต้นกำเนิดและเซลล์ที่แยกตัวสมบูรณ์ ซึ่งบ่งชี้ว่าความผิดปกติของการแยกตัวของเยื่อบุผิวเองอาจมีส่วนเกี่ยวข้องในการเกิดปุ่ม 1) 12)
ทางจุลกายวิภาคศาสตร์ ภายในปุ่มมีส่วนประกอบของเซลล์น้อย ประกอบด้วยเส้นใยคอลลาเจนที่เรียงตัวไม่เป็นระเบียบ สารคล้ายไฮยาลิน และสารคล้ายเยื่อฐาน 10) ส่วนหนึ่งของเยื่อโบว์แมนหายไป และเนื้อเยื่อพังผืดที่สะสมอยู่ด้านบนยกเยื่อบุผิวขึ้น สังเกตเห็นเป็นปุ่มนูน
หากมีเปลือกตาอักเสบ เรื้อรัง ต่อมไมโบเมียน ทำงานผิดปกติ หรือตาแห้ง เป็นพื้นฐานของ SND ความไม่เสถียรของชั้นน้ำตาและไซโตไคน์อักเสบที่คงอยู่จะก่อให้เกิดวงจรอุบาทว์ที่ส่งเสริมการเกิดปุ่ม การทำลายเยื่อโบว์แมนและการกระตุ้นไมโอไฟโบรบลาสต์สามารถเกิดขึ้นซ้ำๆ ได้หากโรคพื้นฐานไม่ได้รับการแก้ไข ดังนั้น แม้จะเอาปุ่มออกเพียงอย่างเดียว หากโรคเดิมยังคงอยู่ ก็มีแนวโน้มที่จะกลับเป็นซ้ำ เป็นกลยุทธ์การรักษา จำเป็นต้องผสมผสานการควบคุมโรคพื้นฐานด้วยการรักษาแบบประคับประคองและการผ่าตัดเอาปุ่มออก 1) 7) 9)
การค้นพบว่าเซลล์เยื่อบุผิวบนปุ่มอยู่ในสถานะการแยกตัวระดับกลางสนับสนุนมุมมองที่ว่า SND ไม่ใช่เพียงพังผืดของสโตรมา แต่เป็นผลมาจากการหยุดชะงักของสภาวะสมดุลระหว่างเยื่อบุผิว เยื่อโบว์แมน และสโตรมา 1) 12) ในกระจกตา ปกติ เซลล์ที่มาจากเซลล์ต้นกำเนิดบริเวณลิมบัส จะแยกตัวและเคลื่อนที่อย่างสม่ำเสมอจากลิมบัส ไปยังศูนย์กลาง แต่บนปุ่ม SND เชื่อว่ากระบวนการแยกตัวนี้หยุดชะงักบางส่วน และเซลล์ขยายชั่วคราวจะสะสมเฉพาะที่ การเปลี่ยนแปลงทางด้านเยื่อบุผิวนี้อาจเป็นพื้นฐานที่ส่งเสริมการทำลายเยื่อโบว์แมนด้านล่างและพังผืดของสโตรมา
เนื้อหาต่อไปนี้รวมถึงสิ่งที่อยู่ในขั้นตอนการวิจัยหรือรายงานผู้ป่วย และไม่ใช่การรักษามาตรฐานที่มีในโรงพยาบาลทั่วไป กรุณาอ่านเป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
ในบางกรณี SND ที่พบในครอบครัว มีรายงานรูปแบบการถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ และพบการกลายพันธุ์ในยีน TGFBI ซึ่งเป็นยีนที่ก่อให้เกิดโรคกระจกตา เสื่อมในผู้ป่วย SND บางราย 1) ในอนาคต ความก้าวหน้าในการวิเคราะห์จีโนมคาดว่าจะทำให้ความสัมพันธ์ระหว่างปัจจัยทางพันธุกรรมต่อ SND และกลไกการเกิดโรคชัดเจนยิ่งขึ้น
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานการเกิดร่วมของ SND กับโรคทางระบบต่างๆ เช่น กลุ่มอาการเอห์เลอร์ส-ดานลอส โรคโครห์น กลุ่มอาการคาบูกิ กลุ่มอาการคาร์ทาเกเนอร์ โรคผิวหนังมีสีคล้ำแบบร่างแห และโรคตาจากต่อมไทรอยด์ 1) ความสัมพันธ์เหล่านี้อาจมีพื้นฐานมาจากวิถีการอักเสบร่วมกันหรือความเปราะบางของเนื้อเยื่อเกี่ยวพัน ซึ่งให้มุมมองในการมอง SND ไม่ใช่เป็น “การเสื่อมเฉพาะที่ของดวงตา” แต่เป็น “ปรากฏการณ์ของการอักเสบทั่วร่างกายที่แสดงออกบนผิวตา”
รายงานผู้ป่วยเกี่ยวกับการเกิดร่วมของโรคกระจกตา รูปกรวยและ SND กำลังสะสมมากขึ้น 3) ทั้งโรคกระจกตา รูปกรวยและ SND มีลักษณะร่วมกันคือการแตกของเยื่อโบว์แมนและการกระตุ้นเซลล์เนื้อกระจกตา และมีการชี้ให้เห็นว่าอาจมีปัจจัยเสี่ยงร่วมกัน เช่น การอักเสบของผิวตาและการกระตุ้นเชิงกล (การขยี้ตา การใส่คอนแทคเลนส์) 3) เมื่อพบ SND ทั้งสองข้างในอายุน้อย ควรประเมินการเกิดร่วมของโรคกระจกตา รูปกรวยด้วย Pentacam หรือ OCT ส่วนหน้าอย่างจริงจัง
การประเมินเชิงปริมาณของความลึกของก้อนและโครงสร้างภายในโดยใช้ OCT ส่วนหน้าความละเอียดสูงพิเศษและ OCT โดเมนสเปกตรัมกำลังก้าวหน้า 11) ซึ่งเพิ่มความแม่นยำในการเลือกเทคนิคการผ่าตัด โดยการวัดความหนาของก้อน ขอบเขต และสภาพของเนื้อกระจกตา พื้นฐานอย่างเป็นกลาง กำลังมีการพัฒนาเกณฑ์เพื่อตัดสินว่าการตัดชั้นผิวเพียงพอหรือไม่ จำเป็นต้องใช้ PTK หรือควรใช้ MMC ร่วมด้วย นอกจากนี้ การประเมินเชิงปริมาณของความผิดปกติของการแบ่งตัวของเยื่อบุผิวและการเปลี่ยนแปลงของข่ายประสาทด้วย IVCM อาจนำไปใช้ในการตรวจหาโรคในระยะเริ่มต้นและการประเมินประสิทธิภาพการรักษา 12) ในอนาคต การรวมกับการวัดโรคทางระบบและตัวบ่งชี้ทางชีวภาพ ของการอักเสบ คาดว่าจะนำไปสู่การแบ่งระดับความเสี่ยงของ SND และการรักษาเฉพาะบุคคล
Q
มีปัจจัยทางพันธุกรรมหรือไม่?
A
มีรายงานรูปแบบการถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ในบางครอบครัว และพบการกลายพันธุ์ของยีน TGFBI ในผู้ป่วย SND บางราย อย่างไรก็ตาม SND ส่วนใหญ่เป็นการเสื่อมที่เกิดขึ้นภายหลังเนื่องจากโรคผิวตาเรื้อรัง และกรณีที่พันธุกรรมเป็นสาเหตุหลักนั้นพบได้น้อย การค้นหาภูมิหลังทางพันธุกรรมจะพิจารณาเฉพาะในกรณีที่เริ่มมีอาการตั้งแต่อายุน้อยหรือมีประวัติครอบครัวที่ชัดเจน
Roszkowska AM, Azzaro C, Calderone A, Spinella R, Schiano-Lomoriello D, Mencucci R, Wylegala A. Salzmann Nodular Degeneration in Ocular and Systemic Diseases. J Clin Med. 2024;13(16):4900. doi:10.3390/jcm13164900
Kuan HC, Cheng EYI, Yong MH, Wan Abdul Halim WH, Othman O. Corneal Nodules and Possible Pathologies: A Case Series. Cureus. 2021;13(12):e20822. doi:10.7759/cureus.20822
Das D, Lomi N, Sasi A, Kumari N, Muraleekrishna M, Tandon R. Layers of Rarity: An Unusual Concurrence of Keratoconus, Salzmann’s Nodular Degeneration, Ptosis, and Congenital Retinal Macrovessel. Cureus. 2025;17(9):e92115. doi:10.7759/cureus.92115
American Academy of Ophthalmology Cornea/External Disease Panel. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Yoon KC, Park YG. Recurrent Salzmann’s nodular degeneration. Jpn J Ophthalmol. 2003;47(4):401-404. doi:10.1016/S0021-5155(03)00044-3.
Farjo AA, Halperin GI, Syed N, Sutphin JE, Wagoner MD. Salzmann’s nodular corneal degeneration clinical characteristics and surgical outcomes. Cornea. 2006;25(1):11-15. doi:10.1097/01.ico.0000167879.88815.6b
Paranjpe V, Galor A, Monsalve P, Dubovy SR, Karp CL. Salzmann nodular degeneration: prevalence, impact, and management strategies. Clin Ophthalmol. 2019;13:1305-1314. doi:10.2147/OPTH.S166280
Hamada S, Darrad K, McDonnell PJ. Salzmann’s nodular corneal degeneration (SNCD): Clinical findings, risk factors, prognosis and the role of previous contact lens wear. Cont Lens Anterior Eye. 2011;34(4):173-178. doi:10.1016/j.clae.2011.02.004
Maharana PK, Sharma N, Das S, Agarwal T, Sen S, Prakash G, Vajpayee RB. Salzmann’s Nodular Degeneration. Ocul Surf. 2016;14(1):20-30. doi:10.1016/j.jtos.2015.08.006
Stone DU, Astley RA, Shaver RP , Chodosh J. Histopathology of Salzmann nodular corneal degeneration. Cornea. 2008;27(2):148-151. doi:10.1097/ICO.0b013e31815a50fb
Hurmeric V, Yoo SH, Karp CL, Galor A, Vajzovic L, Wang J, Dubovy SR, Forster RK. In vivo morphologic characteristics of Salzmann nodular degeneration with ultra-high-resolution optical coherence tomography. Am J Ophthalmol. 2011;151(2):248-256.e2. doi:10.1016/j.ajo.2010.08.013
Roszkowska AM, Spinella R, Aragona P. Morphologic and confocal investigation on Salzmann nodular degeneration of the cornea. Invest Ophthalmol Vis Sci. 2011;52(8):5910-5919. doi:10.1167/iovs.11-7789.