เป็นการรักษาที่ใช้เลเซอร์เอกไซเมอร์ (193 นาโนเมตร) เพื่อตัดชั้นผิวกระจกตา ที่ขุ่นและไม่เรียบออก
โรคจอประสาทตา เสื่อม (corneal dystrophy), โรคกระจกตาเสื่อมแบบแถบ (band keratopathy), และการสึกกร่อนของเยื่อบุกระจกตา ซ้ำ (recurrent corneal epithelial erosion) เป็นโรคหลักที่เหมาะสม
สามารถกำจัดความขุ่นได้ลึกถึงประมาณ 150 ไมโครเมตรจากผิวรวมถึงเยื่อบุ
สามารถตัดได้อย่างแม่นยำประมาณ 0.25 ไมโครเมตรต่อพัลส์
สายตาที่แก้ไขแล้ว (BCVA) ดีขึ้น แต่อาจมีภาวะสายตายาว ร่วมด้วย
ในโรคจอประสาทตาเสื่อมแบบร่างแห (lattice corneal dystrophy) PTK เป็นทางเลือกแรกและเป็นวิธีการชะลอการปลูกถ่ายกระจกตา
การตัดกระจกตา เพื่อการรักษา (phototherapeutic keratectomy: PTK ) เป็นหัตถการที่ใช้เลเซอร์เอกไซเมอร์ (ความยาวคลื่น 193 นาโนเมตร) เพื่อกำจัดความขุ่น ความไม่สม่ำเสมอ และสิ่งสะสมบนผิวกระจกตา ถือเป็นสะพานเชื่อมระหว่างการรักษาทางยาและการผ่าตัดสำหรับโรคกระจกตา และใช้เพื่อวัตถุประสงค์ในการรักษาและแก้ไขสายตาผิดปกติ
ในช่วงปลายทศวรรษ 1980 ถึงต้นทศวรรษ 1990 เลเซอร์เอกไซเมอร์ถูกนำมาใช้ในการตัดกระจกตา เพื่อแก้ไขสายตา (PRK) และ LASIK PTK ได้รับการอนุมัติจาก FDA ของสหรัฐอเมริกาในปี 1995 สำหรับการรักษาโรคกระจกตา ส่วนหน้า
เลเซอร์เอกไซเมอร์ทำงานบนหลักการของการจี้ด้วยแสง (photoablation) โดยทำลายพันธะระหว่างโมเลกุลและทำให้เนื้อเยื่อกระจกตา ระเหยไป ประมาณ 0.25 ไมโครเมตรของเนื้อเยื่อจะถูกกำจัดต่อพัลส์ ทำให้สามารถควบคุมความลึกของการตัดได้อย่างแม่นยำ สามารถกำจัดความขุ่นได้ลึกถึง 150 ไมโครเมตรจากผิวรวมถึงเยื่อบุ (ประมาณ 50 ไมโครเมตร) เมื่อเทียบกับการตัดกระจกตา ด้วยมือ ทำให้เกิดสายตาเอียง ไม่สม่ำเสมอน้อยกว่าและใช้เวลาในการรักษาสั้นกว่า
Q
PTK และ PRK (การตัดกระจกตาเพื่อแก้ไขสายตา) แตกต่างกันอย่างไร
A
PTK เป็นหัตถการเพื่อการรักษาเพื่อกำจัดความขุ่นและความไม่สม่ำเสมอของผิวกระจกตา PRK เป็นหัตถการที่มุ่งเปลี่ยนความโค้งปกติของกระจกตา เพื่อแก้ไขความผิดปกติของการหักเหของแสง ทั้งสองใช้เลเซอร์เอกไซเมอร์ชนิดเดียวกัน (193 นาโนเมตร) แต่รูปแบบการฉายเลเซอร์และวัตถุประสงค์ต่างกัน
PTK เหมาะสมที่สุดสำหรับกรณีที่มีความขุ่นที่ส่วนหน้า 10-20% ของกระจกตา โดยไม่มีการบางลงอย่างมีนัยสำคัญ 1)
โรคกระจกตาเสื่อม
โรคกระจกตา เสื่อมที่เกี่ยวข้องกับ BIGH3 : ชนิดเม็ดเล็ก type I & II (รวมถึง Avellino), แบบร่างแห, Reis-Bücklers, Thiel-Behnke
โรคกระจกตา เสื่อมแบบหยดวุ้น : การกำจัดสิ่งนูนบนกระจกตา โดยการขูดหรือ PTK
โรคกระจกตา เสื่อมแบบจุดด่าง : ใช้เพื่อกำจัดความขุ่นที่ผิว
โรคกระจกตาเสื่อมสภาพและอื่นๆ
โรคกระจกตา เสื่อมสภาพแบบแถบ : หลังจากคีเลชันแคลเซียมด้วย EDTA แล้ว ปรับรูปบริเวณนั้นด้วย PTK 1)
โรคกระจกตา เสื่อมสภาพแบบก้อนซาลซ์มันน์ : มีประสิทธิภาพในการทำให้พังผืดใต้เยื่อบุผิวเรียบขึ้น 1)
การสึกกร่อนของเยื่อบุกระจกตา ซ้ำ : เป็นทางเลือกสำคัญสำหรับกรณีที่ดื้อต่อการรักษาแบบประคับประคอง
โรคกระจกตาพุพอง การมองเห็น ได้
ในโรคกระจกตา เสื่อมแบบร่างแห type I ซึ่งมีการสะสมของอะไมลอยด์ที่ชั้นผิวเป็นหลัก PTK เป็นทางเลือกแรกPTK ได้สูงสุดสองครั้ง แต่ในกรณีที่เกิดซ้ำบ่อยหรือความขุ่นลึกกว่าชั้นสโตรมาชั้นกลาง ควรเลือกปลูกถ่ายกระจกตา ชั้นผิว ชั้นลึก หรือแบบทะลุ
ในโรคกระจกตา เสื่อมแบบเม็ดเล็กและแบบร่างแห PTK เป็นวิธีที่สมเหตุสมผลในการชะลอการปลูกถ่ายกระจกตา แบบชั้นลึกหรือการปลูกถ่ายกระจกตา แบบทะลุ 1) อย่างไรก็ตาม อาจเกิดฝ้าขุ่นหลังผ่าตัดได้
ในความขุ่นของกระจกตา หลังแผลเปื่อยแบบชีลด์ เมื่อมีความขุ่นจากแผลเป็นรุนแรงในสโตรมาชั้นผิว PTK มีข้อดีทั้งในด้านการมองเห็น และการสมานแผล
ในกรณีกระจกตา อักเสบแบบเส้นใยที่ดื้อต่อการรักษาและจำกัดอยู่บริเวณส่วนกลาง ก็เป็นข้อบ่งชี้ของ PTK เช่นกัน
แผลเป็นสโตรมาชั้นลึก : ต้องตัดลึก ทำให้เสี่ยงต่อการเกิดฝ้าและสายตายาว โรคทางระบบ : เบาหวานที่ควบคุมไม่ได้และโรคคอลลาเจน (เช่น ข้ออักเสบรูมาตอยด์, SLE ) ทำให้เยื่อบุผิวหายช้าการติดเชื้อเฮอร์ปีส์ภายใน 6 เดือน : เสี่ยงต่อการกระตุ้นเชื้อไวรัสเฮอร์ปีส์ซิมเพล็กซ์จากเลเซอร์เอ็กไซเมอร์1) ความรู้สึกกระจกตา ลดลง : เพิ่มความเสี่ยงต่อการหายของเยื่อบุผิวผิดปกติและการละลายของสโตรมา
Q
ความขุ่นของกระจกตาแบบใดที่เหมาะกับ PTK?
A
ความขุ่นตื้นที่จำกัดอยู่ที่ส่วนหน้า 10-20% ของกระจกตา (ภายในประมาณ 150 ไมครอนจากผิว) เป็นข้อบ่งชี้ที่เหมาะสมที่สุด แผลเป็นสโตรมาชั้นลึกต้องตัดออกมาก ทำให้เกิดฝ้าและสายตายาว จึงไม่เหมาะสม เงื่อนไขคือต้องมีสโตรมาเหลืออย่างน้อย 250 ไมครอน
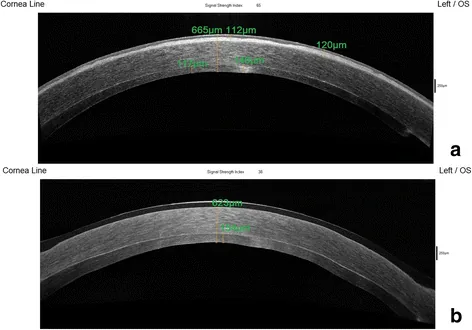
ภาพ Phototherapeutic Keratectomy Eye Vis (Lond). 2017 May 4; 4:12. Figure 2. PM
CI D: PMC5418814. License: CC BY.
OCT ส่วนหน้าช่วยให้เปรียบเทียบรูปร่างผิวกระจกตา และความหนาสโตรมาก่อนและหลังการรักษา ระหว่างส่วนบนและล่าง ภาพนี้แสดงผลของ PTK ต่อความไม่สม่ำเสมอของผิวกระจกตา
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)OCT ส่วนหน้ากระจกตา ในเชิงปริมาณ ยืนยันว่าสโตรมาที่เหลืออย่างน้อย 250 ไมครอน นอกจากนี้ยังสามารถติดตามการเปลี่ยนแปลงความหนาของเยื่อบุผิวได้การวิเคราะห์รูปทรงกระจกตา (Topography)สายตาเอียง ไม่สม่ำเสมอและติดตามผลหลังผ่าตัด สายตาเอียง ไม่สม่ำเสมอสามารถลดลงได้ด้วยการรักษาด้วยเลเซอร์ นำทางด้วย topographyกล้องจุลทรรศน์อัลตราซาวนด์ (UBM ) : มักจะประเมินรอยโรคกระจกตา สูงเกินไป ดังนั้นจึงเป็นเครื่องมือเสริมในการวางแผนหัตถการ
การเลือกวิธีการผ่าตัดตามความลึกของความขุ่นแสดงไว้ด้านล่าง1) .
ชั้นรอยโรค โรคที่เป็นตัวแทน ข้อบ่งชี้ PTK เยื่อบุผิว เยื่อบุผิวไม่สม่ำเสมอ × (การขูดเยื่อบุผิว) ใต้เยื่อบุผิว ภาวะเสื่อมแบบก้อนของซาลซ์มันน์ ○ เยื่อโบว์แมน ภาวะกระจกตา เสื่อมแบบแถบและ Reis-Bücklers ○ สโตรมาชั้นหน้าถึงกลาง ภาวะเสื่อมแบบเม็ด ○ (ALK/DALK ก็ทำได้) เนื้อเยื่อชั้นกลางถึงชั้นหลัง แผลเป็น × (การปลูกถ่ายกระจกตา แบบชั้นลึก [DALK ] / การปลูกถ่ายกระจกตา แบบทะลุ [PK])
ดำเนินการภายใต้การหยอดยาชาเฉพาะที่ (ลิโดเคน 4% หรือ โพรพาราเคน ไฮโดรคลอไรด์ 0.5%) ในเด็ก อาจต้องใช้การดมยาสลบ ใส่ที่เปิดเปลือกตาและเริ่มขั้นตอน
ดำเนินการโดยการลอกด้วยมือด้วยมีดรูปไม้ฮอกกี้ หรือการลอกผ่านเยื่อบุผิวด้วยเลเซอร์เอกไซเมอร์ (transepithelial PTK )
ให้ผู้ป่วยจ้องไปที่ไฟตรึง หรือจัดตำแหน่งศูนย์กลางของเลเซอร์ด้วยมือเพื่อทำการตัดเนื้อเยื่อ หากพื้นผิวขรุขระ ให้ทาสารปิดบัง (ไฮดรอกซีโพรพิลเมทิลเซลลูโลส [HPMC] 0.7-2%) เพื่อทำให้เรียบ เพื่อให้เลเซอร์กระทบเฉพาะส่วนที่ยื่นออกมา
เมื่อถึง 70-80% ของปริมาณการตัดเนื้อเยื่อเป้าหมาย ให้ตรวจสอบด้วยกล้องจุลทรรศน์ชนิดกรีด
เมื่อตัดเนื้อเยื่อ: เสียงแตก
เมื่อตัดสารปิดบัง: เสียงนุ่ม
เสียงฟอง: สัญญาณของ HPMC มากเกินไป
การเรืองแสงในห้องมืด: เยื่อบุผิวเรืองแสงสีน้ำเงิน แต่เนื้อเยื่อชั้นสโตรมาไม่เรืองแสง
คอนแทคเลนส์รักษาโรค (BCL) : สวมเลนส์ซิลิโคนไฮโดรเจลจนกว่าเยื่อบุผิวจะหายดียาหยอดตาปฏิชีวนะป้องกัน : ใช้กลุ่มฟลูออโรควิโนโลนจนกว่าเยื่อบุผิวจะหายดียาหยอดตาสเตียรอยด์ : ฟลูออโรเมโธโลนหรือเพรดนิโซโลนอะซิเตท 4 ครั้งต่อวัน ลดขนาดยาลงทีละน้อยใน 1 เดือนน้ำตาเทียม : ชนิดไม่มีสารกันเสีย 4-6 ครั้งต่อวันยาแก้ปวดชนิดรับประทาน : ให้ตามความจำเป็น
สายตาที่แก้ไขแล้วดีขึ้นเนื่องจากความหนาแน่นของความขุ่นลดลงและสายตาเอียง ไม่สม่ำเสมอลดลง เมื่อทำแผ่นปิดร่วมกับ PTK สายตาที่แก้ไขแล้วดีขึ้นอย่างมีนัยสำคัญที่ 2, 6 และ 12 เดือนหลังผ่าตัด1) .
อย่างไรก็ตาม การตัดเนื้อเยื่อส่วนกลางทำให้กระจกตาแบน ลงและทำให้เกิดการเลื่อนไปทางสายตายาว (hyperopic shift) การฉายแสงขนาดเส้นผ่านศูนย์กลาง 6 มม. ความลึก 100 ไมครอน ทำให้เกิดการเลื่อนไปทางสายตายาว ประมาณ 1.5 D.
ใน PTK การเปลี่ยนแปลงค่าสายตาขึ้นอยู่กับตำแหน่งและความลึกของการตัดเนื้อเยื่อ การตัดเนื้อเยื่อส่วนกลางทำให้เกิดการเลื่อนไปทางสายตายาว ส่วนการตัดเนื้อเยื่อส่วนปลายทำให้เกิดการเลื่อนไปทางสายตาสั้น กรุณารับคำอธิบายอย่างเพียงพอเกี่ยวกับการเปลี่ยนแปลงค่าสายตาที่คาดการณ์ไว้ก่อนการผ่าตัด สายตาที่ไม่แก้ไข (UCVA) อาจไม่ดีขึ้น
Q
หลัง PTK เกิดการเลื่อนไปทางสายตายาวมากน้อยเพียงใด?
A
ด้วยการฉายแสงขนาดเส้นผ่านศูนย์กลาง 6 มม. ความลึก 100 ไมครอน คาดว่าจะเกิดการเลื่อนไปทางสายตายาว ประมาณ 1.5 D ยิ่งตัดเนื้อเยื่อลึกมาก ระดับการเลื่อนไปทางสายตายาว ก็ยิ่งมากขึ้น ในบางกรณี อาจรวม PTK และ PRK เพื่อปรับการเปลี่ยนแปลงค่าสายตา
เลเซอร์เอกไซเมอร์ (เลเซอร์ ArF ความยาวคลื่น 193 นาโนเมตร) เป็นเลเซอร์ในช่วงรังสีอัลตราไวโอเลตไกล พลังงานโฟตอนที่ความยาวคลื่นนี้เกินกว่าพลังงานการสลายพันธะคาร์บอน-คาร์บอนและคาร์บอน-ไนโตรเจน ดังนั้นจึงตัดพันธะระหว่างโมเลกุลของเนื้อเยื่อกระจกตา โดยตรงและทำให้ระเหยไป ความเสียหายจากความร้อนมีน้อยมาก และผลกระทบต่อเนื้อเยื่อรอบข้างถูกจำกัดให้เหลือน้อยที่สุด
สาเหตุที่ PTK มีผลเฉพาะตัวในภาวะกระจกตา เสื่อมแบบแถบคือ เนื่องจากแคลเซียมที่สะสมถูกจี้ได้เร็วกว่าเนื้อเยื่อกระจกตา รอบข้าง1) อย่างไรก็ตาม การจี้ที่แตกต่างกันนี้อาจทำให้พื้นผิวไม่เรียบ ดังนั้นการใช้สารปกปิดที่เหมาะสมจึงมีความสำคัญ
ภาวะแทรกซ้อน การจัดการ/หมายเหตุ การกลับเป็นซ้ำของโรคเดิม พบบ่อยโดยเฉพาะในโรคกระจกตา เสื่อม Haze (ความขุ่นของกระจกตา ) สามารถยับยั้งได้ด้วยการทา MMC1) กระจกตา โป่งพอง (Ectasia)เมื่อจี้เกิน 1/3 ส่วนหน้าหรือความหนาที่เหลือ <250 ไมโครเมตร1) การกระตุ้นไวรัสเฮอร์ปีส์ซิมเพล็กซ์อีกครั้ง ในผู้ที่มีประวัติเฮอร์ปีส์ ให้ยาต้านไวรัสป้องกัน1) การหายของเยื่อบุผิวช้าลง รักษาด้วยยาหยอดตาซีรัมออโตโลกัสหรือเยื่อหุ้มน้ำคร่ำ1) กระจกตา อักเสบติดเชื้อความเสี่ยงที่เกี่ยวข้องกับการสูญเสียสิ่งกีดขวางเยื่อบุผิว การเปลี่ยนไปเป็นสายตายาว หลีกเลี่ยงไม่ได้เมื่อกร่อนตรงกลาง สามารถลดได้โดยการปรับขอบกร่อน
การเชื่อมขวางกระจกตา (CXL ) จำเป็นต้องลอกเยื่อบุผิวออก และ PTK ผ่านเยื่อบุผิว (transepithelial PTK ) ซึ่งใช้ PTK ในการลอกเยื่อบุผิวกำลังได้รับความสนใจในฐานะเทคนิคที่ใช้ร่วมกับการเชื่อมขวางกระจกตา 2) .
มีการศึกษาเปรียบเทียบการใช้ PTK เพื่อลอกเยื่อบุผิวระหว่างการเชื่อมขวางกระจกตา (Cretan protocol) กับการลอกเยื่อบุผิวด้วยวิธีกล และรายงานว่ากลุ่ม PTK ให้ผลลัพธ์ทางการมองเห็น และการหักเหของแสง ที่ดีกว่า2) PTK ไม่เพียงแต่ลอกเยื่อบุผิวเท่านั้น แต่ยังมีผลในการปรับรูปทรงความไม่สม่ำเสมอของผิวหน้าด้านหน้ากระจกตา อีกด้วย
มีรายงานว่าการใช้ร่วมกันพร้อมกัน (PTK /PRK + การเชื่อมขวางกระจกตา ) มีประสิทธิภาพมากกว่าการใช้ร่วมกันแบบต่อเนื่อง (การเชื่อมขวางกระจกตา ตามด้วย PRK หลังจาก 6 เดือน)2) และคาดว่าจะมีการสะสมหลักฐานเพิ่มเติมในอนาคต
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Edema and Opacification Preferred Practice Pattern. San Francisco: AAO ; 2024.
Randleman JB, Khandelwal SS, Hafezi F. Corneal cross-linking. Open Ophthalmol J. 2018;12:181-195.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต