แบบผลหม่อน
ชนิดผลหม่อนทั่วไป: ชนิดที่พบบ่อยที่สุด
กลางกระจกตา: รอยโรคยกตัวสีขาวเทาที่รวมกลุ่มกันคล้ายผลหม่อน
amyloid ใต้เยื่อบุผิว: ก้อนคล้ายวุ้นกึ่งโปร่งแสงสีขาวขุ่นที่เพิ่มขึ้นจากส่วนกลางไปยังส่วนปลาย

โรคกระจกตาเสื่อมแบบหยดวุ้น (gelatinous drop-like corneal dystrophy: GDLD) เป็นโรคกระจกตาทางพันธุกรรมที่มีการสะสมของอะไมลอยด์ใต้เยื่อบุกระจกตา ทำให้การมองเห็นลดลงอย่างมากในตาทั้งสองข้าง
โรคนี้ถูกรายงานครั้งแรกในปี 1914 โดย Nakaizumi และในปี 1932 Kiyosawa ตั้งชื่อว่า “ภาวะเสื่อมของกระจกตาแบบหยดวุ้น” และถูกเรียกเช่นนั้นตั้งแต่นั้นมา ในการจำแนกประเภทของ IC3D (คณะกรรมการระหว่างประเทศเพื่อการจำแนกโรคกระจกตาเสื่อม) จัดอยู่ในกลุ่มเยื่อบุกระจกตาเสื่อม โดยใช้ตัวย่อ GDLD
ยีนก่อโรคถูกระบุในปี 1999 โดย Tsujikawa และคณะ คือยีน TACSTD2 (tumor-associated calcium signal transducer 2) ซึ่งเป็นยีนเอ็กซอนเดี่ยวอยู่บนโครโมโซม 1p324)
ในปี 2019 โรคนี้ได้รับการกำหนดให้เป็นโรคหายากเฉพาะ “โรคจอประสาทตาเสื่อมชนิดหยดวุ้น” และมีสิทธิ์ได้รับเงินอุดหนุนค่ารักษาพยาบาล 2) เกณฑ์การวินิจฉัยและการจำแนกความรุนแรงได้รับการจัดทำโดยโครงการวิจัยนโยบายโรคเรื้อรังของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ 2)
GDLD มีรายงานทั่วโลก แต่พบได้บ่อยกว่าในญี่ปุ่น แทบไม่มีผู้ป่วยในยุโรปและอเมริกา มีรายงานการกลายพันธุ์มากกว่า 20 ชนิดในยีน TACSTD2 ซึ่งแสดงถึงความหลากหลายทางพันธุกรรม ในญี่ปุ่น การกลายพันธุ์ Q118X ที่อยู่บน 1p32 เป็นการกลายพันธุ์ของผู้ก่อตั้งที่พบบ่อย คิดเป็นมากกว่า 80% ของโครโมโซมที่ก่อโรคในผู้ป่วยญี่ปุ่น
มักเริ่มมีอาการก่อนอายุ 20 ปี ผู้ป่วยจะบ่นถึงอาการต่อไปนี้ตั้งแต่วัยเด็ก
เมื่ออายุมากขึ้น จำนวนและขนาดของ amyloid deposit จะเพิ่มขึ้น คราบสะสมจะกลายเป็นสีขาวเทาถึงเหลือง และในที่สุดจะปกคลุมกระจกตาส่วนใหญ่บริเวณรอยแยกเปลือกตา 2) เกิดการบุกรุกของหลอดเลือดจากส่วนปลาย การมองเห็นลดลงอย่างชัดเจน และปวดตา รวมถึงปัญหาด้านความสวยงาม ซึ่งทำให้คุณภาพชีวิตของผู้ป่วยลดลงอย่างมาก
ความขุ่นของกระจกตาแบ่งออกเป็น 4 ชนิดตามลักษณะทางสัณฐานวิทยา ชนิดเหล่านี้สามารถแยกแยะได้โดยการตรวจส่วนหน้าด้วยกล้องจุลทรรศน์ชนิดกรีด 2,3)
แบบผลหม่อน
ชนิดผลหม่อนทั่วไป: ชนิดที่พบบ่อยที่สุด
กลางกระจกตา: รอยโรคยกตัวสีขาวเทาที่รวมกลุ่มกันคล้ายผลหม่อน
amyloid ใต้เยื่อบุผิว: ก้อนคล้ายวุ้นกึ่งโปร่งแสงสีขาวขุ่นที่เพิ่มขึ้นจากส่วนกลางไปยังส่วนปลาย
แบบ band keratopathy
ชนิด band keratopathy: อาจพบได้ในระยะแรก
ระหว่างเปลือกตา: ความขุ่นในชั้นตื้น มีลักษณะคล้าย band keratopathy
รอยโรคที่เยื่อบุตา: อาจพบรอยโรคที่เยื่อบุตาได้เช่นกัน
แบบผลส้มจี๊ด
ชนิดผลส้มจี๊ด: พบบ่อยในรายที่ลุกลาม
คราบสะสมสีเหลืองขาวกระจาย: กระจกตาทั้งหมดเปลี่ยนเป็นสีเหลืองและมีลักษณะคล้ายผลส้มจี๊ด
การบุกรุกของหลอดเลือด: อาจมีเส้นเลือดใหม่ที่ผิวร่วมด้วย
ชนิดความขุ่นของสโตรมา
ชนิดความขุ่นของสโตรมา: ระยะที่ลุกลามมากขึ้น
การลุกลามเข้าสู่สโตรมา: รอยโรคแผ่เข้าสู่สโตรมาของกระจกตา
การบุกรุกของหลอดเลือด: มีการบุกรุกของหลอดเลือดเข้าไปในก้อนเจลาตินัสสีขาวขุ่นถึงเหลือง
Ide และคณะรายงานสเปกตรัมทางคลินิกโดยละเอียดของผู้ป่วย 34 รายในญี่ปุ่น และแสดงให้เห็นว่าแม้จะมีการกลายพันธุ์ของยีน TACSTD2 เดียวกัน (homozygous Q118X) ก็สามารถมีฟีโนไทป์สี่แบบปะปนกันได้ 3)
นอกจากนี้ยังมีลักษณะเฉพาะดังต่อไปนี้:
GDLD เกิดจากการกลายพันธุ์แบบ loss-of-function ในยีน TACSTD2 4)
เนื่องจากความผิดปกติของยีน TACSTD2 การจัดตำแหน่งภายในเซลล์ตามปกติของ Claudin 1 และ Claudin 7 ซึ่งเป็นโปรตีนส่วนประกอบของ tight junction ในเยื่อบุกระจกตาจะสูญเสียไป ทำให้การทำหน้าที่เป็นเกราะป้องกันของเยื่อบุลดลง 5) ส่งผลให้โปรตีน เช่น แลคโตเฟอร์รินจากน้ำตาเข้าสู่กระจกตา ก่อตัวเป็นเส้นใยอะไมลอยด์และสะสมใต้เยื่อบุ Nakatsuka และคณะได้แสดงให้เห็นโดยอณูชีววิทยาผ่านการวิเคราะห์ครอบครัวชาวญี่ปุ่นว่า TACSTD2 จำเป็นต่อการจัดตำแหน่งคลอดีนตามปกติ และทำให้ชัดเจนว่าพยาธิสรีรวิทยาของ GDLD เกิดจากความผิดปกติของ tight junction 5)
เกณฑ์การวินิจฉัย GDLD ได้รับการกำหนดโดยคณะศึกษาวิจัยโครงการวิจัยนโยบายโรคหายากของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ “การพัฒนาแนวทางปฏิบัติทางคลินิกสำหรับโรคหายากของส่วนหน้าตาและการเผยแพร่และให้ความรู้” 2) หากได้รับการจำแนกเป็น Definite ตามเกณฑ์นี้ จะเข้าข่ายเป็นโรคหายากที่กำหนด
ก. อาการ (มีอาการใดอาการหนึ่ง)
ข. ผลการตรวจ
ค. การวินิจฉัยแยกโรค: ไม่รวมโรคอะไมลอยโดซิสที่กระจกตาทุติยภูมิและโรคกระจกตาจากละอองภูมิอากาศ
ง. ภาวะแทรกซ้อนนอกตา: ไม่มี
จ. การตรวจทางพันธุกรรม: พบความผิดปกติของยีน TACSTD2
เงื่อนไข Definite เป็นไปตามข้อใดข้อหนึ่งต่อไปนี้2).
ข1 (การสะสมคล้ายผลหม่อน) เป็นลักษณะที่จำเพาะมาก และในกรณีทั่วไปการวินิจฉัยไม่ยาก ในกรณีที่ไม่ปกติ การวินิจฉัยทำโดยการรวม ก-ค และการตรวจทางพันธุกรรม (จ)2).
ความรุนแรงจำแนกเป็นระดับ I-IV ตามค่าสายตาที่แก้ไขแล้วของตาข้างที่ดีกว่า2).
| ความรุนแรง | เกณฑ์ | การสนับสนุนค่าใช้จ่ายทางการแพทย์ |
|---|---|---|
| ระดับ I | มีเพียงตาเดียวที่ได้รับผลกระทบ ตาอีกข้างปกติ | × |
| ระดับ II | ตาทั้งสองข้างได้รับผลกระทบ ค่าสายตาแก้ไขของตาข้างที่ดี ≥ 0.3 | × |
| ระดับ III | ตาทั้งสองข้างได้รับผลกระทบ ค่าสายตาแก้ไขของตาข้างที่ดี ≥ 0.1 และ < 0.3 | ○ |
| ระดับ IV | ตาทั้งสองข้างได้รับผลกระทบ ค่าสายตาแก้ไขของตาข้างที่ดี < 0.1 | ○ |
เมื่อได้รับการวินิจฉัยว่าเป็น Definite จะเข้าข่ายเป็นโรคหายากที่กำหนด และสามารถรับการสนับสนุนค่าใช้จ่ายทางการแพทย์ได้หากความรุนแรงตั้งแต่ระดับ III ขึ้นไป2) หากมีการตีบของลานสายตา (ลานสายตาส่วนกลางที่เหลือ ≤ 20 องศา ด้วย Goldmann I/4) ในตาข้างที่ดีเนื่องจากต้อหินทุติยภูมิหรืออื่นๆ จะเลื่อนระดับความรุนแรงขึ้นหนึ่งขั้น
การตรวจยีน TACSTD2 ได้รับการบรรจุในสิทธิประโยชน์ของประกันสุขภาพตั้งแต่ปี พ.ศ. 2563 เป็น “การตรวจยีนจอประสาทตาเสื่อม (D006-20)” อย่างไรก็ตาม สถานพยาบาลต้องมีระบบที่สามารถดำเนินการตรวจได้และได้รับการรับรองสถานพยาบาล ยีน TACSTD2 เป็นยีนที่มีเอ็กซอนเดี่ยว ทำให้ค้นหาได้ง่าย และผู้ป่วยญี่ปุ่นมากกว่า 80% มีการกลายพันธุ์ของผู้ก่อตั้ง Q118X จึงมีประโยชน์โดยเฉพาะในการวินิจฉัยกรณีที่ไม่ปกติ 2)
การรักษา GDLD เลือกตามขอบเขตของความขุ่นและระดับความบกพร่องทางการมองเห็น เนื่องจากเป็นโรคทางพันธุกรรม ความท้าทายที่ใหญ่ที่สุดคืออัตราการกลับเป็นซ้ำที่สูงมากไม่ว่าจะใช้วิธีการรักษาใด 2) ไม่ใช่เรื่องแปลกที่ภาวะแทรกซ้อนจากการปลูกถ่ายกระจกตาซ้ำหลายครั้งและต้อหินทุติยภูมิจะนำไปสู่การตาบอด
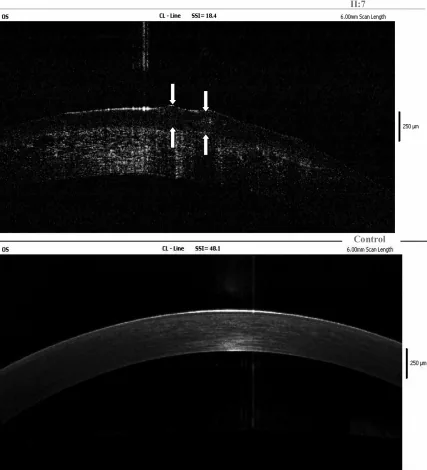
การใส่ SCL เพื่อการรักษาอย่างต่อเนื่องถือเป็นการรักษาแบบประคับประคองและเสริม 6) Maeno และคณะในปี 2020 ในการศึกษาเชิงสังเกตไปข้างหน้าในกลุ่มผู้ป่วย GDLD แสดงให้เห็นว่าการใส่ SCL เพื่อการรักษาสามารถยับยั้งการกลับเป็นซ้ำของรอยโรคตุ่มนูนวุ้นสีเทาถึงเหลืองได้อย่างมีนัยสำคัญ 7) และยังแนะนำให้ใช้เพื่อป้องกันการกลับเป็นซ้ำหลังผ่าตัด
PTK
การตัดชั้นกระจกตาผิวตื้นด้วยเลเซอร์เอกไซเมอร์เพื่อการรักษา: ทางเลือกแรกสำหรับความขุ่นในชั้นผิว
ข้อบ่งชี้: รอยโรคตุ่มนูนวุ้นผิวตื้นระยะเริ่มต้นถึงปานกลาง ร่วมกับการขูดด้วยมือ ผลลัพธ์ระยะยาว 8,9)
การปลูกถ่ายกระจกตา
การปลูกถ่ายขอบกระจกตา
การปลูกถ่ายสเต็มเซลล์ขอบกระจกตาและการสร้างเยื่อบุกระจกตา: ใช้ร่วมกับการปลูกถ่ายกระจกตา
วัตถุประสงค์: ปกคลุมผิวตาด้วยเยื่อบุกระจกตาที่มาจากชิ้นปลูกถ่าย และป้องกันการรุกรานกลับของเยื่อบุโฮสต์ 10,11)
มีรายงานผลลัพธ์ระยะยาวของ PTK จากญี่ปุ่นหลายฉบับ Ōura และคณะแสดงผลลัพธ์ระยะยาวของ PTK ในผู้ป่วย GDLD และรายงานประโยชน์ในการยืดระยะเวลาจนถึงการกลับเป็นซ้ำ 8) Hieda และคณะในการศึกษาแบบหลายศูนย์ในญี่ปุ่นได้วิเคราะห์ระยะเวลาการกลับเป็นซ้ำและผลลัพธ์ทางคลินิกหลัง PTK อย่างละเอียด 9)
การปลูกถ่ายสเต็มเซลล์ขอบกระจกตา (LSCT) ร่วมด้วยเป็นแนวทางที่มาจากญี่ปุ่นและได้รับการยอมรับในระดับโลก Shimazaki และคณะในปี 2002 รายงานประสิทธิภาพของการปลูกถ่ายกระจกตาร่วมกับ LSCT สำหรับ GDLD โดยแสดงให้เห็นว่าสามารถยืดระยะเวลาจนถึงการกลับเป็นซ้ำได้โดยการป้องกันการรุกรานกลับของเซลล์เยื่อบุโฮสต์ 10) ต่อมา Movahedan และคณะก็รายงานแนวทางที่คล้ายกัน 11)
เพื่อปกคลุมผิวตาด้วยเยื่อบุกระจกตาจากชิ้นปลูกถ่าย เยื่อบุกระจกตาของโฮสต์จะถูกกำจัดออก จากนั้นจึงทำการปลูกถ่ายลิมบัส หลังผ่าตัด ให้ใส่คอนแทคเลนส์รักษาโรคอย่างต่อเนื่องต่อไป และยังช่วยชะลอการกลับเป็นซ้ำอีกด้วย
ในช่วงไม่กี่ปีที่ผ่านมา มีการพิจารณาการใช้กระจกตาเทียม (Boston type I Kpro) ด้วยเช่นกัน ในทางทฤษฎีสามารถหลีกเลี่ยงการสะสมของอะไมลอยด์ซ้ำได้เนื่องจากไม่ผ่านเยื่อบุกระจกตาของโฮสต์ แต่มีความเสี่ยงต่อภาวะแทรกซ้อนหลังผ่าตัด เช่น การติดเชื้อและเยื่อหลังกระจกตาเทียม
ใน GDLD อัตราการกลับเป็นซ้ำหลังปลูกถ่ายกระจกตาสูงมาก มีรายงานว่าประมาณ 97% กลับเป็นซ้ำภายใน 4 ปีหลังการปลูกถ่ายกระจกตาทะลุ (PKP) สาเหตุหลักคือการแทนที่เซลล์เยื่อบุของผู้รับด้วยเยื่อบุของชิ้นปลูกถ่าย มาตรการที่ริเริ่มในญี่ปุ่นคือการชะลอการกลับเป็นซ้ำโดยการปลูกถ่ายสเต็มเซลล์ลิมบัสของกระจกตาร่วมด้วย 10) และการใส่คอนแทคเลนส์รักษาโรคอย่างต่อเนื่อง 7) ในการจัดการระยะยาว เป้าหมายคือการรักษาการมองเห็นและยืดระยะเวลาระหว่างการผ่าตัด โดยถือว่ามีการกลับเป็นซ้ำ
ยีน TACSTD2 ซึ่งเป็นยีนก่อโรค GDLD เป็นยีนเอ็กซอนเดี่ยวที่อยู่บนโครโมโซม 1p32 ถูกระบุว่าเป็นยีนก่อโรคในปี 1999 โดย Tsujikawa และคณะผ่านการวิเคราะห์ความเชื่อมโยงในครอบครัวชาวญี่ปุ่น 4) โปรตีน TACSTD2 มีบทบาทสำคัญในการรักษาหน้าที่กั้นของเยื่อบุกระจกตา
เมื่อเกิดการกลายพันธุ์แบบสูญเสียหน้าที่ในยีน TACSTD2 การกำหนดตำแหน่งภายในเซลล์ตามปกติของโปรตีนรอยต่อแน่น Claudin 1 และ Claudin 7 จะถูกรบกวน Nakatsukasa และคณะแสดงให้เห็นผ่านการวิเคราะห์เซลล์เยื่อบุกระจกตาที่เพาะเลี้ยงและครอบครัวชาวญี่ปุ่นว่าการสูญเสียหน้าที่ของ TACSTD2 ทำให้สูญเสียการกำหนดตำแหน่งของ Claudin ที่รอยต่อปลายยอด-ด้านข้าง และลดหน้าที่กั้นของเยื่อบุ 5) นอกจากนี้ ในปี 2011 พวกเขารายงานการกลายพันธุ์ใหม่ของ TACSTD2 ใน 3 ครอบครัวและการกำหนดตำแหน่งภายในเซลล์ที่ผิดปกติ 12)
เนื่องจากการลดลงของหน้าที่กั้นเยื่อบุ โปรตีน เช่น แลคโตเฟอร์รินจากน้ำตา จึงบุกรุกเข้าไปในกระจกตา แลคโตเฟอร์รินที่บุกรุกจะสร้างเส้นใยอะไมลอยด์และสะสมใต้เยื่อบุกระจกตา สิ่งสะสมอะไมลอยด์มีแลคโตเฟอร์ริน แต่โรคนี้ไม่ได้เกิดจากความผิดปกติของยีนแลคโตเฟอร์ริน
ทางจุลกายวิภาคศาสตร์ ความขุ่นสีขาวขุ่นใต้เยื่อบุผิวจะติดสีส้มแดงเมื่อย้อม Congo red และแสดงการหักเหสองแนวสีเขียวแอปเปิลภายใต้กล้องจุลทรรศน์โพลาไรซ์ ภายใต้กล้องจุลทรรศน์อิเล็กตรอน จะสังเกตเห็นว่ารอยต่อแน่นของเยื่อบุผิวถูกแทนที่ด้วยช่องว่างที่โปร่งใสต่ออิเล็กตรอน สารที่สะสมยังแทรกซึมเข้าไปในชั้นกระจกตา ทำให้เกิดการเสื่อมของเส้นใยคอลลาเจนและโปรตีโอไกลแคน
มีการรายงานการกลายพันธุ์มากกว่า 20 ชนิดในยีน TACSTD212) ในญี่ปุ่น การกลายพันธุ์ Q118X (การกลายพันธุ์ nonsense, functional null) เป็นการกลายพันธุ์ของผู้ก่อตั้งที่ครอบคลุมมากกว่า 80% ของโครโมโซมที่ก่อโรค2) โดยทั่วไปโรคนี้เกิดในโฮโมไซกัส แต่ก็เกิดในคอมพาวด์เฮเทอโรไซกัสจากการแต่งงานระหว่างครอบครัวที่แตกต่างกัน ที่น่าสนใจคือ แม้ในโฮโมไซกัส Q118X ที่เหมือนกัน ก็ยังพบทั้งสี่ชนิดย่อย (แบบหม่อน, แบบแถบ, แบบส้มจี๊ด, และแบบขุ่นในเนื้อกระจกตา) ปะปนกัน3)
โรคอะไมลอยโดซิสของกระจกตาแบ่งเป็นปฐมภูมิหรือทุติยภูมิ และทั่วร่างกายหรือเฉพาะที่ GDLD จัดเป็นอะไมลอยโดซิสเฉพาะที่ปฐมภูมิร่วมกับโรคกระจกตาเสื่อมแบบร่างแห ส่วนอะไมลอยด์เสื่อมเฉพาะที่ทุติยภูมิเกิดจากขนคุด กระจกตารูปกรวย การบาดเจ็บ หรือการใส่คอนแทคเลนส์เป็นเวลานาน ซึ่งต้องแยกการวินิจฉัย
GDLD เป็นโรคหายาก และมีข้อจำกัดด้านแพทย์ที่มีประสบการณ์ทางคลินิกในแต่ละสถานพยาบาล รวมถึงขาดวิธีการวินิจฉัยและการรักษาที่เป็นมาตรฐาน คณะทำงานวิจัยสำรวจระบาดวิทยาของโรคกระจกตาหายากและรักษายาก กระทรวงสาธารณสุข แรงงาน และสวัสดิการ และคณะทำงานวิจัยการพัฒนาและเผยแพร่แนวทางปฏิบัติทางคลินิกสำหรับโรคยากของส่วนหน้าตา ได้กำหนดเกณฑ์การวินิจฉัยและการจำแนกระดับความรุนแรง2) ในปี 2019 “โรคกระจกตาเสื่อมแบบหยดวุ้น” ได้รับการรับรองเป็นโรคหายากที่กำหนด และปัจจุบันกำลังมีการจัดทำแนวทางปฏิบัติทางคลินิกที่สอดคล้องกับ Minds2)
ในระยะยาว การกลับเป็นซ้ำและการรักษาหลายครั้งเป็นปัญหา การใช้คอนแทคเลนส์รักษาร่วมกับการปลูกถ่ายลิมบัสสามารถชะลอการกลับเป็นซ้ำและยืดระยะเวลาระหว่างการผ่าตัด ซึ่งช่วยปรับปรุงพยากรณ์โรคตลอดชีวิต6, 7, 10)
Maeno และคณะรายงานกรณีทางคลินิกที่ผิดปกติซึ่งมีการสะสมอะไมลอยด์ซ้ำเฉพาะในตาข้างเดียว แสดงให้เห็นความหลากหลายของฟีโนไทป์ของ GDLD13) การตรวจยีน TACSTD2 มีบทบาทสำคัญในการวินิจฉัยกรณีผิดปกติดังกล่าว2)
ในการวิจัยพื้นฐาน คาดว่าจะมีการอธิบายรายละเอียดเกี่ยวกับพลวัตของโมเลกุล tight junction ที่อยู่ downstream ของ TACSTD2 และการพัฒนาการรักษาที่มุ่งเป้าไปที่การทำให้ Claudin คงตัว ในทางคลินิก กำลังพิจารณาการขยายข้อบ่งชี้ของแนวทางการฟื้นฟู เช่น กระจกตาเทียม การปลูกถ่ายแผ่นเยื่อบุผิวกระจกตา และเยื่อบุผิวกระจกตาที่ได้จากเซลล์ iPS