뽕나무 열매 모양
전형적인 뽕나무 열매형(typical mulberry type): 가장 전형적인 병형입니다.
각막 중심부: 회백색의 융기성 병변이 모여 뽕나무 열매 모양과 유사합니다.
상피하 아밀로이드: 유백색 반투명의 교질성 융기물이 중심부에서 주변부로 증가합니다.

교양적 방울 모양 각막 이영양증(gelatinous drop-like corneal dystrophy: GDLD)은 각막 상피 아래에 아밀로이드가 침착되어 양안성으로 현저한 시력 저하를 초래하는 유전성 각막 질환이다.
본 질환은 1914년에 나카이즈미에 의해 처음 보고되었고, 1932년에 기요사와가 ‘교양적 방울 모양 각막 변성증’이라고 명명한 이후 이 이름으로 불리고 있다. IC3D(International Committee for Classification of Corneal Dystrophies) 분류에서는 상피 이영양증으로 분류되며, 약자는 GDLD이다.
원인 유전자는 1999년에 쓰지카와 등에 의해 동정된 TACSTD2(tumor-associated calcium signal transducer 2) 유전자이며, 염색체 1p32에 위치하는 단일 엑손 유전자이다4).
2019년에 지정 난치병 ‘교질 방울 모양 각막 이영양증’으로 인정되어 의료비 지원 대상이 되었음2). 후생노동성 난치성 질환 정책 연구 사업에 의해 진단 기준 및 중증도 분류가 작성됨2).
GDLD는 전 세계에서 보고되고 있지만, 일본에 비교적 많이 나타나는 질환입니다. 서구에서는 거의 발병 사례가 없습니다. TACSTD2 유전자에는 20개 이상의 돌연변이가 보고되어 유전적 이질성이 인정됩니다. 일본에서는 1p32에 존재하는 Q118X 돌연변이가 창시자 돌연변이로 높은 빈도로 나타나며, 일본 환자의 병인 염색체의 80% 이상을 차지하는 것으로 알려져 있습니다.
10대 이전에 발병하는 경우가 많습니다. 유아기부터 다음과 같은 증상을 호소합니다.
나이가 들면서 아밀로이드 침착의 수와 크기가 증가합니다. 회백색에서 노란색 침착이 되며, 결국 눈꺼풀 틈새를 중심으로 각막의 대부분을 덮습니다2). 주변부에서 혈관 침입, 현저한 시력 저하 및 안통이 발생하고, 미용적 문제도 더해져 환자의 삶의 질을 크게 저하시킵니다.
각막 혼탁의 형태에 따라 4가지 병형으로 분류됩니다. 이들은 세극등 현미경을 이용한 전안부 관찰로 구별할 수 있습니다2,3).
뽕나무 열매 모양
전형적인 뽕나무 열매형(typical mulberry type): 가장 전형적인 병형입니다.
각막 중심부: 회백색의 융기성 병변이 모여 뽕나무 열매 모양과 유사합니다.
상피하 아밀로이드: 유백색 반투명의 교질성 융기물이 중심부에서 주변부로 증가합니다.
대상 각막 변성형
대상 각막 병증형(band-keratopathy type): 초기 단계에서 나타날 수 있습니다.
눈꺼풀 틈새: 표층 혼탁이 관찰됩니다. 대상 각막 변성과 유사한 소견을 보입니다.
결막 병변: 결막에도 병변이 나타날 수 있습니다.
금귤 모양
금귤 모양형(kumquat-like type): 진행된 예에서 많습니다.
미만성 황백색 침착: 각막 전체가 노랗게 변하여 금귤 모양을 나타냅니다.
혈관 침입: 표층 신생 혈관을 동반할 수 있습니다.
실질 혼탁형
stromal opacity type:더 진행된 단계.
실질로의 파급:병변이 각막 실질에 미침.
혈관 침입:유백색~황색의 교질 융기물에 혈관 침입을 동반함.
Ide 등은 일본 34예의 상세한 임상 스펙트럼을 보고하고, 동일한 TACSTD2 유전자 변이(Q118X 동형접합체)에서도 4가지 표현형이 혼재함을 보였다3).
그 외에 다음과 같은 특징적 소견이 있다.
GDLD는 TACSTD2 유전자의 기능 상실 변이에 의해 발병한다4).
TACSTD2 유전자 이상으로 각막 상피에서 치밀 접합의 구성 단백질인 Claudin 1 및 Claudin 7의 정상적인 세포 내 국소화가 소실되어 상피의 장벽 기능이 저하된다5). 그 결과, 눈물 속의 락토페린 등의 단백질이 각막 내로 침입하여 아밀로이드 섬유를 형성하고 상피 아래에 침착한다. 나카츠카 등은 일본 가계 분석을 통해 TACSTD2가 정상적인 클라우딘 국소화에 필수적임을 분자생물학적으로 증명하고, GDLD의 병태가 치밀 접합 기능 이상에 기인함을 명확히 하였다5).
후생노동성 난치성 질환 정책 연구 사업 “전안부 난치병 진료 가이드라인 작성 및 보급·계발 연구” 반에 의해 GDLD의 진단 기준이 마련되었습니다2). 이 진단 기준에서 Definite로 판정되면 지정 난치병 대상이 됩니다.
A. 증상 (다음 중 하나를 인정함)
B. 검사 소견
C. 감별 진단: 이차성(후천성) 각막 아밀로이드증 및 기후성 방울 각막병증(climatic droplet keratopathy)을 배제합니다.
D. 안외 합병증: 없음.
E. 유전자 검사: TACSTD2 유전자에 이상이 확인됩니다.
**확진(Definite)**은 다음 조건 중 하나를 충족하는 경우입니다2).
B1(뽕나무 열매 모양 침착)은 매우 특징적인 소견으로, 전형적인 증례에서는 진단이 어렵지 않습니다. 비전형적인 증례에서는 A~C와 유전자 검사(E)를 조합하여 진단합니다2).
중증도는 좋은 쪽 눈의 교정 시력에 기반하여 I~IV도로 분류됩니다2).
| 중증도 | 기준 | 의료비 지원 |
|---|---|---|
| I도 | 한쪽 눈만 이환, 다른 눈은 정상 | × |
| II도 | 양안 이환, 좋은 쪽 교정시력 0.3 이상 | × |
| III도 | 양안 이환, 좋은 쪽 교정시력 0.1 이상 0.3 미만 | ○ |
| IV도 | 양안 이환, 좋은 쪽 교정시력 0.1 미만 | ○ |
Definite로 진단되면 지정 희귀난치병 대상이 되며, 중증도 III도 이상에서 의료비 지원을 받을 수 있습니다2). 속발성 녹내장 등으로 좋은 쪽 눈에 시야 협착(Goldmann I/4 시표로 중심 잔존 시야 20도 이내)이 동반된 경우, 중증도가 한 단계 상승합니다.
TACSTD2 유전자 검사는 2020년부터 「각막 이영양증 유전자 검사(D006-20)」로 건강보험에 포함되었습니다. 단, 기관 내에서 검사를 수행할 수 있는 체계를 갖추고 기관 인증을 받아야 합니다. TACSTD2는 단일 엑손 유전자로 검색이 용이하고, 일본 환자의 80% 이상이 Q118X 창시자 돌연변이를 가지고 있어 비전형적 사례의 진단에 특히 유용합니다2).
GDLD의 치료는 혼탁의 범위와 시력 장애 정도에 따라 선택됩니다. 유전성 질환이므로 어떤 치료법이든 재발률이 매우 높은 점이 가장 큰 과제입니다2). 여러 차례의 각막 이식에 따른 합병증이나 속발성 녹내장으로 실명에 이르는 사례도 적지 않습니다.
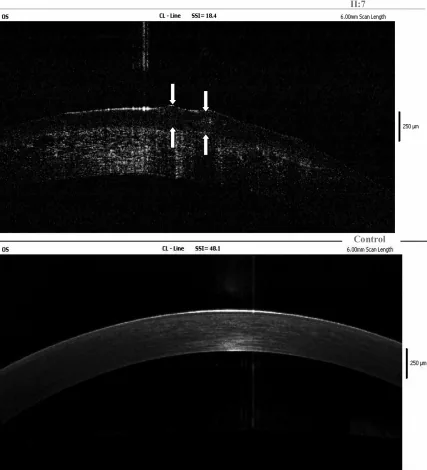
치료용 SCL 연속 착용은 보존적 및 보조 치료로 고려됩니다6). Maeno 등은 2020년 GDLD 환자군을 대상으로 한 전향적 관찰 연구에서 치료용 SCL 착용이 회백색에서 노란색의 젤라틴 모양 융기 병변의 재발을 유의하게 억제함을 보여주었습니다7). 수술 후 재발 예방으로도 권장됩니다.
PTK
엑시머 레이저 치료적 각막 표층 절제술: 표층 혼탁의 일차 선택입니다.
적응증: 초기~중등도의 표층 젤라틴 모양 융기. 수동 긁어냄과 병용합니다. 장기 성적8,9).
각막 이식
각막 윤부 이식
윤부 줄기세포 이식/각막 상피 성형술: 각막 이식과 병용합니다.
목적: 이식편 유래 각막 상피로 안구 표면을 덮고 숙주 상피의 재침입을 방지합니다10,11).
PTK의 장기 성적은 일본에서 여러 보고가 있습니다. Oura 등은 GDLD 증례에 대한 PTK의 장기 성적을 보고하였으며, 재발까지의 기간 연장에 유용함을 보고했습니다8). Hieda 등은 일본 다기관 연구에서 PTK 후 재발 시기와 임상 결과를 상세히 분석했습니다9).
각막 윤부 줄기세포 이식(LSCT) 병용은 일본 발 접근법으로 세계적으로 평가받고 있습니다. Shimazaki 등은 2002년 GDLD에 대한 LSCT 병용 각막 이식의 유효성을 보고했으며, 숙주 상피 세포의 재침입을 억제하여 재발까지의 기간을 연장할 수 있음을 보여주었습니다10). 이후 Movahedan 등도 유사한 접근법을 보고했습니다11).
이식편 유래 각막상피로 안구 표면을 덮기 위해 숙주 각막상피를 제거한 후 윤부이식을 시행합니다. 수술 후 치료용 SCL을 지속적으로 착용하여 재발을 더욱 지연시킵니다.
최근에는 인공각막(보스턴 I형 Kpro)의 적응증도 검토되고 있습니다. 숙주 각막상피를 거치지 않으므로 이론적으로 아밀로이드 재침착을 피할 수 있지만, 감염증, 인공각막후막 등의 수술 후 합병증 위험이 있습니다.
GDLD의 원인 유전자인 TACSTD2는 염색체 1p32에 위치하는 단일 엑손 유전자입니다. 1999년에 Tsujikawa 등이 일본 가계의 연쇄분석을 통해 원인 유전자로 동정했습니다4). TACSTD2 단백질은 각막상피의 장벽 기능 유지에 필수적인 역할을 합니다.
TACSTD2 유전자에 기능상실형 돌연변이가 발생하면 치밀연접 구성 단백질인 Claudin 1 및 Claudin 7의 정상적인 세포 내 국소화가 손상됩니다. Nakatsukasa 등은 배양 각막상피세포 및 일본 가계의 분석을 통해 TACSTD2 기능상실로 인해 Claudin의 정단측 접합부 국소화가 소실되고 상피의 장벽 기능이 저하됨을 보였습니다5). 또한 2011년에는 3가계의 새로운 TACSTD2 돌연변이와 그 비정상적인 세포 내 국소화를 보고했습니다12).
상피 장벽 기능 저하로 인해 눈물 속의 락토페린 등의 단백질이 각막 내로 침입합니다. 침입한 락토페린은 아밀로이드 섬유를 형성하여 각막상피 아래에 침착됩니다. 아밀로이드 침착물에는 락토페린이 포함되어 있지만, 본 질환은 락토페린 유전자의 이상이 아닙니다.
조직학적으로 상피하 유백색 혼탁은 콩고레드 염색에서 주황-적색을 나타내고, 편광 현미경 하에서 사과 녹색 복굴절을 보입니다. 전자 현미경에서는 상피의 치밀 결합이 전자 투명성 공간으로 대체된 것이 관찰됩니다. 침착물은 각막 층판 내로도 침투하여 콜라겐 섬유와 프로테오글리칸의 변성을 초래합니다.
TACSTD2 유전자에는 20개 이상의 돌연변이가 보고되었습니다12). 일본에서는 Q118X 돌연변이(무의미 돌연변이, 기능적 널)가 창시자 돌연변이로 병인 염색체의 80% 이상을 차지합니다2). 동형접합체에서 전형적으로 발병하지만, 다른 가계 간의 결혼으로 인한 복합 이형접합체에서도 발병합니다. 흥미롭게도 동일한 Q118X 동형접합체라도 뽕나무 모양, 대상형, 금귤 모양, 실질 혼탁형의 4가지 임상 아형이 혼재되어 관찰됩니다3).
각막 아밀로이드증은 원발성 또는 속발성, 전신성 또는 국소성으로 분류됩니다. GDLD는 격자 각막 이영양증과 함께 원발성 국소 아밀로이드증으로 분류됩니다. 속발성 국소 아밀로이드 변성은 속눈썹 난생, 원추 각막, 외상, 장기 콘택트렌즈 착용 등에 동반되어 발생하며, 감별 진단의 대상이 됩니다.
GDLD는 희귀 질환으로, 개별 기관에서는 임상 경험이 있는 의사가 적고 표준적인 진단법과 치료법이 확립되지 않은 과제가 있었습니다. 후생노동성 난치성 질환 정책 연구 사업 “희귀 난치성 각막 질환의 역학 조사 연구반” 및 “전안부 난치병 진료 가이드라인 작성 및 보급·계발 연구반”에 의해 진단 기준 및 중증도 분류가 수립되었습니다2). 2019년에 지정 난치병 “교양적 방울 모양 각막 이영양증”으로 인정되었으며, 현재 Minds(Medical Information Network Distribution Service) 준거의 진료 가이드라인이 작성 중입니다2).
장기적으로는 재발과 여러 번의 치료가 문제가 됩니다. 치료용 SCL과 윤부 이식을 병용하면 재발을 늦추고 수술 간격을 연장하여 평생 예후 개선에 도움이 될 수 있습니다6, 7, 10).
Maeno 등은 한쪽 눈에만 재발성 아밀로이드 침착을 보이는 임상적 비전형 사례를 보고하여 GDLD의 표현형 다양성을 보여주었습니다13). 이러한 비전형 사례의 진단에는 TACSTD2 유전자 검사가 결정적인 역할을 합니다2).
기초 연구로서 TACSTD2 하류의 타이트 접합 분자 동태의 상세한 해명과 Claudin 안정화를 표적으로 하는 치료법 개발이 기대된다. 임상 측면에서는 인공 각막, 각막 상피 시트 이식, iPS 세포 유래 각막 상피 등 재생 의학적 접근법의 적응 확대가 검토되고 있다.