โรคกระจกตาเสื่อมแบบแถบเป็นโรคกระจกตา เสื่อมเรื้อรังที่เกิดการสะสมของแคลเซียมไฮดรอกซีอะพาไทต์ใต้เยื่อบุผิว ชั้นโบว์แมน และชั้นสโตรมาส่วนหน้า 1) .
ความขุ่นสีเทาขาวเริ่มจากบริเวณรอบนอกของกระจกตา ในแนวราบและดำเนินไปสู่ศูนย์กลาง ภายในความขุ่นมีรูเล็กใสคล้ายชีสสวิสกระจายอยู่
สาเหตุหลักคือการอักเสบภายในลูกตา เช่น ยูเวียอักเสบเรื้อรัง ม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก โรคต้อหิน และภาวะแคลเซียมในเลือดสูงจากต่อมพาราไทรอยด์ทำงานเกินหรือไตวายเรื้อรัง 4, 6) .
การรักษาด้วยคีเลชันด้วย EDTA ใช้กันอย่างแพร่หลาย แต่การตอบสนองต่อสารคีเลตมีจำกัดในกรณีที่มีการสะสมลึกหรือมีวัสดุที่ไม่กลายเป็นปูนปนอยู่ 1, 7, 8) .
การตัดกระจกตา เพื่อการรักษาด้วยเลเซอร์ เอกไซเมอร์มีประสิทธิภาพในการขจัดการสะสมลึกและทำให้ผิวเรียบ และสามารถแก้ไขสายตาเอียง ไม่สม่ำเสมอได้ด้วย PRK ที่นำทางด้วยภูมิประเทศ 1, 9) .
โรคกระจกตาเสื่อมแบบแถบ (Calcific Band Keratopathy: CBK) เป็นโรคกระจกตา เสื่อมเรื้อรังที่เกิดการสะสมของเกลือฟอสเฟตและคาร์บอเนตอนินทรีย์ โดยหลักคือแคลเซียมไฮดรอกซีอะพาไทต์ ใต้เยื่อบุผิว ชั้นโบว์แมน และชั้นสโตรมาส่วนหน้า 1) . คำอธิบายครั้งแรกของภาวะนี้ทำโดย Dixon ในปี 1948 และตั้งแต่นั้นมาได้รับการยอมรับอย่างกว้างขวางว่าเป็นภาวะเสื่อมทุติยภูมิที่เกี่ยวข้องกับโรคตาหรือความผิดปกติของเมตาบอลิซึมทั้งร่างกาย 1, 7) . สารที่สะสมส่วนใหญ่เป็นผลึกแคลเซียม แต่อาจมีฟอสเฟตและคาร์บอเนตที่ไม่เป็นผลึกหรือคอลลาเจนอีลาสตอยด์ที่เสื่อมสภาพร่วมด้วย และในกรณีดังกล่าวการตอบสนองต่อสารคีเลตจะไม่ดี 1) .
โรคนี้มีลักษณะเฉพาะคือการเกิดความขุ่นสีเทาขาวเป็นแถบในบริเวณรอยแยกเปลือกตาแนวนอน โดยเหลือบริเวณใสระหว่างความขุ่นกับลิมบัส ของกระจกตา การดำเนินโรคโดยทั่วไปช้า และไม่มีอาการตราบใดที่ความขุ่นจำกัดอยู่บริเวณรอบนอกของกระจกตา แต่เมื่อถึงบริเวณรูม่านตา จะเกิดการรบกวนการมองเห็น กลัวแสง ปวด และรู้สึกมีสิ่งแปลกปลอมเนื่องจากการสึกกร่อนของเยื่อบุผิว 4) . หากไม่ควบคุมโรคที่เป็นสาเหตุอย่างเพียงพอ อาจเกิดการกลับเป็นซ้ำหลังการรักษา 8) .
ในผู้ใหญ่ มักเกิดภายหลังยูเวียอักเสบเรื้อรังเป็นเวลานาน ตาที่มีน้ำมันซิลิโคน หรือต้อหิน ดื้อยา ในเด็ก มักพบเป็นภาวะแทรกซ้อนระยะหลังของม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก (JIA) และมักตรวจพบร่วมกับต้อกระจก แทรกซ้อนและพังผืดยึดม่านตา ด้านหลังในระหว่างการดำเนินของ “ยูเวียอักเสบขาว” ซึ่งมีอาการน้อย 6) . ในทางระบบ ประวัติรวมถึงต่อมพาราไทรอยด์ทำงานเกิน ไตวายเรื้อรัง ซาร์คอยโดซิส และโรคเมตาบอลิซึม-อักเสบอื่นๆ เนื่องจากความหลากหลายนี้ โรคกระจกตาเสื่อมแบบแถบจึงควรเข้าใจไม่ใช่เป็นโรคเดียว แต่เป็น “กลุ่มอาการที่มีภาพทางคลินิกของการสะสมแคลเซียม” 7) .
อายุที่เริ่มมีอาการโดยทั่วไปขึ้นอยู่กับโรคพื้นเดิม ในม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับ JIA มักเกิดในวัยเรียนถึงวัยรุ่น ในกรณีใส่น้ำมันซิลิโคน เกิดหลังผ่าตัดหลายเดือนถึงหลายปี ในกรณีแคลเซียมในเลือดสูง มักเกิดในวัยกลางคนขึ้นไป อาจเป็นได้ทั้งสองตาหรือข้างเดียว แต่มีแนวโน้มเป็นสองตาหากเกี่ยวข้องกับโรคทางระบบ 10)
Q
อัตราการกลับเป็นซ้ำของจอประสาทตาเสื่อมแบบแถบเป็นเท่าใด?
A
อัตราการกลับเป็นซ้ำหลังการรักษาด้วยการคีเลชัน EDTA รายงานประมาณ 17.8% 1) การกลับเป็นซ้ำสูงกว่าในกรณีที่มีโรคพื้นเดิมที่ยังคงอยู่ เช่น ม่านตาอักเสบ หรือเริมที่กระจกตา 1, 8) การผสมผสานระหว่าง PRK นำทางด้วยภูมิประเทศและการตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษาอาจช่วยลดอัตราการกลับเป็นซ้ำโดยการปรับปรุงความเรียบของผิวและความคงตัวของน้ำตา 1)
ภาพถ่ายด้วยหลอดกรีดของจอประสาทตาเสื่อมแบบแถบ มีความขุ่นสีขาวเทาเป็นแถบตรงกลางกระจกตา Abdi P, et al. Familial primary calcific band-shaped keratopathy with late onset systemic disease: a case series and review of the literature. J Med Case Rep. 2024. Figure 1. PM
CI D: PMC10925011. License: CC BY.
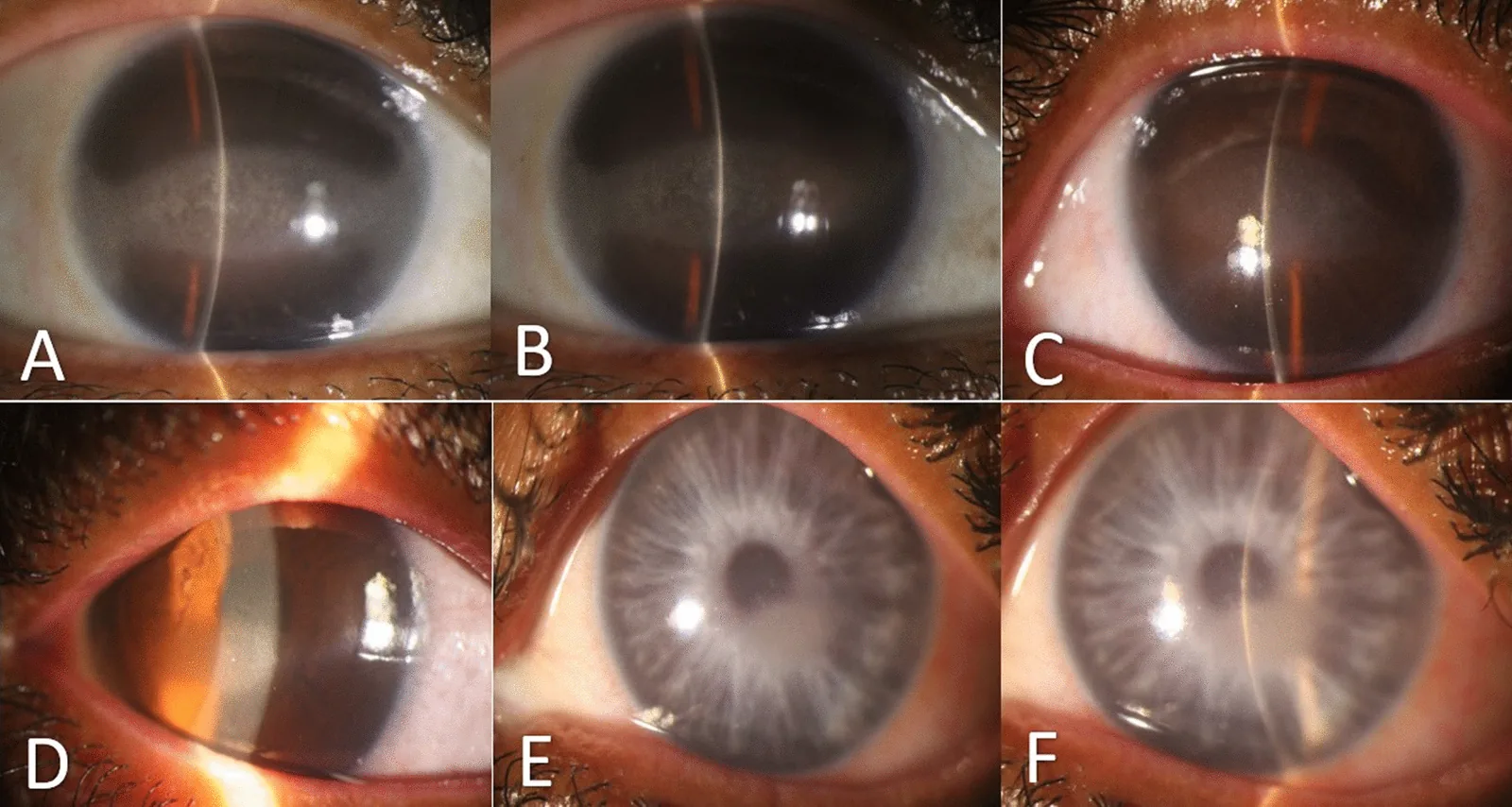
ภาพถ่ายก่อนผ่าตัดด้วยหลอดกรีดของพี่น้องชาวอิหร่านสามคน (A และ B: ตาขวาและซ้ายของพี่สาวอายุ 41 ปี, C และ D: ตาขวาและซ้ายของน้องชายอายุ 37 ปี, E และ F: ตาขวาและซ้ายของน้องสาวอายุ 33 ปี) สอดคล้องกับ “จอประสาทตา เสื่อมแบบแถบ” ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ในกรณีที่ไม่รุนแรง มักไม่มีอาการ เมื่อรอยโรคปกคลุมบริเวณรูม่านตา จะเกิดความผิดปกติทางการมองเห็น กลัวแสง และรู้สึกมีสิ่งแปลกปลอม 4) การกระจายแสงโดยผลึกแคลเซียมทำให้เกิดแสงจ้าและความไวต่อความคมชัดลดลง 1) ในกรณีที่ลุกลามมีการสึกกร่อนหรือข้อบกพร่องของเยื่อบุผิว ผู้ป่วยอาจบ่นว่าปวดอย่างรุนแรงและน้ำตาไหล การรับรู้ถึงการมองเห็น ลดลงมักชัดเจนเมื่อการสะสมถึงศูนย์กลางของรูม่านตา และอาการเริ่มแรกอาจรวมถึงแสงจ้าระหว่างกิจกรรมประจำวัน มองเห็นไม่ชัด หรือการมองเห็น ตอนกลางคืนลดลง ในกรณีข้างเดียว ผู้ป่วยอาจสังเกตเห็นเมื่อเปรียบเทียบกับตาอีกข้าง ในกรณีที่มีการสึกกร่อนของกระจกตา ซ้ำๆ มีลักษณะเฉพาะคือปวดอย่างรุนแรงและน้ำตาไหลเมื่อตื่นนอน
ความขุ่นเริ่มต้นที่บริเวณรอบนอกของกระจกตา ในแนวรอยแยกเปลือกตาแนวนอน (ทิศทาง 3 นาฬิกาและ 9 นาฬิกา) มีบริเวณใสกว้าง 1-2 มม. ระหว่างลิมบัส กระจกตา และการสะสม (บริเวณใสลิมบัส ) ซึ่งเป็นลักษณะทางสัณฐานวิทยาของโรคนี้ ความขุ่นค่อยๆ ลุกลามเข้าสู่ศูนย์กลางและรวมตัวกันเป็นรูปร่างคล้ายแถบ ภายในความขุ่นมีรูเล็กๆ ใสเหมือนชีสสวิส ซึ่งสอดคล้องกับจุดที่เส้นประสาทกระจกตา เจาะผ่านเยื่อโบว์แมน ในกรณีที่ลุกลาม จะมีความผิดปกติของเยื่อบุผิว ข้อบกพร่องของเยื่อบุผิวซ้ำๆ และความขุ่นของสโตรมาชั้นหน้า 7)
ในการตรวจภาพด้วยกล้องจุลทรรศน์คอนโฟคอล พบการสะสมที่สว่างมากเหมือนเมฆคิวมูลัสหนา โดยมีเงาอะคูสติกภายในชั้นสะสม การตรวจด้วยเครื่องเอกซเรย์การเชื่อมโยงกันด้วยแสงของส่วนหน้า (AS-OCT ) สามารถประเมินความลึกและความหนาของชั้นสะสมเป็นสัญญาณสะท้อนแสงสูง และมีรายงานกรณีที่มีความหนาของชั้นสะสมประมาณ 150 ไมโครเมตร 1) ความผิดปกติทางสัณฐานวิทยาของกระจกตา สามารถวัดปริมาณได้ด้วยดัชนีความผิดปกติของสัณฐานวิทยากระจกตา (CMI) ในการตรวจภูมิประเทศของกระจกตา 1)
รูปแบบการกระจายของตะกอนเป็นเบาะแสในการประเมินพยาธิสภาพ ในกรณีที่เกี่ยวข้องกับม่านตาอักเสบ เรื้อรัง มักแสดงรูปแบบทั่วไปที่ลุกลามเข้าสู่ศูนย์กลางจากบริเวณรอยแยกเปลือกตาที่ตำแหน่ง 3 และ 9 นาฬิกา ในขณะที่กรณีที่เกี่ยวข้องกับ JIA อาจพบกรณีรุนแรงที่ลุกลามถึงศูนย์กลางจนบริเวณใสไม่ชัดเจน 6) ในกรณีที่ได้รับไอปรอทจากการทำงาน อาจเกิดตะกอนไม่สม่ำเสมอใกล้ศูนย์กลางกระจกตา และการซักประวัติเป็นกุญแจสำคัญในการวินิจฉัยแยกโรค 1) ในกรณีลุกลาม จะสังเกตเห็นระยะเวลาการแตกตัวของฟิล์มน้ำตา สั้นลงเนื่องจากความไม่สม่ำเสมอของผิวกระจกตา และรอยบกพร่องของเยื่อบุผิวขนาดเล็ก และการย้อมฟลูออเรสซีน ภายใต้กล้องจุลทรรศน์ชนิดกรีดแสดงรูปแบบการย้อมคล้ายโรคกระจกตา อักเสบแบบจุดตื้น ในกรณีที่มีประวัติการสึกกร่อนของเยื่อบุกระจกตา ซ้ำ สันนิษฐานว่ามีการฉีกขาดของเยื่อโบว์แมนเป็นพื้นฐาน 7)
ภาวะกระจกตา เสื่อมแบบแถบเป็นภาวะทุติยภูมิจากโรคตาชนิดต่างๆ และโรคทางระบบ สาเหตุที่พบบ่อยทางคลินิกคือโรคอักเสบภายในลูกตาเรื้อรัง ภาวะแคลเซียมในเลือดสูง และการฉีดน้ำมันซิลิโคนหลังการผ่าตัดวุ้นตา สาเหตุอาจเกิดขึ้นเดี่ยวๆ หรือซ้อนทับกัน ตัวอย่างเช่น ในกรณีม่านตาอักเสบ ระยะยาว การอักเสบ ยาหยอดตาสเตียรอยด์ ที่มีฟอสเฟตสำหรับโรคต้อหินทุติยภูมิ และภาวะแคลเซียมในเลือดสูงอาจเกี่ยวข้องพร้อมกัน
สาเหตุเฉพาะที่ของตา
ม่านตาอักเสบ เรื้อรัง2, 7)
ม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็กกระจกตา เสื่อมแบบแถบมักพบร่วมกับต้อกระจก แทรกซ้อนและม่านตาติด หลัง และเป็นภาวะแทรกซ้อนระยะปลายที่สำคัญ 6)
โรคต้อหินทุติยภูมิ : อาจเกิดในกรณีต้อหิน ระยะยาว โดยเฉพาะในกรณีที่การทำงานของเซลล์บุผนังกระจกตา ลดลง 2)
กระจกตา อักเสบชั้นเนื้อกระจกตา อักเสบจากเริมเรื้อรังหรือกระจกตา อักเสบชนิดคั่นกลางเป็นพื้นฐาน
หลังฉีดน้ำมันซิลิโคน : การคงอยู่ระยะยาวหลังการผ่าตัดวุ้นตา เป็นปัจจัยกระตุ้นให้กระจกตา เสื่อม
การสัมผัสกระจกตา : ภาวะตาแห้ง เรื้อรังจากหนังตาปิดไม่สนิทหรืออัมพาตเส้นประสาทใบหน้า
สาเหตุทางระบบ
ภาวะต่อมพาราไทรอยด์ทำงานเกินปฐมภูมิ : สาเหตุทางระบบทั่วไปผ่านภาวะแคลเซียมในเลือดสูง
ภาวะไตวายเรื้อรังและผู้ป่วยฟอกไต : การกลายเป็นปูนแบบแพร่กระจายเนื่องจากผลคูณแคลเซียม-ฟอสฟอรัสในเลือดสูง ทำให้เกิดการกลายเป็นปูนที่เยื่อบุตา และกระจกตา 5, 10)
โรคซาร์คอยด์และพิษวิตามินดี : ภาวะแคลเซียมในเลือดสูงจากโรคแกรนูโลมาเป็นพื้นฐาน
การสัมผัสจากการทำงาน : มีรายงานกรณีสัมผัสไอปรอทหรือไอแคลเซียมโครเมต 1)
ยาหยอดตาที่มีฟอสเฟตและสเตียรอยด์ : การใช้เป็นเวลานานอาจทำให้เกิดการสะสมที่กระจกตา เป็นตะกอน
กลไกที่แน่นอนของการสะสมแคลเซียมยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ แต่การเพิ่มขึ้นของ pH เนื้อเยื่อและการระเหยของน้ำตาเพิ่มขึ้นเป็นปัจจัยหลัก ในบริเวณรอยแยกเปลือกตา น้ำตาสัมผัสกับอากาศและปล่อยก๊าซคาร์บอนไดออกไซด์ ทำให้ pH น้ำตาเพิ่มขึ้นและความสามารถในการละลายของเกลือแคลเซียมลดลง ปริมาณการระเหยของน้ำตามากกว่าในบริเวณรอยแยกเปลือกตาที่กว้างกว่า และข้อเท็จจริงที่ว่าบริเวณรอยแยกเปลือกตาแห้ง กว่าที่อุณหภูมิห้องเมื่อเทียบกับขอบเปลือกตา สนับสนุนการกระจายของการสะสมที่สอดคล้องกับรอยแยกเปลือกตา ภาวะตาแห้ง เป็นปัจจัยที่ทำให้รุนแรงขึ้นผ่านการเพิ่มการระเหยของน้ำตาและการเพิ่มความดันออสโมติกของเนื้อเยื่อ และความไม่เสถียรเรื้อรังของผิวตามีส่วนเกี่ยวข้องในการดำเนินโรคนี้ 5) ในกรณีไตวายเรื้อรัง นอกเหนือจากการเพิ่มขึ้นของผลิตภัณฑ์แคลเซียม-ฟอสฟอรัสในซีรั่ม ยังมีกลไกการกลายเป็นปูนแบบแพร่กระจายที่เกลือแคลเซียมถูกพามาตามกระแสเลือดจากหลอดเลือดที่ลิมบัส และสะสมใต้เยื่อบุผิว 5, 10)
ปัจจัยเสี่ยงสรุปไว้ในตาราง ในกรณีที่มีปัจจัยหลายอย่างร่วมกัน ระยะแฝงจนถึงการเริ่มมีอาการมักจะสั้นกว่า ในม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก ไม่ใช่เรื่องแปลกที่การเสื่อมของกระจกตา แบบแถบจะปรากฏชัดหลังจากหลายปีนับจากการวินิจฉัย ดังนั้นการตรวจคัดกรองส่วนหน้าอย่างสม่ำเสมอจึงสำคัญ 6) ในเด็ก มักจะบอกอาการส่วนตัวได้ยาก ดังนั้นจึงควรตรวจพบตั้งแต่เนิ่นๆ ผ่านการตรวจเป็นประจำก่อนที่เด็กจะบ่นว่าสายตาแย่ลงหรือรู้สึกมีสิ่งแปลกปลอม
การจัดการโรคพื้นฐานที่เป็นสาเหตุสำคัญที่สุด การรักษาที่เหมาะสมสำหรับม่านตาอักเสบ เรื้อรังหรือภาวะแคลเซียมในเลือดสูงนำไปสู่การป้องกันและยับยั้งการดำเนินของการเสื่อมของกระจกตา แบบแถบ ยาหยอดตาน้ำตาเทียม บางครั้งถูกสั่งจ่ายโดยมีวัตถุประสงค์เพื่อเจือจางความเข้มข้นของแคลเซียมในน้ำตาและปกป้องผิวตา แต่หลักฐานที่ชัดเจนยังมีจำกัด การใช้ยาหยอดตาที่มีบัฟเฟอร์ฟอสเฟตเป็นเวลานานอาจเป็นปัจจัยกระตุ้นให้เกิดการสะสม ดังนั้นควรพิจารณาเปลี่ยนเป็นสูตรที่ไม่มีฟอสเฟตหากจำเป็น การตรวจด้วยหลอดกรีดอย่างสม่ำเสมอเพื่อตรวจหาความขุ่นบริเวณรอบนอกตั้งแต่เนิ่นๆ มีประโยชน์สำหรับการแทรกแซงการรักษาก่อนที่อาการจะปรากฏ
สามลักษณะ: ความขุ่นสีเทาขาวเป็นแถบ, ลักษณะเหมือนชีสสวิส, และบริเวณใสระหว่างแถบกับลิมบัส เป็นลักษณะทางคลินิกที่จำเพาะและสามารถวินิจฉัยได้ด้วยการตรวจด้วยกล้องจุลทรรศน์หลอดกรีด 4) ในวิธีการส่องสว่างย้อนกลับของหลอดกรีด บริเวณที่สะสมจะปรากฏเป็นเงา ทำให้มองเห็นขอบเขตและความหนาแน่นของการสะสมได้ง่าย OCT ส่วนหน้า (AS-OCT ) มีประโยชน์ในการประเมินความลึกและความหนาของการสะสมและการขยายไปยังสโตรมาชั้นหน้า และเป็นตัวบ่งชี้สำหรับการเลือกการรักษา 1) การทำแผนที่กระจกตา ใช้สำหรับการประเมินเชิงปริมาณของระดับความผิดปกติของรูปร่างกระจกตา และสามารถติดตามการเปลี่ยนแปลงของดัชนีความผิดปกติของกระจกตา (CMI) ก่อนและหลังการรักษาได้อย่างเป็นกลาง 1) ในกล้องจุลทรรศน์คอนโฟคอล การสะสมจะถูกสังเกตเป็นโครงสร้างที่มีการสะท้อนแสงสูง และสามารถประเมินระดับความเสียหายของข่ายประสาทใต้ฐานได้ด้วย ซึ่งช่วยในการทำความเข้าใจพยาธิสภาพในกรณีที่มีการสึกกร่อนของเยื่อบุผิวซ้ำ กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) เป็นการตรวจเสริมที่มีประโยชน์สำหรับการประเมินโครงสร้างของกระจกตา ส่วนหน้าและลิมบัส
ในกรณีจอประสาทตา เสื่อมแบบแถบที่ไม่ทราบสาเหตุ โดยเฉพาะในผู้ป่วยอายุน้อยหรือกรณีเป็นสองตา การค้นหาสาเหตุทางระบบมีความสำคัญ
รายการตรวจ วัตถุประสงค์ แคลเซียมและฟอสฟอรัสในเลือด, แคลเซียมที่ปรับแก้แล้ว, PTH ที่สมบูรณ์ ประเมินภาวะแคลเซียมในเลือดสูงและภาวะพาราไทรอยด์ทำงานเกิน 5, 10) การทำงานของไต (BUN, Cr, eGFR) การมีหรือไม่มีภาวะไตวายเรื้อรัง กรดยูริกในเลือด ประเมินโรคเกาต์และความผิดปกติทางเมตาบอลิซึม ระดับ ACE และภาพถ่ายทรวงอก การแยกโรคซาร์คอยโดซิส อัตราการตกตะกอนของเม็ดเลือดแดง, CRP , แอนติบอดีต่อนิวเคลียส, HLA-B27 ประเมินโรคอักเสบทั่วร่างกายและโรคคอลลาเจน
Vogt’s limbal girdle คือการสะสมของเกลือแคลเซียมละเอียดบริเวณรอบนอกกระจกตา ที่สัมพันธ์กับอายุ มักพบในคนปกติซึ่งเป็นการเปลี่ยนแปลงตามอายุที่ไม่มีอาการ 4) เกิดขึ้นติดกับลิมบัส และไม่ขยายไปยังกึ่งกลางรอยแยกเปลือกตา ซึ่งแตกต่างจากจอประสาทตา เสื่อมแบบแถบ ภาวะสเฟียรอยด์เสื่อม (climatic droplet keratopathy) คือการสะสมใต้เยื่อบุผิวของสารคล้ายไฮยาลิน มีลักษณะคล้ายคลึงกันแต่ธรรมชาติของสิ่งสะสมต่างกัน พบมากในคนงานกลางแจ้งในพื้นที่ที่ได้รับรังสีอัลตราไวโอเลตสูง มีลักษณะเป็นหยดน้ำมันสีทองถึงน้ำตาลเหลือง ภาวะอะไมลอยโดซิสของกระจกตา ทุติยภูมิก็ทำให้เกิดการสะสมสีขาวในรอยแยกเปลือกตาเช่นกัน จึงต้องแยกโรค โดยวินิจฉัยจากการย้อม Congo red ให้ผลบวกและการหักเหสองแนวภายใต้แสงโพลาไรซ์ โรคจอประสาทตา เสื่อมแบบหยดวุ้น (gelatinous drop-like corneal dystrophy) เป็นอะไมลอยโดซิสของเยื่อบุผิวที่เกิดในวัยหนุ่มสาว แสดงความขุ่นคล้ายผลหม่อนหรือแถบ มีลักษณะภายนอกคล้ายคลึงกันจึงต้องระวัง
Q
จำเป็นต้องมีการตรวจใดบ้างเพื่อยืนยันการวินิจฉัยโรคกระจกตาเสื่อมแบบแถบ?
A
ในหลายกรณี สามารถวินิจฉัยได้จากลักษณะทางคลินิกทั่วไปด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) เพียงอย่างเดียว AS-OCT มีประโยชน์ในการประเมินเชิงปริมาณของความลึกของสิ่งสะสม ช่วยในการเลือกวิธีการรักษา 1) กล้องจุลทรรศน์คอนโฟคัล (confocal microscope) จะเห็นสิ่งสะสมมีความสว่างสูง การตรวจเลือด เช่น แคลเซียม ฟอสฟอรัส การทำงานของไต และระดับ ACE เพื่อค้นหาโรคที่เป็นสาเหตุ ในกรณีเด็กที่มีสองตา การประเมินการอักเสบในช่องหน้าม่านตา เป็นสิ่งสำคัญ โดยคำนึงถึงม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก 6)
หากไม่มีความบกพร่องทางการมองเห็น หรืออาการ หลักการคือการสังเกต 4) เมื่อมีอาการเกิดขึ้น จะทำการรักษาอย่างจริงจัง การรักษาแบ่งออกเป็นสามประเภทหลัก: การนำออกเฉพาะที่ด้วยเข็มฉีดยา การคีเลชันด้วยการใช้สารละลายยา และการตัดกระจกตา ด้วยเลเซอร์เอกไซเมอร์
เมื่อแคลเซียมยื่นออกมาเฉพาะที่หรือสะสมเป็นแผ่น มีวิธีง่ายๆ โดยใช้เข็มเบอร์ 27 เกจเพื่อแงะสิ่งสะสมออก อย่างไรก็ตาม สโตรมาภายใต้บริเวณที่สะสมมักจะบางลง จึงต้องระวังเพื่อหลีกเลี่ยงการเกิดแผลเป็นจาการรักษาเมื่อตัดลึกเกินไป
นี่คือการรักษาที่ใช้กันอย่างแพร่หลายที่สุด 4, 7, 8) หลังจากนำเยื่อบุกระจกตา ออกด้วยกลไกแล้ว จุ่มสำลีในสารละลายกรดเอทิลีนไดเอมีนเตตระอะซีติก (EDTA) และทาบริเวณที่สะสมแคลเซียม จากนั้นขูดสิ่งสะสมออกด้วยมีดกอล์ฟ ความเข้มข้นมาตรฐานคือ EDTA 0.4-1% หรือ EDTA-Na 0.05 โมล/ลิตร และล้างครั้งสุดท้ายด้วยสารละลายฟอสเฟตบัฟเฟอร์หรือน้ำเกลือในปริมาณที่เพียงพอ การศึกษาติดตามระยะยาวที่รายงานในปี 2004 แสดงให้เห็นว่าการคีเลชันด้วย EDTA ช่วยปรับปรุงค่าเฉลี่ยความคมชัดของการมองเห็น แต่เกิดการกลับเป็นซ้ำสูงในกรณีที่โรคพื้นเดิมยังคงดำเนินอยู่ 8) สำหรับโรคกระจกตาเสื่อมแบบแถบที่เป็นภาวะแทรกซ้อนของม่านตาอักเสบ เรื้อรังที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก การรักษาด้วย EDTA กรดไฮโดรคลอริกเจือจาง หรือเลเซอร์เอกไซเมอร์ก็ทำได้เช่นกัน 6)
Na2EDTA แบบดั้งเดิมกลายเป็นหายากและมีราคาแพงหลังจากที่ FDA ของสหรัฐฯ ถอนการอนุมัติ และได้มีการเสนอวิธีการเตรียมทางเลือกจากหลอดเก็บเลือด K2EDTA 3) วิธีการเตรียมอย่างง่ายจากผนังด้านในของหลอดเก็บเลือดที่เคลือบ K2EDTA ได้รับการยืนยันความปลอดภัยและประสิทธิภาพในรายงานหลายฉบับ 2, 3)
K2EDTA (จากหลอดเก็บเลือด)
ลักษณะ : วิธีการง่ายๆ โดยละลายสารเคลือบ K2EDTA จากผนังด้านในของหลอดเก็บเลือดฝาสีม่วงลาเวนเดอร์ 3)
ข้อดี : ราคาถูก (36-47 ดอลลาร์ต่อ 100 หลอด เทียบกับเฉลี่ย 117 ดอลลาร์สำหรับ Na2EDTA) และหาง่าย 3)
ประสิทธิผล : ผลในการกำจัดแคลเซียมเทียบเท่ากับ Na2EDTA ได้รับการยืนยันในหลายกรณีทางคลินิก 2, 3)
ความปลอดภัย : ไม่มีรายงานผลเสียต่อเอ็นโดทีเลียมของกระจกตา หรือการหายของแผลที่ล่าช้า การทำหัตถการร่วมกับการผ่าตัดต้อกระจก หรือการปลูกถ่ายเอ็นโดทีเลียมกระจกตา ก็ปลอดภัยเช่นกัน2)
การตัดกระจกตาด้วยเลเซอร์เพื่อการรักษา / PRK (เลเซอร์เอกไซเมอร์)
ข้อบ่งชี้ : กรณีที่ไม่ตอบสนองต่อ EDTA, การสะสมลึก, การผสมของสารที่ไม่ใช่แคลเซียม, กรณีที่มีสายตาเอียง ไม่สม่ำเสมอ1, 9)
เทคนิคมาตรฐาน : ฉายแสงด้วยเส้นผ่านศูนย์กลางประมาณ 7 มม. และความลึกประมาณ 100 ไมครอน โดยปล่อยให้เยื่อบุผิวไม่ถูกทำลาย ใช้สารละลายไฮดรอกซีเมทิลเซลลูโลส 1% เป็นสารปิดบัง1)
PRK นำทางด้วยภูมิประเทศร่วม : เพื่อแก้ไขสายตาเอียง ไม่สม่ำเสมอและเพิ่มประสิทธิภาพคุณภาพการมองเห็น ความคลาดเคลื่อนของส่วนหน้าและส่วนหลังได้รับการแก้ไขแบบบูรณาการ1)
ข้อควรระวัง : จำเป็นต้องมีสายตายาว หลังผ่าตัดประมาณ 3 D และความหนาของกระจกตา ที่เพียงพอ (อย่างน้อย 450 ไมครอนก่อนผ่าตัด)9)
วิธีการเตรียม K2EDTA ความเข้มข้น เวลาในการเตรียม วิธีที่ 1 (วิธีการถ่าย 5 กระบอกฉีด) 65 มก./มล.3) 189 วินาที3) วิธีที่ 2 (วิธีการเขย่า 1 กระบอกฉีด) 35 มก./มล.3) 38 วินาที3) วิธีที่ 3 (วิธีละลายด้วยสำลีพันก้าน) 52 มก./มล.3) 83 วินาที3)
ความเข้มข้นมาตรฐานของการเตรียม Na2EDTA คือ 30–40 มก./มล. และวิธีที่ 3 สามารถบรรลุความเข้มข้นที่สูงกว่าในเวลาอันสั้น จึงแนะนำให้ใช้เป็นความสมดุลที่ดีที่สุดระหว่างความเข้มข้น เวลาในการเตรียม และความสะดวก3)
การตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษา (PTK ) ด้วยเลเซอร์เอกไซเมอร์ ตั้งแต่การศึกษาติดตามระยะยาวของ O’Brart และคณะในปี 1993 ได้รับการยอมรับว่าเป็นการรักษาที่มีประสิทธิภาพในการกำจัดสิ่งสะสมลึกและวัสดุผสม9) ในช่วงไม่กี่ปีที่ผ่านมา การผ่าตัดเฉพาะบุคคลที่รวม PTK และ PRK ผ่านเยื่อบุผิวภายใต้การนำทางด้วยภูมิประเทศทำให้สามารถกำจัดสิ่งสะสมและแก้ไขสายตาเอียง ที่ไม่สม่ำเสมอได้พร้อมกัน1) ในกรณีของโรคกระจกตาเสื่อมแบบแถบจากการสัมผัสไอปรอท (ชายอายุ 63 ปี) หลังจาก EDTA ล้มเหลว ได้ทำ PRK+PTK ร่วมกันภายใต้การนำทางด้วยภูมิประเทศ สายตาที่ไม่ได้รับการแก้ไข (UCVA) ตาขวาดีขึ้นจาก 20/100 เป็น 20/20 ตาซ้ายจาก 20/200 เป็น 20/631) ดัชนีความผิดปกติของรูปร่างกระจกตา (CMI) ก็ดีขึ้นอย่างมีนัยสำคัญจาก 15 เป็น 3 ไมโครเมตรในตาขวา และจาก 21 เป็น 11 ไมโครเมตรในตาซ้าย1)
การดูแลหลังผ่าตัดเหมือนกันทั้งการคีเลชันด้วย EDTA และ PTK /PRK โดยใส่คอนแทคเลนส์ชนิดนุ่มเพื่อการรักษา และใช้ยาหยอดตาปฏิชีวนะและสเตียรอยด์ ขนาดต่ำเพื่อส่งเสริมการสร้างเยื่อบุผิวใหม่ การจัดการความเจ็บปวดหลังผ่าตัดระยะแรกและการป้องกันการติดเชื้อเป็นสิ่งสำคัญ โดยปกติการสร้างเยื่อบุผิวใหม่จะเสร็จสมบูรณ์ภายใน 5–7 วัน ในระหว่างนั้นจะประเมินพื้นที่ของข้อบกพร่องของเยื่อบุผิว การอักเสบในช่องหน้าม่านตา และความพอดีของคอนแทคเลนส์ ในกรณีที่มีม่านตาอักเสบ เรื้อรัง ควรได้รับการต้านการอักเสบอย่างเพียงพอก่อนผ่าตัด และรักษาด้วยยาต้านการอักเสบต่อเนื่องหลังผ่าตัดเพื่อลดความเสี่ยงของการกลับเป็นซ้ำ6, 8)
การพยากรณ์โรคทางสายตาขึ้นอยู่กับการควบคุมโรคพื้นฐานและความลึกของสิ่งสะสม หากสิ่งสะสมอยู่เพียงผิวเผิน การคีเลชันด้วย EDTA เพียงอย่างเดียวสามารถทำให้สายตาดีขึ้นได้ดี แต่ในกรณีสิ่งสะสมลึกถึงชั้นสโตรมาส่วนหน้า จำเป็นต้องใช้ PTK ร่วมด้วย และอาจมีสายตาเอียง ที่ไม่สม่ำเสมอหลงเหลืออยู่หลังผ่าตัด1, 9) ในกรณีที่มีแผลเป็นที่กระจกตา รุนแรง หรือมีภาวะการทำงานของเอ็นโดทีเลียมลดลง อาจเลือกการปลูกถ่ายกระจกตา แบบชั้น (DALK ) หรือการปลูกถ่ายกระจกตา แบบทะลุ (PKP ) ในที่สุด7)
ต้องระมัดระวังในการขูดเพื่อหลีกเลี่ยงการตัดลึกเข้าไปในสโตรมา ซึ่งอาจทำให้เกิดแผลเป็นจากการรักษา ในการตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษา สิ่งสะสมแคลเซียมจะถูกกร่อนเร็วกว่าเนื้อเยื่อรอบข้าง ทำให้พื้นผิวไม่สม่ำเสมอได้4) การใช้สารปกปิด (ไฮดรอกซีเมทิลเซลลูโลส 1%) สามารถช่วยทำให้พื้นผิวเรียบขึ้น1) หากมีม่านตาอักเสบ เรื้อรัง การรักษาด้วยยาต้านการอักเสบที่ไม่เพียงพอก่อนและหลังผ่าตัดอาจทำให้การอักเสบหลังผ่าตัดรุนแรงขึ้นและการกลับเป็นซ้ำ6, 8)
Q
การเตรียม K2EDTA จากหลอดเก็บเลือดปลอดภัยหรือไม่?
A
ความปลอดภัยและประสิทธิภาพของการใช้ K2EDTA ที่สกัดจากหลอดเก็บเลือดเพื่อรักษาภาวะกระจกตา เสื่อมแบบแถบได้รับการยืนยันในรายงานหลายฉบับ2, 3) ไม่มีรายงานผลเสียต่อเอ็นโดทีเลียมของกระจกตา หรือการหายช้า3) การผ่าตัดพร้อมกันกับการผ่าตัดต้อกระจก หรือการปลูกถ่ายเอ็นโดทีเลียมกระจกตา ก็สามารถทำได้อย่างปลอดภัย2)
สาระสำคัญของโรคนี้คือการสะสมของแคลเซียมไฮดรอกซีอะพาไทต์ในเยื่อฐานของเยื่อบุกระจกตา เยื่อโบว์แมน และสโตรมาชั้นหน้า1, 4) สิ่งสะสมอาจมีสารผสม เช่น ฟอสเฟตและคาร์บอเนตอสัณฐาน และคอลลาเจนที่เสื่อมสภาพแบบอีลาสตอยด์ และการมีอยู่ของสารผสมเหล่านี้ทำให้เกิดการตอบสนองที่ไม่ดีต่อสารคีเลต EDTA1, 7)
สาเหตุที่สิ่งสะสมมีการกระจายตัวเป็นแถบตามแนวรอยแยกเปลือกตา เชื่อว่าการเพิ่มขึ้นของค่า pH ของน้ำตาและการระเหยที่เพิ่มขึ้นเป็นปัจจัยหลัก ในบริเวณรอยแยกเปลือกตา น้ำตาสัมผัสกับอากาศและคาร์บอนไดออกไซด์ถูกปลดปล่อย ทำให้ค่า pH เพิ่มขึ้นเฉพาะที่ และความสามารถในการละลายของเกลือแคลเซียม (โดยเฉพาะแคลเซียมฟอสเฟต แคลเซียมคาร์บอเนต) ลดลง ส่งเสริมการสะสม ความเครียดที่ผิวตา เช่น การระเหยของชั้นน้ำตาที่เพิ่มขึ้น ภาวะตาแห้ง และภาวะออสโมลาริตีสูง ก็ส่งเสริมการสะสมเช่นกัน5)
เมื่อแคลเซียมสะสมอย่างรุนแรง เยื่อโบว์แมนจะเสียหายและแตก ทำให้เกิดความผิดปกติของการยึดเกาะของเยื่อบุกระจกตา ที่อยู่ด้านบน กลไกนี้ทำให้เกิดการสึกกร่อนของเยื่อบุซ้ำและอาการปวดเรื้อรัง7) ในม่านตาอักเสบ เรื้อรัง ไซโตไคน์ที่ก่อการอักเสบและแคลเซียมไอออนที่เพิ่มขึ้นในอารมณ์ขันน้ำจะซึมผ่านพื้นผิวด้านหลังของกระจกตา และผ่านความเครียดเรื้อรังต่อเอ็นโดทีเลียมและสโตรมาของกระจกตา ส่งเสริมการสะสม6)
ในภาวะกระจกตา เสื่อมแบบแถบในภาวะไตวายเรื้อรัง ทั้งการกลายเป็นปูนแบบแพร่กระจายและการอักเสบทั่วร่างกายเรื้อรังมีส่วนเกี่ยวข้อง5, 10) เมื่อผลคูณแคลเซียม-ฟอสฟอรัสในซีรัมสูง เกลือแคลเซียมจะสะสมในเนื้อเยื่อใต้เยื่อบุได้ง่ายผ่านการไหลเวียนเลือดจากหลอดเลือดลิมบัส ผู้ป่วยฟอกไตมักมีภาวะต่อมพาราไทรอยด์ทำงานเกิน (ทุติยภูมิหรือตติยภูมิ) ร่วมด้วย และความผิดปกติของการเผาผลาญแคลเซียมเป็นพื้นฐานของรอยโรคที่กระจกตา 10) เชื่อว่าภาวะที่ผลคูณแคลเซียม-ฟอสฟอรัสในซีรัมสูงกว่า 70 มก.²/ดล.² อย่างต่อเนื่องจะเพิ่มความเสี่ยงต่อการกลายเป็นปูนของกระจกตา และเยื่อบุตา อย่างชัดเจน และการแก้ไขการเผาผลาญแร่ธาตุในการจัดการฟอกไตเป็นพื้นฐานของการป้องกันโรคนี้10)
ในระดับโมเลกุล มีการชี้ให้เห็นว่าการเพิ่มขึ้นเฉพาะที่ของไซโตไคน์ที่ก่อให้เกิดการอักเสบและกิจกรรมของอัลคาไลน์ฟอสฟาเตสอาจส่งเสริมการเกิดนิวเคลียสของการกลายเป็นปูน อารมณ์ขันในน้ำในม่านตาอักเสบ เรื้อรังมีไซโตไคน์ที่ก่อให้เกิดการอักเสบความเข้มข้นสูง ซึ่งเชื่อว่ามีส่วนร่วมในการก่อตัวของตะกอนผ่านการแพร่กระจายจากพื้นผิวด้านหลังของกระจกตา ไปยังสโตรมา 6, 7) การเพิ่มขึ้นของออสโมลาริตีของน้ำตาจากตาแห้ง การกระตุ้นเชิงกลเรื้อรังบริเวณรอยแยกเปลือกตา และการได้รับยาหยอดตาที่มีสารละลายบัฟเฟอร์ฟอสเฟตเป็นเวลานาน (เช่น ยาหยอดสเตียรอยด์ บางชนิด) ก็ได้รับการรายงานว่าเป็นปัจจัยเสี่ยง ดังนั้นจึงจำเป็นต้องพิจารณาการเลือกสูตรยาเพื่อลดการเกิดจาการรักษา 5)
Q
ตะกอนของภาวะกระจกตาเสื่อมแบบแถบ (band keratopathy) ลามลึกถึงชั้นใดของกระจกตา?
A
โดยทั่วไปตะกอนจะจำกัดอยู่ที่ชั้นใต้เยื่อบุผิวและเยื่อโบว์แมน อย่างไรก็ตาม ในกรณีที่ลุกลาม อาจลามไปถึงสโตรมาชั้นหน้า และมีรายงานยืนยันตะกอนลึกประมาณ 150 ไมโครเมตรด้วย AS-OCT 1) ในกรณีที่มีตะกอนลึก การคีเลชันด้วย EDTA เพียงอย่างเดียวไม่เพียงพอ จำเป็นต้องได้รับการรักษาด้วยเลเซอร์ เช่น การตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษา 1, 9)
การผสมผสานระหว่าง PRK ผ่านเยื่อบุผิวที่นำทางด้วยภูมิประเทศและการตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษาได้รับการรายงานว่าเป็นทางเลือกการรักษาที่มีประสิทธิภาพสำหรับกรณีที่ไม่ตอบสนองต่อ EDTA 1) โดยใช้อัลกอริทึมการติดตามรังสี ความคลาดเคลื่อนของส่วนหน้าและส่วนหลังสามารถแก้ไขได้แบบบูรณาการ ลดการใช้สโตรมาให้น้อยที่สุดพร้อมทั้งปรับคุณภาพการมองเห็น ให้เหมาะสมที่สุด ความใสของกระจกตา และการมองเห็น ที่ดีขึ้นยังคงอยู่เป็นเวลา 6 เดือนหลังการผ่าตัด 1)
การทำให้วิธีการเตรียมจากหลอดเก็บเลือด K2EDTA ง่ายขึ้นก็กำลังดำเนินการเช่นกัน ทำให้สามารถรักษาได้รวดเร็วและมีต้นทุนต่ำกว่าเมื่อเทียบกับ Na2EDTA แบบดั้งเดิม 2, 3) ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานการผ่าตัดต้อกระจก ผ่านแผลที่กระจกตา ใสที่ทำพร้อมกันกับการปลูกถ่ายเยื่อบุผนังกระจกตา ซึ่งช่วยเพิ่มความยืดหยุ่นของกลยุทธ์การฟื้นฟูการมองเห็น 2)
ในอนาคต ความท้าทายรวมถึงการปรับการรักษาเฉพาะบุคคลที่ผสมผสาน EDTA, PTK , การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ และ PRK ที่นำทางด้วยภูมิประเทศให้เหมาะสมที่สุด รวมถึงการกำหนดกลยุทธ์การป้องกันการกลับเป็นซ้ำที่เชื่อมโยงกับการรักษาโรคพื้นฐาน (การบำบัดแบบมุ่งเป้าระดับโมเลกุลสำหรับม่านตาอักเสบ เรื้อรัง การผ่าตัดรักษาภาวะต่อมพาราไทรอยด์ทำงานเกิน การจัดการเมแทบอลิซึมของฟอสเฟตในผู้ป่วยฟอกไต) 6, 8)
ด้วยการนำสารชีวภาพ (เช่น adalimumab, infliximab) มาใช้สำหรับม่านตาอักเสบที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก การควบคุมการอักเสบภายในตาจึงมีเสถียรภาพมากขึ้นกว่าเดิม ซึ่งในระยะยาวอาจช่วยยับยั้งการเกิดใหม่หรือการกลับเป็นซ้ำของภาวะกระจกตา เสื่อมแบบแถบ 6) ในความเป็นจริง มีรายงานจากประเทศญี่ปุ่นเกี่ยวกับกรณีที่ทำการผ่าตัดต้อกระจก และการคีเลชัน EDTA อย่างปลอดภัยหลังจากให้สารชีวภาพ โดยมีการมองเห็น ที่ดีขึ้น 6) การทำหัตถการผ่าตัดหลังจากควบคุมโรคพื้นฐานได้แล้วเป็นปัจจัยที่สำคัญที่สุดที่กำหนดการพยากรณ์โรคในระยะยาว
ความก้าวหน้าในการวินิจฉัยด้วยภาพก็ได้รับความสนใจเช่นกัน การรวมการประเมินชั้นสะสมสามมิติด้วย AS-OCT การวิเคราะห์ความหนาแน่นของกระจกตา ด้วยการถ่ายภาพ Scheimpflug และการเปรียบเทียบอนุกรมเวลาของดัชนีภูมิประเทศ คาดว่าจะช่วยเพิ่มความแม่นยำของข้อบ่งชี้ในการรักษาและโปรไฟล์การฉายแสงเลเซอร์ 1) นอกจากนี้ การประยุกต์ใช้ทางคลินิกของไบโอมาร์กเกอร์ (ไซโตไคน์อักเสบในน้ำตา ผลคูณแคลเซียม-ฟอสฟอรัสในซีรัม) เพื่อแบ่งชั้นความเสี่ยงของการกลับเป็นซ้ำจากโรคพื้นเดิมก็เป็นความท้าทายในอนาคต การรับประกันความร่วมมือแบบสหสาขาวิชาชีพ ( rheumatology, nephrology, endocrinology ) ในทุกขั้นตอนของการดูแลเป็นกุญแจสำคัญในการยับยั้งการกลับเป็นซ้ำและรักษาการทำงานของการมองเห็น
Passidomo F, Addabbo G, Pignatelli F, Niro A, Buonamassa R. Combined Topography-Guided Trans-Epithelial PRK and PTK for Treatment of Calcific Band Keratopathy Unresponsive to EDTA Chelation Therapy. Int Med Case Rep J. 2025;18:187-194.
Abusayf MM, Tobaigy MF. Blood tubes potassium ethylenediaminetetraacetic acid in comparison to calcium disodium ethylenediaminetetraacetic acid and disodium ethylenediaminetetraacetic acid for calcific band keratopathy. Saudi J Ophthalmol. 2025;39:407-409.
Narvaez J, Chang M, Ing J, De Chance D, Narvaez JJ. Simplified, Readily Available Method for the Treatment of Band Keratopathy With Ethylenediaminetetraacetic Acid. Cornea. 2021;40:1360-1362.
American Academy of Ophthalmology Corneal/External Disease PPP Panel. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Markoulli M, Ahmad S, Engel L, et al. TFOS Lifestyle: Impact of the natural, built, and social environments on the ocular surface. Ocul Surf. 2023;29:226-271.
日本眼科学会ぶどう膜炎標準診療ガイドライン策定委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
Jhanji V, Rapuano CJ, Vajpayee RB. Corneal calcific band keratopathy. Curr Opin Ophthalmol. 2011;22(4):283-289.
Najjar DM, Cohen EJ, Rapuano CJ, Laibson PR. EDTA chelation for calcific band keratopathy: results and long-term follow-up. Am J Ophthalmol. 2004;137(6):1056-1064.
O’Brart DP, Gartry DS, Lohmann CP, Patmore AL, Kerr Muir MG, Marshall J. Treatment of band keratopathy by excimer laser phototherapeutic keratectomy: surgical techniques and long term follow up. Br J Ophthalmol. 1993;77(11):702-708.
Porter R, Crombie AL. Corneal and conjunctival calcification in chronic renal failure. Br J Ophthalmol. 1973;57(5):339-343.