ลิวโคมาของกระจกตา (corneal leukoma) คือความขุ่นแบบแผลเป็นของกระจกตา แบ่งตามความรุนแรงเป็น นิวบิคิวลา (nubecula) → แมคิวลา (macula) → ลิวโคมา (leukoma)
สาเหตุหลัก: การติดเชื้อ (แบคทีเรีย เชื้อรา ไวรัส), การบาดเจ็บ (ทะลุทะลวง สารเคมี), โรคอักเสบ (กลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อร้ายผิวหนังชั้นนอกเป็นพิษ, เพมฟิกอยด์ตา), โรคเสื่อมของกระจกตา
ขึ้นอยู่กับความลึกและขอบเขตของความขุ่น จะเลือก การตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษา (PTK ) , การปลูกถ่ายกระจกตา ชั้นลึก (DALK )การปลูกถ่ายกระจกตา ทั้งชั้น (PKP )
งานวิจัยล่าสุดรายงานการถดถอยของพังผืดจากแผลเป็นด้วย ยาหยอดตาโลซาร์แทน
ลิวโคมาของกระจกตา (corneal leukoma) คือความขุ่นสีขาวแบบแผลเป็นที่เกิดขึ้นในสโตรมาของกระจกตา เป็นความขุ่นที่ไม่สามารถกลับคืนได้ซึ่งคงอยู่หลังจากระยะ active ของโรคกระจกตา อักเสบ การบาดเจ็บ หรือการอักเสบต่างๆ สงบลง มีลักษณะเนื้อแข็ง ไม่มีอาการบวมน้ำหรือสารแทรกซึม
แผลเป็นที่กระจกตา (corneal scar) แบ่งออกเป็นสามระดับตามความรุนแรง
นิวบิคิวลา (nubecula)
ความขุ่นบางๆ คล้ายเมฆ
มองเห็นได้ยากด้วยตาเปล่า และอาจตรวจพบได้ด้วยกล้องจุลทรรศน์ชนิดกรีดเท่านั้น
ผลกระทบต่อการมองเห็น มักไม่รุนแรง
จุดขุ่น (macula)
ความขุ่นเฉพาะที่ระดับปานกลาง
รายละเอียดของม่านตา มองเห็นได้ยากขึ้น
หากเกี่ยวข้องกับบริเวณรูม่านตา อาจทำให้การมองเห็น ลดลง
ต้อขาว (leukoma)
ความขุ่นทึบแสงสีขาวข้น
ม่านตา และรูม่านตา มองไม่เห็น
หากอยู่ในบริเวณรูม่านตา จะทำให้เกิดความบกพร่องทางการมองเห็น อย่างรุนแรง
เนื่องจากกระจกตา เป็นตัวกลางโปร่งแสง แม้รอยแผลเป็นเพียงเล็กน้อยก็ส่งผลโดยตรงต่อการทำงานของแสง แม้ว่าความขุ่นจากแผลเป็นจะเล็กน้อย การมองเห็น อาจลดลงอย่างมากเนื่องจากสายตาเอียง ไม่สม่ำเสมอ
Q
ต้อขาวที่กระจกตาสามารถหายเองได้หรือไม่?
A
ต้อขาวที่กระจกตา คือรอยแผลเป็นในชั้นสโตรมาของกระจกตา โดยหลักการแล้วจะไม่หายไปเอง อย่างไรก็ตาม หากความขุ่นเล็กน้อย (ระดับเมฆ) อาจดีขึ้นบ้างเมื่อการอักเสบลดลง ต้อขาวที่เกี่ยวข้องกับบริเวณรูม่านตา ส่งผลกระทบต่อการมองเห็น อย่างมาก ดังนั้นควรปรึกษาจักษุแพทย์
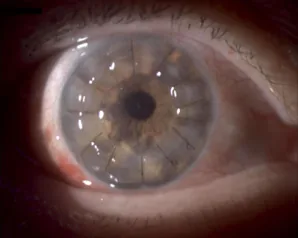
ภาพต้อขาวที่กระจกตา Alina Gabriela Gheorghe, Ana Maria Arghirescu, Andrei Coleașă, Ancuța Georgiana Onofrei The surgical management of a patient with Fuchs endothelial dystrophy and cataracts 2024 Jan-Mar Rom J Ophthalmol. 2024 Jan-Mar; 68(1):75-80 Figure 1. PM
CI D: PMC11007553. License: CC BY.
ภาพถ่ายทางคลินิกแสดงสภาพตาขวาหนึ่งเดือนหลังการผ่าตัดปลูกถ่ายกระจกตา ที่บริเวณกลางกระจกตา จะเห็นไหมที่ใช้เย็บกระจกตา ที่ปลูกถ่าย
สายตาลดลง / มองเห็นไม่ชัด : จะเด่นชัดเมื่อความขุ่นบดบังบริเวณรูม่านตา กลัวแสง (แสบตา) : เกิดจากการกระจายแสงจากพื้นผิวกระจกตา ที่ไม่เรียบปวดตา / รู้สึกมีสิ่งแปลกปลอมตาแดง / น้ำตาไหล
ความขุ่นของกระจกตา : บริเวณทึบแสงสีขาวถึงขาวเทา จำกัดขอบเขตหรือกระจายเป็นบริเวณกว้างพื้นผิวไม่เรียบ : การตรวจรูปทรงกระจกตา แสดงสายตาเอียง ไม่สม่ำเสมอกระจกตา บางลงกระจกตา จะบางลงและอาจมีม่านตา ยื่นออกมา (ต้อขาวติดม่านตา )เส้นเลือดงอกใหม่ : ในกรณีรุนแรงหรือเรื้อรัง จะพบเส้นเลือดงอกจากขอบกระจกตา ผลตรวจช่องหน้าลูกตา : ตรวจสอบว่ายังมีการอักเสบหลงเหลือ (หนองในช่องหน้า, ตะกอนที่กระจกตา ) ซึ่งเป็นสาเหตุของการเกิดแผลเป็นหรือไม่
สาเหตุของต้อขาวกระจกตา มีหลากหลาย
กระจกตา อักเสบติดเชื้อเป็นหนึ่งในสาเหตุที่พบบ่อยที่สุดของต้อขาวกระจกตา
โรคกระจกตาอักเสบจากแบคทีเรีย : เชื้อนิวโมคอคคัสทำให้เกิดแผลที่กระจกตา แบบเซอร์พิจิโนซาหลังจากตาโปน 1) เชื้อซูโดโมแนส แอรูจิโนซาทำให้เกิดแผลรุนแรงร่วมกับฝีรูปวงแหวน ซึ่งอาจนำไปสู่การทะลุได้อย่างรวดเร็ว 1) เชื้อแกรมบวกทรงกลมทำให้เกิดฝีกลมจำกัดเฉพาะที่ ส่วนเชื้อแกรมลบรูปแท่งมีแนวโน้มทำให้เกิดฝีรูปวงแหวน 1) โรคกระจกตาอักเสบจากเชื้อรา : การบาดเจ็บจากพืชและการใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานานเป็นปัจจัยเสี่ยง 1) ในเชื้อราเส้นใย จะพบแผลสีเทาขาวขอบเป็นขนนก (hyphate ulcer) และคราบจุลินทรีย์ที่เยื่อบุผนังด้านหลังกระจกตา เป็นลักษณะเฉพาะ 1) โรคกระจกตา อักเสบจากไวรัส : HS V และไวรัสวาริเซลลา-ซอสเตอร์ทำให้เกิดการแทรกซึมทางภูมิคุ้มกันในชั้นสโตรมาของกระจกตา ดำเนินผ่านโรคกระจกตา อักเสบแบบแผนที่หรือแบบจาน แล้วกลายเป็นแผลเป็นโรคกระจกตาอักเสบจากอะแคนทามีบา 1) พัฒนาจากโรคเส้นประสาทกระจกตา อักเสบแบบรัศมีระยะแรกไปสู่การแทรกซึมแบบวงแหวน และทิ้งแผลเป็น
การบาดเจ็บทะลุ : แผลเป็นเกิดขึ้นระหว่างกระบวนการสมานแผลในชั้นสโตรมาของกระจกตา การบาดเจ็บจากสารเคมี : ด่างซึมลึกเข้าไปในชั้นสโตรมาของกระจกตา ทำให้เกิดแผลเป็นกว้างได้ง่ายการบาดเจ็บจากการคลอด (ขณะผ่านช่องคลอด) : แรงภายนอกที่กระจกตา เช่น จากคีม อาจทำให้เยื่อเดสเซเมตแตกและกระจกตา บวม ตามด้วยความขุ่นเป็นเส้นแนวตั้งและสายตาเอียง สูงหลังจากหลายสัปดาห์ถึงหลายเดือน
กลุ่มอาการสตีเวนส์-จอห์นสัน / เนื้อร้ายผิวหนังชั้นนอกเป็นพิษกระจกตา และเยื่อบุตา อย่างกว้างขวางในระยะเฉียบพลัน และหากเซลล์ต้นกำเนิดเยื่อบุกระจกตา สูญหายไป เนื้อเยื่อเยื่อบุตา ร่วมกับเนื้อเยื่อเกี่ยวพันและหลอดเลือดจะปกคลุมกระจกตา ทำให้เกิดความขุ่นรุนแรงโรคเพมฟิกอยด์ที่ตา : การยึดติดระหว่างเปลือกตาและลูกตาและการบุกรุกของเยื่อบุตา ดำเนินไปอย่างช้าๆ ทำให้เกิดความขุ่นของกระจกตา การบาดเจ็บจากการผ่าตัดมีความเสี่ยงทำให้อาการแย่ลงอย่างรวดเร็ว
ต้อหิน แต่กำเนิดความดันลูกตา สูงทำให้กระจกตา บวมแล้วขุ่นโรคเสื่อมของเยื่อบุผนังกระจกตา ทางกรรมพันธุ์แต่กำเนิด (CHED ) : กระจกตา บวมและขุ่นทั้งสองข้างตั้งแต่แรกเกิดกลุ่มอาการหัดเยอรมันแต่กำเนิด กระจกตา ขุ่นเนื่องจากการติดเชื้อในครรภ์
โรคจอประสาทตา เสื่อมชนิดเม็ด (ชนิด I และ II) : เกิดจากการกลายพันธุ์ของยีน TGFBI ความขุ่นแบบเม็ดจะเพิ่มขึ้นตามอายุ และในชนิด II (Avellino) จะเกิดความขุ่นกระจายในชั้นผิวของกระจกตา โรคจอประสาทตา เสื่อมชนิดร่างแห : แสดงความขุ่นเป็นเส้นหรือตาข่ายเนื่องจากการสะสมของอะไมลอยด์ ในชนิดที่ 1 ความขุ่นบริเวณกลางตาจะรุนแรงกว่าโรคจอประสาทตา เสื่อมชนิดจุดด่าง : ถ่ายทอดทางพันธุกรรมแบบด้อย ความขุ่นแบบกระจกฝ้าจะกระจายทั่วความหนาของชั้นสโตรมาของกระจกตา และผู้ป่วยจะสังเกตเห็นการมองเห็น ลดลงในช่วงอายุ 10–30 ปีโรคจอประสาทตา เสื่อมชนิด Fuchs : การเสื่อมของเซลล์เยื่อบุผนังกระจกตา นำไปสู่โรคกระจกตาพุพอง 3) มักเกิดหลังวัยกลางคน และพบในผู้หญิงมากกว่า 3)
มีรายงานกรณีที่เกิดความขุ่นสีขาวแบบเม็ดกระจายใต้เยื่อบุผิวและในสโตรมาของกระจกตา จากการรับประทานยา atovaquone เป็นเวลานาน 4) ยาที่ละลายในไขมัน เช่น amiodarone และ chloroquine ก็สามารถทำให้เกิดการสะสมในกระจกตา ได้เนื่องจากโครงสร้าง amphiphilic ที่มีประจุบวก 4)
Q
การใช้คอนแทคเลนส์อาจทำให้เกิดต้อกระจก (leukoma) ได้หรือไม่?
A
การใช้คอนแทคเลนส์ที่ไม่เหมาะสมเป็นปัจจัยเสี่ยงต่อการเกิดกระจกตาอักเสบจากแบคทีเรีย และกระจกตา อักเสบจากอะแคนทามีบา การติดเชื้อเหล่านี้หากรุนแรงอาจทำให้เกิดแผลเป็นที่กระจกตา (ต้อกระจก ) การเปลี่ยนตลับเลนส์เป็นประจำ การใช้น้ำยาฆ่าเชื้ออย่างถูกต้อง และการปฏิบัติตามระยะเวลาใส่เลนส์มีความสำคัญต่อการป้องกัน
เป็นวิธีการพื้นฐานในการประเมินความขุ่นของกระจกตา สังเกตตำแหน่ง (ส่วนกลาง, ใกล้ส่วนกลาง, ส่วนปลาย), ความลึก (ใต้เยื่อบุผิว, ชั้นสโตรมาผิวเผิน, ชั้นสโตรมาลึก), ขอบเขต และความหนาแน่นของความขุ่น การย้อมด้วยฟลูออเรสซีน ใช้เพื่อตรวจสอบการมีอยู่ของข้อบกพร่องของเยื่อบุผิวด้วย
ในการวินิจฉัยแยกโรคความขุ่นของกระจกตา สิ่งสำคัญคือต้องแยกความแตกต่างระหว่างความขุ่นแบบแทรกซึมจากกระจกตา อักเสบติดเชื้อและความขุ่นแบบแผลเป็น รอยโรคแบบแทรกซึมจะมีอาการบวมน้ำรอบข้างและการอักเสบในช่องหน้าม่านตา ร่วมด้วย ซึ่งบ่งชี้ถึงการดำเนินโรค 1) การแทรกซึมแบบวงแหวนสามารถพบได้ทั้งในกระจกตาอักเสบจากเชื้อรา และกระจกตา อักเสบจากอะแคนทามีบา แต่โรคประสาทอักเสบของกระจกตา แบบรัศมีและอาการปวดอย่างรุนแรงเป็นลักษณะเฉพาะของอะแคนทามีบา 2)
สามารถประเมินความลึกของรอยโรคกระจกตา ได้อย่างเป็นกลาง 1) นอกจากนี้ยังสามารถสังเกตการเพิ่มขึ้นหรือลดลงของความหนากระจกตา เซลล์อักเสบในช่องหน้าม่านตา ตะกอนที่กระจกตา (keratic precipitates) และแผ่นเยื่อบุผนังหลอดเลือด (endothelial plaque) สามารถประเมินประสิทธิภาพของการรักษาได้โดยการเปรียบเทียบก่อนและหลังการรักษา
มีประโยชน์ในการประเมินสายตาเอียง ที่ไม่สม่ำเสมอ 1) แม้ว่าความขุ่นที่เกี่ยวข้องกับต้อเนื้อ กระจกตา จะเล็กน้อย การทำงานของการมองเห็น อาจลดลงอย่างมากเนื่องจากสายตาเอียง ที่ไม่สม่ำเสมอ
สามารถสังเกตเซลล์ เส้นใยประสาท และจุลินทรีย์ (เส้นใยรา, ซีสต์ของอะแคนทามีบา) ภายในกระจกตา ได้โดยไม่รุกราน 1) นอกจากนี้ยังมีประโยชน์ในการประเมินองค์ประกอบของเซลล์ในเนื้อเยื่อแผลเป็น แต่ต้องอาศัยความชำนาญในการตรวจและการแปลผล
ดำเนินการเมื่อสงสัยว่ามีกระจกตา อักเสบติดเชื้อที่กำลังดำเนินอยู่ 1) การย้อมแกรมใช้เพื่อประมาณชนิดของเชื้อก่อโรค และการเพาะเชื้อบนวุ้นเลือดและวุ้นช็อกโกแลตใช้เพื่อการวินิจฉัยที่แน่นอน
สำหรับการวินิจฉัยแยกโรคที่ทำให้เกิดความขุ่นในชั้นสโตรมาของกระจกตา ให้พิจารณาดังนี้:
โรคที่ต้องแยก ลักษณะเฉพาะ การตรวจ การสะสมของยาในกระจกตา ประวัติการใช้ยา การสะสมแบบเกลียว ตรวจสอบประวัติการใช้ยา กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย วงแหวน Ascher ความขุ่นของสโตรมาแบบวงแหวนสมมาตรทั้งสองข้าง AS-OCT การวินิจฉัยแยกโรค6) การสะสมจากเมตาบอลิซึม ภาวะขาด LCAT โรค Tangier การตรวจเลือด การตรวจไขมัน
Q
ลิวโคมาและต้อกระจกเป็นสิ่งเดียวกันหรือไม่?
A
ไม่ ลิวโคมาคือความขุ่นของกระจกตา (เยื่อใสด้านหน้าสุดของดวงตา) ในขณะที่ต้อกระจก คือความขุ่นของเลนส์แก้วตา (เลนส์ที่อยู่ด้านหลังกระจกตา ) ทั้งสองอย่างทำให้การมองเห็น ลดลง แต่พยาธิสภาพและการรักษาต่างกัน ลิวโคมาสามารถแยกแยะได้ง่ายด้วยกล้องจุลทรรศน์ชนิดกรีด.
การรักษาลิวโคมามีเป้าหมายเพื่อรักษาสาเหตุและฟื้นฟูการทำงานของการมองเห็น .
หากโรคพื้นฐานที่ทำให้เกิดลิวโคมายังคงมีการดำเนินโรคอยู่ การรักษาสาเหตุจะถูกให้ความสำคัญก่อน.
โรคกระจกตา อักเสบติดเชื้อ : การรักษาพื้นฐานคือการหยอดยาปฏิชีวนะบ่อยๆ (กลุ่ม fluoroquinolone, cephalosporin, aminoglycoside) ตามเชื้อก่อโรค1) สำหรับเชื้อรา ให้ใช้ยาต้านเชื้อรา สำหรับเชื้อไวรัส ให้ใช้ยาต้านไวรัสโรคอักเสบ : ยาหยอดตาสเตียรอยด์ ยากดภูมิคุ้มกันเพื่อลดการอักเสบ
แว่นตา/คอนแทคเลนส์ : สำหรับความขุ่นเล็กน้อยหรือสายตาเอียง ไม่สม่ำเสมอ บางครั้งสามารถแก้ไขได้ด้วยคอนแทคเลนส์ชนิดแข็งเลนส์สเคลอรัล/อุปกรณ์ PROSE : ในความขุ่นของกระจกตา และเส้นเลือดงอกใหม่ที่เกี่ยวข้องกับกลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อตายของผิวหนังชั้นนอกแบบเป็นพิษ มีรายงานการถดถอยของความขุ่นและเส้นเลือดงอกใหม่ด้วยการใช้อุปกรณ์ PROSE7) การออกแบบช่องทางด้านหลังของอุปกรณ์ช่วยให้การแลกเปลี่ยนน้ำตาและปรับปรุงสภาพแวดล้อมผิวตา7)
การตัดกระจกตา ด้วยเลเซอร์เพื่อการรักษา : ทางเลือกแรกสำหรับความขุ่นที่จำกัดเฉพาะชั้นผิวของกระจกตา มีประสิทธิภาพสำหรับความขุ่นผิวในโรคกระจกตาเสื่อมชนิดเม็ด แบบที่ 1 และแบบ Avellino โดยทั่วไปสามารถทำได้สูงสุดประมาณ 2 ครั้งการปลูกถ่ายกระจกตา ชั้นลึก (DALK )กระจกตา ปกติ แต่ความขุ่นลามไปถึงชั้นสโตรมา ความเสี่ยงต่อการปฏิเสธต่ำกว่าการปลูกถ่ายกระจกตา ทั้งชั้น (PKP )กระจกตา เสื่อมชนิดจุดการปลูกถ่ายเซลล์บุผิวกระจกตา (DSAEK /DMEK ) : ทำสำหรับความขุ่นจากโรคเซลล์บุผิว เช่น โรคกระจกตา เสื่อมฟุคส์3) หากการเปลี่ยนแปลงของสโตรมาน้อย นี่คือทางเลือกแรกกระจกตา เทียม (Keratoprosthesis)การปลูกถ่ายกระจกตา ทั่วไป (เช่น กลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อตายของผิวหนังชั้นนอกแบบเป็นพิษ, โรคเพมฟิกอยด์ที่ตา) ให้พิจารณากระจกตา เทียม เช่น Boston KPro
ในกลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อตายของผิวหนังชั้นนอกแบบเป็นพิษและโรคเพมฟิกอยด์ที่ตา การผ่าตัดอาจทำให้การอักเสบของผิวตาแย่ลงอย่างรวดเร็ว ควรพิจารณาข้อบ่งชี้ในการผ่าตัดอย่างรอบคอบ
หลังการปลูกถ่ายกระจกตา สำหรับโรคกระจกตา เสื่อม อาจเกิดการกลับเป็นซ้ำ โดยเฉพาะในโฮโมไซกัสของโรคกระจกตา เสื่อมที่เกี่ยวข้องกับ TGFBI จะกลับเป็นซ้ำเร็วกว่าเฮเทอโรไซกัส
ยังไม่แน่ชัดถึงความเหมาะสมของการใช้สเตียรอยด์ ร่วมกับยาต้านการอักเสบในโรคกระจกตา อักเสบติดเชื้อ และแนวทางปฏิบัติแนะนำให้ใช้ด้วยความระมัดระวัง1)
ความใสของกระจกตา ถูกคงไว้โดยการจัดเรียงตัวเป็นตาข่ายอย่างเป็นระเบียบของเส้นใยคอลลาเจนในสโตรมาของกระจกตา การเกิดแผลเป็นหลังจากกระจกตา ได้รับบาดเจ็บเป็นไปตามกระบวนการดังต่อไปนี้
อะพอพโทซิส ของเคอราโทไซต์อะพอพโทซิส ของเคอราโทไซต์บริเวณที่ได้รับบาดเจ็บการเปลี่ยนสภาพเป็นไมโอไฟโบรบลาสต์ : TGF-β1 และ TGF-β2 ที่ปล่อยออกมาจากน้ำตาและเยื่อบุผิวเข้าสู่สโตรมาของกระจกตา ทำให้เคอราโทไซต์ที่เหลืออยู่เปลี่ยนสภาพเป็นไมโอไฟโบรบลาสต์ (myofibroblast)5) การผลิตสารนอกเซลล์ที่ผิดปกติ : ไมโอไฟโบรบลาสต์ผลิตคอลลาเจนและสารนอกเซลล์ที่ไม่เป็นระเบียบ ทำให้สูญเสียความใส5) ความเสียหายของเยื่อฐานเยื่อบุผิว (EB M) : EB M ปกติควบคุมการเข้าสู่สโตรมาของ TGF-β แต่หากสิ่งกีดขวางนี้ถูกทำลายจากการบาดเจ็บ พังผืดจะดำเนินต่อไป5)
ความขุ่นของสโตรมากระจกตา แบ่งออกเป็น 3 ประเภท:
ความขุ่นจากการอักเสบ (รอยโรคแทรกซึม) : จุดติดเชื้อที่ยังดำเนินอยู่ เช่น กระจกตาอักเสบจากแบคทีเรีย และเชื้อรา มีการสะสมของนิวโทรฟิลและลิมโฟไซต์ หากเกิดฝี การทำลายเนื้อเยื่อจะดำเนินต่อไปโดยเอนไซม์ย่อยโปรตีน ทิ้งรอยแผลเป็นที่มีการบางตัวของกระจกตา หลังการหาย1) ความขุ่นจากอาการบวมน้ำ : ปริมาณน้ำในสโตรมาเพิ่มขึ้นเนื่องจากความผิดปกติของเอ็นโดทีเลียมกระจกตา ในโรคจอประสาทตา เสื่อมฟุคส์ (Fuchs endothelial dystrophy) เซลล์เอ็นโดทีเลียมที่เสื่อมสภาพจะยื่นสารคล้ายคอลลาเจนผิดปกติออกมาที่ผิวด้านหลังของเยื่อเดสเซเมท (cornea guttata) และเมื่อดำเนินไป การทำงานของปั๊มและสิ่งกีดขวางของเอ็นโดทีเลียมลดลง นำไปสู่โรคกระจกตาพุพอง (bullous keratopathy)3) ความขุ่นจากการสะสม : การสะสมของสารจากโรคจอประสาทตา เสื่อม (ชนิดเม็ดเล็ก, ชนิดตาข่าย, ชนิดจุดด่าง) หรือโรคเมตาบอลิก ในโรคจอประสาทตา เสื่อมชนิดจุดด่าง (macular corneal dystrophy) การกลายพันธุ์ของยีน CHS T6 ทำให้กระบวนการซัลเฟตของเคราตันซัลเฟตบกพร่อง ทำให้เกิดการสะสมแบบกระจายของเคราตันซัลเฟตที่ซัลเฟตต่ำทั้งภายในและภายนอกเซลล์กระจกตา
ยาที่มีโครงสร้างเป็นแอมฟิฟิลิกประจุบวก เช่น อะโทวาควอน (atovaquone) มีวงแหวนที่ไม่ชอบน้ำและสายข้างเอมีนประจุบวกที่ชอบน้ำ ทำให้สามารถผ่านเยื่อหุ้มเซลล์และทำให้เกิดการสะสมของฟอสโฟลิปิด4) อะมิโอดาโรน (amiodarone) ไปถึงกระจกตา ผ่านทางน้ำตา อารมณ์ขันในช่องหน้าม่านตา และหลอดเลือดบริเวณลิมบัส และเกิดสารเชิงซ้อนยา-ไขมันภายในไลโซโซม4)
Dutra และคณะ (2025) รายงานผู้ป่วย 3 รายที่มีแผลเป็นที่กระจกตา จากโรคเยื่อบุตาอักเสบ จากเชื้อไวรัสเฮอร์ปีส์ซิมเพล็กซ์หรือไวรัสวาริเซลลา-ซอสเตอร์ ซึ่งได้รับการรักษาด้วยยาหยอดตาโลซาร์แทน 0.8 มก./มล. วันละ 6 ครั้ง 5) ในหญิงอายุ 40 ปีที่มีแผลเป็นจาก HS V (รายที่ 1) ค่า BCVA ดีขึ้นจาก 20/60 เป็น 20/25 หลังการรักษา 16 สัปดาห์ และ AS-OCT แสดงให้เห็นการถดถอยของความขุ่นในชั้นสโตรมา ในชายอายุ 15 ปีที่มีแผลเป็นจากวาริเซลลา-ซอสเตอร์ (รายที่ 3) ค่า BCVA ดีขึ้นจาก 20/200 เป็น 20/20 5)
โลซาร์แทนเป็นยาต้านตัวรับแองจิโอเทนซิน II ซึ่งเหนี่ยวนำให้เกิดอะพอพโทซิส ของไมโอไฟโบรบลาสต์โดยการยับยั้งวิถีที่ไม่ใช่แบบแผนของ TGF-β (การส่งสัญญาณผ่าน ERK) 5) หลังจากกำจัดไมโอไฟโบรบลาสต์แล้ว ไฟโบรบลาสต์ที่กระจกตา จะเพิ่มจำนวนอีกครั้ง เยื่อฐานเยื่อบุผิวจะสร้างใหม่ และคอลลาเจนที่ผิดปกติจะถูกดูดซับและจัดเรียงใหม่ ทำให้ความใสกลับคืนมา 5) ผลการรักษาอาจใช้เวลา 6–9 เดือนจึงจะปรากฏ 5)
Liao และคณะ (2022) รายงานการถดถอยของความขุ่นที่กระจกตา และเส้นเลือดงอกใหม่ในผู้ป่วย 2 ราย (4 ตา) ที่มีกลุ่มอาการสตีเวนส์-จอห์นสัน /กลุ่มอาการผิวหนังลอกเป็นพิษ โดยการใส่อุปกรณ์ PROSE แบบช่องทางด้านหลังอย่างต่อเนื่อง 7) ในรายที่ 1 (หญิงอายุ 19 ปีที่มีกลุ่มอาการสตีเวนส์-จอห์นสัน ) ความขุ่นที่กระจกตา ข้างซ้ายดีขึ้นจากเกรด 1 เป็น 0 และ BCVA เพิ่มขึ้นจาก 20/40 เป็น 20/15 ในรายที่ 2 (ชายอายุ 26 ปีที่มีกลุ่มอาการผิวหนังลอกเป็นพิษ) หลังจากใส่ PROSE เป็นเวลา 17 เดือน สามารถหยุดยาหยอดตาที่ต้องสั่งโดยแพทย์ทั้งหมด และมีการปรับปรุงอย่างต่อเนื่องของเส้นเลือดงอกใหม่และความขุ่นที่กระจกตา 7)
Ashizuka และคณะ (2025) รายงานชายอายุ 15 ปีที่มีความขุ่นในชั้นสโตรมาของกระจกตา แบบกระจายทั้งสองข้างหลังจากรับประทานอะโทวาโควนเป็นเวลา 14 เดือนเพื่อรักษาโรคโลหิตจางชนิดอะพลาสติก 4) OCT ส่วนหน้าพบความขุ่นแบบกระจายสม่ำเสมอโดยไม่มีการเปลี่ยนแปลงรูปร่างของกระจกตา และกล้องจุลทรรศน์คอนโฟคอล ในร่างกายยืนยันการสะสมของเม็ดสีในชั้นสโตรมาของกระจกตา ความขุ่นที่กระจกตา ยังคงอยู่หนึ่งปีหลังจากหยุดอะโทวาโควน 4)
Megalla และคณะ (2021) รายงานความขุ่นในชั้นสโตรมาของกระจกตา รูปวงแหวนสมมาตรทั้งสองข้าง (วงแหวนแอชเชอร์ ) ในชายอายุ 70 ปี 6) วงแหวนแอชเชอร์ ถูกอธิบายครั้งแรกในปี 1964 และเป็นความขุ่นในชั้นสโตรมาที่ไม่ทราบสาเหตุซึ่งพบได้ยากมาก โดยมีลักษณะเป็นทั้งสองข้างและไม่ส่งผลต่อการมองเห็น 6) ไม่พบรูปแบบการถ่ายทอดทางพันธุกรรมหรือความผิดปกติทางห้องปฏิบัติการ และการวินิจฉัยจะยืนยันโดยการแยกโรคอื่นออก 6)
การรักษาและผลการวิจัยหลายอย่างที่แนะนำในส่วนนี้มีพื้นฐานมาจากรายงานผู้ป่วยหรือการศึกษาในระยะเริ่มต้น โดยเฉพาะอย่างยิ่ง ยาหยอดตาโลซาร์แทนในปัจจุบันอยู่ในขั้นตอนการเตรียมยาในโรงพยาบาลและการวิจัย ยังไม่ได้รับการยอมรับว่าเป็นการรักษามาตรฐาน การเลือกวิธีการรักษาควรปรึกษาแพทย์ผู้รักษาเสมอ
日本眼感染症学会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023.
Rhee MK, Ahmad S, Amescua G, et al.; American Academy of Ophthalmology Preferred Practice Pattern Cornea/External Disease Panel. Bacterial Keratitis Preferred Practice Pattern®. Ophthalmology. 2024;131(4):P87-P133. PMID: 38349295. doi:10.1016/j.ophtha.2023.12.035.
Matthaei M, Hribek A, Clahsen T, Bachmann B, Cursiefen C, Jun AS. Fuchs Endothelial Corneal Dystrophy: Clinical, Genetic, Pathophysiologic, and Therapeutic Aspects. Annu Rev Vis Sci. 2019;5:151-175. PMID: 31525145. doi:10.1146/annurev-vision-091718-014852.
Ashizuka T, Uematsu M, Mohamed TM, et al. A case of corneal opacity caused by atovaquone administration. Am J Ophthalmol Case Rep. 2025;37:102235.
Dutra BAL, Drew-Bear LE, Herretes SP, et al. Topical Losartan Treatment of Herpes Simplex Virus- or Varicella-Zoster Virus-Induced Corneal Scarring: A Case Series. Case Rep Ophthalmol. 2025;16:281-289.
Megalla M, Li E, Branden P, Chow J. Bilateral idiopathic corneal opacity: A report of Ascher ring and a review of the literature. Am J Ophthalmol Case Rep. 2021;23:101176.
Liao J, Asghari B, Carrasquillo KG. Regression of corneal opacity and neovascularization in Stevens-Johnson syndrome and Toxic Epidermal Necrolysis with the use of prosthetic replacement of the ocular surface ecosystem (PROSE) treatment. Am J Ophthalmol Case Rep. 2022;26:101520.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต