เส้นเลือดงอกแบบผิวเผิน

การสร้างเส้นเลือดใหม่ในกระจกตา (Corneal Neovascularization)
1. ภาวะเส้นเลือดงอกในกระจกตาคืออะไร?
หัวข้อที่มีชื่อว่า “1. ภาวะเส้นเลือดงอกในกระจกตาคืออะไร?”ภาวะเส้นเลือดงอกในกระจกตา (CoNV) คือภาวะที่เส้นเลือดฝอยใหม่จากข่ายหลอดเลือดลิมบัส (limbal vascular plexus) รุกล้ำเข้าไปในเนื้อเยื่อกระจกตาซึ่งปกติไม่มีหลอดเลือด1) ไม่ใช่โรคจำเพาะ แต่เป็นปฏิกิริยาที่ไม่จำเพาะต่อภาวะต่างๆ เช่น การติดเชื้อ การอักเสบ ภาวะขาดออกซิเจน และการบาดเจ็บ
กระจกตามี “เอกสิทธิ์ในการต้านการสร้างเส้นเลือด (corneal angiogenic privilege; CAP)” ซึ่งภาวะไร้หลอดเลือดจะคงอยู่ได้โดยความสมดุลที่แม่นยำระหว่างปัจจัยยับยั้งและปัจจัยกระตุ้นการสร้างเส้นเลือด1) เมื่อความสมดุลนี้ถูกทำลาย เซลล์บุผนังหลอดเลือดจะเพิ่มจำนวน เคลื่อนย้าย และรุกล้ำเข้าไปในสโตรมาของกระจกตา
เส้นเลือดที่งอกใหม่แบ่งเป็น 2 ชนิดตามตำแหน่งทางกายวิภาค
เส้นเลือดงอกแบบลึก
รุกล้ำจากหลอดเลือดแดงซิลิอารีส่วนหน้าเข้าไปในสโตรมาของกระจกตา
เกิดจากกระจกตาอักเสบชนิดเนื้อเยื่อคั่นกลาง (ซิฟิลิส วัณโรค), กระจกตาอักเสบจากเริมชนิดเนื้อเยื่อคั่นกลาง, กระจกตาอักเสบชนิดตุ่มน้ำ และการอักเสบ/บวมน้ำเรื้อรังอื่นๆ
หลอดเลือด新生ที่ยังไม่เจริญเต็มที่ทำให้เกิดการรั่วของไขมัน การอักเสบเรื้อรัง และการเกิดแผลเป็น 1) เมื่อดำเนินไป หลอดเลือดจะเจริญเต็มที่และถูกหุ้มด้วยเพอริไซต์ (pericyte) ทำให้ดื้อต่อการรักษาด้วย anti-VEGF 1) ในผู้ป่วยหลังปลูกถ่ายกระจกตา หลอดเลือด新生เป็นปัจจัยเสี่ยงต่อการปฏิเสธ graft
หากปล่อยไว้ไม่รักษา หลอดเลือด新生จะเจริญเต็มที่และยากต่อการหดตัวเอง ทำให้เกิด lipid keratopathy (การสะสมไขมันในกระจกตา) และแผลเป็นที่กระจกตา ส่งผลให้การมองเห็นลดลงอย่างถาวร นอกจากนี้ หากจำเป็นต้องปลูกถ่ายกระจกตา การมีหลอดเลือด新生จะเพิ่มความเสี่ยงต่อการปฏิเสธ graft การมาตรวจแต่เนิ่นๆ และรักษาสาเหตุเป็นสิ่งสำคัญ
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”อาการที่ผู้ป่วยรู้สึก
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก”- การมองเห็นลดลง: เกิดขึ้นเมื่อหลอดเลือด新生หรือภาวะแทรกซ้อน (การสะสมไขมัน, แผลเป็น) กระทบต่อแนวการมองเห็น
- ตาแดง: เยื่อบุตาอักเสบร่วมกับโรคที่เป็นสาเหตุ
- ไม่มีอาการ: มักไม่มีอาการหากรอยโรคไม่ลุกลามถึงแนวการมองเห็น
อาการแสดงทางคลินิก (ที่แพทย์ตรวจพบ)
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก (ที่แพทย์ตรวจพบ)”- ลักษณะของหลอดเลือด新生: ตั้งแต่แบบร่างแหละเอียดไปจนถึงหลอดเลือดที่คั่งและ active และหลอดเลือดที่เจริญเต็มที่ความหนาแน่นสูง
- ตำแหน่งและความลึกของหลอดเลือด: ประเมินว่าอยู่ผิวเผินหรือลึกโดยใช้วิธี slit และ indirect illumination กับกล้องจุลทรรศน์ชนิดกรีด
- Ghost vessel: หลอดเลือดเก่าที่เลือดหยุดไหลแล้ว ไม่จำเป็นต้องรักษา
- Conjunctivalization: ภาวะที่เนื้อเยื่อเยื่อบุตาปกคลุมกระจกตา ตรวจพบโดยการย้อม fluorescein แบบช้า
- Lipid keratopathy: ความขุ่นสีขาวเหลืองจากการสะสมไขมันที่รั่วจากหลอดเลือด新生ในชั้น stroma ของกระจกตา
- การหายไปของ Vogt’s palisade (POV): สัญญาณสำคัญที่บ่งบอกถึงการสูญเสีย stem cell ที่ limbus
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”การติดเชื้อ
หัวข้อที่มีชื่อว่า “การติดเชื้อ”- ไวรัสเฮอร์ปีส์ซิมเพล็กซ์ (HSV-1): สาเหตุจากการติดเชื้อที่พบบ่อยที่สุดของเส้นเลือดใหม่ที่กระจกตาในประเทศพัฒนาแล้ว 1) เริมที่กระจกตาชั้นสโตรมาทำให้เกิดเส้นเลือดใหม่ลึก
- กระจกตาอักเสบจากแบคทีเรีย: ในกรณีรุนแรง มีการบุกรุกของหลอดเลือดร่วมกับแผลที่กระจกตาและแผลเป็น
- กระจกตาอักเสบจากเชื้อรา: ในกรณีที่ยืดเยื้ออาจมีเส้นเลือดใหม่ร่วมด้วย
- โรคริดสีดวงตาและโรคพยาธิ Onchocerca: สาเหตุจากการติดเชื้อหลักในประเทศกำลังพัฒนา 1)
ภาวะขาดออกซิเจน (เกี่ยวข้องกับคอนแทคเลนส์)
หัวข้อที่มีชื่อว่า “ภาวะขาดออกซิเจน (เกี่ยวข้องกับคอนแทคเลนส์)”สาเหตุหลักคือการใส่คอนแทคเลนส์ชนิดอ่อนมากเกินไป ประมาณ 80-90% ของผู้ใส่คอนแทคเลนส์ชนิดอ่อน HEMA แบบดั้งเดิมพบการบุกรุกของหลอดเลือดจากด้านบนของกระจกตา (ทิศทาง 10-2 นาฬิกา) หากการบาดเจ็บของเยื่อบุผิวนานกว่าหนึ่งเดือน หลอดเลือดจะบุกรุกเข้าไปในบริเวณนั้น
การบาดเจ็บจากสารเคมี
หัวข้อที่มีชื่อว่า “การบาดเจ็บจากสารเคมี”การบาดเจ็บจากด่างจะซึมลึกเข้าไปในชั้นสโตรมาของกระจกตา ทำให้เกิดความเสียหายอย่างกว้างขวางต่อเซลล์ต้นกำเนิดลิมบัสและเส้นเลือดใหม่ เป็นหนึ่งในกลุ่มที่มีอัตราความสำเร็จในการปลูกถ่ายกระจกตาต่ำอย่างมีนัยสำคัญ
ภาวะขาดเซลล์ต้นกำเนิดลิมบัส (LSCD)
หัวข้อที่มีชื่อว่า “ภาวะขาดเซลล์ต้นกำเนิดลิมบัส (LSCD)”LSCD เป็นหนึ่งในเส้นทางหลักของเส้นเลือดใหม่ที่กระจกตา 1)3) เมื่อเซลล์ต้นกำเนิดลิมบัสทำงานผิดปกติเนื่องจากสาเหตุแต่กำเนิด การบาดเจ็บจากสารเคมี การใส่คอนแทคเลนส์มากเกินไป โรคอักเสบทั่วร่างกาย หรือจาการรักษา เกราะป้องกันเยื่อบุผิวปกติจะหายไปและเกิดการบุกรุกของหลอดเลือด 3) ในกรณีเล็กน้อย จะพบโรคเยื่อบุผิวแบบเกลียวเมื่อย้อมฟลูออเรสซีน และในกรณีปานกลางจะพบเส้นเลือดใหม่ที่ผิวและพานนัส 3)
สาเหตุอื่นๆ
หัวข้อที่มีชื่อว่า “สาเหตุอื่นๆ”- โรคอักเสบ: SJS/TEN, เพมฟิกอยด์ที่ตา, เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาล, กระจกตาอักเสบจากโรซาเซีย
- หลังปลูกถ่ายกระจกตา: เส้นเลือดใหม่ที่เกี่ยวข้องกับปฏิกิริยาการปฏิเสธ 1)
- โรคเสื่อม: โรคขอบกระจกตาเสื่อมเทอร์เรียน, โรคกระจกตาเสื่อมชนิดหยดวุ้น
ได้ มักสามารถป้องกันได้ สาเหตุหลักประการหนึ่งของการเกิดเส้นเลือดใหม่ในกระจกตาคือการขาดออกซิเจนจากคอนแทคเลนส์ ความเสี่ยงสามารถลดลงได้อย่างมากโดยการปฏิบัติตามระยะเวลาการใส่ ใช้เลนส์ที่ซึมผ่านออกซิเจนได้สูง และตรวจตาเป็นประจำ
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”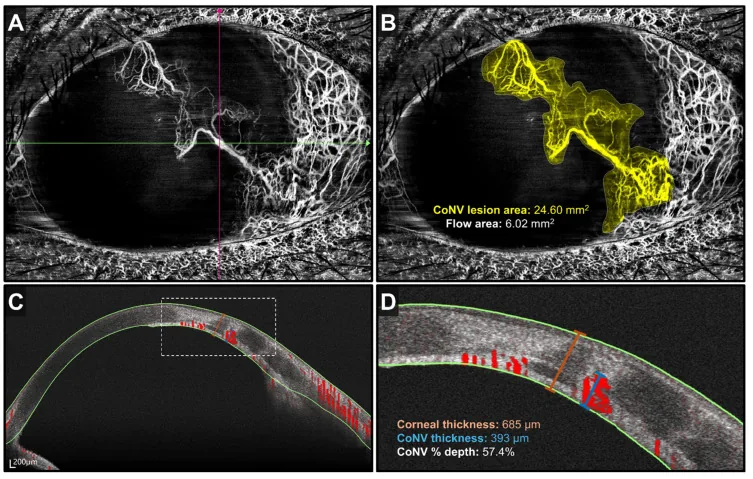
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)
หัวข้อที่มีชื่อว่า “การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)”นี่คือการตรวจพื้นฐานที่สุดในการวินิจฉัยเส้นเลือดใหม่ในกระจกตา ประเมิน ตำแหน่ง ของเส้นเลือด (จตุภาค), ความลึก (ผิว/ลึก), การทำงาน (มีการไหลเวียนเลือดหรือไม่) และ การบุกรุกของเยื่อบุตา
- วิธีดิฟฟิวเซอร์: ใช้ลำแสงกว้างหรือผ่านแผ่นกระจายแสง จะช่วยให้แยกแยะเส้นเลือดใหม่ได้ง่ายขึ้น
- วิธีให้แสงทางอ้อม: ใช้แสงสะท้อนจากม่านตาหรือเลนส์ตา สังเกตเส้นเลือดใหม่และเส้นประสาทกระจกตา
- การย้อมฟลูออเรสซีน: มีประโยชน์ในการประเมินการมีอยู่ของข้อบกพร่องของเยื่อบุผิวและการบุกรุกของเยื่อบุตา
การตรวจหลอดเลือดด้วยฟลูออเรสซีน
หัวข้อที่มีชื่อว่า “การตรวจหลอดเลือดด้วยฟลูออเรสซีน”- การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA): ประเมินการไหลเวียนและการรั่วของหลอดเลือดในเชิงหน้าที่ แยกความแตกต่างระหว่างหลอดเลือดที่ทำงานและหลอดเลือดที่เจริญเต็มที่1)
- การตรวจหลอดเลือดด้วยอินโดไซยานีนกรีน (ICGA): ดีเยี่ยมในการแสดงภาพหลอดเลือดลึกและหลอดเลือดนำเข้า มีประโยชน์ในการกำหนดเป้าหมายการอุดหลอดเลือด1)
การตรวจภาพ
หัวข้อที่มีชื่อว่า “การตรวจภาพ”- OCT/OCT-A ส่วนหน้า: สามารถประเมินความลึกและขอบเขตของโครงข่ายหลอดเลือดกระจกตาได้แบบไม่รุกราน1)
- กล้องจุลทรรศน์คอนโฟคอลในร่างกาย (IVCM): สามารถวัดปริมาณเซลล์ฐานเยื่อบุผิวในการวินิจฉัย LSCD3)
| วิธีการตรวจ | รายการประเมินหลัก | ลักษณะเฉพาะ |
|---|---|---|
| กล้องจุลทรรศน์ชนิดร่องกรีด | ตำแหน่ง ความลึก กิจกรรม | การตรวจพื้นฐานอันดับแรก |
| FA / ICGA | การไหลเวียน การรั่ว หลอดเลือดนำเข้า | มีประโยชน์ในการวางแผนการรักษา |
| AS-OCT / OCT-A | การประเมินเชิงลึกและเชิงปริมาณ | ไม่รุกราน |
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”การรักษาหลอดเลือด新生ในกระจกตาประกอบด้วยสองเสาหลัก: การรักษาสาเหตุ และ การแทรกแซงที่หลอดเลือด新生เอง2)
การรักษาสาเหตุ
หัวข้อที่มีชื่อว่า “การรักษาสาเหตุ”- หยุดใส่คอนแทคเลนส์: หากเกิดจากภาวะขาดออกซิเจน ให้หยุดใส่และพิจารณาเปลี่ยนเป็นเลนส์ที่ซึมผ่านออกซิเจนได้สูง แยกแยะระหว่างหลอดเลือดที่ยังทำงานอยู่กับหลอดเลือดเก่า (ghost vessel)
- รักษาการติดเชื้อ: ให้ยาปฏิชีวนะ ยาต้านไวรัส หรือยาต้านเชื้อราสำหรับโรคกระจกตาอักเสบติดเชื้อที่เป็นสาเหตุ
- รักษา LSCD: การผ่าตัด เช่น การปลูกถ่ายลิมบัสหรือการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ
การรักษาด้วยยา
หัวข้อที่มีชื่อว่า “การรักษาด้วยยา”- ยาหยอดตาสเตียรอยด์: ยับยั้งการสร้างหลอดเลือดใหม่โดยการยับยั้งไซโตไคน์ที่ก่อการอักเสบ (IL-1, IL-6) เหนี่ยวนำให้เกิด apoptosis ของลิมโฟไซต์ และยับยั้งการขยายตัวของหลอดเลือด2) เป็นทางเลือกแรก แต่การใช้ระยะยาวต้องระวังต้อหินจากสเตียรอยด์และความไวต่อการติดเชื้อที่เพิ่มขึ้น
- การรักษาด้วย anti-VEGF: Bevacizumab (ยาหยอดตา ฉีดใต้เยื่อบุตา หรือฉีดในชั้นสโตรมา) ถูกใช้อย่างแพร่หลาย1)2) มีประสิทธิภาพต่อหลอดเลือดที่ยังทำงานอยู่แต่ยังไม่เจริญเต็มที่ แต่มีผลจำกัดต่อหลอดเลือดที่เจริญเต็มที่ (ถูกหุ้มด้วยเพอริไซต์)1) เนื่องจากการหุ้มด้วยเพอริไซต์ถึง 80% ภายใน 2 สัปดาห์หลังเริ่มมีหลอดเลือดใหม่ การรักษาตั้งแต่เนิ่นๆ จึงสำคัญ1)
- ยากดภูมิคุ้มกัน: ยาหยอดตา cyclosporin A ยับยั้งการกระตุ้น T-cell และมีฤทธิ์ประหยัดสเตียรอยด์2) Tacrolimus และ sirolimus (ยับยั้ง mTOR) ก็เป็นทางเลือก1)
- Doxycycline: ยับยั้งการสร้างหลอดเลือดใหม่ในกระจกตาผ่านฤทธิ์ยับยั้ง pemphigoid เยื่อเมือก2)
การผ่าตัดและการรักษาด้วยหัตถการ
หัวข้อที่มีชื่อว่า “การผ่าตัดและการรักษาด้วยหัตถการ”- การจี้แข็งด้วยเลเซอร์ (Laser photocoagulation): ทำให้หลอดเลือดแข็งตัวและอุดตันด้วยเลเซอร์อาร์กอนหรือ Nd:YAG ใช้เป็นขั้นตอนเตรียมก่อนปลูกถ่ายกระจกตาและรักษาภาวะไขมันสะสมในกระจกตา มีความเสี่ยงต่อการตกเลือดและกระจกตาบางลง และมักพบการกลับมาเปิดของหลอดเลือดและการเกิดช่องทางเดินเลือดผิดปกติ
- การจี้ด้วยไฟฟ้าผ่านเข็มขนาดเล็ก (Fine needle diathermy, FND): สอดเข็มขนาดเล็กเข้าไปในหลอดเลือดที่เลี้ยงบริเวณลิมบัสและจี้ด้วยไฟฟ้าเพื่อให้อุดตัน มีประสิทธิภาพแม้ในหลอดเลือดที่โตเต็มที่และหนา และใช้ในหลอดเลือดนำเข้าที่ยากต่อการอุดตันด้วยเลเซอร์อาร์กอน1)
- การรักษาด้วยแสงไดนามิก (Photodynamic therapy, PDT): หลังจากฉีดสารไวแสงเข้าไปในหลอดเลือด การฉายแสงจะสร้างอนุมูลอิสระที่ทำลายผนังหลอดเลือด มีความจำเพาะสูงแต่มีค่าใช้จ่ายสูงและใช้เวลานาน
- MICE (การอุดหลอดเลือดด้วยเคมีโดยใช้ไมโตมัยซิน C ภายในหลอดเลือด): ฉีดไมโตมัยซิน C (0.4 มก./มล.) เข้าไปในหลอดเลือดที่เลี้ยงโดยตรงด้วยเข็มเบอร์ 336) มีรายงานการเกิดหลอดเลือดผีและการปรับปรุงของภาวะไขมันสะสมในกระจกตาในหลอดเลือดใหม่ที่ดื้อต่อการรักษาแบบดั้งเดิม6)
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”กลไกการคงไว้ซึ่งภาวะไร้หลอดเลือด (CAP)
หัวข้อที่มีชื่อว่า “กลไกการคงไว้ซึ่งภาวะไร้หลอดเลือด (CAP)”ภาวะไร้หลอดเลือดของกระจกตาถูกคงไว้โดยการทำงานร่วมกันของกลไกยับยั้งการสร้างหลอดเลือดใหม่หลายอย่าง1)
- ตัวรับ VEGF ที่ละลายน้ำได้ชนิดที่ 1 (sVEGFR1): ผลิตอย่างสม่ำเสมอจากเยื่อบุผิวและสโตรมาของกระจกตา จับ VEGF-A ด้วยความสัมพันธ์สูง ยับยั้งการจับกับตัวรับที่เยื่อหุ้มเซลล์แบบแข่งขัน เป็นกับดัก VEGF ภายในร่างกาย1)
- ทรอมโบสปอนดิน (TSP-1/TSP-2): ไกลโคโปรตีนยับยั้งการสร้างหลอดเลือดใหม่ที่แสดงออกอย่างสม่ำเสมอในสารนอกเซลล์ของกระจกตา กักเก็บ VEGF และยับยั้งสัญญาณ VEGFR2 เหนี่ยวนำให้เกิดการตายแบบอะพอพโทซิสของเซลล์บุผนังหลอดเลือดผ่าน CD36/CD471)
- เอนโดสแตติน: ชิ้นส่วนปลาย C ของคอลลาเจน XVIII ยับยั้งวิถี VEGF และ bFGF ส่งเสริมการตายแบบอะพอพโทซิสของเซลล์บุผนังหลอดเลือดผ่านการกระตุ้น caspase-3 นอกจากนี้ยังยับยั้งการสร้างหลอดน้ำเหลือง1)
- สิ่งกีดขวางทางกายภาพ: สิ่งกีดขวางบริเวณลิมบัส การเรียงตัวของคอลลาเจนที่หนาแน่น และสภาพแวดล้อมที่ค่อนข้างเย็นของกระจกตาจำกัดการบุกรุกของหลอดเลือด1)
ปัจจัยส่งเสริมการสร้างหลอดเลือดใหม่และวิถีทางพยาธิกำเนิด
หัวข้อที่มีชื่อว่า “ปัจจัยส่งเสริมการสร้างหลอดเลือดใหม่และวิถีทางพยาธิกำเนิด”การสลายของ CAP เกิดขึ้น主要通过สองวิถีทาง1)2)
วิถีที่ 1: การเพิ่มการผลิตปัจจัยส่งเสริมเนื่องจากการอักเสบและภาวะขาดออกซิเจน
การบาดเจ็บของกระจกตาทำให้เกิดการปล่อยปัจจัยสร้างหลอดเลือดหลักสามชนิดจากแมคโครฟาจ เซลล์เยื่อบุผิว และเซลล์บุผนังหลอดเลือด1)
- VEGF-A: ผ่าน VEGFR-2 ส่งเสริมการเพิ่มจำนวนและการย้ายที่ของ VEC กระตุ้น MMP-2/MMP-9 เพื่อปรับเปลี่ยน ECM1) เป็นปัจจัยส่งเสริมที่สำคัญที่สุดในภาวะหลอดเลือดใหม่ของกระจกตา
- bFGF (FGF-2): ผ่านวิถี ERK/PI3K เพิ่มการผลิต VEGF และแยกการเชื่อมต่อของ VE-cadherin เพื่อส่งเสริมการงอกของ VEC1)
- PDGF: เรียกเพอริไซต์และเซลล์กล้ามเนื้อเรียบ ทำให้หลอดเลือดใหม่คงตัว1) การเจริญเต็มที่ของหลอดเลือดที่เกิดจาก PDGF ทำให้เกิดการดื้อต่อการรักษาด้วย anti-VEGF
วิถีที่ 2: ภาวะขาดเซลล์ต้นกำเนิดลิมบัส (LSCD)
การสูญเสียเซลล์ต้นกำเนิดลิมบัสทำให้สูญเสียหน้าที่สิ่งกีดขวางปกติของเยื่อบุกระจกตา และการบุกรุกของเนื้อเยื่อเยื่อบุตาร่วมกับการอักเสบเรื้อรังทำให้คงสภาพหลอดเลือดใหม่1)3)
ความสัมพันธ์กับการสร้างท่อน้ำเหลือง
หัวข้อที่มีชื่อว่า “ความสัมพันธ์กับการสร้างท่อน้ำเหลือง”ภาวะหลอดเลือดใหม่ของกระจกตา (angiogenesis) และการสร้างท่อน้ำเหลืองเป็นกระบวนการที่สัมพันธ์กันแต่เป็นอิสระ4) หลอดเลือดทำหน้าที่เป็นทางออก (eferent) สำหรับเซลล์เอฟเฟกเตอร์ภูมิคุ้มกัน ในขณะที่ท่อน้ำเหลืองทำหน้าที่เป็นทางเข้า (aferent) สำหรับเซลล์นำเสนอแอนติเจน4) ความก้าวหน้าของทั้งสองมีส่วนเกี่ยวข้องกับการสูญเสียเอกสิทธิ์ทางภูมิคุ้มกันและการปฏิเสธการปลูกถ่ายกระจกตา4) VEGF-A/VEGFR-2 ขับเคลื่อนการสร้างหลอดเลือด ในขณะที่ VEGF-C,D/VEGFR-3 ขับเคลื่อนการสร้างท่อน้ำเหลืองเป็นหลัก4)
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การบำบัดด้วยยีนโดยใช้เวกเตอร์ AAV
หัวข้อที่มีชื่อว่า “การบำบัดด้วยยีนโดยใช้เวกเตอร์ AAV”Xie และคณะ (2024) ได้ทบทวนการรักษาภาวะหลอดเลือดใหม่ของกระจกตาโดยใช้เวกเตอร์ไวรัสที่เกี่ยวข้องกับอะดีโน (AAV) เพื่อการแสดงออกอย่างต่อเนื่องของปัจจัยต้าน VEGF5) AAV2 และ AAV8 มีประสิทธิภาพมากที่สุดในการถ่ายยีนเข้าสู่เซลล์สโตรมาของกระจกตา และการฉีดเข้าชั้นสโตรมาของกระจกตาถือเป็นเส้นทางการให้ยาที่มีประสิทธิภาพมากที่สุด5) การบำบัดด้วยยีน AAV สามารถให้ผลต้าน VEGF ในระยะยาวด้วยการให้ครั้งเดียว แต่ปัจจุบันยังอยู่ในระยะก่อนทางคลินิก5)
การอุดหลอดเลือดด้วยเคมีบำบัด MMC ทางหลอดเลือด (MICE)
หัวข้อที่มีชื่อว่า “การอุดหลอดเลือดด้วยเคมีบำบัด MMC ทางหลอดเลือด (MICE)”Addeen และคณะ (2023) รายงานผู้ป่วย 2 รายที่ได้รับการรักษาด้วย MICE (ฉีด MMC 0.4 มก./มล. เข้าหลอดเลือดด้วยเข็ม 33-gauge) สำหรับเส้นเลือด新生ที่ดื้อต่อการรักษาหลังการปลูกถ่ายกระจกตา 6) พบว่าหลอดเลือดจางลงตั้งแต่ระยะแรกหลังผ่าตัด ลดอาการปวดและปรับปรุงคุณภาพชีวิต 6) ไม่พบเหตุการณ์ไม่พึงประสงค์ แต่จำเป็นต้องยืนยันความปลอดภัยในระยะยาว
แอนติเซนส์โอลิโกนิวคลีโอไทด์ (Aganirsen)
หัวข้อที่มีชื่อว่า “แอนติเซนส์โอลิโกนิวคลีโอไทด์ (Aganirsen)”ในบทความปริทัศน์ของ Muller และคณะ (2026) รายงานว่า Aganirsen ซึ่งเป็นแอนติเซนส์โอลิโกนิวคลีโอไทด์ที่กำหนดเป้าหมาย IRS-1 แสดงให้เห็นการถดถอยและการทุเลาของเส้นเลือด新生ในกระจกตาในแบบจำลองก่อนการทดลองทางคลินิก 1) การตัดต่อ VEGF-A ด้วย CRISPR/Cas9 ก็แสดงข้อมูลก่อนการทดลองทางคลินิกที่มีแนวโน้มดี 1)
ระบบนาโนทางจักษุวิทยา
หัวข้อที่มีชื่อว่า “ระบบนาโนทางจักษุวิทยา”Zhang และคณะ (2022) รายงานว่าตัวพานาโน เช่น อนุภาคนาโน ลิโปโซม และไมเซลล์ สามารถปรับปรุงประสิทธิภาพการนำส่งยา anti-VEGF และสเตียรอยด์เข้าสู่กระจกตา ทำให้ปลดปล่อยอย่างต่อเนื่อง กำหนดเป้าหมาย และลดการระคายเคือง 7) การประยุกต์ใช้ทางคลินิกยังมีจำกัด แต่คาดว่าจะลดภาระการให้ยาซ้ำบ่อยครั้ง
ความสำคัญของการรักษาแบบผสมผสาน
หัวข้อที่มีชื่อว่า “ความสำคัญของการรักษาแบบผสมผสาน”เนื่องจากเส้นเลือด新生ในกระจกตาเป็นภาวะที่มีหลายปัจจัย การรักษาเดี่ยวมักไม่ได้ผลเพียงพอ 1)2) การรักษาแบบผสมผสานที่กำหนดเป้าหมายหลายวิถีทาง เช่น VEGF, bFGF, PDGF และการสร้างหลอดน้ำเหลือง อาจกลายเป็นศูนย์กลางของกลยุทธ์การรักษาในอนาคต 1)
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Muller E, Feinberg L, Woronkowicz M, Roberts HW. Corneal Neovascularization: Pathogenesis, Current Insights and Future Strategies. Biology. 2026;15(2):136.
- Wu D, Chan KE, Lim BXH, et al. Management of corneal neovascularization: Current and emerging therapeutic approaches. Indian J Ophthalmol. 2024;72(Suppl 3):S354-S371.
- Drzyzga L, Spiewak D, Dorecka M, Wygledowska-Promienska D. Available Therapeutic Options for Corneal Neovascularization: A Review. Int J Mol Sci. 2024;25(10):5479.
- Zhang Z, Zhao R, Wu X, Ma Y, He Y. Research progress on the correlation between corneal neovascularization and lymphangiogenesis. Mol Med Rep. 2025;31(2):47.
- Xie M, Wang L, Deng Y, et al. Sustained and Efficient Delivery of Antivascular Endothelial Growth Factor by AAV for Treatment of Corneal Neovascularization. J Ophthalmol. 2024;2024:5487973.
- Addeen SZ, Oyoun Z, Alfhaily H, Anbari A. Outcomes of mitomycin C intravascular chemoembolization (MICE) in refractory corneal neovascularization after failed keratoplasty. Digit J Ophthalmol. 2023;29(4).
- Zhang C, Yin Y, Zhao J, et al. An Update on Novel Ocular Nanosystems with Possible Benefits in the Treatment of Corneal Neovascularization. Int J Nanomedicine. 2022;17:4911-4931.
