Neovaskularisasi superfisial

Neovaskularisasi Kornea (Corneal Neovascularization)
1. Apa itu neovaskularisasi kornea?
Section titled “1. Apa itu neovaskularisasi kornea?”Neovaskularisasi kornea (CoNV) adalah kondisi di mana kapiler baru dari pleksus pembuluh darah limbal masuk ke jaringan kornea yang biasanya avaskular1). Ini bukan penyakit spesifik, melainkan reaksi nonspesifik terhadap berbagai kondisi seperti infeksi, inflamasi, hipoksia, dan trauma.
Kornea memiliki “hak istimewa angiogenik kornea (CAP)”, di mana keadaan avaskular dipertahankan oleh keseimbangan yang tepat antara faktor inhibitor dan proangiogenik1). Ketika keseimbangan ini terganggu, sel endotel pembuluh darah berproliferasi, bermigrasi, dan menginvasi stroma kornea.
Pembuluh darah baru diklasifikasikan menjadi dua tipe berdasarkan lokasi anatomis.
Neovaskularisasi dalam
Menginvasi dari arteri siliaris anterior ke dalam stroma kornea.
Terjadi akibat keratitis interstisial (sifilis, TBC), keratitis herpes interstisial, keratitis bulosa, dan inflamasi/edema persisten lainnya.
Pembuluh darah baru yang belum matang menyebabkan kebocoran lipid, peradangan berkelanjutan, dan jaringan parut 1). Seiring perkembangan, pembuluh darah menjadi matang dan dilapisi oleh perisit (pericyte), menjadi resisten terhadap terapi anti-VEGF 1). Pada pasien pasca transplantasi kornea, pembuluh darah baru merupakan faktor risiko penolakan.
Jika tidak diobati, pembuluh darah baru akan matang dan sulit mengalami regresi spontan, menyebabkan lipid keratopathy (deposit lipid di dalam kornea) dan jaringan parut kornea, yang mengakibatkan penurunan penglihatan permanen. Selain itu, jika transplantasi kornea diperlukan, keberadaan pembuluh darah baru meningkatkan risiko penolakan graft. Pemeriksaan dini dan pengobatan penyebab sangat penting.
2. Gejala utama dan temuan klinis
Section titled “2. Gejala utama dan temuan klinis”Gejala subjektif
Section titled “Gejala subjektif”- Penurunan penglihatan: Terjadi jika pembuluh darah baru atau komplikasinya (deposit lipid, jaringan parut) mengenai sumbu visual
- Mata merah: Hiperemia konjungtiva yang menyertai penyakit penyebab
- Tanpa gejala: Sering tidak ada gejala subjektif jika lesi tidak mengenai sumbu visual
Temuan klinis (yang ditemukan dokter saat pemeriksaan)
Section titled “Temuan klinis (yang ditemukan dokter saat pemeriksaan)”- Morfologi pembuluh darah baru: Mulai dari pola jaring halus hingga pembuluh aktif yang membesar dan pembuluh matang dengan kepadatan tinggi
- Lokasi dan kedalaman pembuluh: Dievaluasi apakah superfisial atau dalam menggunakan metode celah dan iluminasi tidak langsung pada slit lamp
- Ghost vessel: Pembuluh darah lama dengan aliran darah terhenti. Tidak memerlukan pengobatan
- Konjungtivalisasi: Kondisi di mana jaringan konjungtiva menutupi kornea. Terdeteksi dengan pewarnaan fluorescein yang tertunda
- Lipid keratopathy: Kekeruhan putih-kekuningan akibat deposit lipid yang bocor dari pembuluh darah baru ke stroma kornea
- Hilangnya palisade Vogt (POV): Tanda penting yang menunjukkan hilangnya sel punca limbal
3. Penyebab dan Faktor Risiko
Section titled “3. Penyebab dan Faktor Risiko”Infeksi
Section titled “Infeksi”- Virus Herpes Simpleks (HSV-1): Penyebab infeksi paling umum dari neovaskularisasi kornea di negara maju 1). Herpes kornea stromal menyebabkan neovaskularisasi dalam
- Keratitis Bakteri: Pada kasus berat, terjadi invasi pembuluh darah disertai ulkus kornea dan jaringan parut
- Keratitis Jamur: Pada kasus yang berkepanjangan, dapat disertai neovaskularisasi
- Trachoma dan Onchocerciasis: Penyebab infeksi utama di negara berkembang 1)
Hipoksia (Terkait Lensa Kontak)
Section titled “Hipoksia (Terkait Lensa Kontak)”Penyebab utama adalah pemakaian lensa kontak lunak yang berlebihan. Sekitar 80-90% pemakai lensa kontak lunak HEMA konvensional menunjukkan invasi pembuluh darah dari atas kornea (arah jam 10-2). Jika gangguan epitel berlangsung lebih dari satu bulan, pembuluh darah akan menginvasi area tersebut.
Trauma Kimia
Section titled “Trauma Kimia”Trauma alkali menembus jauh ke dalam stroma kornea, menyebabkan kerusakan luas pada sel punca limbal dan neovaskularisasi. Ini adalah salah satu kelompok dengan tingkat keberhasilan transplantasi kornea yang sangat rendah.
Defisiensi Sel Punca Limbal (LSCD)
Section titled “Defisiensi Sel Punca Limbal (LSCD)”LSCD adalah salah satu jalur utama neovaskularisasi kornea 1)3). Ketika sel punca limbal mengalami disfungsi karena bawaan, trauma kimia, pemakaian lensa kontak berlebihan, penyakit inflamasi sistemik, atau iatrogenik, sawar epitel normal hilang dan terjadi invasi pembuluh darah 3). Pada kasus ringan, terlihat epiteliopati spiral dengan pewarnaan fluorescein, dan pada kasus sedang muncul neovaskularisasi superfisial dan pannus 3).
Penyebab Lain
Section titled “Penyebab Lain”- Penyakit Inflamasi: SJS/TEN, pemfigoid okular, konjungtivitis vernal, keratitis rosasea
- Pasca Transplantasi Kornea: Neovaskularisasi terkait reaksi penolakan 1)
- Penyakit degeneratif: Degenerasi tepi kornea Terrien, distrofi kornea tetesan koloid
Ya, seringkali dapat dicegah. Salah satu penyebab utama neovaskularisasi kornea adalah kekurangan oksigen akibat lensa kontak. Risiko dapat dikurangi secara signifikan dengan mematuhi waktu pemakaian, menggunakan lensa dengan permeabilitas oksigen tinggi, dan menjalani pemeriksaan mata rutin.
4. Diagnosis dan Metode Pemeriksaan
Section titled “4. Diagnosis dan Metode Pemeriksaan”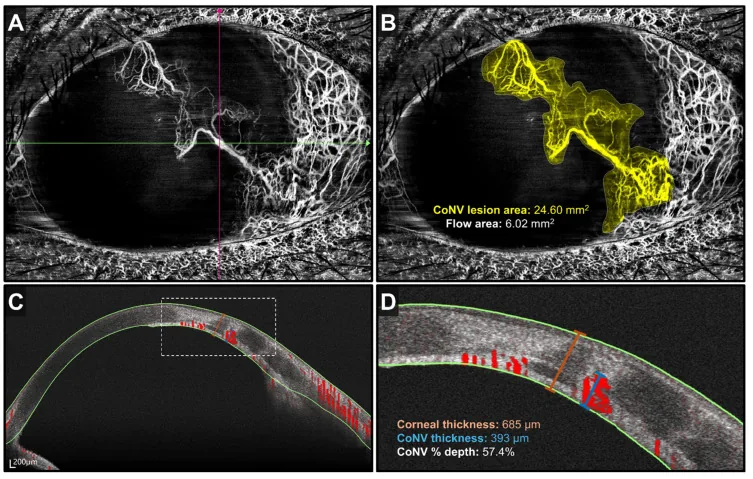
Pemeriksaan Slit Lamp
Section titled “Pemeriksaan Slit Lamp”Ini adalah pemeriksaan paling dasar dalam diagnosis neovaskularisasi kornea. Dievaluasi lokasi pembuluh darah (kuadran), kedalaman (superfisial/dalam), aktivitas (ada tidaknya aliran darah), dan adanya invasi konjungtiva.
- Metode difuser: Dengan menggunakan berkas cahaya lebar atau melalui pelat difuser, pembuluh darah baru lebih mudah dibedakan
- Metode iluminasi tidak langsung: Dengan menggunakan cahaya pantulan dari iris atau lensa, pembuluh darah baru dan saraf kornea diamati
- Pewarnaan fluorescein: Berguna untuk menilai adanya defek epitel dan invasi konjungtiva
Angiografi fluorescein
Section titled “Angiografi fluorescein”- Angiografi fluorescein (FA): Mengevaluasi perfusi dan kebocoran vaskular secara fungsional, membedakan pembuluh aktif dan matang1)
- Angiografi hijau indosianin (ICGA): Unggul dalam menggambarkan pembuluh dalam dan pembuluh aferen, berguna untuk penargetan oklusi vaskular1)
Pencitraan
Section titled “Pencitraan”- OCT/OCT-A segmen anterior: Dapat mengevaluasi kedalaman dan luasnya jaringan pembuluh darah kornea secara non-invasif1)
- Mikroskop confocal in vivo (IVCM): Dapat mengukur sel basal epitel dalam diagnosis LSCD3)
| Metode pemeriksaan | Item evaluasi utama | Karakteristik |
|---|---|---|
| Lampu celah | Lokasi, kedalaman, aktivitas | Pemeriksaan dasar lini pertama |
| FA / ICGA | Perfusi, kebocoran, pembuluh aferen | Berguna untuk perencanaan pengobatan |
| AS-OCT / OCT-A | Penilaian kedalaman dan kuantitatif | Non-invasif |
5. Terapi Standar
Section titled “5. Terapi Standar”Pengobatan neovaskularisasi kornea terdiri dari dua pilar utama: terapi kausal dan intervensi pada neovaskular itu sendiri2).
Terapi Kausal
Section titled “Terapi Kausal”- Penghentian pemakaian lensa kontak: Jika disebabkan oleh hipoksia, hentikan pemakaian dan pertimbangkan penggantian lensa dengan permeabilitas oksigen tinggi. Bedakan antara pembuluh darah aktif dan lama (ghost vessel).
- Terapi infeksi: Pemberian antibiotik, antivirus, atau antijamur untuk keratitis infeksius penyebab.
- Terapi LSCD: Tindakan bedah seperti transplantasi limbus atau transplantasi membran amnion.
Terapi Farmakologis
Section titled “Terapi Farmakologis”- Tetes mata steroid: Menekan neovaskularisasi dengan menghambat sitokin inflamasi (IL-1, IL-6), menginduksi apoptosis limfosit, dan menghambat vasodilatasi2). Merupakan pilihan pertama, namun penggunaan jangka panjang perlu diwaspadai glaukoma steroid dan peningkatan kerentanan infeksi.
- Terapi anti-VEGF: Bevacizumab (tetes mata, injeksi subkonjungtiva, atau injeksi intrastromal) banyak digunakan1)2). Efektif terhadap pembuluh darah aktif yang belum matang, namun efeknya terbatas pada pembuluh darah matang (yang dilapisi perisit)1). Karena pelapisan perisit mencapai 80% dalam 2 minggu setelah onset neovaskular, pengobatan dini penting1).
- Imunosupresan: Tetes mata siklosporin A menghambat aktivasi sel T dan memiliki efek penghemat steroid2). Takrolimus dan sirolimus (penghambat mTOR) juga merupakan pilihan1).
- Doksisiklin: Menghambat neovaskularisasi kornea melalui efek inhibisi pemfigoid mukosa2).
Terapi Bedah dan Prosedural
Section titled “Terapi Bedah dan Prosedural”- Fotokoagulasi laser: Pembuluh darah dikoagulasi dan dioklusi menggunakan laser argon atau Nd:YAG. Digunakan sebagai persiapan sebelum transplantasi kornea dan untuk pengobatan lipid keratopati. Risiko perdarahan dan penipisan kornea, serta sering terjadi rekanalisasi pembuluh darah dan pembentukan shunt vaskular.
- Fine needle diathermy (FND): Jarum halus dimasukkan ke dalam pembuluh darah nutrisi limbus dan dikoagulasi secara elektrik untuk oklusi. Efektif bahkan pada pembuluh darah tebal yang matang, dan dilakukan pada pembuluh darah aferen yang sulit dioklusi dengan laser argon1).
- Terapi fotodinamik (PDT): Setelah injeksi zat fotosensitif ke dalam pembuluh darah, penyinaran cahaya menghasilkan spesies oksigen reaktif yang menghancurkan dinding pembuluh. Memiliki spesifisitas tinggi tetapi mahal dan memakan waktu.
- MICE (Kemoembolisasi intravaskular mitomisin C): Mitomisin C (0,4 mg/mL) diinjeksikan langsung ke dalam pembuluh darah nutrisi menggunakan jarum 33-gauge6). Dilaporkan terjadi ghost vaskular dan perbaikan lipid keratopati pada neovaskularisasi kornea refrakter terhadap terapi konvensional6).
6. Patofisiologi dan mekanisme terjadinya secara rinci
Section titled “6. Patofisiologi dan mekanisme terjadinya secara rinci”Mekanisme pemeliharaan hak istimewa avaskular (CAP)
Section titled “Mekanisme pemeliharaan hak istimewa avaskular (CAP)”Keadaan avaskular kornea dipertahankan oleh koordinasi beberapa mekanisme penghambat angiogenesis1).
- Reseptor VEGF terlarut tipe 1 (sVEGFR1): Diproduksi secara konstitutif oleh epitel dan stroma kornea. Menjebak VEGF-A dengan afinitas tinggi, menghambat pengikatannya secara kompetitif ke reseptor terikat membran, merupakan jebakan VEGF endogen1).
- Trombospondin (TSP-1/TSP-2): Glikoprotein penghambat angiogenesis yang diekspresikan secara konstitutif di matriks ekstraseluler kornea. Menyerap VEGF dan menekan sinyal VEGFR2. Menginduksi apoptosis sel endotel vaskular melalui CD36/CD471).
- Endostatin: Fragmen terminal-C dari kolagen XVIII. Menghambat jalur VEGF dan bFGF, meningkatkan apoptosis sel endotel vaskular melalui aktivasi kaspase-3. Juga menghambat limfangiogenesis1).
- Penghalang fisik: Penghalang limbus, susunan kolagen yang rapat, dan lingkungan kornea yang relatif dingin membatasi invasi pembuluh darah1)
Faktor proangiogenik dan jalur patogenesis
Section titled “Faktor proangiogenik dan jalur patogenesis”Kerusakan CAP terjadi terutama melalui dua jalur1)2).
Jalur 1: Peningkatan produksi faktor proangiogenik akibat inflamasi dan hipoksia
Cedera kornea menyebabkan pelepasan tiga faktor angiogenik utama dari makrofag, sel epitel, dan sel endotel1).
- VEGF-A: Melalui VEGFR-2, merangsang proliferasi dan migrasi VEC, menginduksi MMP-2/MMP-9 untuk remodeling ECM1). Merupakan faktor proangiogenik terpenting pada neovaskularisasi kornea
- bFGF (FGF-2): Melalui jalur ERK/PI3K, meningkatkan produksi VEGF, dan memisahkan ikatan VE-kadherin untuk mendorong sprouting VEC1)
- PDGF: Merekrut perisit dan sel otot polos, menstabilkan pembuluh darah baru1). Pematangan pembuluh darah oleh PDGF menyebabkan resistensi terhadap terapi anti-VEGF
Jalur 2: Defisiensi sel punca limbus (LSCD)
Hilangnya sel punca limbus menyebabkan hilangnya fungsi sawar normal epitel kornea, dan invasi jaringan konjungtiva serta inflamasi persisten mempertahankan neovaskularisasi1)3).
Hubungan dengan limfangiogenesis
Section titled “Hubungan dengan limfangiogenesis”Neovaskularisasi kornea (angiogenesis) dan limfangiogenesis adalah proses yang saling terkait namun independen4). Pembuluh darah berfungsi sebagai jalur eferen untuk sel efektor imun, sedangkan pembuluh limfe berfungsi sebagai jalur aferen untuk sel penyaji antigen4). Perkembangan keduanya berperan dalam hilangnya hak istimewa imun dan reaksi penolakan pada transplantasi kornea4). VEGF-A/VEGFR-2 mendorong angiogenesis, sedangkan VEGF-C,D/VEGFR-3 mendorong limfangiogenesis4).
7. Penelitian terkini dan prospek masa depan
Section titled “7. Penelitian terkini dan prospek masa depan”Terapi gen dengan vektor AAV
Section titled “Terapi gen dengan vektor AAV”Xie dkk. (2024) mereview terapi neovaskularisasi kornea menggunakan vektor virus adeno-associated (AAV) untuk ekspresi berkelanjutan faktor anti-VEGF5). AAV2 dan AAV8 paling efisien untuk transduksi sel stroma kornea, dan injeksi intrastromal dianggap rute pemberian paling efektif5). Terapi gen AAV dapat memberikan efek anti-VEGF jangka panjang dengan dosis tunggal, namun saat ini masih dalam tahap praklinis5).
Kemoembolisasi intravaskular MMC (MICE)
Section titled “Kemoembolisasi intravaskular MMC (MICE)”Addeen dkk. (2023) melaporkan dua kasus MICE (injeksi intravaskular MMC 0,4 mg/mL dengan jarum 33-gauge) untuk neovaskularisasi refrakter setelah transplantasi kornea 6). Ghosting pembuluh darah diamati sejak awal pascaoperasi, dengan pengurangan nyeri dan peningkatan kualitas hidup 6). Tidak ada efek samping yang diamati, tetapi keamanan jangka panjang perlu dikonfirmasi.
Antisense Oligonukleotida (Aganirsen)
Section titled “Antisense Oligonukleotida (Aganirsen)”Dalam tinjauan Muller dkk. (2026), dilaporkan bahwa Aganirsen, suatu antisense oligonukleotida yang menargetkan IRS-1, menunjukkan regresi dan remisi neovaskularisasi kornea pada model praklinis 1). Penyuntingan VEGF-A dengan CRISPR/Cas9 juga menunjukkan data praklinis yang menjanjikan 1).
Sistem Nano Oftalmik
Section titled “Sistem Nano Oftalmik”Zhang dkk. (2022) melaporkan bahwa pembawa nano seperti nanopartikel, liposom, dan misel dapat meningkatkan efisiensi pengiriman obat anti-VEGF dan steroid ke dalam kornea, memungkinkan pelepasan berkelanjutan, penargetan, dan iritasi rendah 7). Aplikasi klinis masih terbatas, tetapi diharapkan dapat mengurangi beban pemberian dosis berulang.
Pentingnya Terapi Kombinasi
Section titled “Pentingnya Terapi Kombinasi”Karena neovaskularisasi kornea bersifat multifaktorial, terapi tunggal seringkali tidak memberikan efek yang memadai 1)2). Terapi kombinasi yang menargetkan beberapa jalur seperti VEGF, bFGF, PDGF, dan limfangiogenesis mungkin menjadi inti strategi pengobatan di masa depan 1).
8. Referensi
Section titled “8. Referensi”- Muller E, Feinberg L, Woronkowicz M, Roberts HW. Corneal Neovascularization: Pathogenesis, Current Insights and Future Strategies. Biology. 2026;15(2):136.
- Wu D, Chan KE, Lim BXH, et al. Management of corneal neovascularization: Current and emerging therapeutic approaches. Indian J Ophthalmol. 2024;72(Suppl 3):S354-S371.
- Drzyzga L, Spiewak D, Dorecka M, Wygledowska-Promienska D. Available Therapeutic Options for Corneal Neovascularization: A Review. Int J Mol Sci. 2024;25(10):5479.
- Zhang Z, Zhao R, Wu X, Ma Y, He Y. Research progress on the correlation between corneal neovascularization and lymphangiogenesis. Mol Med Rep. 2025;31(2):47.
- Xie M, Wang L, Deng Y, et al. Sustained and Efficient Delivery of Antivascular Endothelial Growth Factor by AAV for Treatment of Corneal Neovascularization. J Ophthalmol. 2024;2024:5487973.
- Addeen SZ, Oyoun Z, Alfhaily H, Anbari A. Outcomes of mitomycin C intravascular chemoembolization (MICE) in refractory corneal neovascularization after failed keratoplasty. Digit J Ophthalmol. 2023;29(4).
- Zhang C, Yin Y, Zhao J, et al. An Update on Novel Ocular Nanosystems with Possible Benefits in the Treatment of Corneal Neovascularization. Int J Nanomedicine. 2022;17:4911-4931.
