Yüzeysel Neovaskülarizasyon

Korneal Neovaskülarizasyon
1. Korneal Neovaskülarizasyon Nedir?
Section titled “1. Korneal Neovaskülarizasyon Nedir?”Korneal neovaskülarizasyon (corneal neovascularization; CoNV), normalde damarsız olan kornea dokusuna limbal damar ağından yeni kılcal damarların girmesi durumudur1). Belirli bir hastalık adı değildir; enfeksiyon, inflamasyon, hipoksi, travma gibi çeşitli durumlara karşı spesifik olmayan bir yanıt olarak ortaya çıkar.
Kornea, anjiyogenik inhibitör ve uyarıcı faktörler arasındaki hassas denge ile damarsız durumunu koruyan «korneal anjiyojenik ayrıcalık (corneal angiogenic privilege; CAP)» sahiptir1). Bu denge bozulduğunda, vasküler endotel hücreleri çoğalır, göç eder ve kornea stromasına girer.
Yeni damarlar anatomik konumlarına göre iki tipe ayrılır.
Derin Neovaskülarizasyon
Anterior siliyer arterlerden kornea stromasına girer.
Kronik inflamasyon veya ödem sonucu oluşur; örneğin interstisyel keratit (sifiliz, tüberküloz), stromal herpetik keratit ve büllöz keratopati.
Olgunlaşmamış yeni damarlar lipid sızıntısı, sürekli inflamasyon ve skarlaşmaya neden olabilir 1). İlerledikçe damarlar olgunlaşır, perisitlerle kaplanır ve anti-VEGF tedavisine dirençli hale gelir 1). Kornea nakli sonrası hastalarda yeni damarlar, red reaksiyonu için risk faktörüdür.
Tedavi edilmezse yeni damarlar olgunlaşır ve kendiliğinden gerilemesi zorlaşır; lipid keratopati (korneada lipid birikimi) ve kornea skarı oluşarak kalıcı görme azalmasına neden olur. Ayrıca kornea nakli gerektiğinde, yeni damarların varlığı greft reddi riskini artırır. Erken başvuru ve altta yatan nedenin tedavisi önemlidir.
2. Başlıca belirtiler ve klinik bulgular
Section titled “2. Başlıca belirtiler ve klinik bulgular”Subjektif belirtiler
Section titled “Subjektif belirtiler”- Görme azalması: Yeni damarlar veya bunların sekelleri (lipid birikimi, skar) görme aksını etkilediğinde ortaya çıkar
- Kızarıklık: Altta yatan hastalığa bağlı konjonktival hiperemi
- Asemptomatik: Lezyon görme aksına uzanmıyorsa genellikle subjektif belirti yoktur
Klinik bulgular (doktorun muayenede saptadığı bulgular)
Section titled “Klinik bulgular (doktorun muayenede saptadığı bulgular)”- Yeni damarların morfolojisi: İnce retiküler paternden, tıkanık aktif damarlara ve olgun yoğun damarlara kadar değişir
- Damarların konumu ve derinliği: Yüzeyel veya derin olduğu yarık lamba biyomikroskopisinde yarık yöntemi ve dolaylı aydınlatma ile değerlendirilir
- Ghost vessel: Kan akımı durmuş eski damarlar. Tedavi gerektirmez.
- Konjonktivalizasyon: Korneanın konjonktiva dokusu ile kaplanması. Floresein boyama ile gecikmiş boyanma olarak görülür.
- Lipid keratopati: Yeni damarlardan sızan lipidlerin kornea stromasında birikmesiyle oluşan sarı-beyaz opasite
- Vogt palizadlarının (POV) kaybı: Limbus kök hücre kaybını düşündüren önemli bir bulgu
3. Nedenler ve Risk Faktörleri
Section titled “3. Nedenler ve Risk Faktörleri”Enfeksiyonlar
Section titled “Enfeksiyonlar”- Herpes simpleks virüsü (HSV-1): Gelişmiş ülkelerde korneal neovaskülarizasyonun en yaygın enfeksiyöz nedeni 1). Stromal herpetik keratitte derin neovaskülarizasyon oluşur.
- Bakteriyel keratit: Şiddetli vakalarda kornea ülseri ve skarla birlikte damar invazyonu görülür.
- Fungal keratit: Uzamış tedavi vakalarında neovaskülarizasyon eşlik edebilir.
- Trahom ve onkoserkiyaz: Gelişmekte olan ülkelerde başlıca enfeksiyöz nedenler 1).
Hipoksi (Kontakt Lens İlişkili)
Section titled “Hipoksi (Kontakt Lens İlişkili)”Ana neden, yumuşak kontakt lenslerin uygunsuz kullanımıdır (aşırı takma). Geleneksel HEMA materyali SCL kullanıcılarının yaklaşık %80-90’ında korneanın üst kısmından (saat 10-2 yönü) damar invazyonu görülür. Epitel hasarı 1 aydan uzun sürerse, o bölgeye damarlar girer.
Kimyasal Travma
Section titled “Kimyasal Travma”Alkali travma, kornea stromasının derinliklerine nüfuz eder ve yaygın limbal kök hücre hasarı ile neovaskülarizasyona neden olur. Kornea nakli başarı oranının belirgin şekilde düşük olduğu gruplardan biridir.
Limbal Kök Hücre Yetmezliği (LSCD)
Section titled “Limbal Kök Hücre Yetmezliği (LSCD)”LSCD, korneal neovaskülarizasyonun ana yollarından biridir 1)3). Konjenital, kimyasal travma, kontakt lens aşırı kullanımı, sistemik inflamatuar hastalıklar veya iyatrojenik nedenlerle limbal kök hücreler yetmezliğe uğradığında, normal epitel bariyeri kaybolur ve damar invazyonu oluşur 3). Hafif vakalarda floresein boyama ile sarmal epitelopati görülür, orta vakalarda yüzeyel neovaskülarizasyon ve pannus ortaya çıkar 3).
Diğer Nedenler
Section titled “Diğer Nedenler”- İnflamatuar hastalıklar: SJS/TEN, oküler sikatrisyel pemfigoid, vernal keratokonjonktivit, rozasea keratiti
- Kornea nakli sonrası: Rejeksiyon reaksiyonuna bağlı neovaskülarizasyon 1)
- Dejeneratif hastalıklar: Terrien marjinal kornea dejenerasyonu, jelatinimsi damla şeklinde kornea distrofisi
Evet, çoğu durumda önlenebilir. Kornea neovaskülarizasyonunun ana nedenlerinden biri kontakt lenslere bağlı oksijen yetersizliğidir. Kullanım süresine uymak, yüksek oksijen geçirgenliğine sahip lensler kullanmak ve düzenli göz muayeneleri yaptırmak riski önemli ölçüde azaltabilir.
4. Tanı ve test yöntemleri
Section titled “4. Tanı ve test yöntemleri”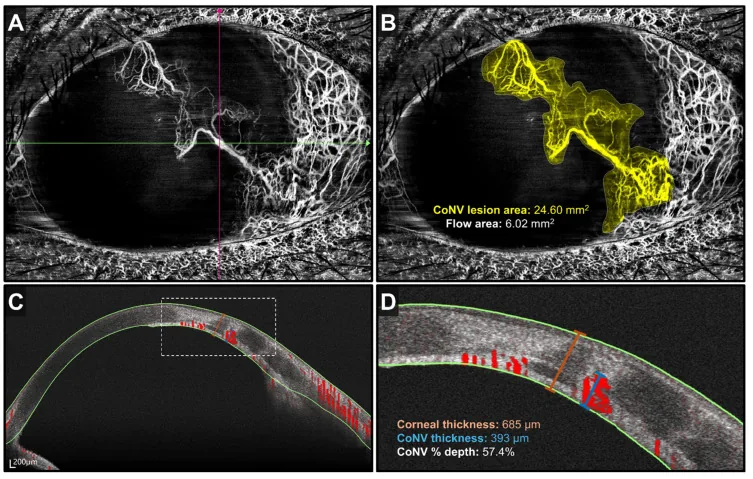
Yarık lamba biyomikroskopisi
Section titled “Yarık lamba biyomikroskopisi”Kornea neovaskülarizasyonu tanısında en temel incelemedir. Damarların konumu (kadran), derinliği (yüzeysel/derin), aktivitesi (kan akımı varlığı) ve konjonktival invazyon varlığı değerlendirilir.
- Difüzör yöntemi: Işık huzmesini genişleterek veya difüzör kullanarak bakıldığında yeni damarlar daha kolay ayırt edilir
- İndirekt aydınlatma yöntemi: İris veya lensten yansıyan ışıkla yeni damarlar ve kornea sinirleri gözlenir
- Flororesein boyama: Epitel defekti varlığı ve konjonktival invazyonun değerlendirilmesinde faydalıdır
Flororesein anjiyografi
Section titled “Flororesein anjiyografi”- Flororesein anjiyografi (FA): Vasküler perfüzyon ve sızıntıyı fonksiyonel olarak değerlendirir, aktif damarları olgun damarlardan ayırt eder1)
- İndosiyanin yeşili anjiyografi (ICGA): Derin damarlar ve besleyici damarların görüntülenmesinde üstündür ve vasküler embolizasyon hedeflemesinde faydalıdır1)
Görüntüleme
Section titled “Görüntüleme”- Ön segment OCT / OCT-A: Korneal damar ağının derinliğini ve yaygınlığını non-invaziv olarak kantitatif değerlendirebilir1)
- In vivo konfokal mikroskopi (IVCM): LSCD tanısında epitelyal bazal hücre sayımına olanak sağlar3)
| Test yöntemi | Ana değerlendirme parametreleri | Özellikler |
|---|---|---|
| Yarık lamba (biyomikroskop) | Lokasyon, derinlik, aktivite | Birinci basamak temel test |
| FA / ICGA | Perfüzyon, sızıntı, besleyici damarlar | Tedavi planlamasında faydalı |
| AS-OCT / OCT-A | Derinlik ve kantitatif değerlendirme | Non-invaziv |
5. Standart tedavi yöntemleri
Section titled “5. Standart tedavi yöntemleri”Kornea neovaskülarizasyonunun tedavisi, neden tedavisi ve neovaskülarizasyonun kendisine müdahale olmak üzere iki ana sütuna dayanır 2).
Neden tedavisi
Section titled “Neden tedavisi”- Kontakt lens kullanımının kesilmesi: Hipoksik vakalarda kullanım durdurulur ve oksijen geçirgenliği yüksek lenslere geçiş değerlendirilir. Aktif damarlar ile eski (hayalet damar) damarlar ayırt edilmelidir.
- Enfeksiyon tedavisi: Altta yatan enfeksiyöz keratit için antibiyotik, antiviral veya antifungal ilaçların uygulanması.
- LSCD tedavisi: Limbus transplantasyonu, amniyotik membran transplantasyonu gibi cerrahi tedaviler.
İlaç tedavisi
Section titled “İlaç tedavisi”- Steroid göz damlası: İnflamatuar sitokinlerin (IL-1, IL-6) baskılanması, lenfosit apoptozunun indüklenmesi ve vazodilatasyonun inhibisyonu yoluyla neovaskülarizasyonu baskılar 2). Birinci basamak tedavidir ancak uzun süreli kullanımda steroid glokomu ve enfeksiyona duyarlılık artışına dikkat edilmelidir.
- Anti-VEGF tedavisi: Bevacizumab (damla, subkonjonktival enjeksiyon, korneal stromal enjeksiyon) yaygın olarak kullanılır 1)2). Olgunlaşmamış aktif damarlarda etkilidir, ancak olgun damarlar (perisitlerle kaplı) üzerindeki etkisi sınırlıdır 1). Neovaskülarizasyon başlangıcından itibaren 2 hafta içinde perisit kaplaması %80’e ulaştığından erken tedavi önemlidir 1).
- İmmünosupresif ilaçlar: Siklosporin A göz damlası, T hücre aktivasyonunu baskılayarak steroid koruyucu etki sağlar 2). Takrolimus, sirolimus (mTOR inhibitörü) de seçeneklerdir 1).
- Doksisiklin: Mukozal pemfigoid inhibisyonu yoluyla kornea neovaskülarizasyonunu baskılar 2).
Cerrahi tedavi ve girişimsel tedaviler
Section titled “Cerrahi tedavi ve girişimsel tedaviler”- Lazer fotokoagülasyonu: Argon veya Nd:YAG lazer ile damarlar pıhtılaştırılıp tıkanır. Kornea nakli öncesi hazırlık ve lipid keratopati tedavisinde kullanılır. Kornea kanaması ve incelmesi riski vardır; damarların yeniden açılması ve şant damar oluşumu sıklıkla görülür.
- İnce iğne diatermi (FND): Limbustaki besleyici damarlara ince bir iğne sokulur ve elektriksel olarak pıhtılaştırılıp tıkanır. Olgun ve kalın damarlarda da etkilidir ve argon lazerle tıkanamayan afferent damarlar için uygulanır1).
- Fotodinamik terapi (PDT): Damar içine ışığa duyarlı madde enjekte edildikten sonra ışık uygulanarak reaktif oksijen türleri oluşturulur ve damar duvarı tahrip edilir. Yüksek özgüllüğe sahiptir ancak maliyetli ve zaman alıcıdır.
- MICE (MMC intravasküler kemoembolizasyonu): 33 gauge iğne ile mitomisin C (0.4 mg/mL) doğrudan besleyici damar içine enjekte edilir6). Geleneksel tedaviye dirençli inatçı kornea neovaskülarizasyonunda, damar gölgelenmesi ve lipid keratopatide iyileşme bildirilmiştir6).
6. Patofizyoloji ve ayrıntılı oluşum mekanizması
Section titled “6. Patofizyoloji ve ayrıntılı oluşum mekanizması”Vasküler ayrıcalık (CAP) koruma mekanizması
Section titled “Vasküler ayrıcalık (CAP) koruma mekanizması”Korneanın damarsız durumu, birden fazla anjiyogenez baskılama mekanizmasının koordineli çalışmasıyla korunur1).
- Çözünür VEGF reseptörü 1 (sVEGFR1): Kornea epiteli ve stromasından sürekli olarak üretilir. VEGF-A’yı yüksek afiniteyle bağlayarak membran bağlı VEGFR’ye bağlanmayı rekabetçi bir şekilde inhibe eden endojen bir VEGF tuzağıdır1).
- Trombospondin (TSP-1/TSP-2): Kornea ECM’sinde sürekli olarak eksprese edilen anjiyogenez baskılayıcı bir glikoproteindir. VEGF’yi ayırır ve VEGFR2 sinyalini baskılar. CD36/CD47 aracılığıyla vasküler endotel hücrelerinde apoptozu indükler1).
- Endostatin: Kollajen XVIII’in C-terminal fragmanıdır. VEGF ve bFGF yollarını inhibe eder ve kaspaz 3 aktivitesini artırarak vasküler endotel hücrelerinin apoptozunu hızlandırır. Ayrıca lenfanjiyogenezi de baskılar1).
- Fiziksel bariyer: Limbus bariyeri, yoğun kollajen dizilimi ve korneanın nispeten düşük sıcaklığı damar invazyonunu sınırlar1)
Anjiyogenik faktörler ve hastalık yolları
Section titled “Anjiyogenik faktörler ve hastalık yolları”CAP’nin bozulması esas olarak iki yoldan gerçekleşir1)2).
Yol 1: Enflamasyon ve hipoksiye bağlı artmış uyarıcı faktör üretimi
Kornea hasarı, makrofajlar, epitel hücreleri ve endotel hücrelerinden üç ana anjiyojenik faktörün salınmasına neden olur1).
- VEGF-A: VEGFR-2 aracılığıyla VEC’lerin çoğalmasını ve göçünü uyarır, MMP-2/MMP-9’u indükleyerek ECM yeniden şekillenmesini sağlar1). Korneal neovaskülarizasyonda en önemli uyarıcı faktör
- bFGF (FGF-2): ERK/PI3K yoluyla VEGF üretimini artırır, VE-kaderin bağlantılarını ayırarak VEC’lerin filizlenmesini teşvik eder1)
- PDGF: Perisitler ve düz kas hücrelerini toplayarak yeni damarları stabilize eder1). PDGF kaynaklı damar olgunlaşması, anti-VEGF tedavisine direnç oluşturur
Yol 2: Limbus kök hücre yetmezliği (LSCD)
Limbus kök hücrelerinin kaybı, kornea epitelinin normal bariyer fonksiyonunu ortadan kaldırır ve konjonktival dokunun korneaya invazyonu ile sürekli enflamasyon, yeni damarları sürdürür1)3).
Lenfanjiyogenez ile ilişki
Section titled “Lenfanjiyogenez ile ilişki”Korneal neovaskülarizasyon (anjiyogenez) ve lenfanjiyogenez birbiriyle ilişkili ancak bağımsız süreçlerdir4). Kan damarları immün efektör hücreler için efferent (merkezkaç) yol, lenf damarları ise antijen sunan hücreler için afferent (merkezcil) yol olarak işlev görür4). Her ikisinin eşzamanlı ilerlemesi, kornea naklinde immün ayrıcalığın kaybı ve red reaksiyonu ile ilişkilidir4). VEGF-A/VEGFR-2 esas olarak anjiyogenezi, VEGF-C,D/VEGFR-3 ise esas olarak lenfanjiyogenezi yönlendirir4).
7. Güncel araştırmalar ve gelecek perspektifleri
Section titled “7. Güncel araştırmalar ve gelecek perspektifleri”AAV vektörü ile gen tedavisi
Section titled “AAV vektörü ile gen tedavisi”Xie ve ark. (2024), adeno-ilişkili virüs (AAV) vektörü kullanılarak sürekli anti-VEGF faktör ekspresyonu yoluyla korneal neovaskülarizasyon tedavisini derlemiştir5). AAV2 ve AAV8, korneal stromal hücrelerin transdüksiyonu için en verimli olanlardır ve intrastromal enjeksiyon en etkili uygulama yolu olarak kabul edilir5). AAV gen tedavisi, tek bir dozla uzun süreli anti-VEGF etki sağlayabilir, ancak şu anda preklinik aşamadadır5).
MMC İntravasküler Kimyoembolizasyonu (MICE)
Section titled “MMC İntravasküler Kimyoembolizasyonu (MICE)”Addeen ve ark. (2023), kornea nakli sonrası dirençli neovaskülarizasyon için MICE (33 gauge iğne ile 0.4 mg/mL MMC’nin intravasküler enjeksiyonu) uygulanan iki olguyu bildirmiştir6). Erken postoperatif dönemde damarlarda hayaletleşme gözlenmiş, ağrıda azalma ve yaşam kalitesinde iyileşme sağlanmıştır6). Herhangi bir advers olay bildirilmemiş olmakla birlikte, uzun dönem güvenliliğin doğrulanması gerekmektedir.
Antisens Oligonükleotid (Aganirsen)
Section titled “Antisens Oligonükleotid (Aganirsen)”Muller ve ark. (2026) tarafından yapılan bir derlemede, IRS-1’i hedef alan antisens oligonükleotid Aganirsen’in preklinik modellerde korneal neovaskülarizasyonun gerilemesini ve remisyonunu sağladığı bildirilmiştir1). CRISPR/Cas9 ile VEGF-A düzenlemesi de umut verici preklinik veriler göstermektedir1).
Oftalmik Nanosistemler
Section titled “Oftalmik Nanosistemler”Zhang ve ark. (2022), nanopartiküller, lipozomlar ve miseller gibi nanotaşıyıcıların anti-VEGF ilaçların ve steroidlerin kornea içine iletim verimliliğini artırabileceğini, sürekli salım, hedefe yönelme ve daha az tahriş sağlayabileceğini bildirmiştir7). Klinik uygulama hala sınırlıdır, ancak sık enjeksiyon yükünün azaltılması beklenmektedir.
Kombinasyon Tedavisinin Önemi
Section titled “Kombinasyon Tedavisinin Önemi”Korneal neovaskülarizasyon multifaktöriyel bir durum olduğundan, tek bir tedavi yöntemi genellikle yeterli etki sağlamaz1)2). VEGF, bFGF, PDGF ve lenfanjiyogenez gibi birden fazla yolu hedef alan kombinasyon tedavileri, gelecekteki tedavi stratejilerinin merkezinde yer alabilir1).
8. Kaynaklar
Section titled “8. Kaynaklar”- Muller E, Feinberg L, Woronkowicz M, Roberts HW. Corneal Neovascularization: Pathogenesis, Current Insights and Future Strategies. Biology. 2026;15(2):136.
- Wu D, Chan KE, Lim BXH, et al. Management of corneal neovascularization: Current and emerging therapeutic approaches. Indian J Ophthalmol. 2024;72(Suppl 3):S354-S371.
- Drzyzga L, Spiewak D, Dorecka M, Wygledowska-Promienska D. Available Therapeutic Options for Corneal Neovascularization: A Review. Int J Mol Sci. 2024;25(10):5479.
- Zhang Z, Zhao R, Wu X, Ma Y, He Y. Research progress on the correlation between corneal neovascularization and lymphangiogenesis. Mol Med Rep. 2025;31(2):47.
- Xie M, Wang L, Deng Y, et al. Sustained and Efficient Delivery of Antivascular Endothelial Growth Factor by AAV for Treatment of Corneal Neovascularization. J Ophthalmol. 2024;2024:5487973.
- Addeen SZ, Oyoun Z, Alfhaily H, Anbari A. Outcomes of mitomycin C intravascular chemoembolization (MICE) in refractory corneal neovascularization after failed keratoplasty. Digit J Ophthalmol. 2023;29(4).
- Zhang C, Yin Y, Zhao J, et al. An Update on Novel Ocular Nanosystems with Possible Benefits in the Treatment of Corneal Neovascularization. Int J Nanomedicine. 2022;17:4911-4931.
