Oberflächliche Neovaskularisation

Korneale Neovaskularisation (Corneal Neovascularization)
1. Was ist korneale Neovaskularisation?
Abschnitt betitelt „1. Was ist korneale Neovaskularisation?“Die korneale Neovaskularisation (CoNV) ist ein Zustand, bei dem neue Kapillaren aus dem limbalen Gefäßplexus in das normalerweise avaskuläre Hornhautgewebe eindringen1). Es handelt sich nicht um eine spezifische Erkrankung, sondern um eine unspezifische Reaktion auf verschiedene Zustände wie Infektion, Entzündung, Hypoxie und Trauma.
Die Hornhaut besitzt ein „korneales angiogenes Privileg (CAP)“, das den avaskulären Zustand durch ein präzises Gleichgewicht zwischen angiogenen Inhibitoren und Promotoren aufrechterhält1). Wenn dieses Gleichgewicht gestört ist, proliferieren und migrieren vaskuläre Endothelzellen und dringen in das Hornhautstroma ein.
Neovaskularisationen werden nach ihrer anatomischen Lage in zwei Typen eingeteilt.
Tiefe Neovaskularisation
Sie dringen von den vorderen Ziliararterien in das Hornhautstroma ein.
Tritt bei anhaltender Entzündung oder Ödem auf, wie bei interstitieller Keratitis (Syphilis, Tuberkulose), stromaler Herpeskeratitis und bullöser Keratopathie.
Unreife Neovaskularisationen verursachen Lipidausscheidung, anhaltende Entzündung und Narbenbildung 1). Im Verlauf reifen die Gefäße, werden von Perizyten bedeckt und zeigen Resistenz gegen Anti-VEGF-Therapie 1). Bei Patienten nach Hornhauttransplantation stellen Neovaskularisationen einen Risikofaktor für Abstoßung dar.
Unbehandelt reifen die Neovaskularisationen und bilden sich nur schwer spontan zurück, was zu einer Lipidkeratopathie (Lipidablagerungen in der Hornhaut) und Hornhautnarben führt, die eine dauerhafte Sehverschlechterung verursachen. Falls eine Hornhauttransplantation erforderlich wird, erhöht das Vorhandensein von Neovaskularisationen das Risiko einer Transplantatabstoßung. Frühe Vorstellung und Behandlung der Ursache sind wichtig.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“- Sehverschlechterung: tritt auf, wenn Neovaskularisationen oder deren Folgeerscheinungen (Lipidablagerungen, Narben) die Sehachse betreffen
- Rötung: konjunktivale Hyperämie infolge der Grunderkrankung
- Asymptomatisch: oft keine subjektiven Symptome, wenn die Läsion nicht die Sehachse betrifft
Klinische Befunde (vom Arzt bei der Untersuchung festgestellt)
Abschnitt betitelt „Klinische Befunde (vom Arzt bei der Untersuchung festgestellt)“- Morphologie der Neovaskularisationen: variiert von feinem Netzwerk bis zu geschlängelten aktiven Gefäßen und reifen dichten Gefäßen
- Lage und Tiefe der Gefäße: Beurteilung mittels Spaltlampen-Spaltmethode und indirekter Beleuchtung, ob oberflächlich oder tief
- Ghost Vessels: alte Gefäße ohne Blutfluss. Keine Behandlung erforderlich.
- Konjunktivalisierung: Bedeckung der Hornhaut mit Bindehautgewebe. Nachweis durch verzögerte Anfärbung bei Fluorescein-Färbung.
- Lipidkeratopathie: gelb-weiße Trübung durch Ablagerung von Lipiden im Hornhautstroma, die aus Neovaskularisationen austreten.
- Verlust der Vogt-Palisaden (POV): wichtiger Befund, der auf einen Verlust der limbalen Stammzellen hindeutet.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Infektionen
Abschnitt betitelt „Infektionen“- Herpes-simplex-Virus (HSV-1) : häufigste infektiöse Ursache für Hornhautneovaskularisation in Industrieländern 1). Bei stromaler Herpeskeratitis kommt es zu tiefer Neovaskularisation.
- Bakterielle Keratitis : In schweren Fällen kommt es mit Hornhautgeschwür und Narbenbildung zu Gefäßeinsprossung.
- Pilzkeratitis : Kann bei längerem Verlauf mit Neovaskularisation einhergehen.
- Trachom und Onchozerkose : Hauptinfektiöse Ursachen in Entwicklungsländern 1).
Hypoxie (kontaktlinsenassoziiert)
Abschnitt betitelt „Hypoxie (kontaktlinsenassoziiert)“Hauptursache ist das übermäßige Tragen weicher Kontaktlinsen. Bei etwa 80–90 % der Träger herkömmlicher HEMA-Material-SCL wird eine Gefäßeinsprossung von oben (10–2 Uhr) beobachtet. Besteht eine Epithelschädigung länger als einen Monat, dringen an dieser Stelle Gefäße ein.
Chemisches Trauma
Abschnitt betitelt „Chemisches Trauma“Alkaliverletzungen dringen tief in das Hornhautstroma ein und verursachen ausgedehnte Limbusstammzellschädigung und Neovaskularisation. Dies ist eine der Gruppen mit deutlich geringerem Erfolg von Hornhauttransplantationen.
Limbusstammzellinsuffizienz (LSCD)
Abschnitt betitelt „Limbusstammzellinsuffizienz (LSCD)“LSCD ist einer der Hauptwege der Hornhautneovaskularisation 1)3). Wenn die Limbusstammzellen aufgrund angeborener Ursachen, chemischer Traumata, übermäßigen Tragens von Kontaktlinsen, systemischer entzündlicher Erkrankungen oder iatrogener Ursachen dysfunktional werden, geht die normale Epithelbarriere verloren und es kommt zu Gefäßeinsprossung 3). In leichten Fällen zeigt sich in der Fluoresceinfärbung eine wirbelförmige Epitheliopathie, in mittelschweren Fällen treten oberflächliche Neovaskularisation und Pannus auf 3).
Weitere Ursachen
Abschnitt betitelt „Weitere Ursachen“- Entzündliche Erkrankungen : SJS/TEN, okuläres Pemphigoid, Frühlingskatarrh, Rosazea-Keratitis.
- Nach Hornhauttransplantation : Neovaskularisation im Rahmen einer Abstoßungsreaktion 1).
- Degenerative Erkrankungen: Terrien-Margendegeneration, gelatinöse tropfenartige Hornhautdystrophie
Ja, dies ist oft vermeidbar. Eine der Hauptursachen für Hornhautneovaskularisation ist Sauerstoffmangel durch Kontaktlinsen. Durch Einhaltung der Tragedauer, Verwendung von Linsen mit hoher Sauerstoffdurchlässigkeit und regelmäßige augenärztliche Untersuchungen kann das Risiko erheblich gesenkt werden.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“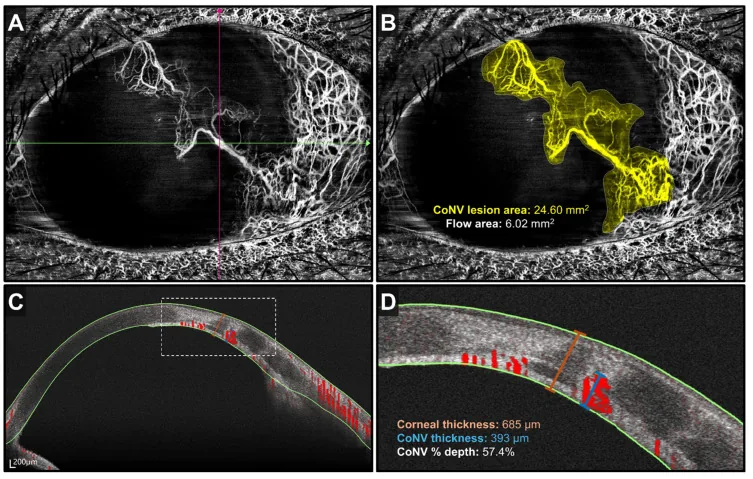
Spaltlampenmikroskopie
Abschnitt betitelt „Spaltlampenmikroskopie“Dies ist die grundlegendste Untersuchung zur Diagnose einer Hornhautneovaskularisation. Bewertet werden die Lage (Quadrant), Tiefe (oberflächlich/tief), Aktivität (Vorhandensein von Blutfluss) und das Vorhandensein einer Bindehautinvasion der Gefäße.
- Diffusormethode: Durch Verbreiterung des Lichtstrahls oder Verwendung eines Diffusors sind Neovaskularisationen leichter zu erkennen
- Indirekte Beleuchtung: Beobachtung von Neovaskularisationen und Hornhautnerven mittels reflektierten Lichts von Iris oder Linse
- Fluorescein-Färbung : nützlich zum Nachweis von Epitheldefekten und zur Beurteilung der konjunktivalen Invasion
Fluoreszenzangiographie
Abschnitt betitelt „Fluoreszenzangiographie“- Fluorescein-Angiographie (FA) : bewertet funktionell die Gefäßperfusion und -leckage und unterscheidet aktive von reifen Gefäßen1)
- Indocyaningrün-Angiographie (ICGA) : hervorragend zur Darstellung tiefer und zuführender Gefäße, nützlich für das Targeting bei Gefäßverschluss1)
Bildgebung
Abschnitt betitelt „Bildgebung“- Vorderabschnitts-OCT / OCT-A : ermöglicht die nicht-invasive quantitative Beurteilung der Tiefe und Ausdehnung des kornealen Gefäßnetzes1)
- In-vivo-Konfokalmikroskopie (IVCM) : ermöglicht die Quantifizierung epithelialer Basalzellen bei der Diagnose von LSCD3)
| Untersuchungsmethode | Hauptbewertungsparameter | Merkmale |
|---|---|---|
| Spaltlampenmikroskopie | Lage, Tiefe, Aktivität | Erstlinien-Basisuntersuchung |
| FA / ICGA | Perfusion, Leckage, zuführende Gefäße | Nützlich für die Behandlungsplanung |
| AS-OCT / OCT-A | Tiefen- und quantitative Beurteilung | Nicht-invasiv |
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Die Behandlung der kornealen Neovaskularisation basiert auf zwei Säulen: ursächliche Behandlung und Intervention an den Neovaskularisationen selbst2).
Ursächliche Behandlung
Abschnitt betitelt „Ursächliche Behandlung“- Absetzen von Kontaktlinsen: Bei Hypoxie das Tragen einstellen und einen Wechsel zu Linsen mit hoher Sauerstoffdurchlässigkeit in Betracht ziehen. Aktive Gefäße von alten (Geistergefäßen) unterscheiden.
- Infektionsbehandlung: Verabreichung von Antibiotika, Virostatika oder Antimykotika bei der zugrunde liegenden infektiösen Keratitis.
- LSCD-Behandlung: Chirurgische Behandlung wie Limbustransplantation oder Amnionmembrantransplantation.
Medikamentöse Therapie
Abschnitt betitelt „Medikamentöse Therapie“- Steroid-Augentropfen: Unterdrückung der Neovaskularisation durch Hemmung von Entzündungszytokinen (IL-1, IL-6), Induktion der Lymphozyten-Apoptose und Hemmung der Vasodilatation2). Erstlinientherapie, aber bei Langzeitanwendung auf Steroidglaukom und erhöhte Infektanfälligkeit achten.
- Anti-VEGF-Therapie: Bevacizumab (Augentropfen, subkonjunktivale oder intrastromale Injektion) wird häufig eingesetzt1)2). Wirksam bei unreifen aktiven Gefäßen, aber begrenzte Wirkung auf reife Gefäße (von Perizyten bedeckt)1). Da die Perizytenbedeckung innerhalb von zwei Wochen nach Auftreten der Neovaskularisation 80 % erreicht, ist eine frühzeitige Behandlung wichtig1).
- Immunsuppressiva: Ciclosporin A Augentropfen unterdrücken die T-Zell-Aktivierung und haben einen steroidsparenden Effekt2). Tacrolimus und Sirolimus (mTOR-Inhibitor) sind ebenfalls Optionen1).
- Doxycyclin: Unterdrückt die korneale Neovaskularisation durch Hemmung der Schleimhautpemphigoid2).
Chirurgische und interventionelle Behandlung
Abschnitt betitelt „Chirurgische und interventionelle Behandlung“- Laserphotokoagulation: Koagulation und Verschluss von Gefäßen mit Argon- oder Nd:YAG-Laser. Wird als Vorbehandlung vor Hornhauttransplantation und zur Behandlung der Lipidkeratopathie eingesetzt. Risiko von Hornhautblutung und -verdünnung; häufig Rekanalisation und Shuntgefäßbildung.
- Feinnadel-Diathermie (FND): Einführen einer dünnen Nadel in die versorgenden Gefäße des Limbus zur elektrischen Koagulation. Wirksam auch bei reifen, dicken Gefäßen; angewendet bei zuführenden Gefäßen, die mit Argonlaser schwer zu verschließen sind 1).
- Photodynamische Therapie (PDT): Injektion eines Photosensibilisators in das Gefäß, dann Lichtbestrahlung zur Erzeugung reaktiver Sauerstoffspezies und Zerstörung der Gefäßwand. Hohe Spezifität, aber hohe Kosten und Zeitaufwand.
- MICE (MMC-intravaskuläre Chemoembolisation): Direkte Injektion von Mitomycin C (0,4 mg/mL) in die versorgenden Gefäße mit einer 33-Gauge-Nadel 6). Bei therapierefraktärer kornealer Neovaskularisation wurde eine Verbesserung der Gefäßgeisterbildung und der Lipidkeratopathie berichtet 6).
6. Pathophysiologie und detaillierte Entstehungsmechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Entstehungsmechanismen“Mechanismen zur Aufrechterhaltung des kornealen Angiogeneseprivilegs (CAP)
Abschnitt betitelt „Mechanismen zur Aufrechterhaltung des kornealen Angiogeneseprivilegs (CAP)“Der gefäßfreie Zustand der Hornhaut wird durch das Zusammenspiel mehrerer angiogenesehemmender Mechanismen aufrechterhalten 1).
- Löslicher VEGF-Rezeptor 1 (sVEGFR1): Wird konstitutiv von Hornhautepithel und -stroma produziert. Bindet VEGF-A mit hoher Affinität und hemmt kompetitiv die Bindung an membrangebundene VEGFR; fungiert als endogene VEGF-Falle 1).
- Thrombospondin (TSP-1/TSP-2): Konstitutiv in der kornealen extrazellulären Matrix exprimiertes angiogenesehemmendes Glykoprotein. Sequesteriert VEGF und unterdrückt die VEGFR2-Signalgebung. Induziert Apoptose von vaskulären Endothelzellen über CD36/CD47 1).
- Endostatin: C-terminales Fragment von Kollagen XVIII. Hemmt VEGF- und bFGF-Signalwege und fördert die Apoptose vaskulärer Endothelzellen durch Aktivierung von Caspase-3. Unterdrückt auch die Lymphangiogenese 1).
- Physikalische Barriere: Die Limbusbarriere, die dichte Kollagenanordnung und die relativ kühle Umgebung der Hornhaut begrenzen das Eindringen von Blutgefäßen1)
Angiogenese-fördernde Faktoren und Entstehungswege
Abschnitt betitelt „Angiogenese-fördernde Faktoren und Entstehungswege“Der Zusammenbruch des CAP erfolgt hauptsächlich über zwei Wege1)2).
Weg 1: Erhöhte Produktion von fördernden Faktoren durch Entzündung und Hypoxie
Durch Hornhautverletzungen werden von Makrophagen, Epithelzellen und Endothelzellen drei Hauptangiogenesefaktoren freigesetzt1).
- VEGF-A: Fördert über VEGFR-2 die Proliferation und Migration von VEC, induziert MMP-2/MMP-9 und stimuliert das ECM-Remodelling1). Wichtigster fördernder Faktor bei der Hornhautneovaskularisation
- bFGF (FGF-2): Steigert über den ERK/PI3K-Signalweg die VEGF-Produktion, löst VE-Cadherin-Bindungen und fördert das Sprossen von VEC1)
- PDGF: Rekrutiert Perizyten und glatte Muskelzellen und stabilisiert neue Blutgefäße1). Die durch PDGF vermittelte Gefäßreifung führt zu einer Resistenz gegen Anti-VEGF-Therapie
Weg 2: Limbusstammzellmangel (LSCD)
Der Verlust von Limbusstammzellen führt zum Verlust der normalen Barrierefunktion des Hornhautepithels, und das Eindringen von Bindehautgewebe in die Hornhaut sowie anhaltende Entzündung erhalten die Neovaskularisation aufrecht1)3).
Zusammenhang mit der Lymphangiogenese
Abschnitt betitelt „Zusammenhang mit der Lymphangiogenese“Hornhautneovaskularisation (Angiogenese) und Lymphangiogenese sind miteinander verbundene, aber unabhängige Prozesse4). Blutgefäße dienen als efferenter Weg für Immun-Effektorzellen, während Lymphgefäße als afferenter Weg für antigenpräsentierende Zellen fungieren4). Das gleichzeitige Fortschreiten beider Prozesse ist am Verlust des Immunprivilegs und an der Abstoßung bei Hornhauttransplantationen beteiligt4). VEGF-A/VEGFR-2 treibt hauptsächlich die Angiogenese an, während VEGF-C,D/VEGFR-3 hauptsächlich die Lymphangiogenese antreibt4).
7. Aktuelle Forschung und Zukunftsperspektiven
Abschnitt betitelt „7. Aktuelle Forschung und Zukunftsperspektiven“Gentherapie mit AAV-Vektoren
Abschnitt betitelt „Gentherapie mit AAV-Vektoren“Xie et al. (2024) haben die Behandlung der Hornhautneovaskularisation durch anhaltende Expression von Anti-VEGF-Faktoren mittels Adeno-assoziierter Virus (AAV)-Vektoren übersichtsartig dargestellt5). AAV2 und AAV8 sind am effizientesten für die Transduktion von Hornhautstromazellen, und die intrastromale Injektion gilt als der wirksamste Verabreichungsweg5). Die AAV-Gentherapie kann nach einmaliger Verabreichung eine langfristige Anti-VEGF-Wirkung entfalten, befindet sich jedoch derzeit noch im präklinischen Stadium5).
MMC-intravaskuläre Chemoembolisation (MICE)
Abschnitt betitelt „MMC-intravaskuläre Chemoembolisation (MICE)“Addeen et al. (2023) berichteten über zwei Fälle von MICE (intravaskuläre Injektion von 0,4 mg/ml MMC mit einer 33-Gauge-Nadel) bei refraktären Neovaskularisationen nach Hornhauttransplantation 6). Früh postoperativ zeigte sich eine Gefäßgeisterbildung, Schmerzlinderung und Verbesserung der Lebensqualität 6). Es wurden keine unerwünschten Ereignisse beobachtet, jedoch ist eine Bestätigung der Langzeitsicherheit erforderlich.
Antisense-Oligonukleotid (Aganirsen)
Abschnitt betitelt „Antisense-Oligonukleotid (Aganirsen)“In einer Übersichtsarbeit von Muller et al. (2026) wurde berichtet, dass das auf IRS-1 abzielende Antisense-Oligonukleotid Aganirsen in präklinischen Modellen eine Regression und Remission der kornealen Neovaskularisation zeigte 1). Auch die VEGF-A-Editierung mittels CRISPR/Cas9 zeigt vielversprechende präklinische Daten 1).
Ophthalmologische Nanosysteme
Abschnitt betitelt „Ophthalmologische Nanosysteme“Zhang et al. (2022) berichteten, dass Nanoträger wie Nanopartikel, Liposomen und Mizellen die Abgabeeffizienz von Anti-VEGF-Medikamenten und Steroiden in die Hornhaut verbessern und eine verlängerte Freisetzung, Zielgerichtetheit und geringe Reizung ermöglichen können 7). Die klinische Anwendung ist noch begrenzt, aber man erhofft sich eine Verringerung der Belastung durch häufige Verabreichungen.
Bedeutung der Kombinationstherapie
Abschnitt betitelt „Bedeutung der Kombinationstherapie“Da die korneale Neovaskularisation multifaktoriell ist, reicht eine einzelne Therapie oft nicht aus 1)2). Kombinationstherapien, die mehrere Signalwege (VEGF, bFGF, PDGF, Lymphangiogenese) angreifen, könnten zukünftig im Zentrum der Behandlungsstrategien stehen 1).
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“- Muller E, Feinberg L, Woronkowicz M, Roberts HW. Corneal Neovascularization: Pathogenesis, Current Insights and Future Strategies. Biology. 2026;15(2):136.
- Wu D, Chan KE, Lim BXH, et al. Management of corneal neovascularization: Current and emerging therapeutic approaches. Indian J Ophthalmol. 2024;72(Suppl 3):S354-S371.
- Drzyzga L, Spiewak D, Dorecka M, Wygledowska-Promienska D. Available Therapeutic Options for Corneal Neovascularization: A Review. Int J Mol Sci. 2024;25(10):5479.
- Zhang Z, Zhao R, Wu X, Ma Y, He Y. Research progress on the correlation between corneal neovascularization and lymphangiogenesis. Mol Med Rep. 2025;31(2):47.
- Xie M, Wang L, Deng Y, et al. Sustained and Efficient Delivery of Antivascular Endothelial Growth Factor by AAV for Treatment of Corneal Neovascularization. J Ophthalmol. 2024;2024:5487973.
- Addeen SZ, Oyoun Z, Alfhaily H, Anbari A. Outcomes of mitomycin C intravascular chemoembolization (MICE) in refractory corneal neovascularization after failed keratoplasty. Digit J Ophthalmol. 2023;29(4).
- Zhang C, Yin Y, Zhao J, et al. An Update on Novel Ocular Nanosystems with Possible Benefits in the Treatment of Corneal Neovascularization. Int J Nanomedicine. 2022;17:4911-4931.
