中度

前房沖洗術(Anterior Chamber Washout)
一目瞭然的重點
Section titled “一目瞭然的重點”1. 前房沖洗術簡介
Section titled “1. 前房沖洗術簡介”前房沖洗術(Anterior Chamber Washout)是一種使用灌流液沖洗前房內病理性積聚物質的操作。需沖洗的病理性物質包括血液、膿液、發炎介質、化學物質及黏彈性物質(OVD)等。前房沖洗術並非獨立疾病,而是針對各種眼前段疾病或術後併發症所實施的治療技術。
前房是一個約0.2 mL的密閉空間,僅有經由小梁網的房水流出通道作為實質性排出路徑。在眼內炎、前房出血、化學燒傷等病理性物質快速積聚的情況下,自然排出有其極限,早期機械性清除直接關係到角膜內皮、虹膜、水晶體等眼內組織的保護。
前房沖洗術的主要適應症及目的如下。
| 適應症 | 沖洗目的 |
|---|---|
| 眼內炎 | 去除病原菌/致病物質,保護角膜內皮及眼內組織 |
| 出血性青光眼(前房出血) | 清除前房出血、控制眼壓、預防再出血 |
| 嬰兒前房出血 | 預防視覺剝奪性弱視 |
| 復發性出血性青光眼(角膜血染) | 預防角膜血染、降低眼壓 |
| 化學(鹼性)灼傷 | 清除前房內化學物質、減輕發炎 |
除上述5種疾病外,以下情況也會施行前房沖洗。
- 白內障術後OVD殘留高眼壓:清除導致術後一過性高眼壓的黏彈性物質。
- 白內障術後眼內炎/TASS:感染性眼內炎與非感染性毒性前眼部症候群(TASS)需早期鑑別,對於需要清除前房內發炎物質的病例,應考慮前房沖洗。
- UGH症候群:因人工水晶體偏移導致虹膜摩擦、色素散布、慢性前房出血時,輔助施行前房沖洗。
- MIGS術後/小樑切開術後前房出血:術後出血持續不退時適用。
統合分析顯示,術中前房內給予抗生素可降低術後眼內炎風險1),從前房沖洗的預防觀點來看,術中抗生素給藥的重要性已獲認可。
2. 需要前房沖洗的症狀與臨床表現
Section titled “2. 需要前房沖洗的症狀與臨床表現”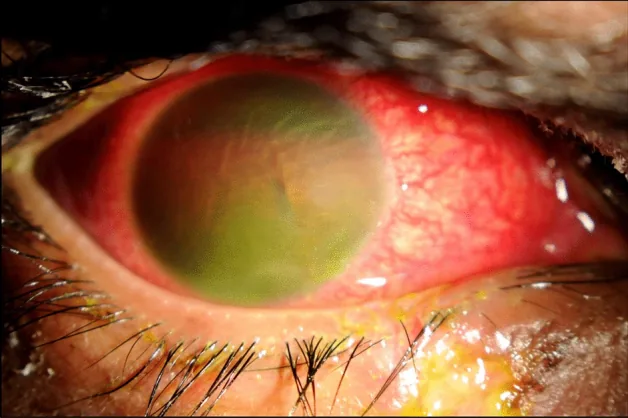
以下列出需要前房沖洗的各種病況所引起的主要自覺症狀。
- 眼內炎(感染性):術後數天內出現急劇視力下降、眼痛、充血、眼分泌物增加。症狀快速進展為其特徵。
- TASS(非感染性前眼部炎症):術後1~2天內視力下降、充血。比感染性眼內炎更早發生,眼痛通常較輕微8)。
- 前房出血:視力下降、眼痛、充血、畏光。出血量越多,視力下降越嚴重。
- 化學性灼傷:劇烈眼痛、充血、視力下降。鹼性灼傷滲入前房的速度較快。
- OVD殘留:白內障術後數小時內出現眼痛、頭痛(主要為眼壓升高引起的症狀)。
透過裂隙燈顯微鏡檢查觀察前房,判斷是否需要沖洗及緊急程度。
重度
全前房蓄膿·全前房出血:前房充滿發炎物質或血液。相當於Grade III~IV。
羊脂狀KP:角膜內皮面有大型發炎細胞沉積。暗示嚴重眼內炎。
角膜水腫·混濁:反映持續高眼壓或角膜內皮損傷。
眼底無法透見:需進行超音波檢查以判斷是否需要玻璃體手術。
3. 原因與風險因素
Section titled “3. 原因與風險因素”以下列出需要前房沖洗的各類病況之風險因素。
眼內炎(術後感染性)
Section titled “眼內炎(術後感染性)”白內障術後眼內炎的主要風險因子如下2)7):
- 術中因素:後囊破裂、玻璃體脫出(術後眼內炎風險顯著升高)
- 眼附屬器感染:活動性眼瞼炎、淚囊炎、淚道阻塞
- 全身因素:免疫不全狀態、糖尿病
- 手術因素:手術經驗、手術時間延長、下方切口(眼瞼分泌物污染風險高)
- 致病菌:最常見為表皮葡萄球菌(coagulase-negative Staphylococcus),約佔整體的60~70%7)
TASS(毒性前眼部症候群)
Section titled “TASS(毒性前眼部症候群)”非感染性前眼部炎症,主要原因如下8)。
- 器械、管路清洗不完全(酵素清潔劑殘留)
- 灌注液混入雜質
- 使用變質的黏彈性物質
- 誤用未經核准眼內使用的藥物
- 鈍挫傷:最常見原因。眼球受壓迫力導致虹膜、睫狀體血管破裂。
- 醫源性:白內障手術、MIGS術後、UGH症候群。人工水晶體若囊外固定或非對稱固定,支撐部會摩擦虹膜,虹膜色素阻塞小樑網導致色素性青光眼。虹膜損傷嚴重時會伴隨虹膜睫狀體炎及前房出血(UGH症候群)。
- 自發性:虹膜新生血管(糖尿病視網膜病變、視網膜靜脈阻塞)、眼腫瘤、血液疾病(如鐮狀紅血球症)。
- 主要因前房出血及高眼壓持續所致。
- 鐮狀紅血球症患者前房內低氧環境使紅血球鐮狀化,少量出血即易導致嚴重眼壓升高。早期清洗介入很重要。
- 鹼(石灰、強鹼清潔劑等)因具脂溶性,可穿透角膜全層進入前房,使前房內pH值急劇變化。酸燒傷在角膜實質內形成蛋白凝固層,因此對前房的穿透有限,但強酸仍可能到達前房。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”為判斷前房沖洗術的適應症,需結合以下檢查進行評估。
- 裂隙燈顯微鏡檢查:評估前房內蓄膿、出血、纖維蛋白、OVD殘留。記錄前房蓄膿的高度、色調及程度。
- 眼壓測量:OVD殘留常於術後數小時內引起急劇眼壓升高。前房出血時,紅血球阻塞小梁網導致眼壓上升。
- 視力檢查:記錄初診及追蹤期間的視力變化。
- 眼底檢查:眼內炎時玻璃體混濁的有無至關重要,直接影響是否僅行前房沖洗或需追加玻璃體切除術。
- 超音波檢查(B模式):當無法看清眼底時,評估視網膜剝離及玻璃體混濁程度。若懷疑穿孔性眼外傷,則禁用超音波生物顯微鏡(UBM)。
- 前房水採集・細菌培養:疑似眼內炎時,以27G針從側孔採集0.2 mL前房水,送細菌培養及藥物敏感性試驗。
- 鐮狀紅血球篩檢:對前房出血患者中高風險族群(非裔、地中海裔)進行檢查。
前房沖洗的手術適應症標準
Section titled “前房沖洗的手術適應症標準”以下為前房出血與眼內炎的主要手術適應症標準。
| 病況 | 手術適應症標準 |
|---|---|
| 前房出血(健康者) | 眼壓≥50 mmHg持續5天,或≥35 mmHg持續7天 |
| 前房出血(鐮狀紅血球症) | 25 mmHg以上持續超過24小時 |
| 前房出血(角膜血染) | 一旦發現角膜血染徵象即緊急施行 |
| 前房出血(嬰幼兒及兒童) | 全前房出血導致視覺遮蔽,有弱視風險時 |
| 眼內炎(前房侷限型) | 前房蓄膿且玻璃體混濁輕微 → 前房清洗合併前房內抗生素注射 |
| 眼內炎(玻璃體混濁型) | 玻璃體混濁嚴重時 → 優先進行緊急玻璃體切除術 |
5. 標準治療方法
Section titled “5. 標準治療方法”前房沖洗術的選擇取決於病情嚴重程度及醫療機構的條件。
A. 門診處置法(兩點穿刺法)
Section titled “A. 門診處置法(兩點穿刺法)”輕症或需迅速處理的病例,可於門診進行此方法。
- 消毒依循內眼手術方式進行(使用聚維酮碘進行術野消毒)。
- 多數情況可透過點眼麻醉處理。
- 在角膜上進行兩處穿刺。
- 從一側以裝有25G鈍針的注射器注入BSS(人工房水)等。
- 用棉棒輕壓對側穿刺處附近,排出前房水。
- 僅單處穿刺無法維持灌流與排液的平衡,因此必須進行兩處穿刺。
B. 手術室內的前房灌洗(使用I/A裝置)
Section titled “B. 手術室內的前房灌洗(使用I/A裝置)”若要進行徹底灌洗,則在手術室中使用白內障手術的灌流/吸引(I/A)裝置。
- 若懷疑眼內炎,從側孔以27G針頭抽取前房水0.2 mL,送細菌培養4)。
- 將I/A探頭從側孔插入,進行前房吸引與沖洗。
- 用掛鉤偏移IOL,充分沖洗囊袋內及支撐部周圍。
- 必要時向前房注入黏彈劑,以玻璃體鑷或前囊鑷移除纖維蛋白膜。
- 若存在虹膜後粘連,使用虹膜拉鉤有幫助。
- 將抗菌藥物以適當濃度混入灌注液中,可同時完成沖洗與給藥。
- 以BSS重建前房,將眼壓調整至略高後結束。
C. 眼內炎的前房沖洗與抗菌藥物注入
Section titled “C. 眼內炎的前房沖洗與抗菌藥物注入”適用於前房發炎侷限且玻璃體混濁輕微的情況。進行前房清洗的同時,將以下抗菌藥物注入前房及玻璃體內。
- 萬古黴素:1 mg/0.1 mL(涵蓋革蘭氏陽性菌)
- 頭孢他啶:2.25 mg/0.1 mL(涵蓋革蘭氏陰性菌)
若玻璃體腔內混濁廣泛,則需進行緊急玻璃體切除術。根據眼內炎玻璃體切除術研究(EVS),對於初始視力為手動(HM)以上的急性術後眼內炎,tap and inject 與立即玻璃體切除術的視力預後相當。但初始視力為光覺(LP)以下時,立即玻璃體切除術顯著優於 tap and inject3)。
D. 前房出血的前房清洗
Section titled “D. 前房出血的前房清洗”- 從角膜側切口使用西姆科針進行前房灌流。
- 若血塊較大或已硬化,則用鑷子取出,或使用玻璃體切割器切除並吸引。
- 手術時機:受傷後約第4天為宜。此時再出血風險降低,且血塊已與眼組織分離9, 11)。
E. TASS的前房沖洗
Section titled “E. TASS的前房沖洗”TASS是術後1至2天內發生的非感染性前眼部炎症,與感染性眼內炎的鑑別診斷很重要。需綜合判斷發病時間、眼痛程度及前房液培養結果8)。多數病例通過前房沖洗和積極的類固醇眼藥水治療,炎症可迅速減輕。
F. 術式比較
Section titled “F. 術式比較”| 項目 | 門診兩點穿刺法 | 手術室I/A裝置法 |
|---|---|---|
| 麻醉 | 點眼麻醉 | 點眼至局部麻醉 |
| 清洗效率 | 低至中 | 高 |
| 囊內清洗 | 困難 | 可能 |
| 適應病況 | 輕症・緊急處理 | 中度至重度 |
G. 術後管理
Section titled “G. 術後管理”- 抗菌眼藥水:使用左氧氟沙星等氟喹諾酮類眼藥水。
- 類固醇眼藥水:使用倍他米松(如Rinderon 0.1%)抑制發炎。
- 眼壓監測:仔細觀察術後眼壓變化。
- 休息與頭部抬高:前房出血沖洗後,將頭部抬高30至45度,預防再次出血10)。
若採用門診處置法(兩點穿刺法),可能可以當天來回完成。使用手術室I/A裝置進行沖洗,在輕症病例中也可當天來回完成,但對於眼內炎或嚴重前房出血,為控制術後感染及全身管理,建議住院。
6. 病理生理學・詳細發病機制
Section titled “6. 病理生理學・詳細發病機制”前房內環境與病理性物質蓄積
Section titled “前房內環境與病理性物質蓄積”前房的房水流出途徑主要僅透過小樑網及許萊姆管。當血液、膿液、黏彈性物質或化學物質積聚在此空間時,會導致排出機制受到物理或化學性阻塞,引發眼壓升高及組織損傷的連鎖反應。
眼內炎的進展機制
Section titled “眼內炎的進展機制”細菌在前房內快速增殖,引發以下連鎖反應。
- 釋放細菌毒素和炎症介質。
- 角膜內皮細胞的幫浦功能受損,導致角膜水腫惡化。
- 炎症從虹膜和睫狀體擴散至眼後段。
- 早期清除致病物質直接有助於保護角膜內皮、虹膜、玻璃體等眼內組織。
前房出血導致眼壓升高的機制
Section titled “前房出血導致眼壓升高的機制”前房出血引起的眼壓升高可經由多種機制發生11)。
- 紅血球阻塞小樑網:大量紅血球物理性阻塞小樑網。
- 溶血性青光眼:含有溶血血紅素的巨噬細胞阻塞小樑網。
- 鬼影細胞青光眼:變性紅血球(鬼影細胞)失去變形能力,阻塞小樑網。
角膜血染的機轉
Section titled “角膜血染的機轉”持續高眼壓且前房出血遷延時,角膜內皮幫浦功能受損。血紅素分解產物(如血紅素、膽紅素等)逐漸沉積於角膜基質,使角膜呈現黃褐色至棕色混濁。一旦發生角膜血染,無有效治療方法,僅能等待吸收。因此從預防觀點,對於伴有眼壓升高的遷延性前房出血,應早期進行前房沖洗以防止角膜血染的發生。
OVD殘留引起的眼壓升高
Section titled “OVD殘留引起的眼壓升高”黏彈性物質(如玻尿酸鈉)於術中使用於前房及囊袋內,若術後未充分清除,其黏性會物理性阻塞小樑網,導致術後一過性高眼壓12)。高分子量、高黏度的OVD眼壓升高風險更高。
化學灼傷對前房的影響
Section titled “化學灼傷對前房的影響”鹼性物質具脂溶性,可穿透角膜全層,使前房內pH值升高。pH值變動會損傷角膜內皮、虹膜基質及水晶體上皮。鹼性物質會溶解眼內脂質膜造成組織壞死,因此迅速稀釋並清除前房內的鹼性物質對減輕組織損傷至關重要。
UGH症候群的病理
Section titled “UGH症候群的病理”當人工水晶體囊外固定或非對稱固定時,支撐部會直接接觸並摩擦虹膜。虹膜色素積聚於小樑網,導致色素性青光眼。若虹膜損傷嚴重,會伴隨虹膜睫狀體炎及前房出血(葡萄膜炎-青光眼-前房出血症候群),若保守治療無改善,則需進行IOL更換或取出。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”術中預防性前房內抗生素給藥
Section titled “術中預防性前房內抗生素給藥”為預防術後眼內炎,大規模多中心研究顯示術中前房內注射頭孢呋辛(1 mg/0.1 mL)的有效性。前房內頭孢呋辛給藥組的眼內炎風險顯著降低,勝算比為0.26(95%信賴區間:0.15~0.45)1)。前房沖洗是術後眼內炎的治療技術,但作為預防性介入,術中前房內抗生素給藥正逐漸普及。
以聚維酮碘灌洗減少術中前房內細菌汙染
Section titled “以聚維酮碘灌洗減少術中前房內細菌汙染”術中以0.25%聚維酮碘溶液反覆灌洗眼表的島田法,據報告可降低手術結束時前房內的細菌污染率(p=0.0017)6)。在傳統術野消毒之外加上術中灌洗,可能有助於預防術後眼內炎。
術後眼內炎的全身抗菌藥物療法再評估
Section titled “術後眼內炎的全身抗菌藥物療法再評估”近期的系統性回顧指出,全身性抗菌藥物對術後眼內炎的玻璃體內移行有限5),全身給藥的角色正在重新評估中。前房內及玻璃體內局部給藥為治療主軸,全身給藥僅為輔助角色。
8. 參考文獻
Section titled “8. 參考文獻”- Bowen RC, Zhou AX, Bondalapati S, et al. Comparative analysis of the safety and efficacy of intracameral cefuroxime, moxifloxacin and vancomycin on endophthalmitis prophylaxis during cataract surgery: a systematic review and meta-analysis. Br J Ophthalmol. 2018;102(10):1261-1268. doi:10.1136/bjophthalmol-2017-311702. PMID: 29703736.
- Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126. doi:10.1016/j.ophtha.2021.10.006. PMID: 34780842.
- Endophthalmitis Vitrectomy Study Group. Results of the Endophthalmitis Vitrectomy Study. A randomized trial of immediate vitrectomy and of intravenous antibiotics for the treatment of postoperative bacterial endophthalmitis. Arch Ophthalmol. 1995;113(12):1479-1496.
- Wallin T, Parker J, Jin Y, Dubielzig R, Bhattacharya S. Cohort study of 27 cases of endophthalmitis at a single institution. J Cataract Refract Surg. 2005;31(4):735-741.
- Brockhaus L, Goldblum D, Eggenschwiler L, Zimmerli S, Marzolf A, Garweg JG. Revisiting systemic treatment in bacterial endophthalmitis: a systematic review and meta-analysis. Clin Microbiol Infect. 2019;25(10):1234-1241. doi:10.1016/j.cmi.2019.03.005. PMID: 30877061.
- Shimada H, Nakashizuka H. Cataract surgery by intraoperative surface irrigation with 0.25% povidone-iodine. J Clin Med. 2021;10(16):3611. doi:10.3390/jcm10163611. PMID: 34441906.
- Durand ML. Bacterial and fungal endophthalmitis. Clin Microbiol Rev. 2017;30(3):597-613. doi:10.1128/CMR.00113-16. PMID: 28580921; PMCID: PMC5473062.
- Cutler Peck CM, Brubaker J, Woods SE, Chan E, Mettu P, Cousins SW. Toxic anterior segment syndrome: common causes. J Cataract Refract Surg. 2010;36(7):1073-1080. doi:10.1016/j.jcrs.2010.04.025. PMID: 20622677.
- Deutsch TA, Goldberg MF. Surgical management of traumatic hyphema. Ophthalmic Surg. 1983;14(2):137-141.
- Crouch ER Jr, Frenkel M. Aminocaproic acid in the treatment of traumatic hyphema. Am J Ophthalmol. 1976;81(3):355-360.
- Bansal S, Gunasekeran DV, Ang B, Lee J, Khandelwal R, Sullivan P, Agrawal R. Controversies in the pathophysiology and management of hyphema. Surv Ophthalmol. 2016;61(3):297-308.
- Malvankar-Mehta MS, Fu A, Subramanian Y, Hutnik CML. Impact of ophthalmic viscosurgical devices in cataract surgery. J Ophthalmol. 2020;2020:7801093. doi:10.1155/2020/7801093. PMID: 33133677; PMCID: PMC7593745.
