การล้างช่องหน้าม่านตาเป็นหัตถการที่ใช้สารน้ำล้างเพื่อชะเลือด หนอง สารอักเสบ และสารหนืดยืดหยุ่น ออกจากช่องหน้าม่านตา โดยใช้รักษาโรคของส่วนหน้าตาและภาวะแทรกซ้อนหลังผ่าตัดต่างๆ
ข้อบ่งชี้หลักคือ 5 โรค ได้แก่ เยื่อบุตาอักเสบ ต้อหิน จากเลือดออก เลือดออกในช่องหน้าม่านตา ในทารก (เพื่อป้องกันตาขี้เกียจ ) ต้อหิน จากเลือดออกซ้ำ (เพื่อป้องกันกระจกตา เป็นคราบเลือด) และแผลไหม้จากสารเคมี รวมถึงกลุ่มอาการ TASS หลังผ่าตัดต้อกระจก ความดันลูกตา สูงจาก OVD ค้าง และกลุ่มอาการ UGH
เยื่อบุตาอักเสบ หลังผ่าตัดต้อกระจก และ TASS เป็นภาวะแทรกซ้อนหลังผ่าตัดที่พบได้ยากแต่รุนแรง การวินิจฉัยแยกโรคตั้งแต่เนิ่นๆ ทำได้จากประวัติการมองเห็น ลดลง ปวดตา และการอักเสบของช่องหน้าม่านตา เลือกเทคนิคตั้งแต่การเจาะสองจุดในห้องตรวจผู้ป่วยนอกไปจนถึงการใช้เครื่องดูด/ล้างในห้องผ่าตัด ขึ้นอยู่กับความรุนแรงของโรค
สำหรับเยื่อบุตาอักเสบ ให้ฉีด vancomycin 1 มก./0.1 มล. ร่วมกับ ceftazidime 2.25 มก./0.1 มล. เข้าช่องหน้าม่านตา พร้อมกัน
ข้อบ่งชี้ในการล้างเลือดออกในช่องหน้าม่านตา คือความดันลูกตา ≥50 มม.ปรอท นาน 5 วัน หรือ ≥35 มม.ปรอท นาน 7 วันในคนปกติ และทำอย่างเร่งด่วนหากมีสัญญาณของ corneal blood staining
เนื่องจากไม่มีวิธีการรักษาที่ได้ผลสำหรับ corneal blood staining เมื่อเกิดขึ้นแล้ว การแทรกแซงตั้งแต่เนิ่นๆ สำหรับเลือดออกในช่องหน้าม่านตา ที่ยืดเยื้อจึงมีความสำคัญ
การล้างช่องหน้าม่านตา (Anterior Chamber Washout) คือหัตถการที่ใช้ล้างสารที่สะสมทางพยาธิวิทยาในช่องหน้าม่านตา ออกด้วยน้ำยาล้าง สารที่ถูกล้างรวมถึงเลือด หนอง สารสื่อกลางการอักเสบ สารเคมี และสารหนืดยืดหยุ่น (OVD ) การล้างช่องหน้าม่านตาไม่ใช่โรคอิสระ แต่เป็นหัตถการรักษาที่ทำสำหรับโรคต่างๆ ของส่วนหน้าของลูกตาและภาวะแทรกซ้อนหลังผ่าตัด
ช่องหน้าม่านตา เป็นพื้นที่ปิดประมาณ 0.2 มล. โดยมีทางระบายหลักเพียงทางเดียวผ่าน trabecular meshwork ในภาวะเช่น เยื่อบุตาอักเสบ ในลูกตา (endophthalmitis) เลือดออกในช่องหน้าม่านตา (hyphema) และแผลไหม้จากสารเคมี ซึ่งสารทางพยาธิวิทยาสะสมอย่างรวดเร็ว การระบายตามธรรมชาติมีจำกัด ดังนั้นการกำจัดด้วยกลไกตั้งแต่เนิ่นๆ จึงเกี่ยวข้องโดยตรงกับการปกป้องเนื้อเยื่อภายในลูกตา เช่น เยื่อบุกระจกตา ม่านตา และเลนส์แก้วตา
ต่อไปนี้คือโรคหลักที่บ่งชี้สำหรับการล้างช่องหน้าม่านตาและวัตถุประสงค์
โรคที่บ่งชี้ วัตถุประสงค์ของการล้าง เยื่อบุตาอักเสบ ภายในลูกตาการกำจัดแบคทีเรียก่อโรคและสารระคายเคือง ปกป้องเยื่อบุกระจกตา และเนื้อเยื่อภายในลูกตา ต้อหิน เลือดออก (เลือดออกในช่องหน้าลูกตา )การกำจัดเลือดออกในช่องหน้าลูกตา ควบคุมความดันลูกตา ป้องกันเลือดออกซ้ำ เลือดออกในช่องหน้าลูกตา ในทารก การป้องกันการเกิดตาขี้เกียจ จากการขาดการมองเห็น โรคต้อหิน เลือดออกซ้ำ (กระจกตา เปื้อนเลือด) ป้องกันกระจกตา เปื้อนเลือดและลดความดันลูกตา แผลไหม้จากสารเคมี (ด่าง)กำจัดสารเคมีออกจากช่องหน้าม่านตา และลดการอักเสบ
นอกจาก 5 โรคข้างต้น การล้างช่องหน้าม่านตายังทำในกรณีต่อไปนี้:
การวิเคราะห์อภิมานแสดงให้เห็นว่าการให้ยาปฏิชีวนะในช่องหน้าม่านตา ระหว่างการผ่าตัดช่วยลดความเสี่ยงของเยื่อบุตาอักเสบ หลังผ่าตัด 1) และความสำคัญของการให้ยาปฏิชีวนะระหว่างผ่าตัดก็เป็นที่ยอมรับจากมุมมองเชิงป้องกันของการล้างช่องหน้าม่านตาเช่นกัน
Q
จำเป็นต้องล้างช่องหน้าม่านตาเมื่อใด?
A
ภาวะหลักคือการสะสมของสารทางพยาธิวิทยาในช่องหน้าม่านตา เช่น เยื่อบุตาอักเสบ ภายในลูกตา (endophthalmitis), เลือดออกในช่องหน้าม่านตา (hyphema), และแผลไหม้จากสารเคมี นอกจากนี้ยังมีข้อบ่งชี้ในภาวะความดันลูกตาสูง จากสารหนืดตกค้างหลังผ่าตัดต้อกระจก และการอักเสบของส่วนหน้าตาที่ไม่ติดเชื้อที่เรียกว่า TASS การล้างช่องหน้าม่านตาด้วยการผ่าตัดจะถูกเลือกเมื่อการรักษาแบบประคับประคองไม่ดีขึ้น หรือเพื่อป้องกันภาวะแทรกซ้อนที่ไม่สามารถกลับคืนได้ เช่น การย้อมสีกระจกตา จากเลือด (corneal blood staining)
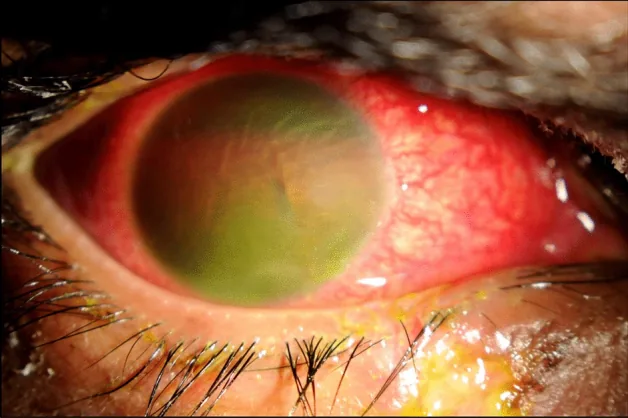
ภาพถ่ายด้วยกล้องจุลทรรศน์ชนิดกรีดของตาที่มีเลือดออกในช่องหน้าม่านตาเต็มช่อง AlGhadeer H, et al. Fireworks ocular injury in Saudi children: profile and management outcomes. Sci Rep. 2022. Figure 1. PM
CI D: PMC8993825. License: CC BY.
ภาพถ่ายด้วยกล้องจุลทรรศน์ชนิดกรีดแสดงช่องหน้าม่านตา เต็มไปด้วยเลือดจากภาวะเลือดออกในช่องหน้าม่านตา รุนแรงหลังการบาดเจ็บ ทำให้สังเกตม่านตา และรูม่านตา ได้ยาก เป็นตัวอย่างที่เหมาะสมของอาการและอาการแสดงทางคลินิกที่ต้องล้างช่องหน้าม่านตา
ต่อไปนี้คืออาการหลักที่ผู้ป่วยรู้สึกซึ่งเกิดขึ้นตามภาวะโรคที่ต้องล้างช่องหน้าม่านตา
ตรวจช่องหน้าตาด้วยกล้องจุลทรรศน์ชนิดกรีดเพื่อประเมินความจำเป็นและความเร่งด่วนในการล้างช่องหน้า
ปานกลาง
หนองในช่องหน้าลูกตา ช่องหน้าลูกตา พบในเยื่อบุตาอักเสบ และ TASS
เลือดในช่องหน้าลูกตา ที่มีระดับ : เกิดระดับของเหลวเลือดภายในช่องหน้าลูกตา เทียบเท่าระดับ I–II
การตกตะกอนของไฟบริน : ปรากฏตะกอนคล้ายร่างแหถึงเยื่อบางภายในช่องหน้าลูกตา
รุนแรง
หนองเต็มช่องหน้าลูกตา หรือเลือดเต็มช่องหน้าลูกตา : ช่องหน้าลูกตา เต็มไปด้วยสารอักเสบหรือเลือดทั้งหมด เทียบเท่าระดับ III–IV
KP ลักษณะคล้ายไขมันหมู : การสะสมของเซลล์อักเสบขนาดใหญ่ที่ผิวด้านหลังของกระจกตา บ่งชี้ถึงภาวะเยื่อบุตาอักเสบ รุนแรง
กระจกตา บวมและขุ่นความดันลูกตา สูงต่อเนื่องหรือความเสียหายของเอ็นโดทีเลียมกระจกตา
มองไม่เห็นจอประสาทตา : จำเป็นต้องตรวจอัลตราซาวนด์เพื่อพิจารณาความจำเป็นในการผ่าตัดน้ำวุ้นตา
Q
หากการมองเห็นแย่ลงทันทีหลังผ่าตัดต้อกระจก มีโอกาสเป็นเยื่อบุตาอักเสบหรือไม่?
A
การมองเห็น ลดลงอย่างรวดเร็วหลังผ่าตัดเป็นสัญญาณสำคัญของเยื่อบุตาอักเสบ หากเกิดขึ้นภายใน 1-2 วันหลังผ่าตัด ให้สงสัย TASS (ไม่ติดเชื้อ) หากเกิดขึ้นหลังจากไม่กี่วันถึง 1 สัปดาห์ ให้สงสัยเยื่อบุตาอักเสบ ติดเชื้ออย่างมาก 1) TASS มักมีอาการตาแดง และการมองเห็น ลดลงโดยมีอาการปวดเล็กน้อย ในขณะที่เยื่อบุตาอักเสบ ติดเชื้อจะมีอาการปวด ขี้ตา และหนองในช่องหน้าลูกตา ทั้งสองกรณีจำเป็นต้องพบจักษุแพทย์โดยด่วน
ปัจจัยเสี่ยงสำหรับแต่ละภาวะที่ต้องล้างช่องหน้าม่านตา มีดังนี้
ปัจจัยเสี่ยงหลักของเยื่อบุตาอักเสบ หลังผ่าตัดต้อกระจก มีดังนี้2) 7) .
ปัจจัยระหว่างผ่าตัด : ถุงหุ้มเลนส์แตกหรือวุ้นตา ไหลออก (เพิ่มความเสี่ยงเยื่อบุตาอักเสบ หลังผ่าตัดอย่างมีนัยสำคัญ)การติดเชื้อของอวัยวะรอบตา : เปลือกตาอักเสบ ชนิด active, ถุงน้ำตาอักเสบ , ท่อน้ำตาอุดตันปัจจัยทางระบบ : ภาวะภูมิคุ้มกันบกพร่อง, เบาหวานปัจจัยจากการผ่าตัด : ประสบการณ์ของศัลยแพทย์ ระยะเวลาผ่าตัดที่นานขึ้น การกรีดแผลด้านล่าง (มีความเสี่ยงสูงต่อการปนเปื้อนจากสารคัดหลั่งของเปลือกตา)เชื้อก่อโรค : ที่พบบ่อยที่สุดคือ Staphylococcus epidermidis (Staphylococcus ที่ให้ผล coagulase ลบ) ซึ่งคิดเป็นประมาณ 60-70% ของทั้งหมด7)
การอักเสบของส่วนหน้าที่ไม่ติดเชื้อ สาเหตุหลักมีดังนี้8) .
การทำความสะอาดเครื่องมือและท่อที่ไม่สมบูรณ์ (คราบผงซักฟอกเอนไซม์)
การปนเปื้อนของน้ำยาล้างตาด้วยสิ่งสกปรก
การใช้วัสดุที่มีความหนืดยืดหยุ่นที่เสื่อมสภาพ
การใช้ยาที่ไม่ได้รับการรับรองสำหรับการใช้ภายในตาโดยผิดวิธี
การบาดเจ็บแบบทื่อ : สาเหตุที่พบบ่อยที่สุด แรงกดทับลูกตาทำให้หลอดเลือดของม่านตา และซิลิอารีบอดี แตกจากหัตถการ : การผ่าตัดต้อกระจก การผ่าตัด MIGS กลุ่มอาการ UGH เมื่อ IOL ถูกยึดนอกถุงแคปซูลหรือไม่สมมาตร ส่วนรองรับจะเสียดสีกับม่านตา ทำให้เม็ดสีม่านตา อุดตันใน trabecular meshwork และเกิดต้อหินชนิดเม็ดสี หากการรบกวนม่านตา รุนแรง อาจมีม่านตาอักเสบ ร่วมกับซิลิอารีบอดี อักเสบและเลือดออกในช่องหน้าตา (กลุ่มอาการ UGH )เกิดขึ้นเอง : หลอดเลือดใหม่ในม่านตา (เบาหวานขึ้นจอตา, หลอดเลือดดำจอตาอุดตัน), เนื้องอกตา, โรคเลือด (เช่น โรคเม็ดเลือดแดงรูปเคียว )
สาเหตุหลักคือการมีเลือดออกในช่องหน้าลูกตา อย่างต่อเนื่องและความดันลูกตา สูง
ในผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว เซลล์เม็ดเลือดแดงจะเปลี่ยนรูปเป็นเคียวในสภาพแวดล้อมที่ขาดออกซิเจนในช่องหน้าลูกตา ทำให้ความดันลูกตา สูงอย่างรุนแรงแม้มีเลือดออกเพียงเล็กน้อย การแทรกแซงตั้งแต่เนิ่นๆ ด้วยการล้างช่องหน้าลูกตา จึงมีความสำคัญ
ด่าง (เช่น ปูนขาว น้ำยาทำความสะอาดที่มีฤทธิ์เป็นด่างแก่) ละลายในไขมันได้ จึงทะลุผ่านกระจกตา ทุกชั้นเข้าสู่ช่องหน้าลูกตา ทำให้ค่า pH เปลี่ยนแปลงอย่างรวดเร็ว ส่วนแผลไหม้จากกรดจะจำกัดการทะลุเข้าช่องหน้าลูกตา เนื่องจากเกิดชั้นโปรตีนจับตัวเป็นก้อนในเนื้อกระจกตา แต่กรดแก่สามารถเข้าถึงช่องหน้าลูกตา ได้
เพื่อพิจารณาข้อบ่งชี้ในการล้างช่องหน้าม่านตา จะทำการตรวจร่วมกันดังต่อไปนี้
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp)OVD ที่ตกค้างในช่องหน้าม่านตา บันทึกความสูง สี และระดับของหนองในช่องหน้าม่านตา การวัดความดันลูกตา OVD ที่ตกค้างมักทำให้ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็วภายในไม่กี่ชั่วโมงหลังผ่าตัด ในกรณีเลือดออกในช่องหน้าม่านตา ความดันจะเพิ่มขึ้นเนื่องจากการอุดตันของ trabecular meshwork โดยเม็ดเลือดแดงการตรวจวัดสายตา การตรวจอวัยวะภายในลูกตา (Fundus) : ในกรณีเยื่อบุตาอักเสบ (Endophthalmitis) การมีขุ่นของวุ้นตา เป็นสิ่งสำคัญ และส่งผลโดยตรงต่อการตัดสินใจว่าจะทำการล้างช่องหน้าม่านตาเพียงอย่างเดียวหรือเพิ่มการตัดวุ้นตา การตรวจด้วยคลื่นเสียงความถี่สูง (B-mode) : ประเมินจอประสาทตาลอก และระดับความขุ่นของวุ้นตา เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตาได้ หากสงสัยว่ามีการบาดเจ็บทะลุลูกตา ห้ามใช้กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM )การเก็บอารมณ์ขันในช่องหน้าม่านตา และเพาะเชื้อแบคทีเรีย : ในกรณีที่สงสัยว่ามีเยื่อบุตาอักเสบ ให้เก็บอารมณ์ขันในช่องหน้าม่านตา 0.2 มล. จากพอร์ตด้านข้างด้วยเข็ม 27G และส่งไปเพาะเชื้อแบคทีเรียและทดสอบความไวต่อยาการตรวจคัดกรองโรคเม็ดเลือดแดงรูปเคียว : ดำเนินการในผู้ป่วยที่มีความเสี่ยง (เชื้อสายแอฟริกันหรือเมดิเตอร์เรเนียน) ที่มีเลือดออกในช่องหน้าม่านตา
ต่อไปนี้เป็นเกณฑ์หลักสำหรับการล้างช่องหน้าม่านตาในกรณีเลือดออกในช่องหน้าม่านตา และเยื่อบุตาอักเสบ
ภาวะ เกณฑ์การผ่าตัด เลือดออกในช่องหน้าลูกตา (ผู้ที่มีสุขภาพดี) ≥50 มิลลิเมตรปรอท นาน 5 วัน หรือ ≥35 มิลลิเมตรปรอท นาน 7 วัน เลือดออกในช่องหน้าลูกตา (โรคเม็ดเลือดรูปเคียว) ≥25 มิลลิเมตรปรอท นาน ≥24 ชั่วโมง เลือดออกในช่องหน้าลูกตา (การย้อมสีกระจกตา ด้วยเลือด) ทำทันทีเมื่อพบสัญญาณของการย้อมสีกระจกตา ด้วยเลือด เลือดออกในช่องหน้าม่านตา (ทารกและเด็ก) เมื่อการบดบังการมองเห็น จากเลือดออกเต็มช่องหน้าม่านตา เป็นความเสี่ยงต่อภาวะตาขี้เกียจ เยื่อบุตาอักเสบ ภายในลูกตา (ชนิดจำกัดเฉพาะช่องหน้าม่านตา )มีหนองในช่องหน้าม่านตา และขุ่นมัวของวุ้นตา เล็กน้อย → ล้างช่องหน้าม่านตา และฉีดยาปฏิชีวนะเข้าช่องหน้าม่านตา เยื่อบุตาอักเสบ ภายในลูกตา (ชนิดขุ่นมัวของวุ้นตา )หากวุ้นตา ขุ่นมัวมาก → ให้ความสำคัญกับการตัดวุ้นตา ฉุกเฉิน
Q
เลือดออกในช่องหน้าม่านตาควรอยู่นานเท่าใดจึงจำเป็นต้องผ่าตัด?
A
ในบุคคลปกติ การล้างช่องหน้าม่านตาจะถูกบ่งชี้หากความดันลูกตา ตั้งแต่ 50 มิลลิเมตรปรอทขึ้นไปเป็นเวลา 5 วันหรือมากกว่า หรือตั้งแต่ 35 มิลลิเมตรปรอทขึ้นไปเป็นเวลา 7 วันหรือมากกว่า11) หากมีสัญญาณของการย้อมสีกระจกตา จากเลือด ควรพิจารณาการผ่าตัดเร็วโดยไม่คำนึงถึงระดับความดันลูกตา ในผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว เกณฑ์จะเข้มงวดกว่า หากความดันลูกตา ตั้งแต่ 25 มิลลิเมตรปรอทขึ้นไปเป็นเวลา 24 ชั่วโมงหรือมากกว่า ควรพิจารณาการแทรกแซง ในเด็ก เนื่องจากความเสี่ยงของภาวะตามัวจากการขาดการมองเห็น จำเป็นต้องตัดสินใจเชิงรุกมากขึ้น
เทคนิคการล้างช่องหน้าม่านตาจะถูกเลือกตามความรุนแรงของภาวะและสถานการณ์ของสถานพยาบาล
นี่คือวิธีการที่ดำเนินการเป็นหัตถการผู้ป่วยนอกในกรณีที่ไม่รุนแรงหรือเมื่อต้องการตอบสนองอย่างรวดเร็ว
การฆ่าเชื้อทำตามการผ่าตัดตาภายใน (การฆ่าเชื้อบริเวณผ่าตัดด้วยโพวิโดนไอโอดีน)
ในหลายกรณี สามารถใช้ยาชาหยอดตาได้
ทำการเจาะกระจกตา สองตำแหน่ง
จากด้านหนึ่ง ฉีด BSS (น้ำหล่อเลี้ยงลูกตาเทียม ) และอื่นๆ ด้วยกระบอกฉีดยาที่มีเข็มทู่ขนาด 25G
เปิดบริเวณใกล้กับตำแหน่งเจาะฝั่งตรงข้ามเบาๆ ด้วยสำลีเพื่อระบายน้ำหล่อเลี้ยงห้องหน้าตา
เนื่องจากไม่สามารถรักษาสมดุลระหว่างการไหลเข้าและระบายออกได้ด้วยการเจาะเพียงตำแหน่งเดียว จึงจำเป็นต้องเจาะสองตำแหน่ง
เพื่อการล้างที่เชื่อถือได้ ให้ใช้อุปกรณ์ชลประทานและดูด (I/A) ของการผ่าตัดต้อกระจก ในห้องผ่าตัด
หากสงสัยว่ามีเยื่อบุตาอักเสบ ให้ดูดเอาน้ำในช่องหน้าม่านตา 0.2 มล. ด้วยเข็ม 27G ผ่านทาง sideport และส่งไปเพาะเชื้อแบคทีเรีย 4)
สอดหัว I/A ผ่าน sideport จากนั้นดูดและล้างภายในช่องหน้าม่านตา
ใช้ตะขอเลื่อน IOL และล้างภายในถุงแคปซูลและบริเวณรอบๆ จุดรองรับอย่างทั่วถึง
หากจำเป็น ให้ฉีดสารหนืดยืดหยุ่น เข้าไปในช่องหน้าม่านตา และนำเยื่อไฟบรินออกด้วยคีมแก้วตา หรือคีมแคปซูลด้านหน้า
หากมีพังผืดยึดม่านตา ด้านหลัง การใช้ตะขอดึงม่านตา มีประโยชน์
การผสมยาปฏิชีวนะและอื่นๆ ลงในน้ำยาล้างที่ความเข้มข้นเหมาะสม จะทำให้การล้างและการให้ยาเสร็จสิ้นพร้อมกันได้
สร้างช่องหน้าม่านตา ขึ้นใหม่ด้วย BSS และปรับความดันลูกตา ให้สูงขึ้นเล็กน้อยแล้วจึงสิ้นสุด
ข้อบ่งใช้เมื่อการอักเสบจำกัดอยู่ที่ช่องหน้าม่านตา และความขุ่นของวุ้นตา มีเล็กน้อย ร่วมกับการล้างช่องหน้าม่านตา ให้ฉีดยาปฏิชีวนะต่อไปนี้เข้าช่องหน้าม่านตา และภายในวุ้นตา
แวนโคมัยซิน : 1 มก./0.1 มล. (ครอบคลุมเชื้อแกรมบวก)เซฟตาซิดิม : 2.25 มก./0.1 มล. (ครอบคลุมเชื้อแกรมลบ)
หากมีความขุ่นกระจายในแก้วตา ต้องทำการผ่าตัดแก้วตาแบบฉุกเฉิน ในการศึกษา EVS (Endophthalmitis Vitrectomy Study) สำหรับเยื่อบุตาอักเสบ เฉียบพลันหลังผ่าตัดที่มีการมองเห็น เริ่มต้นตั้งแต่เห็นมือ (HM) ขึ้นไป การเจาะและฉีดยาและการตัดแก้วตาทันทีให้ผลการพยากรณ์การมองเห็น ที่เท่าเทียมกัน อย่างไรก็ตาม สำหรับการมองเห็น เริ่มต้นที่ระดับรับรู้แสง (LP) หรือแย่กว่า การตัดแก้วตาทันทีดีกว่าอย่างมีนัยสำคัญ3) .
ทำการล้างช่องหน้าม่านตาผ่านทางพอร์ตด้านข้างของกระจกตา โดยใช้เข็มซิมโค
หากก้อนเลือดมีขนาดใหญ่หรือแข็งตัว ให้นำออกด้วยคีม หรือตัดและดูดด้วยเครื่องตัดแก้วตา
ระยะเวลาการผ่าตัด : เหมาะสมประมาณวันที่ 4 หลังการบาดเจ็บ ซึ่งสอดคล้องกับช่วงที่ความเสี่ยงของการมีเลือดออกซ้ำลดลงและก้อนเลือดแยกตัวจากเนื้อเยื่อตา9, 11) .
TASS คือภาวะอักเสบของส่วนหน้าของตาที่ไม่ติดเชื้อ ซึ่งเกิดขึ้นภายใน 1-2 วันหลังการผ่าตัด สิ่งสำคัญคือต้องแยกความแตกต่างจากเยื่อบุตาอักเสบ ติดเชื้อ การประเมินจะพิจารณาจากระยะเวลาที่เริ่มมีอาการ ระดับความปวดตา และผลการเพาะเชื้อจากน้ำในช่องหน้าตา 8) ในหลายกรณี อาการอักเสบจะลดลงอย่างรวดเร็วด้วยการล้างช่องหน้าตาและการใช้ยาหยอดตาสเตียรอยด์ อย่างเข้มข้น
รายการ วิธีการเจาะสองตำแหน่งแบบผู้ป่วยนอก วิธีใช้อุปกรณ์ I/A ในห้องผ่าตัด การดมยาสลบ ยาชาหยอดตา ยาชาหยอดตาถึงยาชาเฉพาะที่ ประสิทธิภาพการล้าง ต่ำถึงปานกลาง สูง การล้างภายในแคปซูล ยาก เป็นไปได้ ข้อบ่งชี้ เล็กน้อย / ฉุกเฉิน ปานกลางถึงรุนแรง
ยาหยอดตาปฏิชีวนะ : ใช้ยาหยอดตากลุ่มฟลูออโรควิโนโลน เช่น เลโวฟลอกซาซินยาหยอดตาสเตียรอยด์ : ใช้เบตาเมทาโซน (เช่น Rinderon 0.1%) เพื่อระงับการอักเสบการติดตามความดันลูกตา : สังเกตความผันผวนของความดันลูกตา หลังผ่าตัดอย่างใกล้ชิดการพักผ่อนและยกศีรษะสูง : หลังล้างเลือดออกในช่องหน้าม่านตา ให้ยกศีรษะสูง 30-45 องศาเพื่อป้องกันเลือดออกซ้ำ 10)
หลังการล้างเลือดออกในช่องหน้าม่านตา ความเสี่ยงของการเกิดต้อหิน จากมุมปิดยังคงมีอยู่เป็นเวลานาน ดังนั้นการติดตามความดันลูกตา อย่างสม่ำเสมอจึงเป็นสิ่งจำเป็น
ในผู้ป่วยโรคเม็ดเลือดแดงรูปเคียว หลีกเลี่ยงการใช้ยาที่ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (เช่น ไดอะม็อกซ์ ) การเพิ่มความเป็นกรดของอารมณ์ขันน้ำจะส่งเสริมการเกิดรูปเคียวในช่องหน้าม่านตา และทำให้ความดันลูกตา สูงขึ้นอีก
อาจให้ยาปฏิชีวนะทั้งระบบสำหรับเยื่อบุตาอักเสบ แต่การซึมผ่านเข้าไปในวุ้นตา มีจำกัด และไม่สามารถทดแทนการให้ยาเฉพาะที่ในวุ้นตา หรือช่องหน้าม่านตา ได้5)
พิโลคาร์พีน ไฮโดรคลอไรด์เป็นข้อห้ามใช้โดยเด็ดขาดในกรณีเลือดออกในช่องหน้าม่านตา ยานี้กระตุ้นการอักเสบ ขยายมุมตา เพิ่มเลือดออกและกระตุ้นให้เลือดออกซ้ำ
Q
การล้างช่องหน้าม่านตาสามารถทำแบบไปกลับได้หรือไม่?
A
หากทำเป็นหัตถการผู้ป่วยนอก (วิธีเจาะสองจุด) อาจสามารถทำแบบไปกลับได้ การล้างด้วยเครื่อง I/A ในห้องผ่าตัดก็สามารถทำแบบไปกลับได้ในกรณีที่ไม่รุนแรง แต่ในกรณีเยื่อบุตาอักเสบ หรือเลือดออกในช่องหน้าม่านตา รุนแรง ควรนอนโรงพยาบาลเพื่อควบคุมการติดเชื้อหลังผ่าตัดและการจัดการทั้งระบบ
ช่องหน้าม่านตา เป็นทางออกหลักของอารมณ์ขันที่เป็นน้ำผ่าน trabecular meshwork และคลอง Schlemm เมื่อเลือด หนอง สารที่มีความหนืดยืดหยุ่น หรือสารเคมีสะสมในช่องนี้ กลไกการระบายจะถูกอุดกั้นทั้งทางกายภาพและทางเคมี นำไปสู่ลูกโซ่ของความดันลูกตา ที่เพิ่มขึ้นและความเสียหายของเนื้อเยื่อ
เมื่อแบคทีเรียเพิ่มจำนวนอย่างรวดเร็วในช่องหน้าม่านตา จะเกิดลูกโซ่ดังต่อไปนี้:
สารพิษจากแบคทีเรียและตัวกลางการอักเสบถูกปล่อยออกมา
การทำงานของปั๊มของเซลล์เยื่อบุผนังกระจกตา ถูกรบกวน ทำให้เกิดอาการบวมน้ำที่กระจกตา ลุกลาม
การอักเสบจากม่านตา และซิลิอารีบอดี ้ขยายไปยังส่วนหลังของลูกตา
การกำจัดสารก่อการอักเสบในระยะแรกเชื่อมโยงโดยตรงกับการปกป้องเนื้อเยื่อภายในลูกตา เช่น เยื่อบุผนังกระจกตา ม่านตา และวุ้นตา
ความดันลูกตา ที่เพิ่มขึ้นร่วมกับเลือดออกในช่องหน้าลูกตา เกิดจากหลายกลไก11) .
การอุดตันของ trabecular meshwork โดยเม็ดเลือดแดง : เม็ดเลือดแดงจำนวนมากอุดตัน trabecular meshwork ทางกายภาพต้อหิน จากเม็ดเลือดแดงแตกต้อหิน เซลล์ผี
เมื่อความดันลูกตา สูงอย่างต่อเนื่องและมีเลือดออกในช่องหน้าม่านตา เป็นเวลานาน การทำงานของปั๊มของเอ็นโดทีเลียมกระจกตา จะบกพร่อง ผลผลิตจากการสลายฮีโมโกลบิน (เช่น ฮีมินและบิลิรูบิน) จะค่อยๆ สะสมในสโตรมาของกระจกตา ทำให้กระจกตา ขุ่นเป็นสีเหลืองน้ำตาลถึงน้ำตาล เมื่อเกิดภาวะกระจกตา เป็นคราบเลือดแล้ว ไม่มีการรักษาที่ได้ผล มีเพียงรอให้ดูดซึมเท่านั้น ดังนั้น ในมุมมองการป้องกัน ในกรณีที่มีเลือดออกในช่องหน้าม่านตา เป็นเวลานานร่วมกับความดันลูกตา สูง การล้างช่องหน้าม่านตาตั้งแต่เนิ่นๆ เป็นสิ่งสำคัญเพื่อป้องกันการเกิดภาวะกระจกตา เป็นคราบเลือด
สารที่มีความหนืดยืดหยุ่น (เช่น โซเดียมไฮยาลูโรเนต) ถูกใช้ในช่องหน้าม่านตา และถุงหุ้มเลนส์ระหว่างการผ่าตัด หากไม่ถูกกำจัดออกอย่างเพียงพอหลังการผ่าตัด ความหนืดของสารเหล่านี้อาจอุดตัน trabecular meshwork โดยตรง ทำให้เกิดความดันลูกตา สูงชั่วคราวหลังผ่าตัด 12) ยิ่ง OVD มีน้ำหนักโมเลกุลสูงและมีความหนืดสูง ความเสี่ยงต่อการเพิ่มขึ้นของความดันลูกตา ก็ยิ่งสูงขึ้น
ด่างละลายได้ในไขมัน จึงสามารถผ่านกระจกตา ทุกชั้นและเพิ่มค่า pH ในช่องหน้าม่านตา การเปลี่ยนแปลงของ pH ทำให้เกิดความเสียหายต่อเอ็นโดทีเลียมกระจกตา สโตรมาของม่านตา และเยื่อบุผิวเลนส์ ด่างละลายเยื่อหุ้มไขมันภายในตา ทำให้เนื้อเยื่อตาย ดังนั้นการเจือจางและกำจัดด่างออกจากช่องหน้าม่านตา อย่างเร่งด่วนจึงมีความสำคัญในการลดความเสียหายของเนื้อเยื่อ
เมื่อเลนส์แก้วตาเทียม ถูกยึดนอกถุงแคปซูลหรือยึดแบบไม่สมมาตร ส่วนรองรับจะสัมผัสและเสียดสีกับม่านตา โดยตรง เม็ดสีม่านตา อุดตันใน trabecular meshwork ทำให้เกิดต้อหินชนิดเม็ดสี หากความเสียหายของม่านตา รุนแรง อาจมีม่านตาอักเสบ ร่วมกับซิลิอารีบอดี และเลือดออกในช่องหน้าม่านตา (กลุ่มอาการยูเวียอักเสบ-ต้อหิน -เลือดออกในช่องหน้าม่านตา ) หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง จำเป็นต้องเปลี่ยนหรือถอด IOL ออก
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
ประสิทธิภาพของการให้เซฟูรอกซิมเข้าช่องหน้าม่านตา ระหว่างผ่าตัด (1 มก./0.1 มล.) เพื่อป้องกันเยื่อบุตาอักเสบ หลังผ่าตัดได้รับการแสดงในการศึกษาหลายศูนย์ขนาดใหญ่ ในกลุ่มที่ได้รับเซฟูรอกซิมเข้าช่องหน้าม่านตา ความเสี่ยงของเยื่อบุตาอักเสบ ลดลงอย่างมีนัยสำคัญด้วยอัตราส่วนออดส์ 0.26 (ช่วงความเชื่อมั่น 95%: 0.15–0.45)1) การล้างช่องหน้าม่านตาเป็นหัตถการรักษาเยื่อบุตาอักเสบ หลังผ่าตัด แต่การให้ยาปฏิชีวนะเข้าช่องหน้าม่านตา เพื่อป้องกันระหว่างผ่าตัดกำลังแพร่หลายมากขึ้น
ในวิธีชิมาดะ ซึ่งเกี่ยวข้องกับการชะล้างผิวตาซ้ำๆ ด้วยสารละลายโพวิโดน-ไอโอดีน 0.25% ระหว่างการผ่าตัด มีรายงานว่าอัตราการปนเปื้อนแบคทีเรียในช่องหน้าม่านตา เมื่อสิ้นสุดการผ่าตัดลดลง (p = 0.0017)6) การชะล้างระหว่างผ่าตัดนอกเหนือจากการฆ่าเชื้อบริเวณผ่าตัดแบบเดิมอาจมีส่วนช่วยในการป้องกันเยื่อบุตาอักเสบ หลังผ่าตัด
การทบทวนอย่างเป็นระบบเมื่อเร็วๆ นี้ชี้ให้เห็นว่าการผ่านของยาปฏิชีวนะชนิดให้ทั่วร่างกายเข้าไปในวุ้นตา ในกรณีเยื่อบุตาอักเสบ หลังผ่าตัดมีจำกัด 5) ทำให้มีการประเมินบทบาทของการให้ยาทั่วร่างกายใหม่ การให้ยาเฉพาะที่ในช่องหน้าม่านตา และในวุ้นตา เป็นหลักสำคัญของการรักษา ส่วนการให้ยาทั่วร่างกายยังคงเป็นเพียงบทบาทเสริมเท่านั้น
Bowen RC, Zhou AX, Bondalapati S, et al. Comparative analysis of the safety and efficacy of intracameral cefuroxime, moxifloxacin and vancomycin on endophthalmitis prophylaxis during cataract surgery: a systematic review and meta-analysis. Br J Ophthalmol. 2018;102(10):1261-1268. doi:10.1136/bjophthalmol-2017-311702. PMID: 29703736.
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126. doi:10.1016/j.ophtha.2021.10.006. PMID: 34780842.
Endophthalmitis Vitrectomy Study Group. Results of the Endophthalmitis Vitrectomy Study. A randomized trial of immediate vitrectomy and of intravenous antibiotics for the treatment of postoperative bacterial endophthalmitis. Arch Ophthalmol. 1995;113(12):1479-1496.
Wallin T, Parker J, Jin Y, Dubielzig R, Bhattacharya S. Cohort study of 27 cases of endophthalmitis at a single institution. J Cataract Refract Surg. 2005;31(4):735-741.
Brockhaus L, Goldblum D, Eggenschwiler L, Zimmerli S, Marzolf A, Garweg JG. Revisiting systemic treatment in bacterial endophthalmitis: a systematic review and meta-analysis. Clin Microbiol Infect. 2019;25(10):1234-1241. doi:10.1016/j.cmi.2019.03.005. PMID: 30877061.
Shimada H, Nakashizuka H. Cataract surgery by intraoperative surface irrigation with 0.25% povidone-iodine. J Clin Med. 2021;10(16):3611. doi:10.3390/jcm10163611. PMID: 34441906.
Durand ML. Bacterial and fungal endophthalmitis. Clin Microbiol Rev. 2017;30(3):597-613. doi:10.1128/CMR.00113-16. PMID: 28580921; PMCI D: PMC5473062.
Cutler Peck CM, Brubaker J, Woods SE, Chan E, Mettu P, Cousins SW. Toxic anterior segment syndrome: common causes. J Cataract Refract Surg. 2010;36(7):1073-1080. doi:10.1016/j.jcrs.2010.04.025. PMID: 20622677.
Deutsch TA, Goldberg MF. Surgical management of traumatic hyphema . Ophthalmic Surg. 1983;14(2):137-141.
Crouch ER Jr, Frenkel M. Aminocaproic acid in the treatment of traumatic hyphema . Am J Ophthalmol. 1976;81(3):355-360.
Bansal S, Gunasekeran DV, Ang B, Lee J, Khandelwal R, Sullivan P, Agrawal R. Controversies in the pathophysiology and management of hyphema. Surv Ophthalmol. 2016;61(3):297-308.
Malvankar-Mehta MS , Fu A, Subramanian Y, Hutnik CML. Impact of ophthalmic viscosurgical devices in cataract surgery. J Ophthalmol. 2020;2020:7801093. doi:10.1155/2020/7801093. PMID: 33133677; PMCI D: PMC7593745.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต