ถุงน้ำตาอักเสบเป็นโรคอักเสบที่เกิดจากการติดเชื้อจุลินทรีย์ก่อโรคภายในถุงน้ำตาเนื่องจากความผิดปกติของการผ่านของท่อน้ำตา แบ่งเป็นเฉียบพลันและเรื้อรัง
ถุงน้ำตาอักเสบเฉียบพลันมีลักษณะแดง บวม และปวดอย่างชัดเจนรอบถุงน้ำตา เชื้อก่อโรคที่พบบ่อยคือ Staphylococcus aureus และ Streptococcus pneumoniae
ถุงน้ำตาอักเสบเรื้อรังมีอาการหลักคือน้ำตาไหลและขี้ตา เมื่อกดถุงน้ำตาจะมีหนองไหลย้อนออกจากจุดน้ำตา
ในถุงน้ำตาอักเสบเฉียบพลัน ให้ยาปฏิชีวนะทั้งระบบและเฉพาะที่ หากปวดมากให้เจาะระบายหนอง
ถุงน้ำตาอักเสบเรื้อรังรักษาให้หายขาดด้วยยาปฏิชีวนะเพียงอย่างเดียวได้ยาก จำเป็นต้องผ่าตัดเชื่อมถุงน้ำตากับจมูก (DCR ) อัตราความสำเร็จของ DCR อยู่ที่ 90-99% 2)
ถุงน้ำตาอักเสบในทารกแรกเกิดเกิดจากการอุดตันของท่อน้ำตาจมูกแต่กำเนิด รักษาด้วยยาปฏิชีวนะหยอดตาและนวดถุงน้ำตา ร่วมกับการสังเกตอาการ หากไม่ดีขึ้นให้สอบสวนท่อน้ำตา 1)
ในนิ่วในท่อน้ำตา นิ่วจากเชื้อรา Actinomyces พบได้บ่อยที่สุด การกำจัดออกให้หมดภายใต้การส่องกล้องท่อน้ำตา เป็นพื้นฐานของการรักษา 2)
ถุงน้ำตาอักเสบ (dacryocystitis) เป็นโรคอักเสบที่เกิดจากการติดเชื้อจุลินทรีย์ก่อโรคภายในถุงน้ำตาเนื่องจากทางเดินน้ำตาอุดตัน แบ่งออกเป็นถุงน้ำตาอักเสบเฉียบพลันและเรื้อรัง
ถุงน้ำตาอักเสบเฉียบพลันเป็นภาวะที่มีการอักเสบเป็นหนองเฉียบพลันจากถุงน้ำตาลุกลามไปยังเนื้อเยื่อรอบข้าง มีอาการปวดอย่างรุนแรง บวม แดง และอาจลุกลามไปเป็นเซลลูไลติสของเบ้าตา (การติดเชื้อลึกในเบ้าตา ) ส่วนถุงน้ำตาอักเสบเรื้อรังเป็นภาวะที่มีการคั่งของของเสียและเมือกเนื่องจากการตีบหรืออุดตันของถุงน้ำตาและท่อน้ำตาจมูก ทำให้แบคทีเรียเจริญเติบโตมากเกินไป อาการหลักคือน้ำตาไหลเรื้อรังและขี้ตา
ถุงน้ำตาอักเสบในทารกแรกเกิดเป็นภาวะที่มีการติดเชื้อแทรกซ้อนบนภาวะท่อน้ำตาจมูกตันแต่กำเนิด (CNLDO ) โรคนิ่วน้ำตาเป็นภาวะที่มีการเกิดนิ่วจากแบคทีเรียภายในทางเดินน้ำตา ทำให้เกิดท่อน้ำตาอักเสบ และถุงน้ำตาอักเสบซ้ำๆ โดยเชื้อ Actinomyces เป็นสาเหตุที่พบบ่อยที่สุด
อุบัติการณ์ของภาวะท่อน้ำตาจมูกตันที่ได้มาและมีอาการคือ 30.47 ต่อ 100,000 คน-ปี โดยผู้หญิง (43.06 ต่อ 100,000 คน-ปี) สูงกว่าผู้ชาย (18.01 ต่อ 100,000 คน-ปี) ประมาณ 2.4 เท่า10)
ชนิด พยาธิสภาพ กลุ่มที่พบบ่อย อาการหลัก ถุงน้ำตาอักเสบเฉียบพลัน การอักเสบเป็นหนองเฉียบพลันจากถุงน้ำตาลุกลามไปเนื้อเยื่อรอบข้าง ผู้สูงอายุ, ประวัติท่อน้ำตาจมูกอุดตัน ปวด, บวม, แดง ถุงน้ำตาอักเสบเรื้อรัง การตีบของถุงน้ำตาและท่อน้ำตาจมูก → การคั่งของสารคัดหลั่ง ผู้หญิงสูงอายุ น้ำตาไหล, ขี้ตา, มีหนองไหลย้อนกลับ ถุงน้ำตาอักเสบในทารกแรกเกิด ท่อน้ำตาอุดตันแต่กำเนิด + การติดเชื้อแทรกซ้อนทารกแรกเกิด ถุงน้ำตาบวม มีขี้ตาเป็นหนองปนเมือก นิ่วในถุงน้ำตา เกิดนิ่วจากแบคทีเรีย → ท่อน้ำตาอุดตัน ผู้ใหญ่ น้ำตาไหล ถุงน้ำตาอักเสบซ้ำ
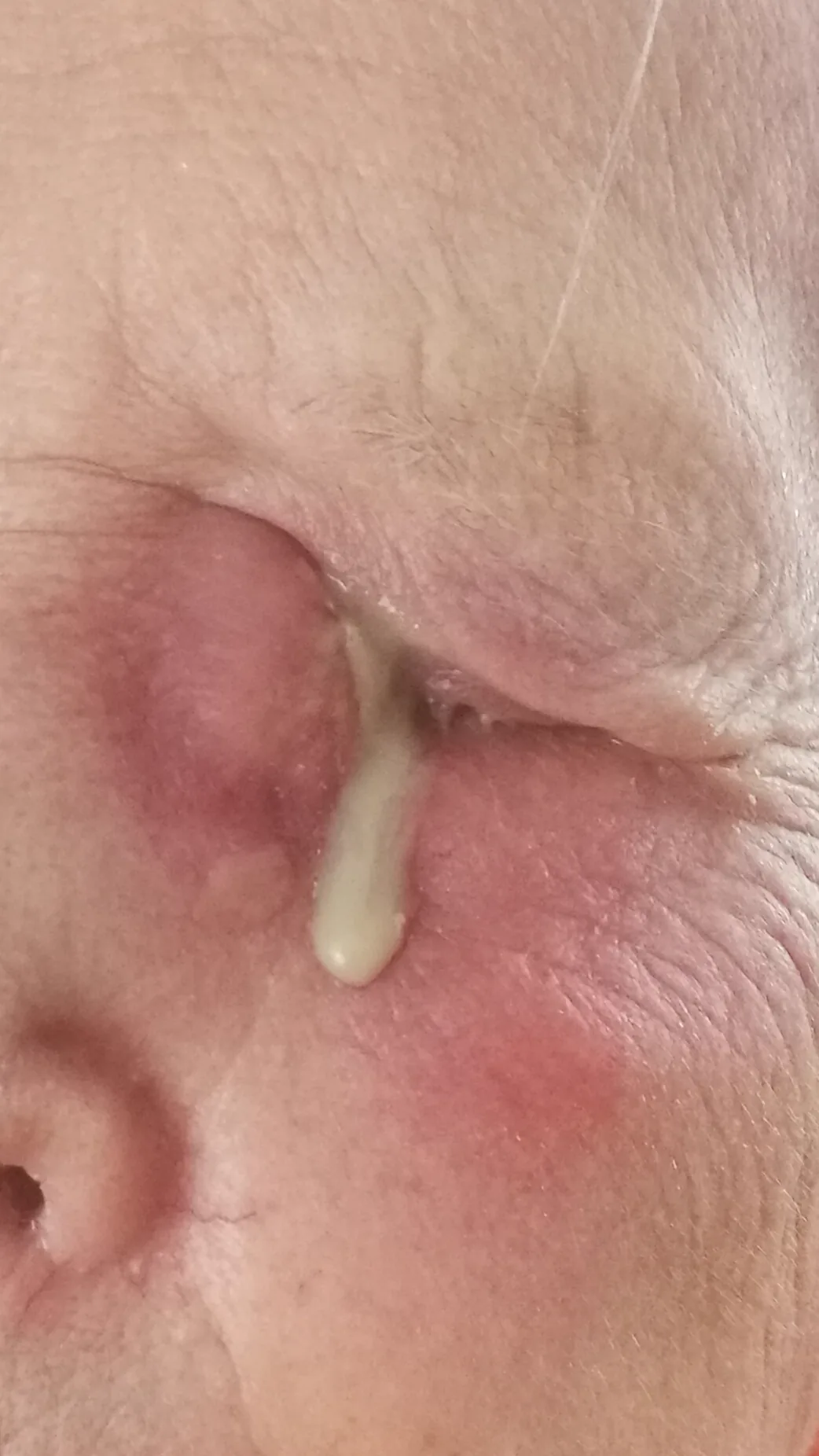
ถุงน้ำตาอักเสบเฉียบพลัน: ภาพทางคลินิกแสดงรอยแดงและบวมอย่างชัดเจนใต้หัวตาซ้าย (ถุงน้ำตาโต) และมีขี้ตา Wikimedia Commons. Natanalyzator. Left side Dacryocystitis woman 80 years. 2023. Figure 1. Source ID: commons_dacryocystitis_clinical. License: CC BY-SA 4.0.
ถุงน้ำตาอักเสบเฉียบพลันข้างซ้ายในหญิงอายุ 80 ปี: มีรอยแดงและบวมอย่างชัดเจนใต้หัวตา (บริเวณถุงน้ำตา) ร่วมกับผิวหนังตึง และพบขี้ตาเกาะด้วย สอดคล้องกับลักษณะที่ตรวจพบด้วยตาเปล่าของถุงน้ำตาอักเสบเฉียบพลัน (รอยแดง บวม กดเจ็บใต้หัวตา) ที่กล่าวถึงในหัวข้อ “อาการหลักและอาการแสดงทางคลินิก”
อาการของถุงน้ำตาอักเสบเฉียบพลัน
น้ำตาไหลและขี้ตา : พบตั้งแต่เริ่มแรก
รอยแดง บวม และปวดอย่างชัดเจนบริเวณถุงน้ำตา : บวมใต้หัวตา (หางตา) ร่วมกับเจ็บรุนแรงเมื่อสัมผัส
ลุกลามเป็นเยื่อบุตาอักเสบ รอบเบ้าตา : หากเชื้อแพร่กระจายลึก อาจทำให้ตาโปน กลอกตาได้จำกัด และสายตาพร่า มัว
อาการของถุงน้ำตาอักเสบเรื้อรัง
น้ำตาไหลและขี้ตา : อาการที่คงอยู่นานเป็นเวลานาน
บวมเล็กน้อยรอบถุงน้ำตา : บวมคงที่แต่ไม่เด่นชัดเท่าระยะเฉียบพลัน
เยื่อบุตาอักเสบ เรื้อรังที่ดื้อต่อการรักษาเยื่อบุตาอักเสบ ซ้ำร่วมด้วย
หนองไหลย้อนออกจากจุดน้ำตา : หนองออกจากจุดน้ำตาเมื่อกดถุงน้ำตาหรือขณะตรวจล้างท่อน้ำตา
ในถุงน้ำตาอักเสบเฉียบพลัน มักมีอาการบวมอย่างฉับพลันบริเวณใต้หัวตาด้านใน (ใต้คันธัส内侧) ร่วมกับปวดอย่างรุนแรง อาจมีไข้และอ่อนเพลียทั่วไปร่วมด้วย
ในถุงน้ำตาอักเสบเรื้อรัง อาการหลักคือน้ำตาไหล (น้ำตาไม่หยุด) และขี้ตา ผู้ป่วยมักมาด้วยข้อร้องเรียน “เมื่อกดตาจะมีอะไรคล้ายหนองออกมา” หรือ “ตาแดง ซ้ำแล้วซ้ำเล่าไม่หาย”
ในถุงน้ำตาอักเสบในทารกแรกเกิด พบบวมบริเวณถุงน้ำตา ขี้ตาเป็นมูกหนอง และน้ำตาไหล การล้างถุงน้ำตาหรือกดถุงน้ำตาจะพบหนองไหลย้อนกลับ รายงานระบุว่าเชื้อก่อโรคที่พบบ่อยคือ Staphylococcus aureus และ Haemophilus influenzae
ถุงน้ำตาอักเสบเฉียบพลัน : มีรอยแดง บวม และกดเจ็บชัดเจนบริเวณใต้หัวตาด้านใน ผิวหนังตึง ในรายรุนแรงอาจลุกลามเป็นเยื่อบุตาอักเสบ รอบเบ้าตา ทำให้ตาโปนและการเคลื่อนไหวลูกตาผิดปกติ
ถุงน้ำตาอักเสบเรื้อรัง : คลำพบกวมเล็กน้อยบริเวณถุงน้ำตา การกดถุงน้ำตาหรือตรวจล้างท่อน้ำตาจะพบหนองไหลย้อนออกจากจุดน้ำตา หนองที่ออกมาจะถูกส่งตรวจย้อมและเพาะเชื้อเพื่อระบุเชื้อก่อโรคและทดสอบความไวต่อยา
นิ่วในท่อน้ำตา : ถุงน้ำตาอักเสบและท่อน้ำตาอักเสบ เป็นซ้ำ นิ่วจากแบคทีเรียจะเห็นเป็นเส้นใยแตกแขนงแกรมบวกภายใต้กล้องจุลทรรศน์
Q
ถุงน้ำตาอักเสบสังเกตได้จากอาการใด?
A
ถุงน้ำตาอักเสบเฉียบพลันมักสังเกตได้จากอาการปวดอย่างรุนแรง บวม และแดงบริเวณใต้หัวตาด้านใน ถุงน้ำตาอักเสบเรื้อรังมีลักษณะเด่นคือน้ำตาไหลและขี้ตาที่คงอยู่ และมีหนองออกเมื่อกดหัวตา (หนองไหลย้อนจากจุดน้ำตา) ในทารกแรกเกิด อาการหลักคือบวมใกล้หัวตาด้านในและขี้ตาเป็นมูกหนอง
ภาวะถุงน้ำตาอักเสบ (dacryocystitis) มักเกิดเป็นภาวะแทรกซ้อนในผู้สูงอายุที่มีการอุดตันของท่อน้ำตาจมูก ท่อน้ำตาจมูกในเพศหญิงมีแนวโน้มแคบกว่าในทางกายวิภาค จึงพบได้บ่อยในเพศหญิง อัตราการเกิดอาการของภาวะท่อน้ำตาจมูกอุดตันที่ได้มาคือ 30.47 ต่อ 100,000 คน-ปี โดยในเพศหญิง (43.06 ต่อ 100,000) สูงกว่าเพศชาย (18.01 ต่อ 100,000) ประมาณ 2.4 เท่า 10) อัตราการเกิดเพิ่มขึ้นตามอายุ และสูงสุดในช่วงอายุ 70–79 ปี 10) ไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างเชื้อชาติ (ผิวขาวและไม่ใช่ผิวขาว) 10) .
ภาวะถุงน้ำตาอักเสบในทารกแรกเกิดประมาณว่าพบในประมาณ 2–4% ของกรณีท่อน้ำตาจมูกอุดตันแต่กำเนิด (CNLDO ) ที่พัฒนาเป็นถุงน้ำตาอักเสบ อัตราการหายเองของ CNLDO นั้นสูงถึง 96% ที่อายุ 12 เดือน 3) อัตราการเกิดถุงน้ำตาอักเสบเฉียบพลันในถุงน้ำตาคั่งแต่กำเนิด (CDC) รายงานว่าอยู่ระหว่าง 15.2% ถึง 75% 6) .
ผลการรักษาด้วยการสอบสวน (probing) มีแนวโน้มลดลงตามอายุ: 80–90% ที่อายุ 1 ปี, 73–84% ที่ 2 ปี, 65–75% ที่ 3 ปี และ 63% ที่อายุ 4–5 ปี 5) .
นิ่วในถุงน้ำตา (dacryoliths) รายงานว่าพบใน 7.5% ของกรณีท่อน้ำตาจมูกอุดตัน 2) และเป็นปัจจัยเสี่ยงต่อการเกิดถุงน้ำตาอักเสบเฉียบพลัน.
การตรวจดู คลำ และกดถุงน้ำตา
การกดถุงน้ำตา (วิธี Crigler) : กดบริเวณถุงน้ำตาใต้หัวตาด้านในเพื่อตรวจหาหนองไหลย้อนกลับจากจุดน้ำตา หากพบการไหลย้อน การวินิจฉัยถุงน้ำตาอักเสบเกือบจะแน่นอน.
การตรวจดูในระยะเฉียบพลัน : ตรวจดูรอยแดง บวม ร้อน และกดเจ็บบริเวณถุงน้ำตา หากมีตาโปนหรือความผิดปกติของการเคลื่อนไหวลูกตา ให้สงสัยการลุกลามไปยังเซลลูไลติสของเบ้าตา .
การล้างและตรวจท่อน้ำตา
การล้างท่อน้ำตา (การทดสอบความแจ้งของท่อน้ำตา) : ฉีดน้ำเกลือผ่านจุดน้ำตา หากมีหนองไหลย้อนกลับ ยืนยันการวินิจฉัยถุงน้ำตาอักเสบ นอกจากนี้ยังมีประโยชน์ในการระบุตำแหน่งที่อุดตัน.
การเพาะเชื้อแบคทีเรียและการตรวจสเมียร์ : ใช้หนองที่ระบายออกเป็นตัวอย่างเพื่อระบุเชื้อก่อโรคและทดสอบความไวต่อยาปฏิชีวนะ.
การส่องกล้องท่อน้ำตา 2) .
การตรวจทางภาพรังสี
การตรวจซีทีสแกน : เพื่อประเมินเบ้าตา และโพรงอากาศข้างจมูก ตรวจดูการลุกลามไปยังเซลลูไลติสของเบ้าตา .
การตรวจถุงน้ำตาด้วยสารทึบรังสี : ฉีดสารทึบรังสีผ่านจุดน้ำตาเพื่อระบุตำแหน่งที่อุดตัน
ในถุงน้ำตาอักเสบเฉียบพลัน แบคทีเรียแกรมบวกพบมากที่สุด โดย Staphylococcus aureus (สแตฟิโลค็อกคัส ออเรียส) และ Streptococcus pneumoniae (สเตรปโตค็อกคัส นิวโมเนีย) เป็นแบคทีเรียก่อโรคทั่วไป3) ในถุงน้ำตาอักเสบเรื้อรัง นอกจากแบคทีเรียแกรมบวก เช่น Staphylococcus epidermidis และ Corynebacterium spp. แล้ว ยังตรวจพบแบคทีเรียแกรมลบ เช่น Pseudomonas aeruginosa ด้วย4) ในถุงน้ำตาอักเสบเฉียบพลัน แบคทีเรียที่ใช้ออกซิเจนเป็นหลัก ในขณะที่ถุงน้ำตาอักเสบเรื้อรัง สัดส่วนของแบคทีเรียที่ไม่ใช้ออกซิเจนจะเพิ่มขึ้น3,4) .
ชนิดของแบคทีเรีย ถุงน้ำตาอักเสบเฉียบพลัน ถุงน้ำตาอักเสบเรื้อรัง S. aureus พบบ่อยที่สุด3) ตรวจพบ S. pneumoniae พบบ่อย3) พบน้อย S. epidermidis พบน้อย พบบ่อย4) Corynebacterium spp.ตรวจพบ มาก4) Pseudomonas spp.พบน้อย ตรวจพบ4) แบคทีเรียไม่ใช้ออกซิเจน น้อย เพิ่มขึ้น3,4)
กายวิภาคของการส่องกล้องท่อน้ำตา
แบคทีเรียที่พบบ่อยที่สุดที่ทำให้นิ่วในท่อน้ำตาคือแอคติโนมัยสีท โดยชนิดที่เป็นตัวแทนคือ Actinomyces ที่ไม่ใช้ออกซิเจน สามารถวินิจฉัยได้หากการย้อมแกรมพบเส้นใยแตกแขนงที่ติดสีแกรมบวก
เซลลูไลติสของเบ้าตา เนื้องอกถุงน้ำตา DCR และ 69% เป็นมะเร็ง2) หากก้อนโตเร็ว จำเป็นต้องตัดชิ้นเนื้อตรวจถุงน้ำเดอร์มอยด์
การแยกจากเนื้องอก — ห้ามพลาดเด็ดขาด
สิ่งสำคัญคือต้องแยกเนื้องอกถุงน้ำตา ออกแม้จะมีอาการคล้ายถุงน้ำตาอักเสบเรื้อรัง โดยเฉพาะอย่างยิ่งหากก้อนโตเร็วหรือไม่ตอบสนองต่อยาปฏิชีวนะ ควรตัดชิ้นเนื้อระหว่างการทำ DCR หรือโดยการเจาะวินิจฉัย
ให้ยาปฏิชีวนะทั้งระบบและเฉพาะที่เพื่อป้องกันการแพร่กระจายของการอักเสบ หากปวดบริเวณถุงน้ำตามาก ให้เจาะระบายหนอง หลังการอักเสบสงบ วางแผนผ่าตัดรากถอนโคน (DCR )
การรักษาด้วยยาปฏิชีวนะ :
ยาปฏิชีวนะหยอดตา : Levofloxacin 1.5% 4 ครั้ง/วัน หรือ Tosufloxacin 0.3% 4 ครั้ง/วันยาปฏิชีวนะรับประทาน : Cefdinir 300 มก./วัน แบ่ง 3 ครั้ง หรือ Amoxicillin/Clavulanic acid 1 เม็ด 3 ครั้ง/วัน (7-14 วัน)กรณีรุนแรง (เมื่อลุกลามถึงเซลลูไลติสเบ้าตา ) : Ceftriaxone 1-2 กรัม/วัน ฉีดเข้าหลอดเลือดดำ
หลังการอักเสบสงบ วางแผนผ่าตัดเชื่อมถุงน้ำตากับโพรงจมูก (DCR ) เป็นการรักษารากถอนโคน การระบายหนองเพียงอย่างเดียวจะทำให้กลับเป็นซ้ำ ดังนั้นจำเป็นต้องสร้างทางน้ำตาใหม่
ถุงน้ำตาอักเสบเรื้อรังรักษาให้หายขาดด้วยยาปฏิชีวนะเพียงอย่างเดียวได้ยาก การรักษารากถอนโคนคือการสร้างทางน้ำตาใหม่ ต้องใส่ท่อน้ำตาหรือผ่าตัดเชื่อมถุงน้ำตากับโพรงจมูก (DCR ) อัตราการอุดตันซ้ำหลังใส่ท่อน้ำตาแบบไม่เห็นภาพในถุงน้ำตาอักเสบเรื้อรังสูงถึง 45-80%
DCR มีอัตราความสำเร็จ 90-99% 2) อัตราความสำเร็จของการใส่ท่อน้ำตา ภายใต้กล้องส่องทางน้ำตา (วิธี DEP/SEP) คือ 70-87% หลังจากถอดท่อ 1 ปี 2) อัตราการรอดชีวิตที่ 3000 วันหลังถอดท่อคือ 64% โดยมีความเสี่ยงกลับเป็นซ้ำในระยะยาว 2) ปัจจัยที่เกี่ยวข้องกับการกลับเป็นซ้ำคือ ประวัติถุงน้ำตาอักเสบ ระยะเวลาโรคที่ยาวนาน ระยะอุดตันที่ยาว และเพศชาย 2)
ทั้ง DCR ทางภายนอกและ DCR ทางภายในมีอัตราความสำเร็จสูง 4,5) DCR ทางภายนอกต้องกรีดผิวหนังแต่สามารถมองเห็นโดยตรง และมีรายงานแนวโน้มอัตราความสำเร็จสูงกว่าเล็กน้อย 5) DCR ทางภายใน (DCR ส่องกล้องทางจมูก) มีข้อดีคือไม่ต้องกรีดผิวหนังและสวยงามกว่า 4)
เทคนิคการผ่าตัด อัตราความสำเร็จ ผลระยะยาว ลักษณะเด่น DCR (ทางภายนอก)90-99%2) อัตราการอุดตันซ้ำน้อยกว่า 10% มาตรฐานทองคำ DCR (ทางจมูก)85-95%4) ใกล้เคียงกับทางภายนอก ไม่ต้องกรีดผิวหนัง, สวยงาม การใส่ท่อส่องกล้องท่อน้ำตา 70-87% (1 ปี)2) 64% ที่ 3000 วัน2) รุกรานน้อย, ทำเป็นผู้ป่วยนอก การใส่ท่อแบบไม่เห็นภาพ 20-55% อัตราการอุดตันซ้ำ 45-80% ปัจจุบันไม่แนะนำ
Q
โรคถุงน้ำตาอักเสบเรื้อรังรักษาให้หายได้ด้วยยาเพียงอย่างเดียวหรือไม่?
A
ยากที่จะหายขาดด้วยยาปฏิชีวนะเพียงอย่างเดียว การรักษาให้หายขาดจำเป็นต้องผ่าตัดเชื่อมต่อถุงน้ำตากับโพรงจมูก (DCR ) ซึ่งมีอัตราความสำเร็จสูงถึง 90-99% การใส่ท่อน้ำตา เพียงอย่างเดียว (ใส่ท่อแบบไม่เห็นภาพ) มีอัตราการอุดตันซ้ำสูงถึง 45-80% และปัจจุบันไม่แนะนำ การใส่ท่อภายใต้กล้องส่องทางน้ำตาเป็นการรักษาที่มีการบุกรุกน้อย แต่อัตราความสำเร็จหลัง 1 ปีอยู่ที่ 70-87% ซึ่งไม่สูงเท่า DCR
Q
การผ่าตัด DCR (เชื่อมต่อถุงน้ำตากับโพรงจมูก) วิธีทางภายนอกและทางภายในจมูกต่างกันอย่างไร?
A
วิธีทางภายนอกเป็นวิธีการมาตรฐานดั้งเดิมโดยการกรีดผิวหนังและเชื่อมต่อภายใต้การมองเห็น โดยตรง มีอัตราความสำเร็จ 90-99% วิธีทางภายในทำภายใต้กล้องส่องจมูกโดยไม่ต้องกรีดผิวหนัง ดีในแง่ความสวยงาม แต่บางรายงานมีอัตราความสำเร็จต่ำกว่าเล็กน้อย 8,9) ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานเพิ่มขึ้นว่าทั้งสองวิธีให้ผลลัพธ์ที่เท่าเทียมกันขึ้นอยู่กับความชำนาญของศัลยแพทย์
ทำการหยอดตาด้วยยาปฏิชีวนะและนวดบริเวณถุงน้ำตา หากมีการอักเสบหรือบวมรอบข้างรุนแรง ให้ยาปฏิชีวนะทั้งร่างกายด้วย หากไม่ดีขึ้น ให้ทำการสอบสวนท่อน้ำตาเพื่อเปิดส่วนที่อุดตันของท่อน้ำตาจมูกและระบายหนอง
ตัวอย่างใบสั่งยา:
ยาหยอดตา Tosufloxacin (0.3%) 4 ครั้งต่อวัน
เนื่องจากอัตราการหายเองของ CNLDO สูงถึง 96% ที่อายุ 12 เดือน 3) หากไม่มีถุงน้ำตาอักเสบเฉียบพลัน แนะนำให้สังเกตอาการด้วยยาหยอดตาปฏิชีวนะและการนวดถุงน้ำตา 1) ยาหยอดตาปฏิชีวนะช่วยลดสารคัดหลั่งหนองเมือก แต่ไม่มีหลักฐานว่าช่วยเพิ่มอัตราการหาย และการใช้ระยะยาวมีความเสี่ยงต่อการดื้อยา จึงควรใช้เมื่อจำเป็นเท่านั้น 1)
อัตราความสำเร็จของการสอบสวนลดลงตามอายุ: 80-90% ที่อายุ 1 ปี, 73-84% ที่ 2 ปี, 65-75% ที่ 3 ปี และ 63% ที่ 4-5 ปี 5) อัตราการหายของการสอบสวนภายใต้กล้องส่องทางน้ำตาคือ 92.3-100% 1) สำหรับ CNLDO ข้างเดียวที่อายุ 6-9 เดือน แนะนำให้สอบสวนทันทีที่คลินิกอย่างอ่อน (หลักฐานระดับ C) 1)
ในกรณีถุงน้ำตาคั่งแต่กำเนิด (CDC) ที่มีภาวะถุงน้ำตาอักเสบเฉียบพลันร่วมด้วย จำเป็นต้องได้รับการผ่าตัดรักษาตั้งแต่เนิ่นๆ 6)
ท่อน้ำตาอักเสบ ในทารกแรกเกิด
กดบริเวณถุงน้ำตา (ใต้หัวตาด้านในเล็กน้อย) ด้วยนิ้วชี้จากบนลงล่าง ทำวันละ 2-3 ครั้ง ครั้งละ 5-10 ครั้ง เนื่องจากอัตราการหายเองของภาวะท่อน้ำตาอุดตันแต่กำเนิด สูงถึง 96% ที่อายุ 12 เดือน การสังเกตอาการจึงเป็นพื้นฐานหากไม่มีภาวะท่อน้ำตาอักเสบ เฉียบพลัน 1,7)
Q
ภาวะท่อน้ำตาอักเสบในทารกแรกเกิดต้องผ่าตัดทันทีหรือไม่?
A
เนื่องจากภาวะท่อน้ำตาอุดตันแต่กำเนิด หายเองได้ 96% ที่อายุ 12 เดือน 3) การรักษาพื้นฐานคือการสังเกตอาการร่วมกับยาหยอดตาปฏิชีวนะและการนวดถุงน้ำตาหากไม่มีภาวะท่อน้ำตาอักเสบ เฉียบพลัน 1) หากไม่ดีขึ้น ให้ทำการ probing หากมีถุงน้ำท่อน้ำตาแต่กำเนิดร่วมกับภาวะท่อน้ำตาอักเสบ เฉียบพลัน ควรผ่าตัดเร็ว 6)
พื้นฐานการรักษาคือการกำจัดนิ้วเชื้อราออกจากท่อน้ำตาให้หมด เนื่องจากมีอาการปวดจากการอักเสบ จึงต้องให้ยาชาเฉพาะที่อย่างเพียงพอ (ยาชาในท่อน้ำตาและการบล็อกเส้นประสาทใต้รอก)
นิ้วเชื้อราในท่อน้ำตาส่วนต้น : ขั้นแรก กดท่อน้ำตาส่วนต้นเพื่อขับออกทางรูน้ำตา หากใช้ช้อนคม ให้ขูดผนังด้านในอย่างนุ่มนวลเพื่อลดความเสียหายต่อเยื่อบุท่อน้ำตาส่วนต้นนิ้วเชื้อราในถุงน้ำตา : กำจัดโดยใช้กล้องส่องท่อน้ำตา การยืนยันด้วยกล้องส่องมีประโยชน์ต่อการกำจัดให้หมด 2) ยาปฏิชีวนะร่วม : ให้ยาปฏิชีวนะที่ไวต่อเชื้อ
นิ้วในถุงน้ำตาพบร่วมกับภาวะท่อน้ำตาอุดตัน 7.5% และ 21 ใน 23 รายสามารถกำจัดผ่านท่อน้ำตาได้ แต่ 2 รายมีขนาดใหญ่ต้องทำ DCR 2) มักไม่สามารถกำจัดให้หมดในครั้งเดียว อาจต้องทำหลายครั้ง
ภาวะท่อน้ำตาอักเสบ เรื้อรังเป็นความเสี่ยงต่อการติดเชื้อในลูกตา หลังผ่าตัดลูกตาภายใน (การผ่าตัดที่จัดการภายในลูกตา) เช่น การผ่าตัดต้อกระจก ก่อนผ่าตัดลูกตาภายใน ควรประเมินท่อน้ำตา และหากยืนยันภาวะท่อน้ำตาอักเสบ ควรทำให้ท่อน้ำตาปกติด้วย DCR หรือวิธีอื่นก่อนผ่าตัด
Q
สามารถผ่าตัดต้อกระจกได้หรือไม่หากมีภาวะท่อน้ำตาอักเสบ?
A
เนื่องจากภาวะท่อน้ำตาอักเสบ เรื้อรังเป็นความเสี่ยงต่อการติดเชื้อในลูกตา หลังผ่าตัด จึงประเมินท่อน้ำตาก่อนผ่าตัดลูกตาภายใน เช่น การผ่าตัดต้อกระจก หากยืนยันภาวะท่อน้ำตาอักเสบ ให้รักษาก่อน (เช่น DCR ) แล้วจึงผ่าตัดลูกตาภายใน หลังจากยืนยันว่าท่อน้ำตาปกติแล้ว สามารถผ่าตัดได้โดยการจัดการความเสี่ยงตามปกติ
เส้นทางการระบายน้ำตาเรียงตามลำดับ: รูน้ำตาบนและล่าง → ท่อน้ำตาส่วนต้น (ส่วนตั้ง 2 มม. + ส่วนนอน 8 มม.) → ท่อน้ำตารวม → ถุงน้ำตา (ยาวประมาณ 12 มม.) → ท่อน้ำตาจมูก (ยาวประมาณ 12 มม.) → ช่องจมูกส่วนล่าง ถุงน้ำตาอยู่ในแอ่งน้ำตาของกระดูก (ระหว่างสันน้ำตาด้านหน้าและด้านหลัง) ที่ปลายล่างของท่อน้ำตาจมูกมีลิ้นเยื่อเมือกเรียกว่าลิ้นฮาสเนอร์ การเปิดไม่สมบูรณ์ของลิ้นฮาสเนอร์เป็นสาเหตุหลักของการอุดตันของท่อน้ำตาจมูกแต่กำเนิด (CNLDO ) 1)
ถุงน้ำตาอักเสบเฉียบพลัน :
ดำเนินไปตามลำดับ: การอุดตันของท่อน้ำตาจมูก → การเจริญเติบโตของแบคทีเรียในถุงน้ำตา → การอักเสบเป็นหนองเฉียบพลัน → การแพร่กระจายไปยังเนื้อเยื่อรอบข้าง หากลุกลามไปเป็นเยื่อบุตาอักเสบ รอบเบ้าตา จะส่งผลต่อการมองเห็น และการเคลื่อนไหวของลูกตา
ถุงน้ำตาอักเสบเรื้อรัง :
ดำเนินไปตามลำดับ: การตีบของท่อน้ำตา → การสะสมของของเสียและสารคัดหลั่ง → การเจริญเติบโตของแบคทีเรียไม่ใช้ออกซิเจน → การอักเสบเรื้อรัง การอักเสบเรื้อรังที่ต่อเนื่องทำให้เยื่อเมือกของท่อน้ำตาจมูกหนาตัวและเกิดพังผืด ทำให้การอุดตันแย่ลงในวงจรอุบาทว์
นิ่วในท่อน้ำตา :
แบคทีเรีย Actinomyces israelii สร้างโคโลนีภายในรูของท่อ กลายเป็นนิ่วจากแบคทีเรีย นิ่วอุดตันรูท่อและทำให้เกิดถุงน้ำตาอักเสบและท่อน้ำตาส่วนต้นอักเสบ ลักษณะเฉพาะคือพบเส้นใยแตกแขนงติดสีแกรมบวก ซึ่งสามารถยืนยันได้ด้วยการย้อมแกรม
ถุงน้ำตาอักเสบในทารกแรกเกิด :
เกิดจากการเปิดไม่สมบูรณ์ของลิ้นฮาสเนอร์ (การอุดตันของท่อน้ำตาจมูกแต่กำเนิด) ทำให้สารคัดหลั่งสะสมในถุงน้ำตา จากนั้นเกิดการติดเชื้อแทรกซ้อนจาก Staphylococcus aureus, Haemophilus influenzae เป็นต้น ในกรณีที่มีการเกิดถุงน้ำตาคั่งแต่กำเนิดตั้งแต่แรกเริ่ม อุบัติการณ์ของถุงน้ำตาอักเสบเฉียบพลันจะสูงเป็นพิเศษ 1,6)
ถุงน้ำตาอักเสบเฉียบพลัน :
การใช้ยาปฏิชีวนะที่เหมาะสมและการเจาะระบายเมื่อจำเป็นสามารถควบคุมการอักเสบได้ แต่การรักษาให้หายขาดต้องผ่าตัดสร้างท่อน้ำตาใหม่ (DCR ) เนื่องจากการอุดตันของท่อน้ำตาจมูกยังคงอยู่หลังจากควบคุมการอักเสบเพียงอย่างเดียว ถุงน้ำตาอักเสบเฉียบพลันจะกลับเป็นซ้ำหากไม่ได้รับการรักษา หากไม่สามารถควบคุมการอักเสบได้ อาจลุกลามเป็นฝีรอบถุงน้ำตาและเกิดช่องทะลุที่ผิวหนัง
ถุงน้ำตาอักเสบเรื้อรัง :
อัตราความสำเร็จของ DCR อยู่ที่ 90-99% 2) และการผ่าตัดในเวลาที่เหมาะสมสามารถคาดหวังอัตราการหายสูงได้ การใส่ท่อผ่านกล้องส่องท่อน้ำตาเป็นการรักษาที่รุกรานน้อย แต่อัตราการรอดชีวิต (การคงอยู่ของช่องเปิด) ที่ 3000 วันหลังถอดท่อคือ 64% 2) ดังนั้นจึงสำคัญที่จะอธิบายความเสี่ยงของการกลับเป็นซ้ำในระยะยาว ปัจจัยเสี่ยงของการกลับเป็นซ้ำ ได้แก่ ประวัติถุงน้ำตาอักเสบ ระยะเวลาโรคที่ยาวนาน ระยะการอุดตันที่ยาว และเพศชาย 2) ถุงน้ำตาอักเสบเรื้อรังเป็นปัจจัยเสี่ยงต่อการติดเชื้อในลูกตา หลังผ่าตัดภายในลูกตา ดังนั้นการประเมินท่อน้ำตาก่อนผ่าตัดต้อกระจก จึงมีความสำคัญ
ถุงน้ำตาอักเสบในทารกแรกเกิด :
อัตราการหายเองของ CNLDO สูงถึง 96% ที่อายุ 12 เดือน 3) อัตราการหายด้วยการสอบสวนจะสูงขึ้นเมื่ออายุน้อยขณะทำหัตถการ และควรทำก่อนอายุ 1 ปี 5) การสอบสวนผ่านกล้องส่องท่อน้ำตารายงานอัตราการหายสูง 92.3-100% 1)
นิ่วท่อน้ำตา :
การพยากรณ์โรคดีหากสามารถกำจัดก้อนเชื้อราออกได้หมด อย่างไรก็ตาม มักไม่สามารถกำจัดออกได้หมดในครั้งเดียว และอาจต้องทำการรักษาหลายครั้ง
先天鼻涙管閉塞診療ガイドライン作成委員会. 先天鼻涙管閉塞診療ガイドライン. 日眼会誌. 2022;126(11):991-1033.
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日眼会誌. 2023;127(10):896-912.
Mills DM, Bodman MG, Meyer DR, Morton AD 3rd; ASOPRS Dacryocystitis Study Group. The microbiologic spectrum of dacryocystitis: a national study of acute versus chronic infection. Ophthalmic Plast Reconstr Surg. 2007;23(4):302-306.
Bharathi MJ, Ramakrishnan R, Maneksha V, Shivakumar C, Nithya V, Mittal S. Comparative bacteriology of acute and chronic dacryocystitis. Eye (Lond). 2008;22(7):953-960.
Kashkouli MB, Kassaee A, Tabatabaee Z. Initial nasolacrimal duct probing in children under age 5: cure rate and factors affecting success. J AAPOS. 2002;6(6):360-363.
Lueder GT. The association of neonatal dacryocystoceles and infantile dacryocystitis with nasolacrimal duct cysts (an American Ophthalmological Society thesis). Trans Am Ophthalmol Soc. 2012;110:74-93.
Pediatric Eye Disease Investigator Group. Resolution of congenital nasolacrimal duct obstruction with nonsurgical management. Arch Ophthalmol. 2012;130(6):730-734.
Karim R, Ghabrial R, Lynch TF, Tang B. A comparison of external and endoscopic endonasal dacryocystorhinostomy for acquired nasolacrimal duct obstruction. Clin Ophthalmol. 2011;5:979-989.
Tsirbas A, Davis G, Wormald PJ. Mechanical endonasal dacryocystorhinostomy versus external dacryocystorhinostomy. Ophthalmic Plast Reconstr Surg. 2004;20(1):50-56.
Woog JJ. The incidence of symptomatic acquired lacrimal outflow obstruction among residents of Olmsted County, Minnesota, 1976-2000 (an American Ophthalmological Society thesis). Trans Am Ophthalmol Soc. 2007;105:649-666.