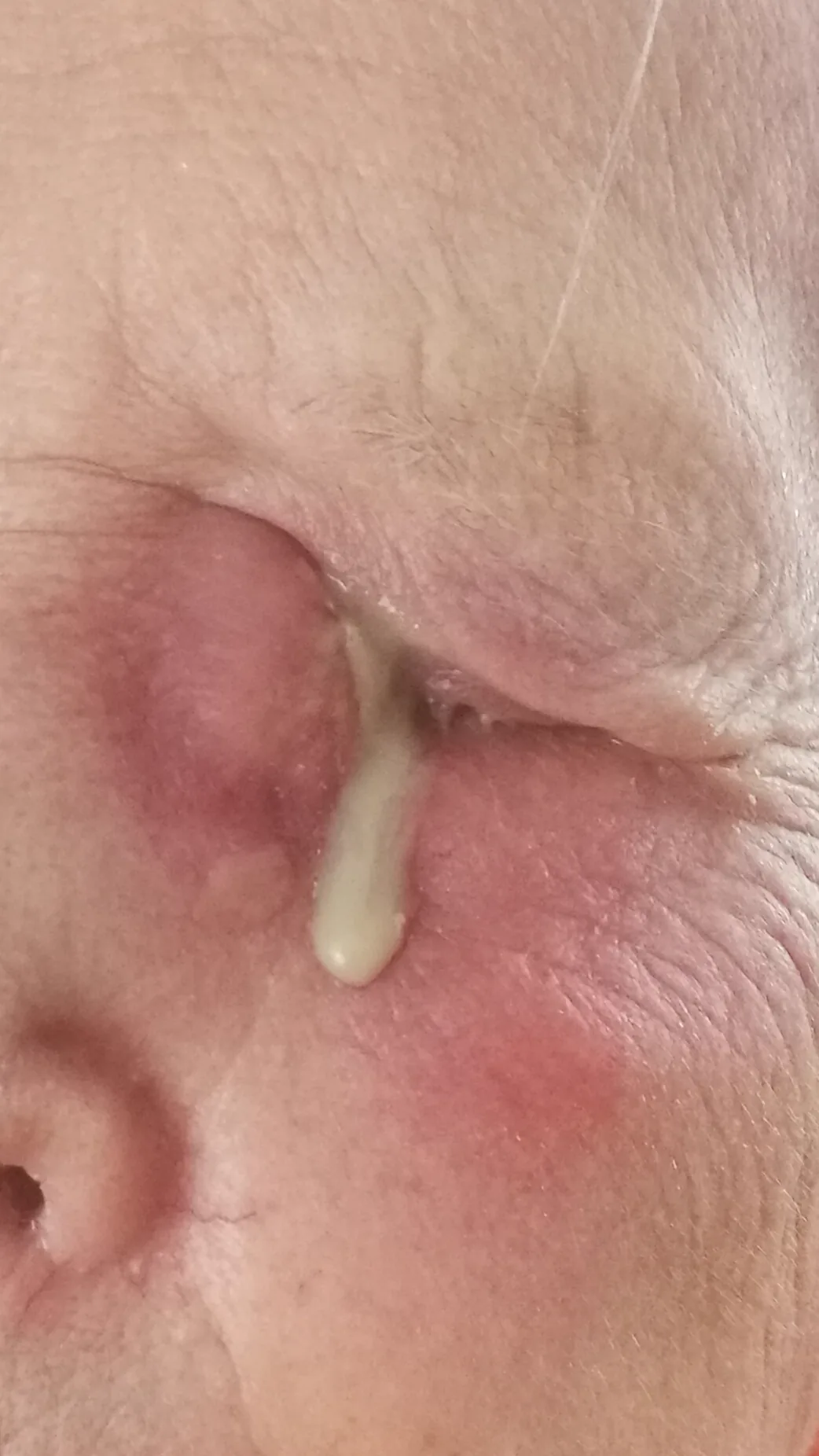
急性泪囊炎的症状
溢泪和眼部分泌物:发病初期即出现
泪囊部明显发红、肿胀、疼痛:内眼角(目内眦)稍下方肿胀,触痛剧烈
进展为眶蜂窝织炎:感染向深部扩散时可导致眼球突出、眼球运动障碍和视力下降

泪囊炎(dacryocystitis)是由于泪道阻塞导致泪囊内病原微生物感染而引起的炎症性疾病。大致分为急性泪囊炎和慢性泪囊炎。
急性泪囊炎是急性化脓性炎症从泪囊扩散到周围组织的状态。表现为剧烈疼痛、肿胀、发红,可能进展为眼眶蜂窝织炎(眼眶深部感染)。慢性泪囊炎是由于泪囊和鼻泪管的狭窄或阻塞导致废物和黏液积聚,细菌异常增殖的状态。慢性流泪和眼部分泌物是主要症状。
新生儿泪囊炎是先天性鼻泪管阻塞(CNLDO)继发感染的病症。泪石症是在泪道内形成菌石,反复引起泪小管炎和泪囊炎的病症,放线菌(Actinomyces)是最常见的致病菌。
后天性鼻泪管阻塞的症状性发病率为30.47/10万人年,女性(43.06/10万人年)约为男性(18.01/10万人年)的2.4倍10)。
| 类型 | 病理状态 | 好发人群 | 主要症状 |
|---|---|---|---|
| 急性泪囊炎 | 泪囊→周围组织的急性化脓性炎症 | 老年人、鼻泪管阻塞史 | 疼痛、肿胀、发红 |
| 慢性泪囊炎 | 泪囊和鼻泪管狭窄→分泌物积聚 | 老年女性 | 流泪、眼部分泌物、脓液反流 |
| 新生儿泪囊炎 | 先天性鼻泪管阻塞 + 继发感染 | 新生儿 | 泪囊部肿胀、黏液脓性分泌物 |
| 泪石症 | 菌石形成 → 泪道阻塞 | 成人 | 溢泪、泪囊炎反复发作 |
急性泪囊炎的症状
溢泪和眼部分泌物:发病初期即出现
泪囊部明显发红、肿胀、疼痛:内眼角(目内眦)稍下方肿胀,触痛剧烈
进展为眶蜂窝织炎:感染向深部扩散时可导致眼球突出、眼球运动障碍和视力下降
慢性泪囊炎的症状
急性泪囊炎常表现为内眼角下方突然肿胀、剧烈疼痛。可能伴有高热和全身乏力。
慢性泪囊炎主要表现为流泪(泪流不止)和眼部分泌物(眼屎)。患者常因“按压眼睛时有脓样物排出”或“反复眼睛充血不愈”而就诊。
新生儿泪囊炎表现为泪囊区肿胀、黏液脓性眼部分泌物和流泪。泪囊冲洗或压迫时可见脓液反流。有报告称常见致病菌为金黄色葡萄球菌和流感嗜血杆菌。
急性泪囊炎:内眼角下方明显发红、肿胀、压痛。皮肤有紧张感。重症病例可进展为眶蜂窝织炎,出现眼球突出和眼球运动障碍。
慢性泪囊炎:可触及泪囊区轻度肿胀。压迫泪囊或进行泪道冲洗时,可见脓液从泪点反流。排出的脓液送涂片镜检和细菌培养,以鉴定致病菌并进行药敏试验。
泪石症:反复发作的泪囊炎和泪小管炎。菌石在显微镜下表现为革兰阳性分支丝状菌体。
急性泪囊炎常因内眼角下方剧烈疼痛、肿胀和发红而被发现。慢性泪囊炎的特征是持续流泪和眼部分泌物,按压内眼角时脓液从泪点反流。新生儿主要表现为内眼角附近肿胀和黏液脓性眼部分泌物。
泪囊炎常继发于老年患者的鼻泪管阻塞。女性鼻泪管解剖上较细,因此女性更常见。获得性鼻泪管阻塞的症状性发病率为30.47/10万人年,女性(43.06/10万人年)约为男性(18.01/10万人年)的2.4倍10)。发病率随年龄增长而上升,在70-79岁达到高峰10)。种族间(白人与非白人)无显著差异10)。
新生儿泪囊炎约2-4%由先天性鼻泪管阻塞(CNLDO)发展而来。CNLDO本身的自愈率在出生后12个月时高达96%3)。先天性泪囊囊肿(CDC)并发急性泪囊炎的比例据报道高达15.2-75%6)。
探通治疗的成功率随年龄增长而下降:1岁时80-90%,2岁时73-84%,3岁时65-75%,4-5岁时63%5)。
泪囊结石见于7.5%的鼻泪管阻塞病例2),是急性泪囊炎的危险因素。
视诊、触诊与泪囊压迫
泪囊压迫(Crigler法):压迫内眦下方的泪囊区,检查泪点是否有脓性反流。如有反流,基本可确诊泪囊炎。
急性期视诊:检查泪囊区有无发红、肿胀、发热和压痛。如有眼球突出或眼球运动障碍,需警惕进展为眶蜂窝织炎。
泪道冲洗与检查
泪道冲洗(泪道通畅试验):从泪点注入生理盐水,如有脓液反流则可确诊泪囊炎。也有助于确定阻塞部位。
细菌培养与涂片镜检:以排出的脓液为标本进行病原菌鉴定和药敏试验。
泪道内镜:可直接观察泪道内腔,详细评估阻塞部位和黏膜特征2)。
影像学检查
CT检查:评估眼眶和鼻窦,检查是否波及眶蜂窝织炎。
泪囊造影:从泪点注入造影剂以确定阻塞部位。
急性泪囊炎以革兰阳性菌最多见,金黄色葡萄球菌和肺炎链球菌是代表性致病菌3)。慢性泪囊炎除表皮葡萄球菌、棒状杆菌属等革兰阳性菌外,还可检出铜绿假单胞菌等革兰阴性菌4)。急性泪囊炎以需氧菌为主,而慢性泪囊炎中厌氧菌的比例增加3,4)。
| 菌种 | 急性泪囊炎 | 慢性泪囊炎 |
|---|---|---|
| 金黄色葡萄球菌 | 最多见3) | 有检出 |
| 肺炎链球菌 | 常见3) | 罕见 |
| 表皮葡萄球菌 | 少见 | 常见4) |
| Corynebacterium spp. | 检出 | 常见4) |
| Pseudomonas spp. | 罕见 | 检出4) |
| 厌氧菌 | 少见 | 增加3,4) |
泪道内镜的解剖
泪石症最常见的致病菌是放线菌,其中厌氧的 Actinomyces 是代表性菌种。革兰染色发现革兰阳性、有分支的丝状菌体即可诊断。
为防止炎症扩散,进行全身和局部抗生素给药。如果泪囊区疼痛剧烈,则进行穿刺排脓。炎症消退后,计划进行根治性手术(DCR)。
抗生素治疗:
炎症消退后,计划进行泪囊鼻腔吻合术(DCR)作为泪囊炎的根治性手术。仅排脓会导致复发,因此需要重建泪道。
慢性泪囊炎仅靠抗生素治疗难以痊愈。根治性治疗是泪道重建术,需要泪管插管术或泪囊鼻腔吻合术(DCR)。慢性泪囊炎的泪管插管术(盲目置管)的再闭塞率高达45-80%。
DCR的成功率达到90-99% 2)。泪道内窥镜下泪管插管术(DEP/SEP法)在拔管后1年的成功率为70-87% 2)。拔管后3000天的生存率为64%,存在长期复发风险 2)。与复发相关的因素包括泪囊炎病史、病程长、闭塞距离长和男性 2)。
鼻外法DCR和鼻内法DCR均显示出高成功率 4,5)。鼻外法需要皮肤切口,但可在直视下操作,据报道成功率略高 5)。鼻内法(经鼻内镜下DCR)无需皮肤切口,具有美容优势 4)。
| 术式 | 成功率 | 长期疗效 | 特点 |
|---|---|---|---|
| DCR(鼻外法) | 90~99%2) | 再闭塞率低于10% | 金标准 |
| DCR(鼻内法) | 85~95%4) | 与鼻外法几乎相当 | 无需皮肤切口,美容效果好 |
| 泪道内镜下置管术 | 70~87%(1年)2) | 3000天时为64%2) | 微创,门诊操作 |
| 盲目置管 | 20~55% | 再闭塞率45~80% | 目前不推荐 |
鼻外法是经皮肤切口直视下吻合的经典标准术式,成功率90~99%。鼻内法是在鼻内镜下进行,无需皮肤切口,美容效果好,但部分报道成功率略低8,9)。近年来,根据术者熟练程度,两种术式可取得同等效果的报道越来越多。
进行抗菌药物滴眼和泪囊部按摩。如果炎症或周围肿胀严重,也可全身使用抗菌药物。若无改善,则通过泪道探通打开鼻泪管阻塞部位,排出脓液。
处方示例:
CNLDO本身在出生后12个月时的自然治愈率高达96%3),因此若无急性泪囊炎,建议使用抗菌药物滴眼和泪囊按摩进行观察1)。抗菌滴眼液可减少眼部分泌物和脓性黏液分泌物,但无证据表明能提高治愈率,长期使用有耐药菌风险,因此仅在必要时使用1)。
探通的成功率随年龄增长而下降:1岁时80~90%,2岁时73~84%,3岁时65~75%,4~5岁时63%5)。泪道内镜下探通的治愈率高达92.3~100%1)。对于出生后6~9个月的单侧CNLDO,弱推荐门诊即时探通(证据等级C)1)。
先天性泪囊囊肿(CDC)合并急性泪囊炎时,应早期手术治疗6)。
先天性鼻泪管阻塞在出生后12个月时96%可自然治愈3),因此若无急性泪囊炎合并,基本方针是使用抗菌眼药水和泪囊按摩进行观察1)。若无改善,则进行探通术。先天性泪囊囊肿合并急性泪囊炎时,需早期手术干预6)。
治疗的基本方法是彻底清除泪道内的菌石。由于伴有炎症引起的疼痛,需进行充分的局部麻醉(泪道内麻醉、滑车下神经阻滞)。
泪囊结石合并于7.5%的鼻泪管阻塞病例,23例中21例可通过鼻泪管取出,但2例因结石较大需要行DCR2)。一次操作往往不能完全清除,可能需要多次操作。
慢性泪囊炎是白内障手术等内眼手术(眼内操作的手术)术后眼内炎的风险因素。内眼手术前应进行泪道评估,若确认存在泪囊炎,需在手术前通过DCR等方法使泪道恢复正常。
泪液的排出路径依次为:上泪点和下泪点 → 泪小管(垂直部2mm + 水平部8mm)→ 总泪小管 → 泪囊(长约12mm)→ 鼻泪管(长约12mm)→ 下鼻道。泪囊位于骨性泪囊窝(前泪囊嵴和后泪囊嵴之间)。鼻泪管下端有一个称为Hasner瓣的黏膜瓣。该瓣膜开放不全是先天性鼻泪管阻塞(CNLDO)的主要原因1)。
急性泪囊炎: 鼻泪管阻塞 → 泪囊内细菌增殖 → 急性化脓性炎症 → 向周围组织扩散。如果进展为眼眶蜂窝织炎,会影响视力和眼球运动。
慢性泪囊炎: 泪道狭窄 → 废物和分泌物积聚 → 厌氧菌增殖 → 慢性炎症过程。持续的慢性炎症导致鼻泪管黏膜增厚和纤维化,形成阻塞加重的恶性循环。
泪石症: 放线菌(Actinomyces israelii)在管腔内形成菌落,形成菌石。菌石阻塞管腔,引起泪囊炎和泪小管炎。革兰阳性分枝丝状菌体是特征性表现,可通过革兰染色确认。
新生儿泪囊炎: Hasner瓣不完全开放(先天性鼻泪管阻塞)导致泪囊内分泌物积聚,随后金黄色葡萄球菌、流感嗜血杆菌等继发感染而发病。早期形成泪囊囊肿(先天性泪囊囊肿)的病例尤其容易合并急性泪囊炎1,6)。
急性泪囊炎: 适当的抗生素治疗和必要时穿刺排脓可以消除炎症,但根治需要泪囊鼻腔吻合术(DCR)。因为炎症消退后鼻泪管阻塞仍然存在,如果不处理,急性泪囊炎可能复发。如果炎症未得到控制,可能进展为泪囊周围脓肿并形成皮肤瘘管。
慢性泪囊炎: DCR的成功率为90–99%2),在适当时机手术可获得高治愈率。泪道内镜下置管是微创的,但拔管后3000天的生存率(通畅率)为64%2),因此充分解释长期复发风险很重要。复发风险因素包括泪囊炎病史、病程长、阻塞距离长和男性2)。慢性泪囊炎是内眼手术后眼内炎的风险因素,因此白内障手术前评估泪道很重要。
新生儿泪囊炎: CNLDO的自然消退率在出生后12个月时高达96%3)。探通时的年龄越小治愈率越高,最好在1岁以内进行5)。泪道内镜下探通的治愈率据报道为92.3–100%1)。
泪石症: 如果完全清除泪石,预后良好。但通常一次操作无法完全清除,可能需要多次操作。