中度

前房冲洗术(Anterior Chamber Washout)
一目了然的要点
Section titled “一目了然的要点”1. 前房冲洗术
Section titled “1. 前房冲洗术”前房冲洗术(Anterior Chamber Washout)是一种用灌注液冲洗前房内病理性积聚物质的术式。冲洗的病理物质包括血液、脓液、炎症介质、化学物质、粘弹剂(OVD)等。前房冲洗术并非独立疾病,而是针对各种眼前段疾病或术后并发症实施的治疗手段。
前房是一个约0.2 mL的密闭空间,仅通过小梁网的房水流出通道作为实质性排出途径。在眼内炎、前房出血、化学烧伤等病理物质快速蓄积的情况下,自然排出有限,早期机械清除直接关系到角膜内皮、虹膜、晶状体等眼内组织的保护。
前房冲洗术的主要适应症及目的如下。
| 适应症 | 冲洗目的 |
|---|---|
| 眼内炎 | 去除病原菌/致病物质,保护角膜内皮和眼内组织 |
| 出血性青光眼(前房积血) | 清除前房积血,控制眼压,防止再出血 |
| 婴儿前房积血 | 预防视觉剥夺性弱视的发生 |
| 复发性出血性青光眼(角膜血染) | 防止角膜血染,降低眼压 |
| 化学(碱)烧伤 | 清除前房内化学物质、减轻炎症 |
除上述5种疾病外,以下情况也施行前房冲洗。
- 白内障术后OVD残留高眼压:清除导致术后一过性高眼压的粘弹性物质。
- 白内障术后眼内炎/TASS:感染性眼内炎与非感染性毒性前段综合征(TASS)的早期鉴别很重要,对于需要清除前房内炎症物质的病例,考虑前房冲洗。
- UGH综合征:针对IOL偏位导致的虹膜擦伤、色素播散、慢性前房出血,作为辅助治疗施行。
- MIGS术后/小梁切开术后前房出血:适用于术后出血迁延的情况。
荟萃分析显示,术中前房内抗菌药物给药可降低术后眼内炎风险1),从预防性前房冲洗的角度,术中抗菌药物给药的重要性已得到认识。
2. 需要前房冲洗的症状与临床所见
Section titled “2. 需要前房冲洗的症状与临床所见”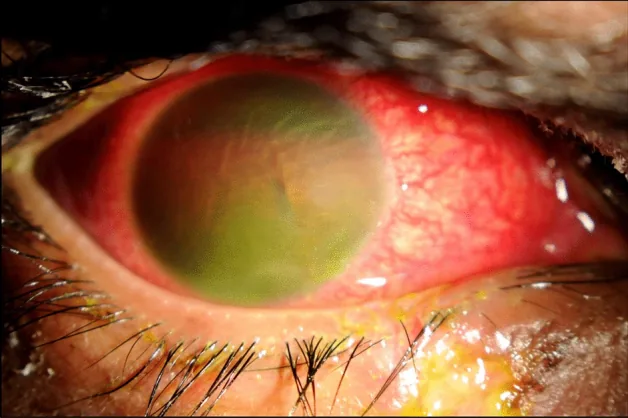
需要前房冲洗的病变各自产生的主要自觉症状如下所示。
- 眼内炎(感染性):术后数日内急剧的视力下降、眼痛、充血、眼部分泌物增加。症状快速进展是其特点。
- TASS(非感染性前眼部炎症):术后1~2天内视力下降、充血。比感染性眼内炎发病更早,眼痛通常较轻8)。
- 前房出血:视力下降、眼痛、充血、畏光。视力下降程度与出血量成正比。
- 化学烧伤:剧烈眼痛、充血、视力下降。碱性烧伤向前房渗透迅速。
- OVD残留:白内障术后数小时内眼痛、头痛(主要为眼压升高引起的症状)。
通过裂隙灯显微镜观察前房内情况,判断是否需要冲洗及紧急程度。
重度
3. 原因与风险因素
Section titled “3. 原因与风险因素”需要前房冲洗的各种疾病的风险因素如下所示。
眼内炎(术后感染性)
Section titled “眼内炎(术后感染性)”白内障术后眼内炎的主要风险因素如下2)7)。
- 术中因素:后囊破裂、玻璃体脱出(术后眼内炎风险显著升高)
- 眼附属器感染:活动性眼睑炎、泪囊炎、泪道阻塞
- 全身因素:免疫缺陷状态、糖尿病
- 手术因素:手术经验、手术时间延长、下方切口(眼睑分泌物污染风险高)
- 致病菌:最常见的是表皮葡萄球菌(凝固酶阴性葡萄球菌),约占全部病例的60~70%7)
TASS(毒性前部节段综合征)
Section titled “TASS(毒性前部节段综合征)”非感染性前部炎症,主要原因如下8)。
- 器械、管道清洗不彻底(酶清洁剂残留)
- 灌注液中混入杂质
- 使用变质的粘弹剂
- 误用未经批准用于眼内的药物
- 钝性外伤:最常见原因。眼球受压导致虹膜、睫状体血管破裂。
- 医源性:白内障手术、MIGS术后、UGH综合征。IOL囊外固定或不对称固定时,支撑部摩擦虹膜,虹膜色素堵塞小梁网导致色素性青光眼。虹膜损伤严重时伴有虹膜睫状体炎和前房积血(UGH综合征)。
- 自发性:虹膜新生血管(糖尿病视网膜病变、视网膜静脉阻塞)、眼肿瘤、血液疾病(如镰状细胞病)。
- 主要原因是前房积血和持续高眼压。
- 镰状细胞病患者前房内低氧环境使红细胞镰变,少量出血也易导致严重眼压升高。早期冲洗干预至关重要。
- 碱(石灰、强碱性清洁剂等)具有脂溶性,可穿透角膜全层进入前房,导致前房内pH急剧变化。酸烧伤在角膜基质内形成蛋白凝固层,因此渗透至前房有限,但强酸可到达前房。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”为判断前房冲洗术的适应证,需结合以下检查进行综合评估。
- 裂隙灯显微镜检查:评估前房内积脓、出血、纤维蛋白、OVD残留。记录前房积脓的高度、颜色和程度。
- 眼压测量:OVD残留常在术后数小时内引起急剧眼压升高。前房出血时,红细胞堵塞小梁网导致眼压升高。
- 视力检查:记录初诊及随访期间的视力变化。
- 眼底检查:眼内炎时玻璃体混浊的有无至关重要,直接决定是仅行前房冲洗还是联合玻璃体切除术。
- 超声检查(B超):在眼底无法窥清时评估视网膜脱离及玻璃体混浊程度。若怀疑穿孔性眼外伤,则禁忌使用超声生物显微镜(UBM)。
- 前房水采集与细菌培养:疑似眼内炎时,用27G针从侧切口采集0.2 mL前房水,送细菌培养和药敏试验。
- 镰状细胞筛查:对前房出血患者中的高危人群(非洲裔、地中海裔)进行筛查。
前房冲洗的手术适应证
Section titled “前房冲洗的手术适应证”以下为前房出血和眼内炎的主要手术适应证。
| 病况 | 手术适应证 |
|---|---|
| 前房出血(健康者) | 眼压≥50 mmHg持续5天,或≥35 mmHg持续7天 |
| 前房出血(镰状细胞病) | 25 mmHg以上持续超过24小时 |
| 前房出血(角膜血染) | 一旦发现角膜血染征象,立即紧急施行 |
| 前房出血(婴幼儿及儿童) | 全前房出血导致视觉遮挡,存在弱视风险时 |
| 眼内炎(前房局限型) | 前房积脓,玻璃体混浊轻微 → 前房冲洗+前房内注入抗菌药物 |
| 眼内炎(玻璃体混浊型) | 玻璃体混浊严重时 → 优先紧急玻璃体切除术 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”前房冲洗术的操作根据病情严重程度和设施条件选择。
A. 门诊处置法(两处穿刺法)
Section titled “A. 门诊处置法(两处穿刺法)”轻症或需要快速处理时,可作为门诊处置实施。
- 消毒按照内眼手术标准进行(使用聚维酮碘进行术野消毒)。
- 多数情况下可通过滴眼麻醉完成。
- 在角膜上做两处穿刺。
- 从一侧使用装有25G钝针的注射器注入BSS(人工房水)等。
- 用棉签轻轻推开对侧穿刺口附近,排出前房水。
- 仅做一处穿刺无法维持灌注与排液的平衡,因此必须做两处穿刺。
B. 手术室前房冲洗(使用I/A装置)
Section titled “B. 手术室前房冲洗(使用I/A装置)”如需彻底冲洗,应在手术室使用白内障手术的灌注/吸引(I/A)装置。
- 怀疑眼内炎时,从侧切口用27G针头抽取0.2 mL前房水送细菌培养4)。
- 将I/A头从侧切口插入,进行前房内吸引和冲洗。
- 用钩子偏移IOL,充分冲洗囊袋内及支撑部周围。
- 必要时向前房注入粘弹剂,用玻璃体镊或前囊镊去除纤维蛋白膜。
- 存在虹膜后粘连时,虹膜拉钩很有用。
- 将抗菌药物以适当浓度混入灌注液中,可同时完成冲洗和给药。
- 用BSS重建前房,将眼压调整至略高后结束。
C. 眼内炎的前房冲洗和抗菌药物注入
Section titled “C. 眼内炎的前房冲洗和抗菌药物注入”当前房炎症局限且玻璃体混浊轻微时适用。前房冲洗的同时向前房内和玻璃体内注入以下抗菌药物。
- 万古霉素:1 mg/0.1 mL(覆盖革兰阳性菌)
- 头孢他啶:2.25 mg/0.1 mL(覆盖革兰阴性菌)
若玻璃体腔内混浊广泛,则需紧急行玻璃体切除术。EVS(眼内炎玻璃体切除术研究)表明,对于初始视力为手动(HM)及以上的急性术后眼内炎,tap and inject与即刻玻璃体切除术的视力预后相当。但初始视力为光感(LP)及以下时,即刻玻璃体切除术显著更优3)。
D. 前房出血的前房冲洗
Section titled “D. 前房出血的前房冲洗”- 通过角膜侧切口使用Simcoe针进行前房灌注。
- 若血块较大或已硬化,则用镊子取出,或用玻璃体切割头切除并吸出。
- 手术时机:伤后约第4天为宜。此时再出血风险降低,且血块已与眼组织分离9, 11)。
E. TASS的前房冲洗
Section titled “E. TASS的前房冲洗”TASS是术后1~2天内发生的非感染性前眼部炎症,与感染性眼内炎的鉴别很重要。需综合判断发病时间、眼痛程度及前房液培养结果8)。多数病例通过前房冲洗和积极的类固醇滴眼液可迅速减轻炎症。
F. 术式比较
Section titled “F. 术式比较”| 项目 | 门诊两点穿刺法 | 手术室I/A装置法 |
|---|---|---|
| 麻醉 | 滴眼麻醉 | 滴眼~局部麻醉 |
| 冲洗效率 | 低至中 | 高 |
| 囊内冲洗 | 困难 | 可能 |
| 适应病况 | 轻症·紧急处理 | 中度至重度 |
G. 术后管理
Section titled “G. 术后管理”- 抗菌眼药水:使用左氧氟沙星等氟喹诺酮类眼药水。
- 类固醇眼药水:使用倍他米松(如0.1%利美龙)抑制炎症。
- 眼压监测:密切观察术后眼压变化。
- 休息与头部抬高:前房出血冲洗后,将头部抬高30至45度,预防再出血10)。
采用门诊操作法(两穿刺法)时,有时可以当天完成。使用手术室I/A装置的冲洗在轻症病例中也可当天进行,但眼内炎、重度前房出血时,为控制术后感染和全身管理,建议住院。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”前房内环境与病理性物质蓄积
Section titled “前房内环境与病理性物质蓄积”前房的实际唯一排出通道是经小梁网和Schlemm管的房水流出通路。当血液、脓液、粘弹性物质、化学物质在此空间蓄积时,排出机制会物理性和化学性阻塞,导致眼压升高和组织损伤的连锁反应。
眼内炎的进展机制
Section titled “眼内炎的进展机制”细菌在前房内快速增殖会导致以下连锁反应。
- 释放细菌毒素和炎症介质。
- 角膜内皮细胞的泵功能受损,导致角膜水肿加重。
- 炎症从虹膜和睫状体向后段扩散。
- 早期清除致病物质直接有助于保护角膜内皮、虹膜和玻璃体等眼内组织。
前房出血导致眼压升高的机制
Section titled “前房出血导致眼压升高的机制”前房出血引起的眼压升高通过多种机制发生11)。
- 红细胞阻塞小梁网:大量红细胞物理阻塞小梁网。
- 溶血性青光眼:含有溶血血红蛋白的巨噬细胞阻塞小梁网。
- 血影细胞性青光眼:变性的红细胞(血影细胞)失去变形能力,阻塞小梁网。
角膜血染的机制
Section titled “角膜血染的机制”持续高眼压和前房积血迁延会导致角膜内皮泵功能受损。血红蛋白分解产物(如血红素、胆红素等)逐渐沉积在角膜基质中,使角膜呈黄褐色至棕色混浊。一旦发生角膜血染,没有有效治疗方法,只能等待吸收。因此从预防角度出发,对于伴有眼压升高的迁延性前房积血,早期进行前房冲洗以防止角膜血染的发生至关重要。
OVD残留引起的眼压升高
Section titled “OVD残留引起的眼压升高”粘弹性物质(如透明质酸钠)在术中使用于前房和囊袋内,如果术后未能充分清除,其粘性会物理性阻塞小梁网,导致术后一过性高眼压12)。高分子量、高粘度的OVD眼压升高风险更高。
化学烧伤对前房的影响
Section titled “化学烧伤对前房的影响”碱具有脂溶性,可穿透角膜全层,使前房内pH升高。pH变化会损伤角膜内皮、虹膜实质和晶状体上皮。碱能溶解眼内脂质膜导致组织坏死,因此迅速稀释和清除前房内的碱对于减轻组织损伤至关重要。
UGH综合征的病理
Section titled “UGH综合征的病理”当人工晶状体囊外固定或不对称固定时,支撑部直接接触并摩擦虹膜。虹膜色素堵塞小梁网,导致色素性青光眼。虹膜损伤严重时可伴有虹膜睫状体炎和前房出血(葡萄膜炎-青光眼-前房出血综合征),若保守治疗无效,则需进行IOL更换或取出。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”术中预防性前房内抗菌药物给药
Section titled “术中预防性前房内抗菌药物给药”作为术后眼内炎的预防措施,术中前房内注射头孢呋辛(1 mg/0.1 mL)的有效性已在大规模多中心研究中得到证实。前房内头孢呋辛给药组眼内炎风险显著降低,比值比为0.26(95%CI: 0.15~0.45)1)。前房冲洗是术后眼内炎的治疗手段,但作为预防性干预,术中前房内抗菌药物给药正逐渐普及。
聚维酮碘灌注减少术中前房内细菌污染
Section titled “聚维酮碘灌注减少术中前房内细菌污染”据报道,术中采用0.25%聚维酮碘溶液反复冲洗眼表的岛田法可降低手术结束时前房细菌污染率(p=0.0017)6)。在传统术野消毒基础上增加术中冲洗可能有助于预防术后眼内炎。
术后眼内炎的全身抗菌药物治疗再评估
Section titled “术后眼内炎的全身抗菌药物治疗再评估”近年来的系统评价指出,全身抗菌药物在术后眼内炎中的玻璃体内渗透有限5),全身给药的地位正在重新评估。前房内和玻璃体内局部给药是治疗的核心,全身给药仅起辅助作用。
8. 参考文献
Section titled “8. 参考文献”- Bowen RC, Zhou AX, Bondalapati S, et al. Comparative analysis of the safety and efficacy of intracameral cefuroxime, moxifloxacin and vancomycin on endophthalmitis prophylaxis during cataract surgery: a systematic review and meta-analysis. Br J Ophthalmol. 2018;102(10):1261-1268. doi:10.1136/bjophthalmol-2017-311702. PMID: 29703736.
- Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126. doi:10.1016/j.ophtha.2021.10.006. PMID: 34780842.
- Endophthalmitis Vitrectomy Study Group. Results of the Endophthalmitis Vitrectomy Study. A randomized trial of immediate vitrectomy and of intravenous antibiotics for the treatment of postoperative bacterial endophthalmitis. Arch Ophthalmol. 1995;113(12):1479-1496.
- Wallin T, Parker J, Jin Y, Dubielzig R, Bhattacharya S. Cohort study of 27 cases of endophthalmitis at a single institution. J Cataract Refract Surg. 2005;31(4):735-741.
- Brockhaus L, Goldblum D, Eggenschwiler L, Zimmerli S, Marzolf A, Garweg JG. Revisiting systemic treatment in bacterial endophthalmitis: a systematic review and meta-analysis. Clin Microbiol Infect. 2019;25(10):1234-1241. doi:10.1016/j.cmi.2019.03.005. PMID: 30877061.
- Shimada H, Nakashizuka H. Cataract surgery by intraoperative surface irrigation with 0.25% povidone-iodine. J Clin Med. 2021;10(16):3611. doi:10.3390/jcm10163611. PMID: 34441906.
- Durand ML. Bacterial and fungal endophthalmitis. Clin Microbiol Rev. 2017;30(3):597-613. doi:10.1128/CMR.00113-16. PMID: 28580921; PMCID: PMC5473062.
- Cutler Peck CM, Brubaker J, Woods SE, Chan E, Mettu P, Cousins SW. Toxic anterior segment syndrome: common causes. J Cataract Refract Surg. 2010;36(7):1073-1080. doi:10.1016/j.jcrs.2010.04.025. PMID: 20622677.
- Deutsch TA, Goldberg MF. Surgical management of traumatic hyphema. Ophthalmic Surg. 1983;14(2):137-141.
- Crouch ER Jr, Frenkel M. Aminocaproic acid in the treatment of traumatic hyphema. Am J Ophthalmol. 1976;81(3):355-360.
- Bansal S, Gunasekeran DV, Ang B, Lee J, Khandelwal R, Sullivan P, Agrawal R. Controversies in the pathophysiology and management of hyphema. Surv Ophthalmol. 2016;61(3):297-308.
- Malvankar-Mehta MS, Fu A, Subramanian Y, Hutnik CML. Impact of ophthalmic viscosurgical devices in cataract surgery. J Ophthalmol. 2020;2020:7801093. doi:10.1155/2020/7801093. PMID: 33133677; PMCID: PMC7593745.
