白血病视网膜病变见于约70%的白血病患者,在急性白血病复发时尤其常见。
分为原发性(白血病细胞直接浸润)和继发性(由贫血、血小板减少、高黏滞度引起的变化)。
Roth斑 、视网膜 静脉扩张迂曲(腊肠样改变)和多层出血是典型的眼底表现。视网膜 以外的眼部并发症也很重要,如前节(假性前房积脓 、开瓶器样血管)、眼眶 (眼球突出 )和神经眼科(视乳头水肿 )表现。白细胞计数≥200,000/μL的高白细胞血症时,视网膜 缺血和新生血管 的风险很高,白细胞分离术可能有效。
造血干细胞移植后可能出现GVHD相关眼部并发症(如干眼症 ),难治性病例可导致角膜 融解和穿孔。
白血病视网膜病变(leukemic retinopathy)是与白血病相关的眼底病变的总称。白血病是由白细胞或其上游造血干细胞的克隆增殖引起的恶性肿瘤,可导致全身浸润性病变。白血病视网膜病变是眼科最常见眼部并发症,见于约70%的白血病患者。急性和慢性白血病均可发生,但在急性白血病复发时尤其多见。眼内白血病细胞浸润在某些病例中可达80%以上4) 。
白血病临床上分为非淋巴细胞性和淋巴细胞性两大类,每类又分为急性和慢性。眼部表现更常见于急性白血病。可发生于任何类型的白血病,包括慢性髓系白血病(CML)、急性髓系白血病(AML)、急性淋巴细胞白血病(ALL)和慢性嗜酸性粒细胞白血病(CEL)。眼底表现可作为白血病的首发体征出现,并反映全身疾病活动性,是诊断指标之一3) 。
Q
白血病视网膜病变是否只在白血病晚期发生?
A
不一定。有病例报告眼底表现与白血病同时出现或作为首发体征3) 。不明原因的视网膜 出血或视力 急剧下降可能发现血液疾病。眼底表现也可作为复发的指标,因此定期眼科随访很重要。
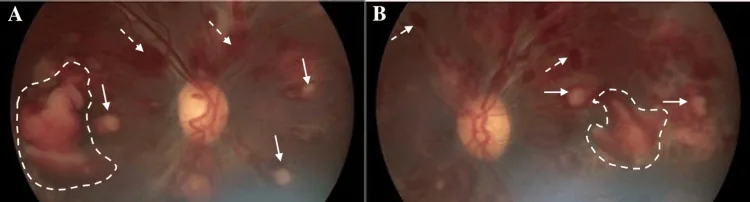
白血病视网膜病变的Roth斑和视网膜出血 Beketova T, et al. Leukemic Retinopathy: A Diagnostic Clue for Initial Detection and Prognosis of Leukemia. Cureus. 2023. Figure 1. PM
CI D: PMC10788118. License: CC BY.
A为初诊时右眼、B为左眼的眼底彩色照片,显示Roth斑 、广泛视网膜 内出血和慢性视网膜 前出血。对应本文“2. 主要症状和临床所见”一节中讨论的视网膜 出血。
许多患者在早期常无症状。在以下情况下出现症状。
视力 下降黄斑部 出血、渗出或视神经 浸润引起。可突然或缓慢发生。视野缺损 视盘水肿 时出现。飞蚊症 玻璃体出血 时出现。眼球突出 和眼痛
白血病细胞浸润视网膜 血管周围导致血管闭塞,呈现以下所见。
所见 特征 严重程度指标 静脉扩张迂曲(腊肠样改变) 最常见所见。伴有管径不均。 高黏滞度、高白细胞 血管白鞘化 表示血管壁浸润 直接浸润 Roth斑 中央有白点的视网膜 出血 特征性表现 视网膜 出血(多层性)火焰状至穹窿状 血小板减少 棉絮状白斑 毛细血管闭塞表现 提示预后不良 隆起性病变 由白血病细胞浸润引起 直接浸润 新生血管 出现于严重缺血时 严重缺血
在白细胞≥200,000/μL的极度白细胞增多症中,可能出现视网膜 周边缺血和新生血管 形成1) 。也有报告显示呈现类似CRVO 的影像1) 。
原发性病变
定义 :白血病细胞直接浸润视网膜 和玻璃体 引起的变化。
主要表现 :视网膜 浸润灶、玻璃体 内细胞浸润、视神经 浸润。
特点 :即使血液异常相对轻微也可能发生。
继发性病变
定义 :由贫血、血小板减少、高粘滞度等血液异常引起的变化。
主要表现 :视网膜 出血、Roth斑 、静脉扩张迂曲、棉絮状白斑。
特点 :常与血液检查异常相关。
白血病的眼部并发症不仅限于视网膜 。白血病细胞浸润眼前节可出现以下表现。
结膜 出血、增厚、水肿结膜 引起。螺旋状血管 :角膜缘 附近的结膜 血管呈螺旋状迂曲的特征性表现。角膜缘 浸润病变角膜缘 可能出现浸润灶。假性前房积脓 :当前房 内发生细胞浸润时,可出现类似炎性积脓的假性前房积脓 。需与虹膜炎 、葡萄膜炎 鉴别。虹膜后粘连 虹膜 弥漫性浸润而发生。继发性青光眼 小梁网 浸润可能导致继发性青光眼 。
视乳头水肿 视乳头水肿 。眼球运动障碍 复视 和眼球运动障碍 。视神经 浸润视神经 直接细胞浸润导致视力 下降、视乳头水肿 和瞳孔异常 。
眼眶 内浸润或球后出血 可引起以下症状。泪腺罕见受累。
慢性白血病也可能出现视网膜 微血管瘤、视网膜 缺血、视网膜 出血、视网膜 隆起病变、视网膜 新生血管 和视乳头水肿 。
视网膜下液 (SRF)和视网膜 内液(IRF)OCT 上检测为渗出性改变2) 。血管密度降低 :OCTA 显示浅层和深层毛细血管丛(SCP和DCP)密度降低2) 4) 。外层视网膜 损伤(EZ 缺失) :有报道显示椭圆体带消失的病例4) 。
Q
白血病视网膜病变会出现哪些视觉变化?
A
当出血或水肿累及黄斑 时,中心视力 会急剧下降。如果以周边病变为主,自觉症状可能不明显。合并视乳头水肿 时,视野中心可能变暗(中心暗点 )。出现假性前房积脓 或眼球突出 时,可能出现眼痛 和畏光 。
白血病视网膜病变的发生涉及多种血液学异常。
显著白细胞增多(WBC >200,000/μL) :白细胞在视网膜 毛细血管中停滞并阻塞(白细胞淤滞),导致视网膜 缺血1) 2) 。严重贫血 :Hb约4.6 g/dL的贫血会显著降低视网膜 的氧气供应,易导致出血和白斑4) 。严重血小板减少 :血小板计数≤8,000/μL时出血倾向增加,导致多发性视网膜 出血3) 4) 。高粘滞度 :白细胞和血小板增多导致血液粘度升高,引起静脉扩张和微循环障碍。免疫抑制状态 :免疫抑制易导致机会性感染(如CMV视网膜炎 )。大剂量化疗、放疗和造血干细胞移植 :治疗本身可能导致眼部并发症。
眼部表现可作为全身治疗开始和预后的指标,因此眼科的诊断作用很重要。如果怀疑器官组织复发,预计在数周至数月内会出现骨髓复发,需要血液科重新检查。
全血细胞计数(CBC) :评估白细胞计数、贫血和血小板减少。评估眼底表现与血液检查值的相关性3) 。骨髓活检和流式细胞术 :对白血病的明确诊断和分类必不可少1) 3) 。
散瞳 眼底检查 裂隙灯 显微镜和间接检眼镜评估整个眼底。裂隙灯 检查前房积脓 、角膜缘 浸润、螺旋状血管)。OCT 视网膜 损伤2) 4) 。超广角荧光血管造影(UWFA ) :检测周边视网膜 无灌注区 和新生血管 2) 。OCTA 2) 4) 。也有助于在症状出现前检测早期变化。MRI :用于评估眼眶 和视神经 浸润。B型超声 :用于玻璃体出血 等导致眼底观察困难的情况4) 。
眼部表现可作为白血病全身治疗开始和预后判断的指标。眼底表现可能是首发体征,或提示器官组织复发,有时可预测数周至数月内的骨髓复发。眼科发现异常时,应及时向血液科提供信息,进行重新检查。
假性前房积脓 :需与虹膜炎 /葡萄膜炎 鉴别。全身白血病史及活动性是鉴别的关键。Roth斑 继发性青光眼 小梁网 浸润所致青光眼 与其他继发性青光眼 。
Q
出现不明原因的视网膜出血时,应接受哪些检查?
A
如果出现双眼多发性视网膜 出血或Roth斑 ,需转诊至血液科。全血细胞计数和外周血涂片检查是第一步3) 。如果出现假性前房积脓 ,也应怀疑白血病前段浸润,需进行全身评估。眼科与血液科的协作可避免诊断延误。
治疗根据白血病的类型、严重程度和眼部症状的程度选择。全身化疗是基础,眼底表现通常随全身治疗反应而改善。全身化疗难以充分到达眼部,有时需联合放疗。
全身化疗
CML :酪氨酸激酶抑制剂 (TKI)是一线治疗。达沙替尼有改善视网膜 病变的报道2) 。
AML :柔红霉素+阿糖胞苷(DA方案)为标准治疗。
CEL :伊马替尼被认为有效3) 。
辅助减量 :使用羟基脲快速降低白细胞有效1) 3) 。
白细胞去除疗法
白细胞分离术 :通过体外循环选择性去除白细胞。
推荐等级 :ASFA (美国血液分离学会)2B级1) 。
适应症 :超高白细胞血症(WBC >200K)引起的急性视力 障碍。
效果 :可期待快速视力 恢复1) 。
眼科治疗
放射治疗 :对于虹膜 浸润、白血病视网膜病变和继发性青光眼 ,2.5 Gy×5天可缓解。对于视神经 浸润导致视力 下降,使用7-20 Gy的大剂量。
光凝术 视网膜 缺血进行。
玻璃体 手术(PPV )4) 。
地塞米松植入剂 :对囊样黄斑水肿 (CME )有效4) 。
白血病类型、主要治疗药物和眼部局部治疗如下所示。
白血病类型 一线药物 视力 改善目标CML TKI类药物如达沙替尼 数周至数月 AML DA方案 缓解后改善 CEL 伊马替尼 部分病例有效
在白血病诊断时或怀疑复发时进行定期眼底检查 。
如果发现白血病视网膜病变,请联系血液科以协调全身治疗。
如果怀疑虹膜 或眼眶 浸润,考虑局部放射治疗。
如果视神经 浸润导致视力 下降,考虑大剂量放射治疗。
对于明显的视网膜 缺血,考虑光凝术 ;对于不吸收的玻璃体出血 ,考虑玻璃体切除术 。
造血干细胞移植后伴有GVHD时,应同时进行干眼管理。
高白细胞血症引起的视力 障碍是眼科急症 ,需要迅速进行全身管理。
白细胞分离术不是根治性治疗,而是作为化疗的桥梁。
眼部局部放射治疗对眼内浸润有效,但需注意放射性视网膜病变 的并发症。
玻璃体切除术 是出血无法吸收时的选择,需根据白血病活动性和全身状况慎重判断适应症。
Q
治疗后视力能恢复吗?
A
随着全身化疗使白血病缓解,眼底出血和水肿改善,视力 恢复的病例很多。但据报道,深层毛细血管丛(DCP)的血管密度降低在治疗后也难以恢复2) 。外层视网膜 损伤(EZ loss)广泛时,视力 预后可能不良。视神经 浸润的放射治疗有时对视力 下降有效。
Q
白细胞分离术(白细胞去除疗法)是什么样的治疗?
A
这是一种通过体外循环选择性去除白细胞的治疗方法。用于高白细胞血症(WBC >200,000/μL)引起的紧急视力 障碍,作为化疗生效前的桥梁1) 。ASFA 推荐等级为2B。
白血病视网膜病变的发病机制大致分为原发性和继发性1) 。
白血病细胞直接浸润视网膜 血管、实质和玻璃体 ,引起局部组织损伤。特点是即使血液异常较轻也可能发生。白血病细胞浸润视网膜 血管周围导致血管闭塞,进而引起视网膜 静脉扩张、迂曲和缺血。
贫血、血小板减少、高黏滞度三个因素综合作用。
白细胞淤滞(leukostasis) :当白细胞计数超过200,000/μL时,白细胞物理性阻塞视网膜 毛细血管,导致视网膜 缺血和出血2) 。贫血和血小板减少 :供氧减少与出血倾向相结合,导致多发出血和Roth斑 。
深层毛细血管丛(DCP)的灌注压低于浅层毛细血管丛(SCP),更容易受到白细胞淤滞的影响。治疗后DCP的血管密度难以恢复2) ,这影响长期视力 预后。外层视网膜 损伤(EZ loss)被认为反映了慢性缺血导致的光感受器损伤4) 。
免疫抑制状态易导致机会性感染(如CMV视网膜炎 、疱疹性角膜 炎等)。大剂量化疗、放疗和造血干细胞移植可引起多种眼部并发症。
近年来,造血干细胞移植后的长期生存者增多,移植后眼部并发症的管理日益重要。
在移植物抗宿主病(GVHD)相关的眼部并发症中,干眼最为常见。难治性病例可导致角膜 融解和穿孔,需要严格的干眼管理。
可见以下并发症:
干眼 :最常见的并发症。表现为泪液分泌减少和泪液蒸发增强相结合。睑板腺功能障碍 睑板腺 的炎症和阻塞导致泪膜脂质层受损。泪点自发性闭锁 :GVHD引起的纤维化可能累及泪点。结膜 假膜形成结膜 上皮的炎症反应导致假膜形成。角膜 钙化、变薄和穿孔角膜基质 。角膜新生血管 角膜 表面损伤导致血管侵入角膜 。结膜 囊缩短、睑球粘连 和结膜 下纤维化
对于GVHD相关干眼,联合使用人工泪液、类固醇 滴眼液、环孢素 滴眼液和他克莫司滴眼液。同时评估睑板腺功能障碍 、泪点闭塞和结膜 假膜形成,重症病例需注意不要遗漏角膜 融解或穿孔的迹象。
白内障 类固醇 和化疗引起。上巩膜炎 :作为移植后免疫反应的一部分出现。视网膜 微血管血栓形成导致的出血疱疹性角膜 炎 :免疫抑制状态下的再激活。巨细胞病毒(CMV)视网膜 炎 :移植后免疫抑制患者中重要的机会性感染。
移植后的眼科随访需要定期结合干眼评估(Schirmer试验 、泪膜破裂时间 测量)、裂隙灯 检查和眼底检查 。
Jamshidi等人(2025)的报告显示,在白血病视网膜病变病例中,OCTA 能够在临床明显视网膜 病变出现前检测到深层毛细血管丛的血管密度降低4) 。OCTA 作为白血病患者无症状视网膜 病变的早期发现工具具有潜力。
Jamshidi等人(2025)报告了一例对重症白血病视网膜病变实施分期玻璃体切除术 的病例4) 。术后残留的囊样黄斑水肿 (CME )使用地塞米松植入剂(Ozurdex )的有效性也得到了证实,视力 得到改善4) 。眼科干预与全身治疗的结合可能有助于改善预后。
Leong S, et al. Acute vision loss due to CML leukemic retinopathy reversed with leukapheresis. Clin Case Rep. 2023;11:e7441.
Lim J, Kim I, Sagong M. Leukostasis retinopathy as the first sign of CML with severe hyperleukocytosis. Korean J Ophthalmol. 2023;37(3):266-269.
Beketova T, et al. Leukemic retinopathy: a diagnostic clue for initial detection and prognosis of leukemia. Cureus. 2023;15(12):e50587.
Jamshidi F, et al. Surgical management of a case of severe leukemic retinopathy. Am J Ophthalmol Case Rep. 2025;39:102417.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。