眼部局部因素

挤压综合征
一目了然的要点
Section titled “一目了然的要点”1. 什么是嘎吱综合征?
Section titled “1. 什么是嘎吱综合征?”嘎吱综合征(crunch syndrome)是指抗VEGF(血管内皮生长因子)药物玻璃体腔内注射后,增殖性视网膜病变眼新发或快速进展的牵拉性视网膜脱离(TRD)。1, 2, 3)
“crunch”的名称来源于视网膜脱离像下颌咬碎一样向黄斑闭合的样子。3)
主要见于增殖性糖尿病视网膜病变,但也可能发生于其他增殖性视网膜病变,如视网膜中央静脉阻塞、早产儿视网膜病变(ROP)、Eales病、家族性渗出性玻璃体视网膜病变(FEVR)和Coats病。3)
发病率和发病时间
Section titled “发病率和发病时间”发病率因报告而异,为1.5%至18.4%,最常见约为5%。1) 发病时间在抗VEGF注射后1至6周,平均13天(范围3至31天)。1, 2) 超过80%的病例在首次注射后5天内发病。1)
重症增殖性糖尿病视网膜病变、已有TRD或广泛纤维化的患者发病率较高。牵拉性合并孔源性视网膜脱离通常仅为0.05-0.5%,但当存在环形纤维血管增殖膜时,可达43%。
发病率因报告而异,为1.5%至18.4%,最常见约为5%。1) 重症增殖性糖尿病视网膜病变、已有TRD或广泛纤维化时风险增加。常在注射后1至6周内(平均13天)发病,超过80%的病例在首次注射后5天内发病。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”- 急剧视力下降:注射后1至6周内发病。Li的病例中,视力在3天内从20/25降至手动。2) Bromeo的病例也记录了从20/30-2降至手动。3)
- 飞蚊症:因玻璃体出血而自觉有漂浮物
- 视野缺损:与TRD进展范围相对应的视野缺失
- 玻璃体出血:许多病例合并出现1, 2, 3)
- 牵拉性视网膜脱离(TRD):进行性TRD,包括黄斑受累1, 2, 3)
- 纤维血管增生和瘢痕组织:新生血管组织退行时纤维化进展2, 3)
- 狼颌样TRD:特征性形态1)
- 新生血管膜收缩:抗VEGF治疗后可能加速
主要影像学检查结果如下所示。
| 检查 | 可评估的所见 |
|---|---|
| OCT | TRD范围、黄斑受累、视网膜水肿 |
| OCTA | 新生血管、缺血区域 |
| 超声 | 玻璃体出血时的TRD评估 |
OCT有助于评估TRD的范围、黄斑受累及视网膜水肿。1, 3) OCTA用于定量评估新生血管和缺血区域。2) 当玻璃体出血导致眼底观察困难时,应进行超声检查以评估TRD。4, 5)
3. 原因与风险因素
Section titled “3. 原因与风险因素”抗VEGF药物的玻璃体内注射可触发挤压综合征。1, 2, 3) 最常见的致病药物是贝伐珠单抗,1, 2) 培加他尼和雷珠单抗也有报道。2) 康柏西普引起的首例报道由Li & Zhang(2025)报告。2) 目前尚无与阿柏西普相关的报道。2)
除抗VEGF药物外,全视网膜光凝(PRP)单独或与抗VEGF联合使用也可诱发挤压。其机制被认为是炎症和热引起的胶原收缩,抗VEGF与全视网膜光凝/冷冻凝固联合使用可能协同加重牵拉。3)
下表显示了不同抗VEGF药物的挤压报告情况。
| 药物名称 | 挤压报告 |
|---|---|
| 贝伐珠单抗 | 报告最多 |
| 雷珠单抗 | 有报告 |
| 康柏西普 | 首例报告(2025年)2) |
| 阿柏西普 | 无报告 |
全身及治疗因素
血糖控制不良:糖尿病病程长也会增加风险2)
抗VEGF注射次数增加:重复给药促进纤维化
随访中断或间隔延长:治疗连续性丧失时风险升高3)
联合全视网膜光凝/冷冻凝固:加重牵拉的协同效应3)
通常发生在注射后1至6周内,平均13天(范围3至31天)。1, 2)超过80%的病例在首次注射后5天内发生,最短报告为注射后3天。高风险患者需要在注射后早期开始严格随访。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”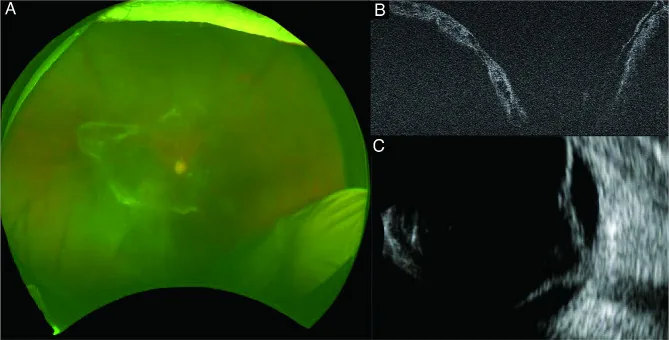
诊断主要依据病史、眼底检查和影像学检查。
- 病史:抗VEGF注射后1至6周内突然视力下降是关键。1, 2)
- 眼底检查:确认玻璃体积血、TRD、纤维血管增生和新生血管消退。1, 2, 3)
- OCT:定量评估TRD范围、黄斑受累和视网膜水肿。1, 3)
- OCTA:定量评估新生血管和缺血区域。2)
- 超声检查:当玻璃体出血导致眼底观察困难时,评估TRD 4, 5)
- 荧光素眼底血管造影(FA):评估广泛的毛细血管无灌注区和新生血管 3)
- 增殖性糖尿病视网膜病变自然病程中的TRD进展:可能是独立于抗VEGF给药的事件 2)
- 全视网膜光凝导致的牵拉恶化:全视网膜光凝可能是直接原因 3)
- 其他增殖性视网膜病变中的“ crunch”:也可发生于早产儿视网膜病变、Eales病、FEVR、Coats病等 3)
5. 标准治疗方法
Section titled “5. 标准治疗方法”紧急玻璃体切除术(标准治疗)
Section titled “紧急玻璃体切除术(标准治疗)”发生“ crunch”综合征时,紧急玻璃体切除术(PPV)是标准治疗。 1, 2, 3)
- 增殖膜切除(membranectomy):小心剥离纤维血管膜,解除视网膜牵拉 2)
- 眼内激光光凝(endolaser PRP):抑制术后新生血管活动 2, 3)
- 眼内填充:使用硅油或气体维持视网膜复位 2, 3)
Li病例中实施了硅油填充,2) Bromeo病例中硅油填充后6个月同时取出并进行了白内障手术。 3)
紧急手术(标准治疗)
玻璃体切除术+增殖膜切除:通过小心剥离纤维血管膜解除牵拉
眼内激光全视网膜光凝:抑制术后新生血管活动
硅油/气体填充:维持视网膜复位
无法手术病例的替代方案
术前辅助抗VEGF给药
Section titled “术前辅助抗VEGF给药”有证据表明,术前抗VEGF给药有助于缩短手术时间、减少视网膜裂孔数量和术中出血量。4, 5) Cochrane系统评价显示,术前或术中贝伐珠单抗给药可减少术后玻璃体出血。4, 5)
无法手术病例的管理
Section titled “无法手术病例的管理”对于因心脏病等手术风险极高的病例,例外地选择抗VEGF单药治疗。Yuan病例中,一名因心脏病无法手术的患者每8-12周定期注射贝伐珠单抗,持续1.5年以上,实现了TRD稳定和中心凹附着维持。1)
早期发现和早期手术干预很重要,但视力预后并不总是良好。Li的病例中,玻璃体切除术后视力仅维持在指数,2) Bromeo的病例中,6个月后报告为20/400。3) 即使在无法手术的病例中,也有抗VEGF单药治疗稳定TRD、维持中心凹附着的报告,1) 但早期干预是改善预后的关键。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”增殖性糖尿病视网膜病变中纤维血管增殖的自然病程
Section titled “增殖性糖尿病视网膜病变中纤维血管增殖的自然病程”在增殖性糖尿病视网膜病变中,VEGF的上调导致血管新生,并引起血管向玻璃体后皮质增殖。随后,纤维组织形成并收缩,进展为TRD。1) 增殖性糖尿病视网膜病变随时间从血管新生优势阶段向纤维化优势阶段转变,而抗VEGF给药可能加速这一进程。2)
抗VEGF给药诱发牵拉性视网膜脱离的机制
Section titled “抗VEGF给药诱发牵拉性视网膜脱离的机制”Li & Zhang(2025)提出,抗VEGF给药后牵拉性视网膜脱离的诱发机制包括:新生血管快速消退导致牵引力急剧变化,以及VEGF减少与TGF-β(转化生长因子-β)增加联动促进纤维化和视网膜硬化。强效VEGF抑制剂可能诱发更显著的纤维化反应。2)
Bromeo等人(2021)在体外实验中报告,贝伐珠单抗上调RPE细胞和胶质细胞中的TGF-β2、CTGF(结缔组织生长因子)和CNTF(睫状神经营养因子),加速纤维化。3)
已有的玻璃体视网膜粘连模式和长期纤维血管增殖引起的生物力学应力被认为有助于抗VEGF给药后的急性失代偿。2)
全视网膜光凝的作用机制
Section titled “全视网膜光凝的作用机制”全视网膜光凝破坏周边RPE细胞和感光细胞,减少外层耗氧量。这增加了内层的氧扩散,减少VEGF产生刺激,从而进一步抑制血管新生。6) 另一方面,全视网膜光凝引起的炎症和热量可能诱导胶原收缩,加重牵引。3)
与血-视网膜屏障的关系
Section titled “与血-视网膜屏障的关系”在增殖性糖尿病视网膜病变中,脆弱的新生血管导致液体和蛋白质渗漏,引起黄斑水肿和出血。当异常血管纤维化并牵拉视网膜时,发生TRD。6)
有利的牵拉性视网膜脱离(Favorable crunch)
Section titled “有利的牵拉性视网膜脱离(Favorable crunch)”在某些病例中,抗VEGF注射后新生血管消退,玻璃体视网膜牵引解除,TRD改善。这种现象被称为“有利的牵拉性视网膜脱离(favorable crunch)”。
Lee等人的报告称,4只眼中3只眼的TRD变平或消退。1)
指抗VEGF注射后新生血管消退,玻璃体视网膜牵引解除,牵引性视网膜脱离(TRD)改善的现象。这与通常的收缩(牵引恶化型)结果相反。Lee等人的报告显示,4只眼中3只眼的TRD变平或消失,1) 表明并非所有病例都会因收缩而恶化。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”DRCR.net Protocol S的发现
Section titled “DRCR.net Protocol S的发现”DRCR.net Protocol S比较了雷珠单抗和全视网膜光凝,发现增殖性糖尿病视网膜病变中TRD的发生率无统计学显著差异。然而,当增殖性糖尿病视网膜病变患者在接受抗VEGF注射期间失访时,与接受全视网膜光凝的患者相比,视力和解剖学结果更差。4, 5)
这一结果表明,抗VEGF单药治疗仅适用于能够可靠坚持随访的患者。4, 5)
康柏西普与收缩综合征
Section titled “康柏西普与收缩综合征”康柏西普引起收缩综合征的首例报告于2025年发表。2) 阿柏西普和康柏西普等强效VEGF抑制剂是否会引起更明显的纤维化反应,仍有待未来研究。2)
细胞因子谱的阐明
Section titled “细胞因子谱的阐明”包括TGF-β在内的细胞因子谱的变化被认为可能与收缩综合征的发生有关,2) 分子机制的阐明有望为未来的治疗策略提供依据。
抗VEGF的全身风险
Section titled “抗VEGF的全身风险”关于抗VEGF药物玻璃体内注射相关的全身动脉血栓栓塞事件风险,目前的临床试验尚未得出确定性结论。7)
8. 参考文献
Section titled “8. 参考文献”-
Yuan M, Hoyek S, Kim LA, Chaaya C, Patel N. Antivascular endothelial growth factor injections for the chronic treatment of macula-off, fovea-on diabetic tractional retinal detachment with vitreous hemorrhage. J VitreoRetin Dis. 2025;9(2):236-240.
-
Li Z, Zhang Y. Anti-vascular endothelial growth factor crunch syndrome in proliferative diabetic retinopathy. JCEM Case Rep. 2025;3:luaf083.
-
Bromeo AJ, Veloso A, Lerit SJ, Gomez MC. Tractional retinal detachment (‘crunch’ phenomenon) from intravitreal anti-vascular endothelial growth factor injection in central retinal vein occlusion. BMJ Case Rep. 2021;14:e240506.
-
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. 2nd ed. AAO; 2019.
-
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. AAO; 2024.
-
O’Leary F, Campbell M. The blood-retina barrier in health and disease. FEBS J. 2023;290(4):878-891.
-
American Academy of Ophthalmology. Retinal Vein Occlusions Preferred Practice Pattern. AAO; 2024.
