白血病網膜症は全白血病患者の約70%にみられ、急性白血病の再発時に特に多い。
一次性(白血病細胞の直接浸潤)と二次性(貧血・血小板減少・過粘稠度による変化)に分類される。
Roth斑・網膜 静脈拡張蛇行(ソーセージ様変化)・多層性出血が代表的な眼底所見である。
前眼部(偽前房蓄膿 ・コルクスクリュー様血管)、眼窩 (眼球突出 )、神経眼科(うっ血乳頭 )など網膜 以外の眼合併症も重要。
WBC 200,000/μL以上の超高白血球症では網膜 虚血と新生血管 のリスクが高く、leukapheresisが有効な場合がある。
造血幹細胞移植後にGVHD関連眼合併症(ドライアイ 等)を生じ、難治例では角膜 融解・穿孔に至ることもある。
白血病網膜症(leukemic retinopathy)は、白血病に伴う眼底病変の総称である。白血球系あるいはそれより上位の造血幹細胞のクローン増殖による悪性腫瘍であり、全身に細胞浸潤による病変を引き起こす。白血病網膜症は眼科的に最も多く認められる眼合併症であり、全白血病患者の約70%にみられる。急性・慢性白血病の両者にみられるが、特に急性白血病の再発時に多く出現する。眼内への白血病細胞浸潤は症例によっては80%以上に達する4) 。
白血病は臨床的に非リンパ性とリンパ性に大別され、各々が急性と慢性に分けられる。眼所見は急性にみられやすい。慢性骨髄性白血病(CML)、急性骨髄性白血病(AML)、急性リンパ性白血病(ALL)、好酸球増多症候群(CEL)など、白血病の型を問わず発生しうる。眼底所見が白血病の初発徴候として現れることもあり、内科的な疾患活動性を反映する診断的指標となる3) 。
Q
白血病網膜症は白血病が進行した段階で起こるのか?
A
必ずしもそうではない。眼底所見が白血病発症と同時期、あるいは初発サインとして現れた症例が報告されている3) 。原因不明の網膜 出血や急激な視力 低下を契機に血液疾患が発見されることがある。眼底所見は再発の指標ともなるため、定期的な眼科フォローが重要である。
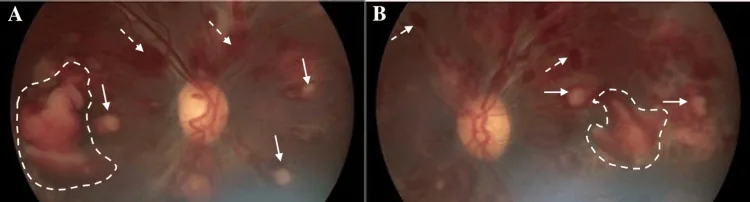
白血病網膜症のRoth斑と網膜出血 Beketova T, et al. Leukemic Retinopathy: A Diagnostic Clue for Initial Detection and Prognosis of Leukemia. Cureus. 2023. Figure 1. PM
CI D: PMC10788118. License: CC BY.
Aは初診時の右眼、Bは左眼の眼底カラー写真で、Roth斑、広範な網膜 内出血、慢性の網膜 前出血を示す。本文「2. 主な症状と臨床所見」の項で扱う網膜 出血に対応する。
多くの患者は初期には無症状のことが多い。以下の状況で症状が現れる。
視力 低下黄斑部 への出血・滲出、視神経 浸潤により生じる。突然あるいは緩徐に発症する。視野欠損 視神経乳頭 浮腫を伴う場合に出現する。飛蚊症 硝子体出血 を生じた際に出現する。眼球突出 ・眼痛 眼窩 内浸潤が生じた際に出現する。
白血病細胞の網膜 血管周囲への浸潤により血管閉塞機転が生じ、以下の所見を呈する。
所見 特徴 重症度の指標 静脈拡張・蛇行(ソーセージ様変化) 最多の所見。口径不同を伴う 過粘稠度・高白血球 血管白鞘化 血管壁への浸潤を示す 直接浸潤 Roth斑 中央に白点を伴う網膜 出血 特徴的所見 網膜 出血(多層性)火炎状〜ドーム状 血小板減少 綿花様白斑 毛細血管閉塞の所見 予後不良を示唆 隆起病変 白血病細胞浸潤による 直接浸潤 新生血管 著しい虚血時に出現 重症虚血
WBC 200,000/μL以上の超高白血球症では、網膜 周辺部の虚血および新生血管 形成が認められることがある1) 。CRVO 様の像を呈する例も報告されている1) 。
一次性病変
定義 :白血病細胞の網膜 ・硝子体 への直接浸潤による変化。
主な所見 :網膜 浸潤巣、硝子体 内細胞浸潤、視神経 浸潤。
特徴 :血液異常が比較的軽度でも生じうる。
二次性病変
定義 :貧血・血小板減少・過粘稠度など血液異常に起因する変化。
主な所見 :網膜 出血、Roth斑、静脈拡張・蛇行、綿花様白斑 。
特徴 :血液検査異常と相関することが多い。
白血病の眼合併症は網膜 に限らない。前眼部への白血病細胞浸潤による以下の所見が認められる。
結膜 への出血・肥厚・浮腫結膜 への白血病細胞浸潤により生じる。コルクスクリュー様血管 :角膜輪部 近傍の結膜 血管がコルクスクリュー状に蛇行する特徴的所見。角膜輪部 への浸潤病変角膜輪部 に浸潤巣を認める場合がある。偽前房蓄膿 (pseudo-hypopyon) :細胞浸潤が前房 内に生じると炎症性蓄膿に酷似した偽前房蓄膿 が生じる。虹彩炎 ・ぶどう膜炎 との鑑別が必要。虹彩後癒着 虹彩 へのびまん性浸潤に伴って生じることがある。続発緑内障 線維柱帯 への浸潤により続発緑内障 をきたすことがある。
うっ血乳頭 乳頭浮腫 が生じる。眼球運動障害 複視 ・眼球運動障害 が出現する。視神経 浸潤視神経 への直接的細胞浸潤により視力 低下・乳頭浮腫 ・瞳孔異常 が認められる。
眼窩 内への浸潤や球後出血 により以下の症状が生じる。まれに涙腺にも浸潤する。
慢性白血病でも、網膜 血管微小血管瘤・網膜 虚血・網膜 出血・網膜 隆起病変・網膜 新生血管 ・乳頭浮腫 が出現することがある。
網膜下液 (SRF)・網膜 内液(IRF)OCT で滲出性変化として検出される2) 。血管密度の低下 :OCTA で表層・深層毛細血管叢(SCP・DCP)の密度低下が確認される2) 4) 。外層網膜 障害(EZ loss) :楕円体帯(ellipsoid zone)の消失を示す例が報告されている4) 。
Q
白血病網膜症ではどのような見え方の変化が起こるか?
A
黄斑部 に出血や浮腫が及ぶと中心視力 が急激に低下する。周辺部病変が主体の場合は自覚症状が乏しいことがある。視神経乳頭 浮腫を合併すると視野の中心部が暗くなる(中心暗点 )場合もある。偽前房蓄膿 や眼球突出 が生じた場合は眼痛 ・羞明 が現れることがある。
白血病網膜症の発症には、血液学的異常が複合的に関与する。
超高白血球症(WBC >200,000/μL) :白血球が網膜 毛細血管に停滞・閉塞し(白血球停滞;leukostasis)、網膜 虚血を引き起こす1) 2) 。高度貧血 :Hb 4.6 g/dL程度の貧血では網膜 への酸素供給が著しく低下し、出血・白斑を生じやすくなる4) 。高度血小板減少 :Plt 8,000/μL以下では出血傾向が増し、多発性網膜 出血の原因となる3) 4) 。過粘稠度 :白血球・血小板の増加により血液粘度が上昇し、静脈拡張・微小循環障害が生じる。免疫抑制状態 :免疫抑制による日和見感染(CMV網膜炎 等)が生じやすくなる。大量化学療法・放射線療法・造血幹細胞移植 :治療そのものによる眼合併症が生じる。
眼所見は疾患の全身的治療開始や予後の指標ともなるため、眼科の診断的役割は重要である。臓器組織に再発が疑われる場合、数週間〜数か月での骨髄での再発が予測されるため、血液内科的再精査が必要となる。
末梢血液検査(CBC) :白血球数・貧血・血小板減少の把握。眼底所見と血液検査値の相関を評価する3) 。骨髄生検・フローサイトメトリー :白血病の確定診断・分類に必須1) 3) 。
散瞳 眼底検査 細隙灯検査 :前眼部浸潤(偽前房蓄膿 ・角膜輪部 浸潤・コルクスクリュー様血管)を評価する。OCT 網膜 障害の評価に有用2) 4) 。広角蛍光眼底造影 (UWFA ) :網膜 周辺部の無灌流域・新生血管 を検出する2) 。OCTA 2) 4) 。症状出現前の早期変化の検出にも有用である。MRI :眼窩 ・視神経 浸潤の評価に用いる。Bモード超音波 :硝子体出血 などで眼底観察が困難な場合に使用する4) 。
眼所見は白血病の全身的治療開始や予後判断の指標となる。眼底所見が初発サインである場合や、臓器組織への再発を示唆する場合があり、数週間から数か月以内の骨髄再発を予測する手がかりになることもある。眼科で異常を捉えた時点で血液内科へ速やかに情報提供し、再精査につなげることが重要である。
偽前房蓄膿 :虹彩炎 ・ぶどう膜炎 との鑑別が必要。全身の白血病の既往・活動性が鑑別の鍵となる。Roth斑 :感染性心内膜炎・貧血・糖尿病でも出現するため、原因疾患の鑑別が必要。続発緑内障 線維柱帯 浸潤による緑内障 と他の続発緑内障 の鑑別を要する。
Q
原因不明の網膜出血があった場合、どのような検査を受けるべきか?
A
両眼性の多発網膜 出血やRoth斑が認められる場合は、血液内科への紹介が必要である。CBC(末梢血算)と末梢血塗抹標本の確認が最初のステップとなる3) 。偽前房蓄膿 を認める場合も白血病による前眼部浸潤を疑い、全身的な評価が必要である。眼科と血液内科の連携が診断の遅れを防ぐ。
治療は白血病の型と重症度、眼症状の程度に応じて選択される。全身化学療法が基本であり、眼底所見は多くの場合、全身治療への反応に伴って改善する。全身的化学療法は眼局所に到達しにくく、放射線療法を併用することもある。
全身化学療法
CML :チロシンキナーゼ阻害薬 (TKI)が第一選択。Dasatinibで網膜 症改善の報告あり2) 。
AML :ダウノルビシン+シタラビン(DA療法)が標準。
CEL :Imatinibが有効とされる3) 。
補助的減量 :HydroxyureaによるWBC急速減少が有効1) 3) 。
白血球除去療法
Leukapheresis :体外循環で白血球を選択的に除去する。
推奨グレード :ASFA (米国血液アフェレーシス学会)グレード2B1) 。
適応 :超高白血球症(WBC >200K)による急性視力 障害。
効果 :迅速な視力 回復が期待できる1) 。
眼科的治療
放射線療法 :虹彩 浸潤・白血病網膜症・続発緑内障 に対しては2.5Gy×5日間で寛解するとされる。視神経 に浸潤し視力 低下をきたす場合は大量の7〜20Gyが用いられる。
光凝固術 網膜 虚血に対して施行する。
硝子体手術 (PPV )4) 。
Dexamethasoneインプラント :嚢胞様黄斑浮腫 (CME )に有用4) 。
白血病の型と主な治療薬および眼局所治療を以下に示す。
白血病型 第一選択薬 視力 改善の目安CML Dasatinib等TKI 数週〜数か月 AML DA療法 寛解後に改善 CEL Imatinib 有効例あり
白血病診断時または再発疑い時に定期眼底検査 を行う。
白血病網膜症を認めた場合は血液内科へ連絡し、全身治療の調整につなげる。
虹彩 ・眼窩 浸潤が疑われる場合は局所放射線療法を検討する。視神経 浸潤による視力 低下がある場合は大量放射線療法を検討する。著しい網膜 虚血には光凝固術 、非吸収性硝子体出血 には硝子体手術 を考慮する。
造血幹細胞移植後GVHDを伴う場合はドライアイ 管理を並行して行う。
超高白血球症による視力 障害は眼科的緊急症であり、迅速な全身管理が必要である。
Leukapheresisは根治療法ではなく、化学療法への橋渡しとして位置づけられる。
眼局所放射線療法は眼内浸潤に対して有効だが、放射線網膜症 の合併に注意が必要である。
硝子体手術 は出血が吸収されない場合の選択肢であり、白血病の活動性や全身状態を考慮して適応を慎重に判断する。
Q
治療で視力は回復するか?
A
全身化学療法によって白血病が寛解に向かうにつれ、眼底出血や浮腫が改善し視力 が回復する例は多い。ただし、深層毛細血管叢(DCP)の血管密度低下は治療後も回復しにくいとの報告がある2) 。外層網膜 障害(EZ loss)が広範な場合は視力 予後が不良となりうる。視神経 浸潤に対する放射線療法は視力 低下に対して有効な場合がある。
Q
leukapheresis(白血球除去療法)とはどのような治療か?
A
血液を体外循環させて白血球を選択的に除去する治療法である。超高白血球症(WBC >200,000/μL)による緊急視力 障害に対し、化学療法の効果が現れるまでの橋渡しとして用いられる1) 。ASFA ではグレード2Bの推奨となっている。
白血病網膜症の発症機序は大きく一次性と二次性に分けられる1) 。
白血病細胞が網膜 血管・実質・硝子体 に直接浸潤し、局所的な組織障害を引き起こす。血液異常が比較的軽度でも生じうる点が特徴である。白血病細胞の網膜 血管周囲への浸潤により血管閉塞機転が生じ、網膜 静脈の拡張・蛇行・虚血へと至る。
貧血・血小板減少・過粘稠度の3因子が複合的に作用する。
白血球停滞(leukostasis) :WBC 200,000/μL以上で白血球が網膜 毛細血管を物理的に閉塞し、網膜 虚血・出血を招く2) 。貧血・血小板減少 :酸素供給低下と出血傾向の組み合わせが多発出血・Roth斑を生じさせる。
深層毛細血管叢(DCP)は表層(SCP)と比べて灌流圧が低く、白血球停滞の影響を受けやすい。治療後もDCPの血管密度は回復しにくく2) 、これが長期的な視力 予後に影響する。外層網膜 障害(EZ loss)は、慢性的な虚血による光受容体障害を反映していると考えられる4) 。
免疫抑制状態による日和見感染(CMV網膜炎 ・ヘルペス性角膜 炎等)が生じやすい。大量化学療法・放射線療法・造血幹細胞移植によりさまざまな眼合併症が生じる。
近年、造血幹細胞移植治療後の長期生存者は増加しており、移植後の眼科的合併症の管理が重要性を増している。
移植片対宿主病(GVHD)に関連する眼合併症のうち、ドライアイ が最も多い。難治例では角膜 融解・穿孔に至ることもあり、厳重なドライアイ 管理が必要である。
以下の合併症が認められる。
ドライアイ マイボーム腺機能不全 マイボーム腺 の炎症・閉塞により涙液の脂質層が障害される。涙点自然閉鎖 :GVHDによる線維化が涙点に及ぶことがある。結膜 偽膜形成結膜 上皮の炎症性反応により偽膜が形成される。角膜 石灰化・菲薄化・穿孔角膜実質 まで障害が及ぶ。角膜 血管新生角膜 表面障害により角膜 への血管侵入が生じる。結膜 嚢短縮・瞼球癒着 ・結膜 下組織線維化
GVHD関連ドライアイ では人工涙液、ステロイド 点眼、シクロスポリン 点眼、タクロリムス点眼などを組み合わせる。マイボーム腺機能不全 や涙点自然閉鎖、結膜 偽膜形成の評価を並行し、重症例では角膜 融解や穿孔の兆候を見逃さないことが重要である。
白内障 ステロイド 長期使用・化学療法による。上強膜炎 網膜 微小血管血栓症による出血ヘルペス性角膜 炎 :免疫抑制状態における再活性化。サイトメガロウイルス(CMV)網膜 炎 :移植後免疫抑制患者での日和見感染として重要。
移植後の眼科的フォローには、ドライアイ 評価(シルマーテスト ・BUT 測定)、細隙灯検査、眼底検査 を定期的に組み合わせることが必要である。
Jamshidiら(2025)の報告では、白血病網膜症の症例においてOCTA が臨床的に明らかな網膜 症の出現前から深層毛細血管叢の血管密度低下を検出できることが示された4) 。OCTA は白血病患者の無症候性網膜 病変の早期発見ツールとしての可能性を持つ。
Jamshidiら(2025)は重症白血病網膜症に対して段階的硝子体 切除術を施行した症例を報告した4) 。術後に残存した嚢胞様黄斑浮腫 (CME )に対するDexamethasoneインプラント(Ozurdex )の有効性も示され、視力 改善が得られた4) 。眼科的介入と全身治療の組み合わせが予後改善に寄与する可能性がある。
Leong S, et al. Acute vision loss due to CML leukemic retinopathy reversed with leukapheresis. Clin Case Rep. 2023;11:e7441.
Lim J, Kim I, Sagong M. Leukostasis retinopathy as the first sign of CML with severe hyperleukocytosis. Korean J Ophthalmol. 2023;37(3):266-269.
Beketova T, et al. Leukemic retinopathy: a diagnostic clue for initial detection and prognosis of leukemia. Cureus. 2023;15(12):e50587.
Jamshidi F, et al. Surgical management of a case of severe leukemic retinopathy. Am J Ophthalmol Case Rep. 2025;39:102417.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください