จอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาว พบได้ประมาณ 70% ของผู้ป่วยมะเร็งเม็ดเลือดขาวทั้งหมด และพบบ่อยมากขึ้นเมื่อมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันกลับเป็นซ้ำแบ่งเป็นชนิดปฐมภูมิ (การแทรกซึมโดยตรงของเซลล์มะเร็งเม็ดเลือดขาว) และทุติยภูมิ (การเปลี่ยนแปลงเนื่องจากภาวะโลหิตจาง เกล็ดเลือดต่ำ ภาวะเลือดหนืด)
จุด Roth, การขยายและคดเคี้ยวของหลอดเลือดดำจอประสาทตา (ลักษณะคล้ายไส้กรอก), และเลือดออกหลายชั้นเป็นลักษณะเฉพาะของจอตา
ภาวะแทรกซ้อนทางตาที่ไม่ใช่จอประสาทตา ก็สำคัญ: ส่วนหน้าตา (หนองเท่าในช่องหน้าตา, หลอดเลือดรูปเกลียว), เบ้าตา (ตาโปน), ประสาทจักษุวิทยา (บวมของหัวประสาทตา)
ในภาวะเม็ดเลือดขาวสูงมาก (>200,000/μL) ความเสี่ยงของจอประสาทตา ขาดเลือดและเส้นเลือดงอกใหม่เพิ่มขึ้น และการแยกเม็ดเลือดขาวอาจได้ผล
หลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด อาจเกิดภาวะแทรกซ้อนทางตาที่เกี่ยวข้องกับ GVHD (เช่น ตาแห้ง ) และในกรณีดื้อรักษาอาจนำไปสู่การเป็นแผลและการทะลุของกระจกตา
จอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาว (leukemic retinopathy ) เป็นคำรวมสำหรับการเปลี่ยนแปลงของจอตาที่เกี่ยวข้องกับมะเร็งเม็ดเลือดขาว เป็นเนื้องอกร้ายจากการเพิ่มจำนวนแบบโคลนของเซลล์ต้นกำเนิดเม็ดเลือดหรือเซลล์ต้นกำเนิดที่สูงกว่า ทำให้เกิดการแทรกซึมทั่วร่างกาย จอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาว เป็นภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุด พบประมาณ 70% ของผู้ป่วยมะเร็งเม็ดเลือดขาวทั้งหมด เกิดได้ทั้งในมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันและเรื้อรัง แต่พบบ่อยเมื่อมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันกลับเป็นซ้ำ การแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาวในตาอาจสูงถึงมากกว่า 80% ในบางกรณี 4) .
มะเร็งเม็ดเลือดขาวแบ่งทางคลินิกเป็นชนิดไม่ใช่ลิมฟอยด์และลิมฟอยด์ แต่ละชนิดแบ่งเป็นเฉียบพลันและเรื้อรัง อาการทางตาพบได้บ่อยในชนิดเฉียบพลัน สามารถเกิดได้ในมะเร็งเม็ดเลือดขาวทุกชนิด: มะเร็งเม็ดเลือดขาวชนิดไมอีลอยด์เรื้อรัง (CML), มะเร็งเม็ดเลือดขาวชนิดไมอีลอยด์เฉียบพลัน (AML), มะเร็งเม็ดเลือดขาวชนิดลิมโฟบลาสติกเฉียบพลัน (ALL), กลุ่มอาการอีโอซิโนฟิลสูง (CEL) การเปลี่ยนแปลงของจอตาอาจเป็นสัญญาณแรกของมะเร็งเม็ดเลือดขาว และเป็นตัวบ่งชี้การวินิจฉัยที่สะท้อนถึงกิจกรรมของโรคภายใน 3) .
Q
จอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาวเกิดขึ้นเฉพาะในระยะลุกลามของมะเร็งเม็ดเลือดขาวหรือไม่?
A
ไม่จำเป็น มีรายงานกรณีที่การเปลี่ยนแปลงของจอตาปรากฏพร้อมกับการเริ่มของมะเร็งเม็ดเลือดขาวหรือเป็นสัญญาณแรก 3) การตกเลือดในจอประสาทตา โดยไม่ทราบสาเหตุหรือการมองเห็น ลดลงอย่างกะทันหันอาจนำไปสู่การตรวจพบโรคทางโลหิตวิทยา การเปลี่ยนแปลงของจอตายังเป็นตัวบ่งชี้การกลับเป็นซ้ำ ดังนั้นการติดตามทางจักษุวิทยาอย่างสม่ำเสมอจึงสำคัญ
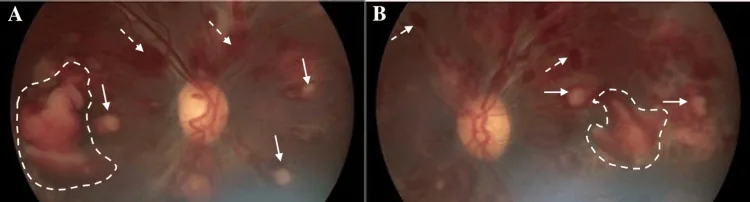
รอยโรค Roth และเลือดออกในจอประสาทตาในจอประสาทตาจากมะเร็งเม็ดเลือดขาว Beketova T, et al. Leukemic Retinopathy: A Diagnostic Clue for Initial Detection and Prognosis of Leukemia. Cureus. 2023. Figure 1. PM
CI D: PMC10788118. License: CC BY.
A คือภาพถ่ายสีของจอประสาทตา ข้างขวาเมื่อแรกพบ, B คือข้างซ้าย แสดงรอยโรค Roth, เลือดออกในจอประสาทตา อย่างกว้างขวาง และเลือดออกก่อนจอประสาทตา เรื้อรัง สอดคล้องกับเลือดออกในจอประสาทตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ผู้ป่วยจำนวนมากไม่มีอาการในระยะแรก อาการจะปรากฏในสถานการณ์ต่อไปนี้
การมองเห็น ลดลงจอประสาทตา ส่วนกลาง หรือการแทรกซึมของเส้นประสาทตา เริ่มต้นอย่างฉับพลันหรือค่อยเป็นค่อยไปข้อบกพร่องของลานสายตา : ปรากฏเมื่อมีภาวะขาดเลือดบริเวณรอบนอกหรือบวมของหัวประสาทตาจุดลอยในตา : ปรากฏเมื่อมีเลือดออกในวุ้นตา ตาโปนและปวดตา : ปรากฏเมื่อมีการแทรกซึมในเบ้าตา
การแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาวรอบหลอดเลือดจอประสาทตา ทำให้เกิดการอุดตันของหลอดเลือด ส่งผลให้เกิดผลการตรวจดังต่อไปนี้
ผลการตรวจ ลักษณะ ตัวบ่งชี้ความรุนแรง การขยายและคดเคี้ยวของหลอดเลือดดำ (ลักษณะคล้ายไส้กรอก) ผลการตรวจที่พบบ่อยที่สุด ร่วมกับความไม่สม่ำเสมอของเส้นผ่านศูนย์กลาง ภาวะหนืดเกินและเม็ดเลือดขาวสูง การหุ้มปลอกสีขาวของหลอดเลือด บ่งชี้การแทรกซึมของผนังหลอดเลือด การแทรกซึมโดยตรง จุด Roth เลือดออกในจอประสาทตา ที่มีจุดสีขาวตรงกลาง ลักษณะเฉพาะ เลือดออกในจอประสาทตา (หลายชั้น) รูปเปลวไฟถึงรูปโดม ภาวะเกล็ดเลือดต่ำ จุดฝ้าย สัญญาณของการอุดตันของเส้นเลือดฝอย บ่งชี้การพยากรณ์โรคที่ไม่ดี รอยโรคยกตัว เนื่องจากการแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาว การแทรกซึมโดยตรง เส้นเลือดใหม่ ปรากฏเมื่อมีภาวะขาดเลือดรุนแรง ภาวะขาดเลือดรุนแรง
ในภาวะเม็ดเลือดขาวสูงมาก (≥200,000/μL) อาจพบภาวะขาดเลือดบริเวณรอบจอประสาทตา และการสร้างเส้นเลือดใหม่ 1) มีรายงานกรณีที่มีลักษณะคล้ายเส้นเลือดดำจอประสาทตา ส่วนกลางอุดตันด้วย 1) .
รอยโรคปฐมภูมิ
คำจำกัดความ : การเปลี่ยนแปลงจากการแทรกซึมโดยตรงของเซลล์มะเร็งเม็ดเลือดขาวเข้าสู่จอประสาทตา และวุ้นตา
ผลการตรวจหลัก : จุดแทรกซึมในจอประสาทตา การแทรกซึมของเซลล์ในวุ้นตา การแทรกซึมของเส้นประสาทตา
ลักษณะ : อาจเกิดขึ้นได้แม้ความผิดปกติของเลือดจะค่อนข้างเล็กน้อย
รอยโรคทุติยภูมิ
คำจำกัดความ : การเปลี่ยนแปลงจากความผิดปกติของเลือด เช่น โลหิตจาง เกล็ดเลือดต่ำ และความหนืดสูง
ผลการตรวจหลัก : เลือดออกในจอประสาทตา จุด Roth เส้นเลือดดำโป่งพองและคดเคี้ยว จุดขาวคล้ายสำลี
ลักษณะ : มักสัมพันธ์กับความผิดปกติของการตรวจเลือด
ภาวะแทรกซ้อนทางตาจากมะเร็งเม็ดเลือดขาวไม่ได้จำกัดเฉพาะจอประสาทตา อาจพบผลการตรวจต่อไปนี้จากการแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาวเข้าสู่ส่วนหน้าของลูกตา
เลือดออก หนาตัว และบวมน้ำของเยื่อบุตา : เกิดจากการแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาวเข้าสู่เปลือกตาและเยื่อบุตา หลอดเลือดแบบเกลียว (corkscrew vessels) : หลอดเลือดเยื่อบุตา บริเวณใกล้ลิมบัส ของกระจกตา คดเคี้ยวเป็นเกลียว ลักษณะเฉพาะการแทรกซึมที่ลิมบัส กระจกตา : อาจพบจุดแทรกซึมที่ลิมบัส กระจกตา ภาวะหนองเทียมในช่องหน้าลูกตา (pseudo-hypopyon) : การแทรกซึมของเซลล์ในช่องหน้าลูกตา อาจทำให้เกิดภาวะหนองเทียมซึ่งคล้ายกับหนองอักเสบ ต้องแยกจากม่านตาอักเสบ และยูเวียอักเสบพังผืดยึดม่านตา ด้านหลัง : อาจเกิดขึ้นจากการแทรกซึมแบบกระจายของม่านตา ต้อหินทุติยภูมิ ต้อหินทุติยภูมิ
Papilledema : การแทรกซึมของเซลล์ในกะโหลกศีรษะทำให้ความดันในกะโหลกศีรษะสูงขึ้น ทำให้เกิด papilledemaความผิดปกติของการเคลื่อนไหวลูกตา ภาพซ้อน และความผิดปกติของการเคลื่อนไหวลูกตา การแทรกซึมของเส้นประสาทตา (โดยเฉพาะในมะเร็งเม็ดเลือดขาวเฉียบพลันในเด็ก): การแทรกซึมของเซลล์โดยตรงที่เส้นประสาทตา ทำให้การมองเห็น ลดลง papilledema และความผิดปกติของรูม่านตา
การแทรกซึมภายในเบ้าตา หรือเลือดออกหลังลูกตา ทำให้เกิดอาการต่อไปนี้ พบได้น้อยที่ต่อมน้ำตาจะถูกแทรกซึม
หนังตาบวมและหนังตาตก
ตาโปน
ความผิดปกติของการเคลื่อนไหวลูกตา ปวดตา
ในมะเร็งเม็ดเลือดขาวชนิดเรื้อรัง อาจเกิด microaneurysm ของหลอดเลือดจอตา ภาวะขาดเลือดของจอตา เลือดออกในจอตา รอยโรคยกตัวในจอตา หลอดเลือดใหม่ในจอตา และ papilledema
ของเหลวใต้จอตา (SRF) และของเหลวในจอตา (IRF) : ตรวจพบเป็นการเปลี่ยนแปลงแบบ exudative ใน OCT 2) ความหนาแน่นของหลอดเลือดลดลง : OCTA แสดงความหนาแน่นของ capillary plexus ชั้นผิวและชั้นลึก (SCP และ DCP) ลดลง 2) 4) ความเสียหายของชั้นนอกจอตา (การสูญเสีย ellipsoid zone) : มีรายงานกรณีที่พบการหายไปของ ellipsoid zone 4)
Q
การเปลี่ยนแปลงการมองเห็นแบบใดที่เกิดขึ้นในจอตาจากมะเร็งเม็ดเลือดขาว?
A
เมื่อเลือดออกหรือบวมลามไปถึงจอประสาทตา ส่วนกลาง (macula) การมองเห็น ส่วนกลางจะลดลงอย่างรวดเร็ว หากรอยโรคส่วนปลายเป็นหลัก อาการที่ผู้ป่วยรับรู้ได้อาจมีน้อย หากมี papilledema ร่วมด้วย ศูนย์กลางของลานสายตาอาจมืดลง (central scotoma) หากเกิด pseudohypopyon หรือ proptosis อาจมีอาการปวดตา และกลัวแสง
การเกิดจอตาจากมะเร็งเม็ดเลือดขาวเกี่ยวข้องกับความผิดปกติทางโลหิตวิทยาหลายประการ
ภาวะเม็ดเลือดขาวสูงมาก (WBC >200,000/μL) : เม็ดเลือดขาวหยุดนิ่งและอุดตันหลอดเลือดฝอยจอตา (leukostasis) ทำให้เกิดภาวะขาดเลือดของจอตา 1) 2) ภาวะโลหิตจางรุนแรง : โลหิตจางที่มี Hb ประมาณ 4.6 g/dL ทำให้การส่งออกซิเจนไปยังจอตาลดลงอย่างมาก ทำให้เกิดเลือดออกและจุดขาวได้ง่าย 4) ภาวะเกล็ดเลือดต่ำรุนแรง : เกล็ดเลือด <8,000/μL เพิ่มแนวโน้มการมีเลือดออก ทำให้เกิดเลือดออกในจอตาหลายจุด 3) 4) ภาวะเลือดหนืด : การเพิ่มขึ้นของเม็ดเลือดขาวและเกล็ดเลือดทำให้ความหนืดของเลือดสูงขึ้น ทำให้เกิดการขยายของหลอดเลือดดำและการไหลเวียนระดับจุลภาคผิดปกติภาวะกดภูมิคุ้มกัน : ภาวะกดภูมิคุ้มกันเพิ่มความไวต่อการติดเชื้อฉวยโอกาส (เช่น CMV retinitis)การให้เคมีบำบัดขนาดสูง การฉายรังสี และการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด : อาจเกิดภาวะแทรกซ้อนทางตาจากการรักษาเองได้
หลังการวินิจฉัยโรคมะเร็งเม็ดเลือดขาว แนะนำให้ตรวจอวัยวะรับภาพเป็นประจำแม้ไม่มีอาการ การตรวจอวัยวะรับภาพสะท้อนถึงสภาพโรคโดยรวมและตัวชี้วัดการกลับเป็นซ้ำ ดังนั้นความร่วมมือระหว่างแพทย์โลหิตวิทยาและจักษุแพทย์จึงสำคัญ
การตรวจพบทางตาอาจเป็นตัวชี้วัดในการเริ่มการรักษาทั่วร่างกายหรือพยากรณ์โรค ดังนั้นบทบาทในการวินิจฉัยทางจักษุวิทยาจึงสำคัญ หากสงสัยว่ามีการกลับเป็นซ้ำในอวัยวะ/เนื้อเยื่อ คาดว่าจะเกิดการกลับเป็นซ้ำในไขกระดูกภายในไม่กี่สัปดาห์ถึงเดือน จึงจำเป็นต้องตรวจซ้ำโดยแพทย์โลหิตวิทยา
การตรวจนับเม็ดเลือดส่วนปลาย (CBC) : เพื่อประเมินจำนวนเม็ดเลือดขาว ภาวะโลหิตจาง และภาวะเกล็ดเลือดต่ำ ประเมินความสัมพันธ์ระหว่างการตรวจอวัยวะรับภาพกับค่าตรวจเลือด3) .การเจาะตรวจไขกระดูกและโฟลว์ไซโตเมทรี : จำเป็นสำหรับการวินิจฉัยที่แน่นอนและการจำแนกชนิดของมะเร็งเม็ดเลือดขาว1) 3) .
การตรวจอวัยวะรับภาพโดยขยายม่านตา : ประเมินอวัยวะรับภาพทั้งหมดด้วยกล้องจุลทรรศน์ชนิดกรีดและจักษุตรวจทางอ้อมการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ลิมบัส กระจกตา , หลอดเลือดแบบเกลียวเปิดจุก)OCT จอประสาทตา ชั้นนอก2) 4) .การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน มุมกว้าง (UWFA ) : เพื่อตรวจหาบริเวณจอประสาทตา ส่วนปลายที่ไม่มีการไหลเวียนและเส้นเลือดใหม่2) .OCTA 2) 4) ยังมีประโยชน์ในการตรวจหาการเปลี่ยนแปลงระยะเริ่มต้นก่อนมีอาการMRI : ใช้เพื่อประเมินการแทรกซึมของเบ้าตา และเส้นประสาทตา อัลตราซาวนด์โหมด B : ใช้เมื่อการตรวจอวัยวะภายในลูกตาทำได้ยากเนื่องจากเลือดออกในน้ำวุ้นตา หรือสาเหตุอื่น 4)
ผลการตรวจตาเป็นตัวบ่งชี้ในการเริ่มการรักษาทั่วร่างกายสำหรับมะเร็งเม็ดเลือดขาวและการประเมินพยากรณ์โรค ผลการตรวจอวัยวะภายในลูกตาอาจเป็นสัญญาณแรกของโรคหรือบ่งชี้ถึงการกลับเป็นซ้ำในอวัยวะและเนื้อเยื่อ และอาจเป็นเบาะแสในการทำนายการกลับเป็นซ้ำของไขกระดูกภายในไม่กี่สัปดาห์ถึงไม่กี่เดือน สิ่งสำคัญคือเมื่อตรวจพบความผิดปกติในตา ต้องแจ้งให้แผนกโลหิตวิทยาทราบทันทีเพื่อประเมินซ้ำ
หนองเทียมในช่องหน้าตา : ต้องแยกจากม่านตาอักเสบ และยูเวียอักเสบ ประวัติและการดำเนินโรคของมะเร็งเม็ดเลือดขาวทั่วร่างกายเป็นกุญแจสำคัญในการวินิจฉัยแยกโรคจุด Roth : ยังพบในเยื่อบุหัวใจอักเสบติดเชื้อ โลหิตจาง และเบาหวาน ดังนั้นจึงต้องแยกสาเหตุของโรคต้อหินทุติยภูมิ ต้อหิน จากการแทรกซึมของ trabecular meshwork ออกจากต้อหินทุติยภูมิ อื่นๆ
Q
หากมีเลือดออกในจอประสาทตาโดยไม่ทราบสาเหตุ ควรตรวจอะไรบ้าง?
A
หากพบเลือดออกในจอประสาทตา หลายจุดทั้งสองข้างหรือจุด Roth ควรส่งผู้ป่วยไปยังแผนกโลหิตวิทยา การตรวจ CBC (ความสมบูรณ์ของเม็ดเลือด) และการย้อมเลือดส่วนปลายเป็นขั้นตอนแรก 3) หากพบหนองเทียมในช่องหน้าตา ควรสงสัยการแทรกซึมของมะเร็งเม็ดเลือดขาวในส่วนหน้าและประเมินทั่วร่างกาย การทำงานร่วมกันระหว่างจักษุวิทยาและโลหิตวิทยาช่วยป้องกันความล่าช้าในการวินิจฉัย
การรักษาจะถูกเลือกตามชนิดและความรุนแรงของมะเร็งเม็ดเลือดขาวและระดับของอาการทางตา การให้เคมีบำบัดทั่วร่างกายเป็นพื้นฐาน และผลการตรวจอวัยวะภายในลูกตามักจะดีขึ้นตามการตอบสนองต่อการรักษาทั่วร่างกาย เคมีบำบัดทั่วร่างกายเข้าถึงตาเฉพาะที่ได้ยาก และอาจใช้การฉายรังสีร่วมด้วย
เคมีบำบัดทั่วร่างกาย
CML : ยายับยั้งไทโรซีนไคเนส (TKI) เป็นทางเลือกแรก Dasatinib มีรายงานว่าช่วยให้จอประสาทตา ดีขึ้น 2)
AML : Daunorubicin + Cytarabine (DA) เป็นมาตรฐาน
CEL : Imatinib ถือว่ามีประสิทธิภาพ 3)
การลดเม็ดเลือดขาวเสริม : การลดเม็ดเลือดขาวอย่างรวดเร็วด้วย Hydroxyurea มีประสิทธิภาพ 1) 3) .
การบำบัดด้วยการกำจัดเม็ดเลือดขาว
Leukapheresis : การกำจัดเม็ดเลือดขาวแบบเลือกสรรโดยการไหลเวียนนอกร่างกาย.
ระดับคำแนะนำ : ASFA (สมาคมการแยกเลือดแห่งอเมริกา) ระดับ 2B 1) .
ข้อบ่งชี้ : การสูญเสียการมองเห็น เฉียบพลันจากภาวะเม็ดเลือดขาวสูงมาก (เม็ดเลือดขาว >200K).
ผล : คาดหวังการฟื้นฟูการมองเห็น อย่างรวดเร็ว 1) .
การรักษาทางจักษุวิทยา
การฉายรังสี : สำหรับการแทรกซึมของม่านตา จอประสาทตา จากมะเร็งเม็ดเลือดขาว และต้อหินทุติยภูมิ การฉายรังสี 2.5 Gy เป็นเวลา 5 วัน รายงานว่าทำให้โรคสงบ หากมีการแทรกซึมของเส้นประสาทตา ทำให้การมองเห็น ลดลง จะใช้ขนาดสูง 7-20 Gy.
การจี้ด้วยแสง จอประสาทตา ขาดเลือดอย่างรุนแรง.
การผ่าตัดน้ำวุ้นตา (PPV )4) .
การปลูกถ่าย Dexamethasone : มีประโยชน์สำหรับจอประสาทตา บวมน้ำชนิดซีสตอยด์ (CME ) 4) .
ชนิดของมะเร็งเม็ดเลือดขาว ยาหลัก และการรักษาเฉพาะที่ทางตาแสดงไว้ด้านล่าง.
ชนิดของมะเร็งเม็ดเลือดขาว ยาที่เลือกใช้เป็นอันดับแรก เกณฑ์การปรับปรุงการมองเห็น CML TKI เช่น Dasatinib ไม่กี่สัปดาห์ถึงไม่กี่เดือน AML การรักษาแบบ DA ดีขึ้นหลังการทุเลา CEL Imatinib บางกรณีได้ผล
ตรวจอวัยวะภายในตาเป็นระยะเมื่อวินิจฉัยมะเร็งเม็ดเลือดขาวหรือสงสัยว่ากำเริบ
หากพบจอประสาทตาอักเสบจากมะเร็งเม็ดเลือดขาว ให้ติดต่อแผนกโลหิตวิทยาเพื่อปรับการรักษาทั่วร่างกาย
หากสงสัยว่ามีการแทรกซึมของม่านตา หรือเบ้าตา ให้พิจารณาการฉายรังสีเฉพาะที่
หากมีการมองเห็น ลดลงจากการแทรกซึมของเส้นประสาทตา ให้พิจารณาการฉายรังสีปริมาณสูง
สำหรับภาวะจอประสาทตา ขาดเลือดรุนแรง ให้พิจารณาการจี้ด้วยแสง สำหรับเลือดออกในน้ำวุ้นตา ที่ไม่ถูกดูดซึม ให้พิจารณาการผ่าตัดน้ำวุ้นตา
หากมี GVHD หลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด ให้จัดการภาวะตาแห้ง ควบคู่กันไป
ความบกพร่องทางการมองเห็น จากภาวะเม็ดเลือดขาวสูงมากเป็นภาวะฉุกเฉินทางจักษุ จำเป็นต้องจัดการอย่างเป็นระบบอย่างรวดเร็ว
Leukapheresis ไม่ใช่การรักษาที่หายขาด แต่เป็นสะพานเชื่อมไปสู่เคมีบำบัด
การฉายรังสีเฉพาะที่ตาได้ผลดีต่อการแทรกซึมภายในลูกตา แต่ต้องระวังภาวะจอประสาทตา เสื่อมจากการฉายรังสี
การผ่าตัดน้ำวุ้นตา เป็นทางเลือกเมื่อเลือดออกไม่ถูกดูดซึม และควรพิจารณาข้อบ่งชี้อย่างรอบคอบโดยคำนึงถึงกิจกรรมของมะเร็งเม็ดเลือดขาวและสภาพทั่วไป
Q
การรักษาจะทำให้การมองเห็นกลับคืนมาหรือไม่?
A
เมื่อมะเร็งเม็ดเลือดขาวทุเลาลงด้วยเคมีบำบัดทั่วร่างกาย เลือดออกในจอประสาทตา และอาการบวมน้ำมักจะดีขึ้นและการมองเห็น กลับคืนมา อย่างไรก็ตาม มีรายงานว่าความหนาแน่นของหลอดเลือดที่ลดลงในโครงข่ายเส้นเลือดฝอยชั้นลึก (DCP) นั้นฟื้นตัวได้ยากแม้หลังการรักษา 2) หากความเสียหายของชั้นนอกจอประสาทตา (EZ loss) กว้างขวาง การพยากรณ์การมองเห็น อาจไม่ดี การฉายรังสีสำหรับการแทรกซึมของเส้นประสาทตา อาจได้ผลในบางกรณีที่การมองเห็น ลดลง
Q
Leukapheresis (การบำบัดด้วยการกำจัดเม็ดเลือดขาว) คืออะไร?
A
เป็นการบำบัดที่นำเลือดออกมาหมุนเวียนนอกร่างกายเพื่อกำจัดเม็ดเลือดขาวอย่างเฉพาะเจาะจง ใช้เป็นสะพานเชื่อมจนกว่าเคมีบำบัดจะออกฤทธิ์ในกรณีฉุกเฉินที่การมองเห็น บกพร่องจากภาวะเม็ดเลือดขาวสูงมาก (WBC >200,000/μL) 1) ASFA แนะนำระดับ 2B
กลไกการเกิดจอประสาทตา เสื่อมจากมะเร็งเม็ดเลือดขาวแบ่งออกเป็นปฐมภูมิและทุติยภูมิ 1)
เซลล์มะเร็งเม็ดเลือดขาวแทรกซึมโดยตรงเข้าสู่หลอดเลือดจอประสาทตา เนื้อเยื่อ และน้ำวุ้นตา ทำให้เกิดความเสียหายของเนื้อเยื่อเฉพาะที่ ลักษณะเด่นคือสามารถเกิดขึ้นได้แม้ความผิดปกติของเลือดจะค่อนข้างเล็กน้อย การแทรกซึมของเซลล์มะเร็งเม็ดเลือดขาวรอบหลอดเลือดจอประสาทตา ทำให้เกิดการอุดตันของหลอดเลือด นำไปสู่การขยายตัวของหลอดเลือดดำจอประสาทตา การคดเคี้ยว และภาวะขาดเลือด
ปัจจัยสามประการ ได้แก่ ภาวะโลหิตจาง ภาวะเกล็ดเลือดต่ำ และภาวะเลือดหนืดสูง ออกฤทธิ์ร่วมกัน
เม็ดเลือดขาวคั่ง (leukostasis) : เมื่อจำนวนเม็ดเลือดขาว (WBC) ≥200,000/μL เม็ดเลือดขาวจะอุดตันหลอดเลือดฝอยจอประสาทตา โดยตรง ทำให้จอประสาทตา ขาดเลือดและเลือดออก 2) ภาวะโลหิตจางและภาวะเกล็ดเลือดต่ำ : การรวมกันของออกซิเจนที่ลดลงและแนวโน้มเลือดออกทำให้เกิดเลือดออกหลายจุดและจุด Roth
โครงข่ายหลอดเลือดฝอยชั้นลึก (DCP) มีความดันเลือดไปเลี้ยงต่ำกว่าโครงข่ายชั้นตื้น (SCP) จึงไวต่อผลของเม็ดเลือดขาวคั่งมากกว่า หลังการรักษา ความหนาแน่นของหลอดเลือดใน DCP ฟื้นตัวได้ยาก 2) ซึ่งส่งผลต่อพยากรณ์การมองเห็น ในระยะยาว ความเสียหายของชั้นนอกจอประสาทตา (EZ loss) เชื่อว่าสะท้อนถึงความเสียหายของเซลล์รับแสง จากการขาดเลือดเรื้อรัง 4)
การติดเชื้อฉวยโอกาส (เช่น CMV retinitis, herpetic keratitis) เกิดขึ้นได้ง่ายเนื่องจากภาวะกดภูมิคุ้มกัน การให้เคมีบำบัดขนาดสูง การฉายรังสี และการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดอาจทำให้เกิดภาวะแทรกซ้อนทางตาต่างๆ
ในช่วงไม่กี่ปีที่ผ่านมา จำนวนผู้รอดชีวิตระยะยาวหลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดเพิ่มขึ้น ทำให้การจัดการภาวะแทรกซ้อนทางตาหลังปลูกถ่ายมีความสำคัญมากขึ้น
ในบรรดาภาวะแทรกซ้อนทางตาที่เกี่ยวข้องกับโรค graft-versus-host (GVHD) ภาวะตาแห้ง พบได้บ่อยที่สุด ในกรณีที่ดื้อต่อการรักษา อาจนำไปสู่การเป็นแผลและการทะลุของกระจกตา จึงจำเป็นต้องจัดการภาวะตาแห้ง อย่างเข้มงวด
พบภาวะแทรกซ้อนดังต่อไปนี้:
ตาแห้ง ความผิดปกติของต่อมไมโบเมียน : การอักเสบและการอุดตันของต่อมไมโบเมียน ทำให้ชั้นไขมันของน้ำตาเสียหายการปิดของจุดน้ำตาที่เกิดขึ้นเอง : พังผืดจาก GVHD อาจลุกลามไปยังจุดน้ำตาการสร้างเยื่อเทียมของเยื่อบุตา : เยื่อเทียมเกิดขึ้นจากปฏิกิริยาการอักเสบของเยื่อบุตา การกลายเป็นปูน การบางลง และการทะลุของกระจกตา : ใน GVHD ชนิดรุนแรง ความเสียหายขยายไปถึงเนื้อกระจกตา การสร้างเส้นเลือดใหม่ที่กระจกตา : ความเสียหายที่ผิวกระจกตา เป็นเวลานานทำให้เส้นเลือดบุกรุกเข้าไปในกระจกตา การสั้นลงของถุงเยื่อบุตา การยึดติดระหว่างเปลือกตากับลูกตา พังผืดใต้เยื่อบุตา : ภาวะแทรกซ้อนทางตาขั้นสูงของ GVHD
ในภาวะตาแห้ง ที่เกี่ยวข้องกับ GVHD ใช้น้ำตาเทียม ยาหยอดสเตียรอยด์ ยาหยอดไซโคลสปอรีน และยาหยอดทาโครลิมุสร่วมกัน จำเป็นต้องประเมินความผิดปกติของต่อมไมโบเมียน การอุดตันของจุดน้ำตาโดยธรรมชาติ และการสร้างเยื่อเทียมของเยื่อบุตา ในกรณีรุนแรง อย่าพลาดสัญญาณของการละลายหรือการทะลุของกระจกตา
ต้อกระจก สเตียรอยด์ เป็นเวลานาน หรือเคมีบำบัดเยื่อบุตาอักเสบ ชั้นนอกเลือดออกจากลิ่มเลือดในหลอดเลือดเล็กของจอประสาทตา : ความผิดปกติของการไหลเวียนระดับจุลภาคที่เกี่ยวข้องกับการกดภูมิคุ้มกันหรือ GVHDกระจกตา อักเสบจากเชื้อเฮอร์ปีส์จอประสาทตาอักเสบจากไซโตเมกาโลไวรัส
การติดตามทางจักษุวิทยาหลังการปลูกถ่ายจำเป็นต้องผสมผสานการประเมินภาวะตาแห้ง (การทดสอบ Schirmer การวัด BUT ) การตรวจด้วยกล้องกรีด และการตรวจอวัยวะภายในตาเป็นประจำ
รายงานของ Jamshidi และคณะ (2025) แสดงให้เห็นว่าในกรณีจอประสาทตา จากมะเร็งเม็ดเลือดขาว OCTA สามารถตรวจพบความหนาแน่นของหลอดเลือดที่ลดลงในข่ายเส้นเลือดฝอยชั้นลึกก่อนที่จะปรากฏจอประสาทตา ชัดเจนทางคลินิก 4) OCTA มีศักยภาพเป็นเครื่องมือในการตรวจหารอยโรคจอประสาทตา ที่ไม่มีอาการในผู้ป่วยมะเร็งเม็ดเลือดขาวได้ตั้งแต่ระยะแรก
Jamshidi และคณะ (2025) รายงานผู้ป่วยจอประสาทตา จากมะเร็งเม็ดเลือดขาวชนิดรุนแรงที่ได้รับการผ่าตัดวุ้นตา แบบเป็นขั้นตอน 4) นอกจากนี้ยังแสดงให้เห็นประสิทธิภาพของการปลูกฝัง Dexamethasone (Ozurdex ) สำหรับจอประสาทตา บวมน้ำชนิดถุงน้ำ (CME ) ที่เหลืออยู่หลังผ่าตัด ซึ่งช่วยให้การมองเห็น ดีขึ้น 4) การผสมผสานระหว่างการรักษาทางจักษุวิทยาและการรักษาทั่วร่างกายอาจช่วยให้พยากรณ์โรคดีขึ้น
Leong S, et al. Acute vision loss due to CML leukemic retinopathy reversed with leukapheresis. Clin Case Rep. 2023;11:e7441.
Lim J, Kim I, Sagong M. Leukostasis retinopathy as the first sign of CML with severe hyperleukocytosis. Korean J Ophthalmol. 2023;37(3):266-269.
Beketova T, et al. Leukemic retinopathy: a diagnostic clue for initial detection and prognosis of leukemia. Cureus. 2023;15(12):e50587.
Jamshidi F, et al. Surgical management of a case of severe leukemic retinopathy . Am J Ophthalmol Case Rep. 2025;39:102417.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต