眼前段所見

眼缺血症候群
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是眼缺血症候群
Section titled “1. 什麼是眼缺血症候群”眼缺血症候群(Ocular Ischemic Syndrome; OIS)是由慢性眼血流減少引起的眼病變的總稱1)。多數由動脈硬化導致的頸動脈狹窄引起。大動脈炎症候群(高安動脈炎)和巨細胞動脈炎等發炎性疾病也可能導致狹窄。
內頸動脈(ICA)或總頸動脈(CCA)的高度狹窄導致眼動脈灌注壓降低,引起同側眼損傷。伴隨內頸動脈閉塞或狹窄出現眼動脈血流和血壓下降,引起眼症狀和神經症狀的病理狀態也稱為「內頸動脈症候群」5)。OIS有引發腦梗塞的風險,因此與其他科室的協作很重要。
根據發病方式,病變分為以下兩類:
- 好發年齡:平均年齡約65歲。50歲以下發病罕見。
- 性別差異:男女比2:1,男性較多。這與男性動脈硬化和頸動脈疾病發生率較高有關。
- 雙眼性:高達22%的病例雙眼發病2)。
- 發生率:估計每年每100萬人中約7.5例9)。但可能與視網膜靜脈阻塞或糖尿病視網膜病變誤診,實際發生率可能被低估。
- 與糖尿病的關聯:內頸動脈阻塞症患者常合併糖尿病。
在有症狀的頸動脈阻塞患者中,約29%出現通常無症狀的視網膜血管變化,其中一部分會進展為有症狀的OIS9)。
約20%為雙眼發生2)。當狹窄波及雙側頸動脈時更容易發生。嚴重程度取決於狹窄程度、側支循環的建立以及全身性血管疾病的有無。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”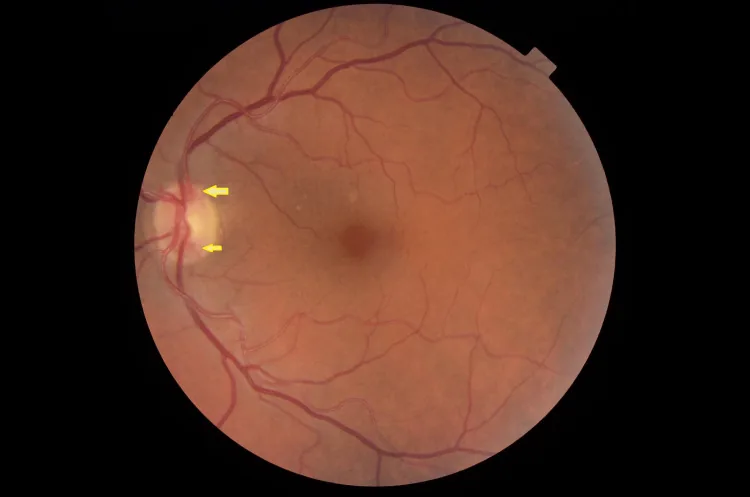
OIS是全身性疾病的眼部表現,患者可能以全身症狀而非眼部症狀為主訴就診。主要自覺症狀如下。
- 視力下降:通常逐漸進展,但也可能突然發生。有報告指出初診時視力20/400(0.05)以下的病例達65%4)。
- 一過性黑矇:約10%的患者出現9)。暗影擴散至整個視野,持續數秒至數分鐘。主要原因是視網膜中央動脈或其分支的一過性栓塞。
- 眼痛:約40%的患者出現9)。為鈍性持續性疼痛,發生於眼眶上部、面部上方和顳部。直立位加重,臥位減輕。也稱為「眼性心絞痛」。)
- 其他:已報告有畏光、飛蚊症、變視症、光視症和複視。
OIS的眼科徵象可分為眼前段、眼後段和眼眶表現。
後段表現
在OIS中,慢性缺血導致睫狀體房水生成功能下降。因此,即使虹膜紅變阻塞了房水流出通道,由於房水生成減少,眼壓可能保持正常或偏低。詳見「病理生理學」章節。
3. 原因和風險因素
Section titled “3. 原因和風險因素”OIS的最大原因是動脈硬化導致的頸動脈狹窄或阻塞。以下風險因子與之相關。
- 動脈硬化:最常見的原因。大中動脈內膜出現脂質沉積、纖維性增厚、粥樣斑塊和血栓形成。
- 糖尿病:內頸動脈阻塞症患者常合併糖尿病。
- 高血壓:促進動脈硬化的主要全身性風險因子。
- 高脂血症、吸菸、高齡:均增加頸動脈疾病的風險。
- 發炎性疾病:大動脈炎症候群(高安動脈炎)和巨細胞動脈炎可導致頸動脈狹窄。高安動脈炎引起主動脈弓分支的發炎性狹窄,多見於相對年輕的患者(40歲以下女性),與通常的動脈硬化性OIS不同。巨細胞動脈炎多見於50歲以上老年人,可伴有下頜跛行、頭痛和顳動脈壓痛。
如果側支循環良好,即使ICA完全阻塞也可能不發生OIS。反之,如果側支循環不足,即使ICA狹窄約50%也可能發生OIS8,9)。
4. 診斷和檢查方法
Section titled “4. 診斷和檢查方法”OIS的診斷需結合眼部表現和全身表現。與糖尿病視網膜病變和CRVO的鑑別尤為重要。
螢光眼底血管攝影(FA)
Section titled “螢光眼底血管攝影(FA)”螢光眼底攝影是診斷OIS最有用的檢查。
- 脈絡膜充盈延遲:最具特異性的造影發現。見於60%的OIS眼9)。通常在顯影劑出現後5秒內完成的脈絡膜充盈顯著延遲。這也反映為「臂-視網膜循環時間延遲」,即顯影劑從手臂到達眼底的時間延長。
- 視網膜動靜脈通過時間延長:最敏感的造影發現。高達95%的眼睛可見9),部分病例延遲超過1分鐘。
- 視網膜血管染色:85%的患者可見9)。由於內血-視網膜屏障破壞導致血管內皮細胞損傷所致。動脈染色在OIS中尤為顯著,有助於與CRVO鑑別。
- 其他:視神經盤過螢光、黃斑部水腫(約15%9))、視網膜毛細血管無灌流、微血管瘤。
吲哚青綠血管攝影(ICG)
Section titled “吲哚青綠血管攝影(ICG)”可更詳細評估脈絡膜血管異常。OIS會出現手臂-脈絡膜循環時間及脈絡膜內循環時間延長。脈絡膜微血管板阻塞導致填充缺損區域出現。
頸動脈影像評估
Section titled “頸動脈影像評估”評估頸動脈狹窄採用以下檢查。
| 檢查方法 | 特點 | 敏感度/特異度 |
|---|---|---|
| 頸動脈雙功能超音波 | 首選。非侵入性。 | 阻塞檢測:敏感度96%,特異度100%11) |
| MRA | 二次精密檢查 | 70~99%狹窄:敏感度95%,特異度90% |
| CTA | 可同時評估腦血管疾病 | 斑塊特徵描述優異 |
頸動脈雙功能超音波中最高收縮期血流速度(PSV)與ICA狹窄率的關係因設施標準和測量條件而異,但典型參考值如下11,12)。
- PSV 125~225 cm/sec → 50~70% ICA狹窄
- PSV 225~350 cm/sec → 70~90% ICA狹窄
- PSV > 350 cm/sec → >90% ICA狹窄
彩色都卜勒影像中眼動脈的血流逆轉模式是同側高度ICA狹窄或阻塞的特異性指標。
OIS容易與以下疾病誤診。
| 鑑別診斷 | 與OIS的不同點 |
|---|---|
| 糖尿病視網膜病變 | 常伴有棉絮狀白斑、硬性白斑等出血以外的表現。FA無動脈染色,以靜脈滲漏為主。 |
| 視網膜中央靜脈阻塞 | 靜脈迂曲明顯。FA顯示靜脈滲漏強烈。視盤上可見側支循環(環狀血管)。 |
如果糖尿病視網膜病變程度較輕,但虹膜或隅角出現新生血管,應懷疑OIS,並進行螢光眼底血管攝影和頸部超音波檢查。需注意OIS和糖尿病視網膜病變可能合併存在。
與CRVO的鑑別:FA上CRVO表現為視網膜靜脈滲漏明顯,而OIS則表現為動脈組織染色比靜脈更突出。CRVO視神經盤上可能存在側支循環(環狀血管),而OIS則無此表現。
5. 標準治療方法
Section titled “5. 標準治療方法”OIS的治療大致分為針對頸動脈狹窄的外科治療和眼部局部治療6)。
外科治療(頸動脈血運重建)
Section titled “外科治療(頸動脈血運重建)”頸動脈狹窄的外科治療是恢復眼部血流的根本性治療。對於有症狀的重度ICA狹窄,應從預防腦中風和改善眼部血流的角度,與神經外科和血管外科討論頸動脈內膜剝離術(CEA)或支架治療的適應症。據報導,血運重建後眼血流動力學和電生理學表現有所改善13,14)。
對於手術風險高的患者,可考慮將顳淺動脈-大腦中動脈吻合術(STA-MCA bypass)作為侵入性治療的選擇。這是一種在CEA或頸動脈支架置入術困難的情況下,旨在改善腦血流的繞道手術,需與神經外科協作判斷適應症。
以下為分步治療決策流程。
- 頸動脈狹窄評估:通過頸部超音波、MRA和CTA評估狹窄程度及斑塊性質。
- 與內科和神經外科協作:判斷CEA或頸動脈支架置放術的適應症。同時考慮抗凝血治療、血管擴張治療等內科治療。
- 合併虹膜紅變病例:實施全網膜光凝(PRP),抑制缺血視網膜產生VEGF。
- 合併新生血管性青光眼病例:開始使用降眼壓藥物,若眼壓無法控制,根據殘存視功能考慮濾過手術或睫狀體光凝術。
- 輔助治療:玻璃體內注射VEGF抑制劑在病例報告層級有暫時消退新生血管的報導(健保不給付)15)。
眼部局部治療
Section titled “眼部局部治療”- 全網膜光凝(PRP):針對虹膜紅變和新生血管性青光眼實施。抑制缺血視網膜產生VEGF,使新生血管消退。
- 抗VEGF藥物玻璃體內注射:VEGF抑制抗體的玻璃體內給藥在病例報告層級有暫時消退新生血管的報告(未納入健保)15)。作為PRP的輔助,在玻璃體出血時有助於改善可視性。若無根本性眼血流改善,難以期待穩定消退。
- 青光眼手術:若PRP後眼壓未下降,根據殘存視功能考慮濾過手術或睫狀體光凝固術。
- 抗血小板治療:與內科協作啟動,用於預防腦梗塞。
- 抗凝血治療/血管擴張治療:作為輔助內科治療使用。星狀神經節阻斷也可能用於改善血流。
- 全身性血管危險因子的管理:控制高血壓、糖尿病、高脂血症,並進行戒菸指導。
- 尋找心源性栓塞:需要透過心臟超音波和心電圖檢查評估是否有心房顫動等。
抗VEGF藥物玻璃體內注射可暫時使OIS相關的新生血管消退,但不在健保給付範圍內,且非根本性治療。用於輔助全網膜光凝或改善玻璃體出血時的可視性。OIS的根本治療是頸動脈血運重建(如CEA),若不改善眼部血流,新生血管難以穩定消退。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”OIS的發病涉及ICA系統與ECA系統之間或左右ICA之間的側支循環不足。側支循環的發育個體差異很大,是決定疾病發生和嚴重程度的最重要因素之一。
血流動力學變化
Section titled “血流動力學變化”OIS眼球後血管血流減少,眼動脈出現血流逆流10)。眼動脈作為「盜血動脈」發揮作用,低灌注狀態持續存在。眼動脈舒張壓降低,頸動脈手術後改善並恢復正常。
內頸動脈或總頸動脈嚴重狹窄→眼動脈灌注壓降低→同側視網膜、虹膜、脈絡膜慢性缺血,這一系列血流動力學變化是OIS的基礎。
缺血引起的眼組織損傷
Section titled “缺血引起的眼組織損傷”- 脈絡膜缺血:脈絡膜微血管板阻塞,導致視網膜外層(感光細胞)的氧氣與營養供應減少。ERG上表現為a波振幅降低。
- 視網膜內層缺血:視網膜中央動脈灌流壓降低導致視網膜內層缺血。ERG上檢測為b波振幅降低。
- 新生血管形成:慢性缺血導致VEGF產生增加,引起虹彩紅變、視神經盤新生血管與視網膜新生血管。慢性缺血→VEGF過度產生→虹彩紅變→前房角閉塞→新生血管性青光眼這一連串級聯反應決定了OIS的視力預後。
- 血-視網膜屏障破壞:慢性缺血損傷內血-視網膜屏障,表現為視網膜血管染色與房水閃輝增加。
睫狀體缺血與房水生成減少
Section titled “睫狀體缺血與房水生成減少”慢性睫狀體缺血會降低睫狀體上皮的房水生成功能。因此,即使虹膜紅變導致房水流出通道阻塞,房水生成量的減少也可能抵消此影響,使眼壓維持在正常或偏低水平。在合併虹膜紅變前的OIS眼中,眼壓通常正常或呈下降趨勢。
此機制導致了OIS的特徵性臨床表現:儘管存在虹膜紅變,眼壓卻不升高。此外,如果通過CEA進行血運重建後睫狀體功能恢復,房水生成可能增加,眼壓可能升高。
動脈硬化的病理
Section titled “動脈硬化的病理”頸內動脈粥樣硬化時,血管內膜出現脂質沉積、纖維性增厚和粥樣斑塊形成。這導致血管腔狹窄,下游灌注壓降低。狹窄部位脫落的栓子可能阻塞視網膜動脈分支(引起一過性黑矇)。
7. 病程與預後
Section titled “7. 病程與預後”OIS視力預後概述
Section titled “OIS視力預後概述”OIS的視力預後很大程度上取決於有無虹膜新生血管。
- 虹膜新生血管病例:視力結果往往不佳,進展為新生血管性青光眼是視力下降的主要原因3,9,16)。
- 無虹膜新生血管病例:可預期相對良好的視力預後。
- 生命預後:由於OIS有發生腦梗塞的風險,長期管理動脈粥樣硬化危險因子(高血壓、糖尿病、血脂異常、吸菸)直接關係到生命預後。
影響視力預後的因素
Section titled “影響視力預後的因素”影響視力預後的因素如下。
- 虹膜新生血管的存在:最重要的預後因子。一旦發生虹膜新生血管,會進展為新生血管性青光眼,視功能迅速惡化。
- 頸動脈血行重建的成功與否:透過CEA成功進行血行重建可改善眼部血流,有時可阻止視力下降的進展。但已發生的缺血性變化是不可逆的。
- 初診時的視力:初診時視力良好(20/400以上)的患者預後相對較好。
- 全身疾病的管理狀況:動脈硬化、糖尿病、高血壓控制不佳時,眼部症狀也容易惡化。
與其他科室的協作與長期管理
Section titled “與其他科室的協作與長期管理”OIS患者不僅需要眼科,還需要與以下科別合作。
- 神經外科/血管外科:評估及執行頸動脈狹窄的外科治療(CEA/支架置放術)。
- 心臟內科/神經內科:預防及管理腦梗塞與心血管事件。管理抗血小板藥物及抗凝血藥物。
- 內科/糖尿病科:控制血管危險因子(高血壓、糖尿病、血脂異常)。
- 眼科:定期進行眼底檢查、眼壓測量及螢光血管攝影追蹤。早期發現及治療虹膜新生血管。
8. 最新研究與未來展望(研究階段報告)
Section titled “8. 最新研究與未來展望(研究階段報告)”非侵入性影像診斷的進展
Section titled “非侵入性影像診斷的進展”OCT血管攝影(OCTA)是一種無需顯影劑即可可視化視網膜和脈絡膜血管結構的技術,有望應用於評估OIS的視網膜毛細血管無灌流區域。它正被定位為螢光眼底攝影的補充檢查,但目前關於OCTA在OIS中有效性的大規模研究仍然有限。
頸動脈支架置放術
Section titled “頸動脈支架置放術”頸動脈支架置放術作為頸動脈內膜切除術的微創替代血運重建方法正在研究中。它作為手術高風險患者的一個選擇而受到關注,但針對OIS的長期視功能預後的證據尚未充分累積。
9. 參考文獻
Section titled “9. 參考文獻”- Mendrinos E, Machinie TG, Pournaras CJ. Ocular ischemic syndrome. Surv Ophthalmol. 2010;55(1):2-34. doi:10.1016/j.survophthal.2009.02.010. PMID: 19833366
- Mizener JB, Podhajsky P, Hayreh SS. Ocular ischemic syndrome. Ophthalmology. 1997;104(5):859-864. PMID: 9160031
- Sivalingam A, Brown GC, Magargal LE. The ocular ischemic syndrome. III. Visual prognosis and the effect of treatment. Int Ophthalmol. 1991;15(1):15-20. PMID: 2010282
- Brown GC, Magargal LE. The ocular ischemic syndrome. Clinical, fluorescein angiographic and carotid angiographic features. Int Ophthalmol. 1988;11(4):239-251. PMID: 3182203
- Kearns TP, Hollenhorst RW. Venous-stasis retinopathy of occlusive disease of the carotid artery. Proc Staff Meet Mayo Clin. 1963;38:304-312.
- Malhotra R, Gregory-Evans K. Management of ocular ischaemic syndrome. Br J Ophthalmol. 2000;84(12):1428-1431. PMID: 11090487
- Duker JS, Belmont JB. Ocular ischemic syndrome secondary to carotid artery dissection. Am J Ophthalmol. 1988;106(6):750-752. PMID: 3195648
- Sturrock GD, Mueller HR. Chronic ocular ischaemia. Br J Ophthalmol. 1984;68(10):716-723. PMID: 6477854
- Terelak-Borys B, Skonieczna K, Grabska-Liberek I. Ocular ischemic syndrome - a systematic review. Med Sci Monit. 2012;18(8):RA138-144. PMCID: PMC3560693. PMID: 22847215
- Costa VP, Kuzniec S, Molnar LJ, et al. Clinical findings and hemodynamic changes associated with severe occlusive carotid artery disease. Ophthalmology. 1997;104(12):1994-2002. PMID: 9400757
- Grant EG, Benson CB, Moneta GL, et al. Carotid artery stenosis: gray-scale and Doppler US diagnosis—Society of Radiologists in Ultrasound Consensus Conference. Radiology. 2003;229(2):340-346. PMID: 14500855
- Alexandrov AV, Bladin CF, Maggisano R, Norris JW. Measuring carotid stenosis. Time for a reappraisal. Stroke. 1993;24(9):1292-1296. PMID: 8362421
- Kerty E, Eide N, Horven I. Ocular hemodynamic changes in patients with high-grade carotid occlusive disease and development of chronic ocular ischaemia. Acta Ophthalmol Scand. 1995;73(1):72-76. PMID: 7627765
- Kearns TP. Ophthalmology and the carotid artery. Am J Ophthalmol. 1979;88(4):714-722. PMID: 384144
- Fawzi AA, Eliott D, Sobrin L, Duker JS. Resolution of neovascular glaucoma in the ocular ischemic syndrome after carotid artery bypass surgery and intravitreal bevacizumab. J Glaucoma. 2011;20(1):61-63. PMID: 20179625
- Chen CS, Miller NR. Ocular ischemic syndrome: review of clinical presentation, etiology, investigation, and management. Compr Ophthalmol Update. 2007;8(1):17-28.
